История болезни инфаркт левой средней мозговой артерии

Скачать историю болезни [11,0 Кб] Информация о работе Паспортные данные. Возраст: 77 лет. Адрес: г. Москва. Место работы: пенсионерка. Дата поступления: 21.10.01г. Дата курации: 25.10.01г. Жалобы при поступлении. Жалобы на затруднение речи. Анамнез заболевания Считает себя больной с 21 октября 2001 года. В воскресенье утром, во время уборки квартиры внезапно больная почувствовала онемение в области нижней челюсти и языка, а также затруднение речи. Это было замечено родственниками, которые быстро вызвали бригаду скорой помощи. Со слов близких больная в течении 20 лет страдает гипертонией АД 180/100 мм. рт. ст. Больная была доставлена в больницу № 20 неврологическое отделение с диагнозом ОНМК, Г.Б. 3 ст. Анамнез жизни и эпидемиологический анамнез. Росла и развивалась не отставая от сверстников. Наследственные заболевания отрицает. Вредных привычек не имеет. Из перенесенных заболеваний: детские инфекции. В 1948г. диагносцированна киста яичника, гипертоническая болезнь с 1981г. Туберкулез, малярию, гепатит, венерические заболевания отрицает. Аллергологический анамнез: аллергии нет. Гемотрансфузий не было. Инвалид 2 гр. Половая жизнь с 20 лет. Роды одни. Абортов – 2. В менопаузе 30 лет. Объективные данные (по органам и системам). Общее состояние больной удовлетворительное. Правильного телосложения, повышенного питания. Кожа и видимые слизистые оболочки обычной окраски. Периферические лимфоузлы не увеличены. Зев чистый. Молочные железы мягкие, из сосков выделений нет. Грудная клетка симметрична. В легких дыхание везикулярное. Частота дыхательных движений 16 в 1 минуту. Перкуторно – ясный легочный звук. Границы легких: верхушки легких сзади находятся на уровне VII шейного позвонка, ширина полей Кренига составляет 5см; нижние границы легких: место перкуссии правое легкое левое легкое окологрудинная линия 5-ое межреберье – среднеключичная линия VI ребро – передняя подмышечная линия VII ребро VII ребро средняя подмышечная линия VIII ребро VIII ребро задняя подмышечная линия IX ребро IX ребро лопаточная линия Х ребро Х ребро околопозвоночная линия ХI гр. Позвонок XI гр. позвонок Пульс 100 ударов в одну минуту, напряженный, ритмичный. АД 170/90 мм.рт.ст. Тоны сердца приглушены, имеется акцент второго тона над аортой. Границы сердца: правая – по левому краю грудины, верхняя – на IV ЧСС 98 в 1 минуту. Живот симметричный с обеих сторон, брюшная стенка в акте дыхания не участвует. При поверхностной пальпации брюшная стенка мягкая, безболезненная, ненапряженная. При глубокой пальпации в левой подвздошной области определяется безболезненная, ровная, плотноэластической консистенции сигмовидная кишка. Слепая и поперечно-ободочная кишка не пальпируются. При ориентировочной перкуссии свободный газ и жидкость в брюшной полости не определяются. Аускультация: перистальтика кишечника обычная. Желудок: границы не определяются, отмечается шум плеска, видимой перистальтики не отмечается. Кишечник. Ощупывание по ходу ободочной кишки безболезненно, шум плеска не определяется. Печень и желчный пузырь. Нижний край печени из подреберной дуги не выходит. Границ печени по Курлову 9,8,7.Желчный пузырь не прощупывается. Симптомы Мюсси, Мерфи, Ортнера отрицательный. Френикус симптом отрицательный. Поджелудочная железа не прощупывается. Селезенка не пальпируется, перкуторные границы селезенки: верхняя в 9 и нижняя в 11 межреберье по средней подмышечной линии. Поджелудочная железа: Жалоб на боли в верхних отделах живота слева, тошноту, рвоту, метеоризм, поносы, запоры нет. Поджелудочная железа При пальпации железа безболезнена, не увеличена, не уплотнена. С-ом Мейо- Робсона отрицательный. Мочеполовая система Жалоб на боли в области поясницы нет, нарушения мочеотделения нет, Припухлости, выбухания. Гиперемии кожи, ассиметрии в поясничной и Поколачивание в поясничной области безболезнено. Над лобком тимпанический перкуторный звук. Почки и мочевой пузырь не пальпируется. Болезненности по ходу мочеточечника и в реберно-позвоночной точки нет. Жалоб на боль в области низа живота, в паху, пояснице, крестце, в области наружных половых органов нет. Половая функция нормальная. Молочные железы развиты умеренно, кожные покровы бледно розового цвета. Пигментации, локальных отеков, в виде «лимонной корочки», втяжений не наблюдается. Эндокринная система Жалоб на нарушение роста, телосложения, похудания, жажды, чувство голода, ощущение жара, потливости, озноба, судорог, мышечную слабость нет. Нервная система Бодрствование полное. Ответы на вопросы, выполнение команд правильное. Ориентация полная. Речевые нарушения – моторная афазия. Менингиальных синдромов нет. Зрение не нарушенно. Птоза, плавающих движений нет. Жалоб на головные боли, головокружение, нарушение сна нет. Эмоционально волевая сфера не изменена. Нарушение чувствительности на лице больше справа. Глотание не нарушенно. Девиация языка вправо. Патологические рефлексы – Бабинского справа выражен не четко. Двигательные функции не нарушенны. Сухожильные рефлексы не изменены. Тонус мышц не изменен. Неврологический статус Сознание: сохранено Менингиальных с – мов: нет Симптом Кернига: нет Речевые нарушения: моторная афазия Психопатология: ориентирован Черепно-мозговые нервы: 1-я пара обоняние сохранено 2-я пара зрение справа и слева сохранено, гемианопсия не исслед. 3,4,6-я пары глазные щели равномерны птоз, полуптоз нет движение глазных яблок в полном объеме парезов нет плавающих движений гл. яблок нет зрачки равномерные нистагма нет 5-я пара корнеальные рефлексы снижен справа чувствительность снижена на лице справа 7-я пара лицо ассиметрично парезов нет 8-я пара слух не исследовался 9,10-я пара глотание, фонация сохранено глоточный рефлекс есть пареза мягкого неба нет 11-я пара функция мышц не изменена 12-я пара язык по средней линии отклоняется вправо Гемиплегии нет Тонус мышц не изменен Рефлекторная сфера сухожильные рефлексы снижены на правой руке Брюшные рефлексы равномерные Патологические рефлексы Бабинского справа выражен не четко Чувствительная сфера имеются чувствительные расстройства на лице справа Мозжечковые нарушения нет КЛИНИЧЕСКОЕ РЕЗЮМЕ: У больной имеется комплекс синдромов (моторная афазия, снижение роговичного рефлекса справа, снижение чувствительности на лице справа, ассиметрия лица, отклонение языка по средней линии вправо, снижение сухожильных рефлексов справа на руке, рефлекс Бабинского) характерных для ишемического инсульта в бассейне левой средней мозговой артерии. ДИАГНОЗ На основании жалоб, данных анамнеза и осмотра у больной можно подозревать наличие ишемического инсульта в бассейне левой средней мозговой артерии на фоне церебрального атеросклероза, гипертонической болезни. Назначено лечение: Консервативное: Режим постельный Стол 15 – таб. трантал 5,0 – р-р натрий хлор 0,9% – 400,0 – р-р магнезии 25% – 5,0 – таб.глицин 0,1 – 2р. – таб. капотен 0,0025 – 3р. – таб. анаприлин 0,04 – 3р. Результаты обследования. 1. Общий анализ крови: эритроциты 4,0´1012/л; гемоглобин 141 г/л; лейкоциты 8,9´109/л; э-3%, п-2%, с- 62%, л- 26%, м-7%; РОЭ- 15 мм/час. 2. Общий анализ мочи: цвет – соломенно-желтый, реакция – кислая, белок – отсутствует, удельный вес – 1016, сахар – отр., эптелиальные клетки – 7-8 в п/зр., лейкоциты – 4-6 в п/зр., эритроциты – нет, соли – оксалаты + +, слизь + +, желчные пигменты – отрицательные. 3. ЭКГ: синусовая тахикардия 115-120 в минуту, горизонтальное положение электрической оси сердца, гипертрофия левого желудочка, гипоксия миокарда. 4. Рентген: В легких – легочные поля прозрачны без свежих очаговых инфильтративных теней. Корни структурны. Синусы свободны. Сердце и аорта расположены срединно. Скачать историю болезни [11,0 Кб] Информация о работе |
Источник
В статье рассматриваются варианты речевых нарушений и варианты изменений вещества головного мозга при инсульте в бассейне левой средней мозговой артерии
Введение
Для клиники левополушарных инсультов характерны речевые нарушения, среди которых наиболее значимой является афазия. Афазия, проявившаяся остро, указывает на нарушение кровообращения в бассейне средней мозговой артерии (СМА) [1].
Речевые процессы, как правило, обнаруживают значительную степень латерализации и у большинства людей зависят от ведущего (доминантного) полушария [2]. Необходимо учитывать, что в определении доминантного полушария, ответственного за речь, подход, связывающий доминантность только с праворукостью или леворукостью, является упрощенным. Профиль распределения функций между полушариями обычно многообразен [2, 3], что отражается на степени речевых нарушений и возможностях восстановления речи [4]. Многие люди проявляют лишь частичную и неодинаковую доминантность полушария в отношении разных функций [2]. Наряду с тем, что функция речи у правшей (≥90%) и большинства левшей (>50%) связана преимущественно с левым полушарием [1,4], существуют три исключения из этого правила:
1. Менее чем у 50% левшей функция речи связана с правым полушарием.
2. Аномическая (амнестическая) афазия может возникать при метаболических расстройствах и объемных процессах в головном мозге.
3. Афазия может быть связана с поражением левого таламуса [1].
Так называемую перекрестную афазию (афазию, вызванную ипсилатеральным к доминирующей руке церебральным поражением) в настоящее время относят только к правшам [4].
Область коры, ответственная за функцию речи, расположена вокруг Сильвиевой и Ролландовой борозд (бассейн СМА). Продукцию речи определяют четыре зоны этой области, тесно связанные между собой и расположенные последовательно вдоль заднепередней оси: зона Вернике (задняя часть верхней височной извилины), угловая извилина, дугообразный пучок (ДП) и зона Брока (задняя часть нижней лобной извилины) (рис. 1, 2) [1].


ДП представляет собой подкорковые волокна белого вещества, соединяющие зону Брока и зону Вернике. Есть сведения, что в левом полушарии ДП встречается в 100% случаев, тогда как в правом – только в 55% [5]. Ряд исследователей считают, что имеется несколько проводящих путей, участвующих в обеспечении речевой функции [6, 7]. Другие авторы получили достоверное подтверждение только роли ДП [8].
Патогенез дизартрических расстройств речи обусловливается различными по локализации очаговыми поражениями мозга. Нередко наблюдаются сложные формы дизартрии [9].
Цель исследования: изучить соотношение объема поражения головного мозга при инсульте в бассейне левой СМА и степени нарушения речи.
Материал и методы
В приемный покой КГБУЗ «Городская больница № 5» за 4-месячный период с подозрением на ОНМК поступили 356 человек. Все пациенты обследованы неврологом в приемном покое больницы, проведена оценка неврологического дефицита, отражено наличие/отсутствие нарушений речи. В дальнейшем, если состояние пациентов позволяло, им проводилось логопедическое исследование, в большинстве случаев – на следующий день после поступления в стационар.
В 124 случаях (каждый третий пациент) поставлен предварительный диагноз: ОНМК в бассейне левой средней мозговой артерии (ЛСМА). Данная локализация наиболее актуальна при изучении афазии у больных с ОНМК.
Всем пациентам при поступлении и большинству пациентов в динамике проводилась КТ головного мозга (томограф Bright Speed 16) с целью подтверждения/исключения очагового поражения головного мозга и уточнения объема поражения и локализации патологического участка.
По результатам КТ головного мозга у 32 (25,8%) человек из 124 выявлены типичные ишемические изменения в бассейне ЛСМА, из них у 7 при исследовании в динамике, т. е. при поступлении изменения еще не были явными (начальная стадия инсульта). В 5 (4,0%) случаях выявлены кровоизлияния: левосторонние медиальные гематомы и 1 случай субарахноидального кровоизлияния (САК). В 5 (4,0%) случаях из 124 выявлены инфаркты другой локализации (не в бассейне ЛСМА) (табл. 1).

В 22 (17,7%) случаях по данным КТ головного мозга не выявлено инфаркта в зоне интереса, но пациенты были госпитализированы в первичное неврологическое отделение для больных с ОНМК, т. к. у них выявлена значимая неврологическая симптоматика: явления атрофии вещества головного мозга, сосудистые очаговые изменения, сосудистый лейкоареоз, постинфарктные кисты. К этой группе отнесены также пациенты, у которых клиника была обусловлена транзиторной ишемической атакой.
В 60 (48,4%) случаях пациенты не были госпитализированы. В большинстве случаев ОНМК не подтвердилось (нет соответствующих изменений по данным КТ и в неврологическом статусе). В число не госпитализированных в отделение ОНМК вошли также пациенты с различными вариантами атрофии вещества головного мозга в сочетании со значимой неврологической симптоматикой, которые отказались от предложенной госпитализации. Единичные пациенты переведены в другие стационары, т. к. у них были выявлены травматические изменения черепа, головногомозга, новообразования. Часть пациентов переведена в дежурное отделение неврологии другого стационара, например, с диагнозом «остеохондроз».
У 64 пациентов, госпитализированных в отделение ОНМК с инсультом, имелись нарушения речи (табл. 2). Детальный характер речевых нарушений определен логопедом. В 20 (31,2%) случаях у пациентов выявлены дизартрия и отсутствие афазии. В 2 случаях дизартрии сопутствовали дисфония и дисфагия. Выявлена афазия у 44 (68,8%) человек, из них в 7 случаях она регрессировала к моменту консультации логопедом на следующий день (в 2 случаях при регрессе афазии выявлены ишемические инфаркты). У 3 человек из группы с сенсомоторным вариантом афазии отмечалась выраженная дизартрия, у 9 человек – дисфагия. У 4 человек из группы с моторной афазией отмечались также явления дизартрии, в 1 случае – выраженная дизартрия.
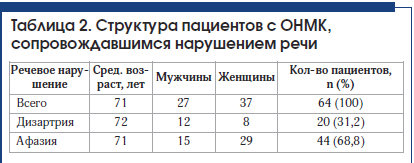
Двум пациентам-левшам, у которых первоначально подозревался инсульт в бассейне левой СМА, с учетом результатов КТ головного мозга был поставлен диагноз: «Инсульт в бассейне правой СМА». В одном случае имелась афазия, которая регрессировала за 24 ч, в другом случае отмечена дизартрия.
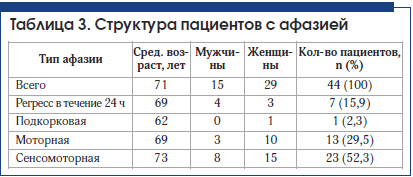
У пациентов с дизартрией без афазии выявлено 4 вида дизартрии: экстрапирамидная (3 случая), афферентная корковая (1 случай), бульбарная (1 случай), псевдобульбарная (8 случаев), в остальных случаях четко определить вид дизартрии было затруднительно, проявления были слабовыраженными (табл. 3).
В группах пациентов с дизартрией и регрессом афазии в течение 24 ч отмечается небольшое преобладание мужчин.
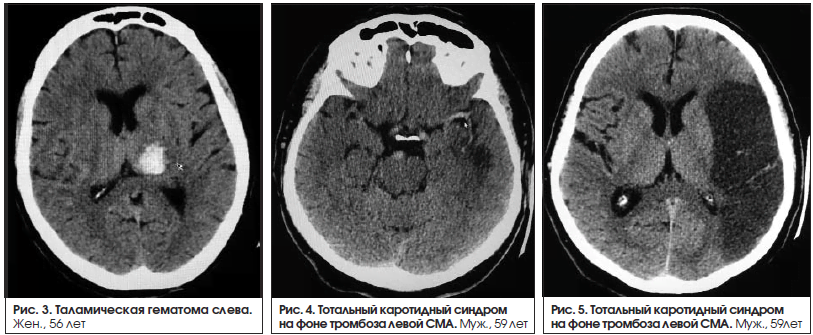
Афазии наблюдаются при поражениях коры головного мозга. В одном случае причиной афазии было поражение подкорковых структур левого полушария (медиальная внутримозговая гематома в таламусе (рис. 3). Нарушения речи в таких случаях не соответствуют ни одному из основных типов афазий. Поражение подкорковых структур можно заподозрить в тех случаях, когда амнестическая афазия сочетается с дизартрией или афазия – с гемипарезом. У данного пациента наблюдался правосторонний гемипарез 4 балла.
По классификации ишемических инсультов TOAST у госпитализированных пациентов с речевыми нарушениями выявлены следующие типы инсультов: в группе пациентов с сенсомоторной афазией наиболее частым был криптогенный вариант (47,6% случаев), на 2-м месте – кардиоэмболический (28,6%), на 3-м – атеротромботический (23,8%), отмечалась наибольшая частота повторных инсультов. В группе пациентов с моторной афазией также наиболее частым оказался криптогенный вариант, но в меньшем проценте случаев (41,7%), на 2-м месте – атеротромботический вариант (25,0%), на 3-м – кардиоэмболический (16,7%). В группе с дизартрией наиболее часто встречался лакунарный вариант (38,9% случаев), на 2-м месте – кардиоэмболический и криптогенный варианты (каждый по 22,2% случаев).
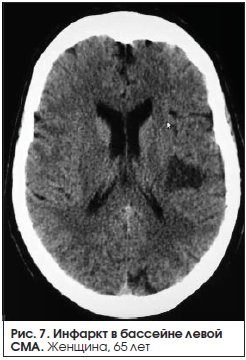
В группе больных с сенсомоторной афазией (23 человека) в 39,1% (9 человек) случаев у больных с сенсомоторной афазией был выявлен крупный инфаркт в бассейне ЛСМА доминантного полушария (рис. 4–6). В 47,8% (11 человек) случаев выявлен инфаркт малых размеров (рис. 7).

В 1 (4,3%) случае диагностировано САК вследствие разрыва аневризмы передней соединительной артерии, которое сочеталось с внутрижелудочковым кровоизлиянием. В 2 (8,7%) случаях КТ при поступлении и в динамике не выявила достоверного «свежего» участка инфаркта и постинфарктных изменений, у пациентов отмечены значительная атрофия вещества головного мозга, выраженный сосудистый лейкоареоз, клинический диагноз в обоих случаях: «Повторный ишемический инсульт в бассейне ЛСМА».
Основными группами сравнения стали 3 группы пациентов: с дизартрией (20 человек), моторной афазией (13 человек) и сенсомоторной афазией (23 человека). Критериями сравнения были объем и характер поражения, состояние сознания, сроки восстановления речи.
В таблице 4 в скобках указаны случаи соответствия локализации патологических изменений функционально-анатомическим зонам (при сенсомоторной афазии – обширной зоне вокруг Сильвиевой борозды; при моторной афазии – центру Брока; при дизартрии – локальным изменениям на уровне среднего мозга, подкорковых структур, коры).

Выявлены 3 медиальные гематомы слева, 2 из которых таламические (одна сопровождалась моторной афазией, другая – дизартрией), 1 – таламическая с распространением на внутреннюю капсулу (сопровождалась дизартрией). В одном случае в группе пациентов с дизартрией патологических изменений не выявлено, дизартрия регрессировала менее чем за 24 ч (табл. 5).

Случаев сопора и комы не было.
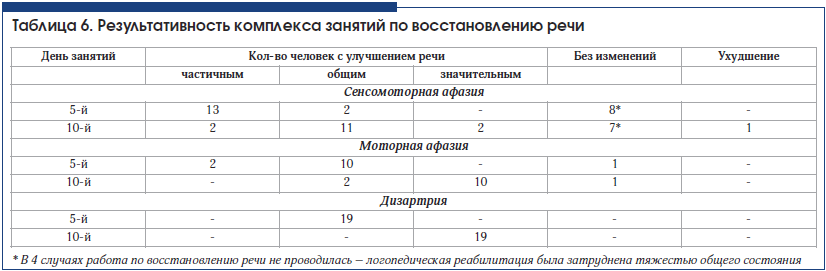
Достичь значительного улучшения речи у больных с сенсомоторной афазией в стационаре часто не удается (табл. 6). Поэтому логопед дает рекомендации каждому больному продолжать занятия в домашних условиях.
Результаты
Типичные «свежие» ишемические изменения, сопровождавшиеся афазией, по результатам КТ головного мозга выявлены у 30 человек. У половины из них диагностирована сенсомоторная афазия, и в свою очередь только у половины очаги поражения захватывали большую область вокруг Сильвиевой борозды. Не всегда локализация очагов поражения четко соответствовала локализации корковых речевых центров. Во всех 3 случаях медиальных гематом отмечены хорошая результативность восстановления речи (1 случай моторной афазии и 2 случая дизартрии), ее значительное улучшение.
Эти данные находят подтверждение в исследованиях афазического синдрома, проведенных во второй половине ХХ в., согласно которым у больных, переживших геморрагический инсульт, имеются возможности для восстановления речи, можно рассчитывать на благоприятный прогноз [10, 11]. В динамике степень нарушения речи, как правило, уменьшалась на фоне комплексного лечения, в т. ч. при сохранении гемодинамически значимого стеноза внутренней сонной артерии (по данным ультразвукового дуплексного сканирования), но при отсутствии рецидива инсульта или выраженной геморрагической трансформации.
Выводы
1. Сенсомоторная афазия при ишемическом инфаркте головного мозга может возникать как при поражении обширной области вокруг Сильвиевой борозды доминантного полушария, так и при локальном поражении в зоне одного из речевых корковых центров или зоне белого вещества между ними.
2. У больных с сенсомоторной афазией, вызванной инсультом, чаще, чем в других группах, отмечено оглушенное сознание, несмотря на то, что размер подтвержденного инфаркта более чем в половине случаев не был большим.
3. Фактические границы речевых центров индивидуально, по всей видимости, варьируют, поэтому не всегда обнаруживается совпадение точности предполагаемого анатомического поражения степени функциональных нарушений (афазии).
4. Полное соответствие объема выявленного инфаркта мозга объему речевых нарушений было отмечено в группе больных с сенсомоторной афазией, когда инфаркт был крупным.
5. Афазический синдром чаще встречается при криптогенном варианте ишемического инсульта, сенсомоторный вариант афазии часто возникает при повторных инсультах.
6. С учетом менее выраженной динамики восстановления речи в группе больных с сенсомоторной афазией этим больным следует продолжать логопедические занятия после выписки, чтобы достичь значительного/полного восстановления.
Источник
