Ишемия и инфаркт простаты
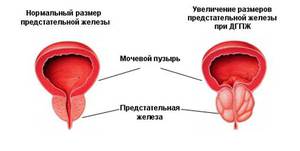
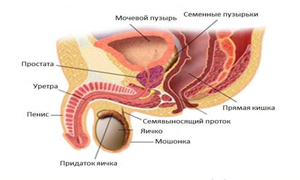 Предстательная железа является вспомогательной частью мужской репродуктивной системы, поскольку этот орган увеличивает подвижность сперматозоидов. Находится под мочевым пузырем, поэтому влияет на функции мочеиспускательных каналов. Отчего нарушения в ее работе приводят к их дисфункции.
Предстательная железа является вспомогательной частью мужской репродуктивной системы, поскольку этот орган увеличивает подвижность сперматозоидов. Находится под мочевым пузырем, поэтому влияет на функции мочеиспускательных каналов. Отчего нарушения в ее работе приводят к их дисфункции.
Предстательная железа — это такой же орган, как и другие, поэтому подвержена различным заболеваниям, которые приводят к значительному снижению качества жизни мужчины. Под их влиянием простата может отекать, увеличиваться в размерах, воспаляться, на ней образуются узлы, рубцы. Рассмотрим наиболее распространенные заболевания.
Простатит
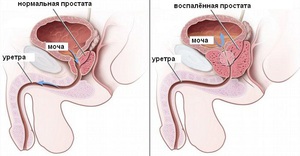
Данное заболевание вызывает воспаление простаты у мужчин. В некоторых случаях причиной является инфекция, однако чаще всего возбудитель отсутствует. Заболевание встречается в возрасте 30-50 лет, течение бывает острым и хроническим. Среди симптомов простатита выделяются такие неприятные явления:
-
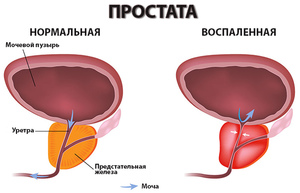 Сложно начать мочеиспускание.
Сложно начать мочеиспускание. - Болевой синдром при мочеиспускании.
- Ощущение боли в половых органах, пояснице, тазу, ягодицах.
- Частые позывы на мочеиспускание.
- Болевые ощущения при эякуляции.
- В промежности отмечается дискомфорт и боль, которая усиливается после длительного пребывания в сидячем положении.
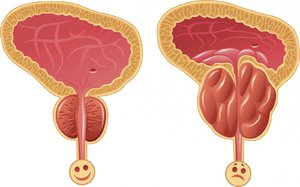
Доброкачественная гиперплазия простаты
Данное заболевание (ДГПЖ) довольно распространено среди мужчин старше 50 лет, поскольку около трети имеют какие-либо симптомы, указывающие на его наличие. По какой причине возникает гиперплазия (увеличение) неизвестно, но ясно одно, что она не провоцируется раком и не увеличивает риск развития злокачественной опухоли.
Увеличенная простата и возникшие узлы в ней воздействуют на уретру, сдавливая ее, отчего у мужчины происходит нарушение функции мочеиспускания и появляются такие симптомы:
-
 Сложности в начале и конце мочеиспускания.
Сложности в начале и конце мочеиспускания. - Потуги при мочеиспускании.
- Ощущение неполного опорожнения мочевого пузыря.
- Длительное подтекание мочи после акта мочеиспускания.
- Частые и внезапные позывы на мочеиспускание.
- Частые позывы на посещение туалета в ночное время.
Рак простаты
Это злокачественное заболевание мужчин часто встречается в возрасте после 65 лет. Симптоматика протекания болезни напоминает ДГПЖ и зависит от места расположения узлов. Поздние стадии характеризуются выделением мочи с кровью, отчего она приобретает красноватый оттенок.
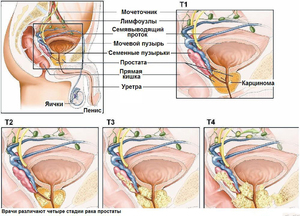 Если присутствуют подобные симптомы, следует срочно обратиться к врачу. Так как, возможно, это еще не раковое образование, а аденома простаты, у которой такие же признаки. Поэтому для исключения онкологии проводят ультразвуковое исследование, которое помогает узнать, есть ли увеличение простаты и узлы, а также биопсию.
Если присутствуют подобные симптомы, следует срочно обратиться к врачу. Так как, возможно, это еще не раковое образование, а аденома простаты, у которой такие же признаки. Поэтому для исключения онкологии проводят ультразвуковое исследование, которое помогает узнать, есть ли увеличение простаты и узлы, а также биопсию.
Рак простаты у мужчины прогрессирует довольно медленно, по сравнению с другими онкологическими заболеваниями, поэтому есть все основания говорить о благоприятном прогнозе. Многие мужчины с подобным недугом доживают свой век и покидают этот мир по другим причинам, не связанных с раком предстательной железы.
Камни простаты
Это заболевание встречается у пожилых мужчин. По какой причине образуются камни в простате неизвестно, также не установлена связь их возникновения с доброкачественными или злокачественными болезнями простаты. Камни предстательной железы классифицируют на две категории:
- Первичные. Развиваются внутри протоков органа.
- Вторичные. Попадают в простату из верхних мочевыводящих путей.
Частота распространения данного заболевания находится в диапазоне 40–70% от всего мужского населения. Если камни небольшого размера, то они, как правило, не имеют симптомов. Их обнаруживают при исследованиях УЗД, КТ, когда пациент обращается с какими-либо урологическими жалобами.
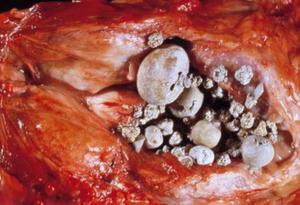 Крупные камни в простате приводят к признакам воспаления нижних мочевых путей, постоянных болей в тазу, простатита. В нижних мочевых путях симптомы заболевания подразделяются на затрудненное мочеиспускание и трудности с удержанием мочи (недержание, частые позывы в туалет, никтурия). Если к камням присоединяются бактерии, тогда могут проявиться симптомы хронического простатита.
Крупные камни в простате приводят к признакам воспаления нижних мочевых путей, постоянных болей в тазу, простатита. В нижних мочевых путях симптомы заболевания подразделяются на затрудненное мочеиспускание и трудности с удержанием мочи (недержание, частые позывы в туалет, никтурия). Если к камням присоединяются бактерии, тогда могут проявиться симптомы хронического простатита.
Как правило, камни, не выдающие признаков присутствия, не требуют лечения. Если же пациента они беспокоят, проводят хирургическую операцию по их удалению. Когда соединяются два заболевания — хронический простатит и камни предстательной железы — назначают антибактериальное лечение.
Склероз простаты
Данное заболевание характеризуется уменьшением предстательной железы в размерах. При этом она сдавливает уретру, мочевой пузырь, семявыводящие протоки. В результате наблюдается затрудненное мочеиспускание, задержка мочи в мочевом пузыре, нарушение эякуляции.
Заболевание появляется по причине хронического воспаления, которое, в свою очередь, может быть спровоцировано травмами простаты, аномалиями ее развития, патологией сосудов и гормональным дисбалансом. Симптомами заболевания служат нарушения мочеиспускания, задержка мочи, болевые ощущения в малом тазу, паху, промежности, боль во время эякуляции, нарушение эрекции.
 Уменьшение простаты обнаруживается при ее ощупывании, трансректальном ультразвуковом исследовании, КТ, МРТ.
Уменьшение простаты обнаруживается при ее ощупывании, трансректальном ультразвуковом исследовании, КТ, МРТ.
Склероз предстательной железы является причиной нарушенного мочеиспускания, поэтому эффективным лечением является хирургическая операция.
Фистулы предстательной железы
Фистулы или свищи, каналы соединяют простату с тонкой, толстой или прямой кишкой, кожным покровом промежности, возникают редко. Появляются в результате осложнений операций на простате, получения травм органов таза, абсцессов предстательной железы и других повреждений.
Симптомы свищей связаны с их причинами появления и локализацией. К примеру, если фистула простатопрямокишечная, то при дефекации вместе с калом выделяется моча, и наоборот, мочу могут сопровождать газы или частицы кала. Диагностика проводится при помощи пальпации прямой кишки, рентгенологических и эндоскопических способов обследования.
Если свищи небольшие, можно провести консервативное лечение, если же большие — проводится операция.
Инфаркт или ишемия предстательной железы
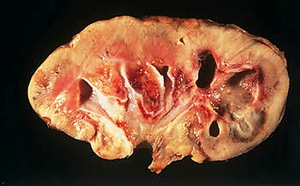
Инфаркт простаты у мужчин является очень редким заболеванием, его выявление проводится только гистологическим путем. Появляется в связи с ишемией — нарушением кровоснабжения тканей предстательной железы. Ишемия, как правило, сопровождает аденому простаты.
Развивается ишемия из-за атеросклероза артерий простаты, полиартериита, тромбоэмболической окклюзии кровеносных сосудов, инфекционных заболеваний мочевой системы, повреждения железы (к примеру, под влиянием катетера, который давит на ее ткани). Бывают случаи большого инфаркта простаты, возникающие после проведения операции по поводу аортокоронарного шунтирования с искусственным кровообращением. Небольшие инфаркты приводят к развитию на их месте рубцов.
Симптоматика ишемии простаты неспецифична, может оборачиваться задержкой мочеиспускания и появлением в моче крови. Большой инфаркт простаты требует хирургического лечения.
Туберкулез простаты
Данное заболевание является редким. Диагноз ставится, как правило, после удаления предстательной железы или ее биопсии. Туберкулез простаты или абсцесс обычно возникает на фоне ВИЧ-инфекции.
 Заболевание почти не имеет симптомов. На ранней стадии пациент чувствует слабую боль в промежности, также наблюдается незначительная дисфункция мочеиспускания. Более поздние стадии характеризуются наличием крови в сперме. Исследования по поводу присутствия туберкулеза простаты проводятся с помощью биопсии.
Заболевание почти не имеет симптомов. На ранней стадии пациент чувствует слабую боль в промежности, также наблюдается незначительная дисфункция мочеиспускания. Более поздние стадии характеризуются наличием крови в сперме. Исследования по поводу присутствия туберкулеза простаты проводятся с помощью биопсии.
Лечение туберкулёза простаты основано на консервативном подходе, направленном на уничтожение патогенных бактерий. Абсцесс требует также хирургического метода лечения.
Грибковые поражения простаты
Воспаление предстательной железы у мужчины по причине грибкового поражения часто связан со снижением иммунитета. Обычно развивается кандидоз простаты. Вызывают его грибы рода Candida albicans. Симптомы при данном заболевании повторяют проявления бактериального простатита. Диагноз ставится на основании биопсии и посредством выделения грибка из мочи.
Лечение проводят с помощью системной противогрибковой терапии. Тяжелые случаи поражения нуждаются в оперативном вмешательстве.
Простатоз
Это заболевание вызывается воспалением неинфекционной природы. Оно появляется в результате застоя секрета в простате. Обычно заболевание обнаруживают у мужчин старшего возраста, у которых отмечается гиподинамия, нерегулярная половая жизнь, развитие веностаза в органах малого таза.
Проявления простатоза аналогичны признакам хронического простатита, когда отмечаются:
-
 Дисфункция мочеиспускания,
Дисфункция мочеиспускания, - Болевые ощущения в пояснице, мошонке, паху, промежности,
- Ранняя эякуляция,
- Эректильные нарушения.
Лечение включает заместительную гормональную терапию, назначение средств улучшения кровообращения и уменьшения веностаза в органах малого таза, изменение образа жизни, нормализацию половой активности.
Простатодиния
Является синдромом хронической тазовой боли. Она выражается давлением, ощущением дискомфорта в половых органах, промежности, паху и длится более 3 месяцев, хотя нет видимых причин. В результате чего она возникает до конца неясно. Есть мнение, что данные проблемы с простатой связаны с действием комплекса многих факторов, проводящих к нейропатии и мышечной боли.
Источниками развития болевого синдрома могут быть инфекции, травмы, воспаления неинфекционной природы, неврологические заболевания, нарушение работы мышц тазового дна.
Лечение заключается в разнонаправленной терапии, пациенту необходимо изменить привычный образ жизни, добавить физические упражнения, ходить на физиотерапию, принимать лекарственные средства. При специфических показаниях возможно хирургическое вмешательство.
Киста простаты
Это заболевание встречается довольно часто. Представляет собой полость, заполненную жидкостью. Кисты простаты возникают по причине атрофии железы, воспаления, ДГПЖ, рака, обструкции эякулярного протока. Киста предстательной железы обычно диагностируется случайно при ультразвуковом обследовании. Однако в некоторых случаях ее симптомами являются нарушение мочеиспускания, сложности при удержании мочи.
Лечение кист простаты проводится в зависимости от их размеров и проявлений, которые они вызывают.
Абсцесс простаты
Данное заболевание появляется в результате осложнения простатита. Представляет собой ограниченное гнойное воспаление предстательной железы. Среди симптомов проявлений болевые ощущения в зоне таза и промежности, нарушение функции мочеиспускания, повышение температуры. Диагноз ставится на основании УЗИ. Лечение проводится с помощью антибактериальных средств и дренированием гнойника.
Итак, вы видим, что заболевания простаты сопровождаются общими симптомами, типичными признаками дисфункции органа и сдавливания им соседних. Если подобное случилось необходимо в обязательном порядке и тут же обращаться к врачу за помощью, поскольку требуется исключение злокачественных болезней. Обычно своевременное лечение помогает справиться с заболеванием в короткие сроки и вернуть своей жизни полноценность.
Источник
МГМСУ им. Н.А. Семашко
Список сокращений:
РПЖ – рак предстательной железы
РПЖ – рак предстательной железы
ПСА – простат–специфический антиген
ПРИ – пальцевое ректальное исследование
ТРУЗИ – трансректальное ультразвуковое исследование
ДГПЖ – доброкачественная гиперплазия простаты
Эпидемиология рака предстательной железы
Проблема рака предстательной железы приобрела на сегодняшний день особую актуальность вследствие неуклонного роста заболеваемости и смертности, а также в связи с трудностями своевременной диагностики. Рак предстательной железы (РПЖ) в настоящее время является одним из наиболее широко распространенных злокачественных новообразований у мужчин. Так, в США в 2001 году было зарегистрировано 198100 новых случаев рака предстательной железы и 31500 человек умерли от этого заболевания [1]. В России в 1999 г. зарегистрировано 10735 новых случаев РПЖ, а заболеваемость составила 15,69 на 100 тысяч мужского населения. В Москве заболеваемость выросла с 11,1 случаев на 100 тысяч мужского населения в 1996 г. до 26,8 случаев в 2000 году [2]. Смертность от РПЖ составляет 3,9% в структуре общей смертности от онкологических заболеваний. На долю локализованных форм РПЖ, когда возможно проведение радикального противоопухолевого лечения, приходится только 31,5% всех выявленных случаев болезни; у 68,5% больных диагностируются местнораспространенные и генерализованные формы опухолевого процесса [3].
Диаграмма 1. Количество случаев рака простаты в различных возрастных группах.
Вероятность обнаружения рака простаты у мужчины в возрасте от 40 до 59 лет составляет 1 к 78 (1,28 %), в возрасте от 60 до 79 – 1 к 6 (15,6 %). В целом около 3% мужчин подвержены риску умереть от рака предстательной железы.
Столь широкое распространение рака простаты ставит его в ряд наиболее важных социальных проблем современности. Надо полагать, что в нашей стране ситуация не лучше, хотя таких угрожающих статистических данных нет. Это, скорее всего, связано с отсутствием системы ранней диагностики и медицинского просвещения населения. Основная масса пациентов, которые попадают в нашу клинику, имеют запущенные стадии рака простаты, что не позволяет полностью избавить их от этого заболевания. Сегодня рак предстательной железы является предметом тщательного изучения. Болезнь практически не возникает раньше 40 лет и становится все более частым явлением с каждым последующим десятилетием жизни. Самое коварное в этом заболевании то, что практически отсутствуют ранние симптомы болезни. На данный момент способов полного излечения распространенного рака простаты нет. Надежды сократить число смертей от рака простаты основаны на двух тактиках – ранней диагностике и эффективном лечении болезни в ее начальной стадии.
Время от доклинического течения до установки диагноза рака простаты может быть относительно длинным. Обычно рак предстательной железы отличается медленным ростом, минимальной симптоматикой и низким потенциалом метастазирования [4]. Множество злокачественных опухолей простаты никогда не вызывают симптоматики и клинически незначимы. Данные аутопсий показывают, что около трети мужчин старше 50 лет и около 2/3 старше 70 лет имеют асимптоматический и клинически незначимый рак простаты [5]. Это делает рак предстательной железы уникальным по малигнизации с очень большим преобладанием гистологически не выявленных опухолей, но с относительно низким числом клинических проявлений.
Естественное старение населения в сочетании с внедрением в широкую практику современных диагностических тестов, таких как определение простат–специфического антигена (ПСА) сыворотки крови, привело к увеличению выявляемости локализованных форм рака предстательной железы. Это вызвало появление множества публикаций, направленных на определение роли ранней диагностики РПЖ в улучшении качества жизни мужского населения. Несмотря на то, что у скрининга РПЖ много сторонников, результаты большинства научных работ показывают, что нецелесообразно подвергать скринингу все мужское население старше 50 лет, так как недостаточно данных, что это ведет к увеличению продолжительности и качества жизни. Цель скрининга РПЖ – выявление «бессимптомных» мужчин с локализованным раком простаты, которые наиболее подходят для радикального вмешательства. Успех скрининга зависит от таких факторов, как биологические особенности и клиническое течение опухолевого процесса, методов исследования, их чувствительности, специфичности и правильного выбора критериев эффективности.
Значительные усилия направлены, во–первых, на выявление рака простаты на ранних стадиях, во–вторых, на предотвращение метастазирования или рецидива рака. Широко применяются различные методики скрининга, такие как пальцевое ректальное исследование (ПРИ), трансректальное ультразвуковое исследование (ТРУЗИ), определение различных изоформ простат–специфического антигена, а также биопсия простаты под контролем ТРУЗИ. Но ни одна из технологий диагностики, существующих в настоящее время, не способна точно определить наличие у пациента локализованной формы рака предстательной железы. Неточность клинического стадирования такова, что примерно у 30% пациентов с раком предстательной железы, определенным как Т1/Т2, на самом деле имеются стадии Т3/Т4 [6,7]. «Позитивный хирургический край» обнаруживается у 10–20% пациентов, клинически «стадированных», как Т1 и у 30–60%, классифицированных, как Т2 [8]. В течение 5 лет после хирургического вмешательства у пациентов с «негативным хирургическим краем» шанс прогрессии заболевания составляет 20% (рост ПСА и клинические проявления), в то время как у пациентов с «позитивным хирургическим краем» шанс составляет от 40% до 60% [9,10,11,12,13].
Клинические проявления рака предстательной железы
Каких–либо специфических клинических проявлений, свойственных только раку предстательной железы, не существует. Благодаря внедрению в широкую медицинскую практику современных методов ранней диагностики, все чаще рак предстательной железы диагностируется на ранних стадиях, когда больные практически не предъявляют жалоб. В начале заболевания больные могут обратиться к врачу с жалобами на эректильную дисфункцию. В этой связи назначение в качестве стимуляторов андрогенов категорически противопоказано без обследования предстательной железы на наличие онкологического заболевания. На более поздних стадиях заболевания у больных могут появиться уродинамические нарушения, схожие с таковыми при доброкачественной гиперплазии простаты (ДГПЖ). Наиболее часто встречающиеся симптомы отражены в таблице 1.
Диагностика рака предстательной железы
Пальцевое исследование прямой кишки
Пальцевое исследование прямой кишки – самый простой, дешевый и безопасный метод диагностики рака предстательной железы. Однако результаты исследования во многом определяются размерами опухоли и ее локализацией. Данные, полученные при пальпации, не всегда легко интерпретировать, но малейшее подозрение является веским основанием для дальнейшего обследования больного. В среднем только у одной трети пациентов с наличием пальпируемых участков, подозрительных на РПЖ, впоследствии морфологически верифицируют злокачественную опухоль простаты.
Пальцевое исследование прямой кишки – самый простой, дешевый и безопасный метод диагностики рака предстательной железы. Однако результаты исследования во многом определяются размерами опухоли и ее локализацией. Данные, полученные при пальпации, не всегда легко интерпретировать, но малейшее подозрение является веским основанием для дальнейшего обследования больного. В среднем только у одной трети пациентов с наличием пальпируемых участков, подозрительных на РПЖ, впоследствии морфологически верифицируют злокачественную опухоль простаты.
Немаловажную роль играет то, что правильность ПРИ во многом зависит от квалификации и опыта исследователя. Часто наблюдается недооценка стадии, поскольку небольшие, расположенные в передних отделах железы опухоли, как правило, не пальпируются; ложноположительные результаты наблюдаются у больных с гиперплазией предстательной железы и простатитом. Этот метод, однако, позволяет выявить рак предстательной железы, когда уровень ПСА остаётся в пределах нормы, и представляет хотя не точные, но полезные данные о стадии заболевания. С учетом современных возможностей данные ПРИ необходимо оценивать в комплексе с определением уровня ПСА и данными ТРУЗИ.
Ультразвуковое исследование
Ультразвуковое исследование получило наибольшее распространение в диагностике заболеваний предстательной железы. Особенно интерес к исследованию проявился с введением трансректального ультразвукового исследования. Около половины опухолей более 1см в диаметре выявляются с помощью ультразвука. На основании опыта, суммированного R.L. Waterhouse и M.I. Resnick [14], было выявлено, что ТРУЗИ имеет низкую чувствительность и специфичность по отношению к оценкам, необходимым для скрининга. Чувствительность была в пределах от 71% до 92% для карциномы простаты и от 60% до 85% для субклинических стадий болезни. Специфичность колебалась в пределах от 49% до 79%. Исследование имело прогностическое значение в 30% случаев. Чувствительность и положительное прогностическое значение для ТРУЗИ, как отдельного метода, были лучше, чем для пальцевого ректального исследования. Частота выявления рака среди ТРУЗИ–позитивных пациентов, у которых не выявлено изменений по данным ПРИ и исследования уровня ПСА, значительно ниже. В связи с низкой специфичностью и чувствительностью ТРУЗИ отошел на роль вспомогательного диагностического метода, используемого при наличии изменений в скрининговых тестах.
Простат–специфический антиген
В настоящее время наиболее ценным опухолевым маркером, исследование которого в сыворотке крови необходимо для диагностики и наблюдения за течением доброкачественной гиперплазии и рака предстательной железы, является простат–специфический антиген. Начиная с 1987 г., ПСА широко используется в диагностике рака простаты, установлении стадии процесса, оценке эффективности лечения. Определение уровня ПСА увеличило частоту выявления рака простаты на ранних стадиях, многие из которых могут быть излечены радикально.
Простат–специфический антиген – гликопротеин, вырабатываемый секреторным эпителием простаты и служащий для разжижения эякулята. В сыворотке крови ПСА находится в двух формах: свободной и связанной с различными антипротеазами. По причине того, что ПСА является белком, вырабатываемым в нормальной предстательной железе, он не является специфичным по отношению к заболеванию. Иными словами, повышение уровня ПСА может быть обусловлено целым рядом причин, среди которых наиболее значимыми являются следующие:
- Рак простаты
- Доброкачественная гиперплазия простаты
- Наличие воспаления или инфекции в простате
- Ишемия или инфаркт простаты.
Таким образом, повышение уровня простат–специфического антигена в крови не всегда свидетельствует о наличии злокачественного процесса.
Нормальным считается содержание общего ПСА менее 4 нг/мл, повышение уровня ПСА более 4 нг/л уже является показанием для проведения детального обследования для исключения наличия рака простаты даже при нормальных данных ПРИ. При высоких цифрах общего ПСА биопсию предстательной железы проводят в обязательном порядке. Прогностическая ценность определения ПСА была значительно выше у пациентов, у которых при пальцевом ректальном исследовании имелись изменения, подозрительные на рак простаты.
Тест на ПСА становится высокочувствительным только при значениях более 20 нг/мл. Для проведения радикального лечения рака простаты необходимо выявление этого заболевания на ранних стадиях, а подавляющее большинство случаев локализованного рака приходится на так называемую «серую зону», когда значения ПСА находятся в промежутке 4–10 нг/мл. С целью повышения диагностической ценности теста ПСА, особенно в случае диагностического поиска ранних стадий опухоли, используется следующий ряд индексов: отношение свободный/общий ПСА (f/t ПСА), отношение ПСА к объему предстательной железы (ПСА D), скорость прироста ПСА (ПСА V) и некоторые другие параметры.
С возрастом отмечается повышение уровня ПСА, что объясняется увеличением объема предстательной железы за счет роста аденомы простаты. Поэтому на значение ПСА оказывает влияние не только возраст, точнее сказать, не столько возраст, сколько объем предстательной железы. Учитывать влияние увеличенного объема предстательной железы на показатель ПСА необходимо и из–за того, что рак предстательной железы почти в половине случаев встречается одновременно с доброкачественной гиперплазией предстательной железы. Для этой цели используется индекс ПСА D, который вычисляется по формуле:
ПСА D = ПСА (нг/мл)/ Объем простаты (см 3)
Этот показатель увеличивает специфичность показателя общего ПСА сыворотки крови. Объем предстательной железы определяется при трансректальном ультразвуковом исследовании. При этом значение индекса ПСА D не должно превышать 0,15 нг/мл/см3. Значение ПСА D, большее этой величины, является одним из показаний к выполнению биопсии предстательной железы.
Оценка скорости изменения ПСА со временем (ПСА V) является ценным методом определения риска появления рака простаты. Этот тест высокоспецифичен и основан на длительном измерении уровня ПСА. Лишь у 5% пациентов, у которых нет рака простаты, определяется ПСА V, как и при РПЖ. Для получения максимальной пользы от параметра ПСА V должны быть оценены по следние три показателя за 2–х летний период или, по крайней мере, данные с интервалом 12–18 месяцев. Показатель ПСА V і 0,75 нг/мл/год весьма характерен для рака простаты.
В дополнение к оценке уровня общего ПСА сыворотки крови определение различных форм ПСА несет полезную дополнительную информацию, особенно в случае повышения общего ПСА в пределах «серой шкалы» с учетом индивидуальных особенностей каждого пациента. Уровень общего ПСА сыворотки крови определяется сложением показателей свободного ПСА и ПСА, связанного с белками плазмы. Соотношение уровня свободного ПСА к уровню общего ПСА (f/t ПСА), выраженное в процентах, обозначается, как процент свободного ПСА. Этот показатель вычисляется по формуле:
f/t ПСА =( ПСА свободный / ПСА связанный ) х 100 %
Для мужчин, у которых показатель f/t ПСА менее 15%, рекомендуется выполнение биопсии простаты, при значении f/t ПСА более 15% риск наличия РПЖ ниже и иногда биопсия простаты может быть отсрочена или совсем не выполняться. Прогностическая ценность соотношения f/t ПСА увеличивается с ростом уровня общего ПСА и становится наибольшей при уровне общего ПСА больше 6–8 нг/мл.
Биопсия простаты
Подозрение на рак предстательной железы (повышение ПСА, наличие суспициозных участков в ткани простаты при ректальном осмотре, обнаружение гипоэхогенных участков при ультразвуковом исследовании или их сочетание) является показанием к выполнению одного из завершающих этапов диагностики – биопсии простаты (рис. 1).
Рис. 1. Трансректальная биопсия простаты под ультразвуковым наведением
Мультифокальная трансректальная биопсия, выполняемая под ультразвуковым наведением или под пальцевым контролем, является одним из наиболее надежных способов диагностики рака простаты. Методика трансректальной биопсии предстательной железы заключается в том, что при помощи специальной высокоскоростной автоматической иглы (т.н. «биопсийного пистолета») через прямую кишку берутся нитевидные кусочки ткани простаты, которые впоследствии отправляются на морфологическое исследование.
В клинике урологии МГМСУ разработана методика выполнения биопсии простаты по расширенной схеме. Согласно нашим данным, при увеличении количества пункций простаты и более латеральном направлении вколов игл при биопсии отмечается статистически достоверный рост вывляемости рака, причем главным образом – за счет локализованных форм. В зависимости от возраста пациента, уровня простат–специфического антигена и ряда других факторов во время биопсии берется от 6 до 18 кусочков ткани предстательной железы. Грамотно выполненное морфологическое исследование биоптатов является залогом успешного лечения. Наряду с делением карциномы простаты по степени дифференцировки на высоко–, умеренно– и низкодифференцированную в последние годы широкое распространение получила оценка дифференцировки по схеме D.F. Gleason (1977) [15]. Она основана прежде всего на гистологических критериях. Применение шкалы Глисона позволяет распределить пациентов на группы прогноза для определения оптимального способа лечения. Сумма Глисона оказалась чрезвычайно точным прогностическим признаком, особенно значимым является показатель 7 баллов и более, свидетельствующий о высоком проценте инвазии капсулы простаты, семенных пузырьков и метастатического поражения лимфатических узлов.
Заключение
Гетерогенная природа РПЖ делает его трудным для оценки объема поражения. Определение ПСА не имеет достаточной специфичности и чувствительности для предсказания клинической и патологической стадии процесса [16]. Комбинация с другими показателями, такими как шкала Глисона, данные ПРИ, улучшает прогностическую информацию и позволяет наиболее точно установить клиническую стадию РПЖ.
Введение программ скрининга приводит к увеличению выявляемости случаев рака простаты на тех стадиях, когда возможно полное избавление больных от этого заболевания при своевременном лечении. По результатам патоморфологической оценки образцов простатэктомии приблизительно 60% пациентов с клинически локализованным раком простаты имеют опухоль, ограниченную органом. Согласно обобщенным данным, распространение ракового процесса за пределы простаты и наличие позитивного хирургического края имеют негативное значение для прогрессии и выживаемости. В связи с этим важно прогнозировать риск распространения опухоли за пределы органа. Проведены многочисленные исследования, направленные на предсказание патологической стадии опухоли на основании определения совокупности множества критериев. Наибольшую популярность среди всех алгоритмов предсказания клинической стадии РПЖ получили номограммы, представленные A.W. Partin с соавт. [17,18]. В их основу положены такие показатели, как уровень ПСА, клиническая стадия и степень дифференцировки опухоли по шкале Глисона.
На основании накопленного опыта обследования больных с различными жалобами на нарушение мочеиспускания в клинике урологии МГМСУ разработан алгоритм ранней диагностики РПЖ, который представлен ниже. Мы надеемся, что он в значительной степени облегчит работу врача и приведет к повышению выявляемости РПЖ на ранних стадиях.
Схема 1. Алгоритм ранней диагностики рака предстательной железы
Источник
