Ишемический инсульт внутренней сонной артерии
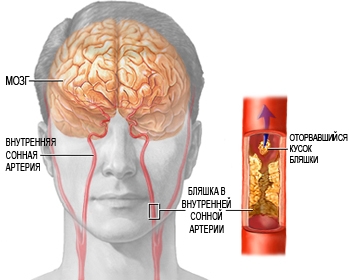
Атеросклероз сонных артерий, являющийся причиной инсульта, в настоящее время хорошо поддается лечению. Своевременное выявление и лечение атеросклероза сонных артерий позволяет предотвратить прогрессирование заболевания и обеспечить профилактику опасного для жизни осложнения — инсульта.
Ишемический инсульт и преходящее нарушение мозгового кровообращения
 По мере прогрессирования атеросклероза происходит увеличение атеросклеротической бляшки на внутренней стенке сонной артерии. Соответственно возрастает риск развития инсульта. Прогрессирование атеросклеротического поражения (стеноза) сонных артерий приводит к развитию хронической ишемии головного мозга. При отрыве части атеросклеротической бляшки, ее частица (эмбол), с током крови по сонным артериям попадает в головной мозг, блокируя поступление крови к определенному участку мозга (эмболия), вследствие чего развивается инфаркт мозга.
По мере прогрессирования атеросклероза происходит увеличение атеросклеротической бляшки на внутренней стенке сонной артерии. Соответственно возрастает риск развития инсульта. Прогрессирование атеросклеротического поражения (стеноза) сонных артерий приводит к развитию хронической ишемии головного мозга. При отрыве части атеросклеротической бляшки, ее частица (эмбол), с током крови по сонным артериям попадает в головной мозг, блокируя поступление крови к определенному участку мозга (эмболия), вследствие чего развивается инфаркт мозга.
В зависимости от размера частицы, и того куда, в конечном счете, попадает эмбол, эмболия может не проявляться никакими признаками вообще или вызывает преходящее нарушение мозгового кровообращения (транзиторная ишемическая атака), или инсульт.
Если функция поврежденного участка мозга восстанавливается полностью в течение 24 часов, эпизод называют преходящим нарушением мозгового кровообращения или транзиторной ишемической атакой (малым инсультом). Если признаки повреждения головного мозга не проходят через 24 часа это состояние называют инсультом.
Симптомы предвестники ишемического инсульта
Предвестниками инсульта являются симптомы, характерные для хронической ишемии головного мозга:

- Головная боль.
- Головокружение.
- Нарушение сна.
- Повышенная утомляемость при физических и умственных нагрузках.
- Трудность концентрации внимания и забывчивость.
- Шум в ушах или тяжесть в голове.
Необходимо отметить, что при отсутствии адекватного лечения, ишемия мозга прогрессирует и приводит к острому нарушению мозгового кровообращения (инсульт) или способствует развитию сосудистой деменции (слабоумие). Поскольку к вышеуказанным проявлениям может приводить как атеросклероз сосудов головного мозга так и атеросклероз сосудов шеи, единственным способом выяснить причину, назначить правильное лечение атеросклероза. Это значит обеспечить надежную профилактику инсульта, является проведение современного обследования.
Признаки и симптомы инсульта и транзиторных ишемических атак
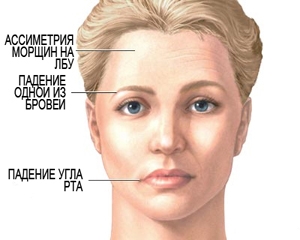
- Нарушения (затруднение) речи.
- Нечувствительность, слабость, паралич одной стороны тела или лица.
- Потеря зрения в одном глазу.
- Проблемы с равновесием или координацией.
Как уже отмечалось выше, если данные изменения полностью регрессируют в течение суток, у пациента диагностируется ТИА, если более 24 часов — ишемический инсульт.
Существует также понятие «микроинсульт», которое не является медицинским термином, а используется для описания инсульта, приведшего к инфаркту небольшой зоны мозга и, как следствие этого, проявляющегося «стертой» симптоматикой с быстрой реабилитацией. Однако, микроинсульт можно расценивать как предвестник ишемического инсульта. Примерно у половины больных в течение последующего года развивается «большой» инсульт.
Выявление атеросклероза сосудов головного мозга и сонных артерий
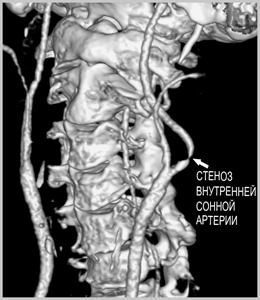 Некоторые из нижеприведенных исследований позволяют выявить заболевание сонных артерий до развития инсульта, что позволяет вовремя осуществить профилактику этого грозного состояния.
Некоторые из нижеприведенных исследований позволяют выявить заболевание сонных артерий до развития инсульта, что позволяет вовремя осуществить профилактику этого грозного состояния.
На уровне осмотра можно выявить «Каротидный шум» — это неправильный звук (систолический шум) выслушиваемый стетоскопом на шее в проекции сонных артерий из-за сужения сонной артерии, или различие в пульсе между двумя сторонами шеи. Он говорит о высоком вероятности поражения сонной артерии.
- Компьютерная томография или МРТ головного мозга.
- Компьютерная томография в ангиорежиме.
- Магнитно-резонансная томография в ангиорежиме.
- Рентгеноконтрастная ангиография.
- Ультразвуковое дуплексное сканирование сонных артерий.
Лечение атеросклероза сосудов головного мозга и сонных артерий
При выявлении выраженного, но не проявляющегося атеросклероза сонных артерий лечение становится необходимым. Лечение направленно на предотвращение прогрессирования атеросклероза и профилактику инсульта. Основными направлениями терапии у пациентов с атеросклерозом церебральных сосудов и магистральных сосудов шеи является:
- коррекция нарушения функции органов эндокринной системы (в первую очередь, сахарного диабета),
- нормализация уровня холестерина крови (достигается соблюдением диеты и приемом лекарственных препаратов статинов),
- нормализация уровня артериального давления,
- отказ от курения.
Обязательно назначаются препараты для уменьшения вероятности формирования сгустка крови (тромба). Чаще всего назначаются препараты типа аспирина (тромбоАСС, кардиомагнил), или Плавикс.
Хирургическая профилактика ишемического инсульта
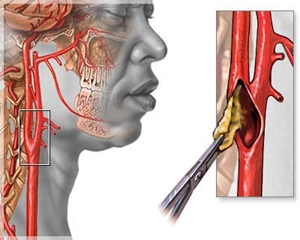 При значительном сужении сонной артерии атеросклеротической бляшкой обычно применяется эндартерэктомия сонной артерии . Хирургическая операция, которая включает в себя вскрытие просвета пораженной сонной артерии и удаление из неё атеросклеротической бляшки. Эта процедура хорошо отработана, обеспечивает длительный положительный результат в виде профилактики ишемического инсульта на многие годы. Несет минимальный риск у большинства пациентов. Пребывание в клинике — обычно 24-48 часов.
При значительном сужении сонной артерии атеросклеротической бляшкой обычно применяется эндартерэктомия сонной артерии . Хирургическая операция, которая включает в себя вскрытие просвета пораженной сонной артерии и удаление из неё атеросклеротической бляшки. Эта процедура хорошо отработана, обеспечивает длительный положительный результат в виде профилактики ишемического инсульта на многие годы. Несет минимальный риск у большинства пациентов. Пребывание в клинике — обычно 24-48 часов.
Большинство пациентов испытывает небольшой дискомфорт и способно возвратиться к обычным действиям после лечения через короткий период выздоровления (7-14 дней).
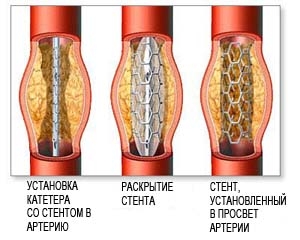 Как альтернатива оперативному лечению используется внутрисосудистая (эндоваскулярная) методика . Баллоная ангиопластика со стентированием. В настоящее время в международных исследованиях проводится оценка эффективности данной методики для лечения атеросклероза сонной артерии. Эта процедура выполняется вместе с ангиографией под местной анестезией через прокол в паху.
Как альтернатива оперативному лечению используется внутрисосудистая (эндоваскулярная) методика . Баллоная ангиопластика со стентированием. В настоящее время в международных исследованиях проводится оценка эффективности данной методики для лечения атеросклероза сонной артерии. Эта процедура выполняется вместе с ангиографией под местной анестезией через прокол в паху.
Суть процедуры во внутрисосудистом подведении к месту сужения сонной артерии специального катетера с баллоном. При раздувании баллона в просвете сонной артерии проводится расширение суженного участка. Для закрепления эффекта выполняется стентирование расширенной сонной артерии путем установки внутреннего стента (каркаса) сосуда. Период восстановления после ангиопластики со стентированием также очень мал.
Источник
Пост опубликован: 29.08.2016
 Проект исследования инсульта в бассейне сонной артерии показал, что клиническая классификация ишемического инсульта, используемая у постели больного позволяет надежно предсказать его исход и возможные находки, которые будут выявлены при КТ и/или на вскрытии, а также определиться с сосудистой патологией, лежащей в его основе.
Проект исследования инсульта в бассейне сонной артерии показал, что клиническая классификация ишемического инсульта, используемая у постели больного позволяет надежно предсказать его исход и возможные находки, которые будут выявлены при КТ и/или на вскрытии, а также определиться с сосудистой патологией, лежащей в его основе.
Симптомы инсульта в бассейне сонной артерии
Тотальный инфаркт в каротидном бассейне характеризуется триадой симптомов:
- 1) односторонним нарушением чувствительности/двигательных функций на уровне лица, руки и ноги;
- 2) гомонимной гемианопсией (выпадением одноименного поля зрения)
- 3) выпадением корковых функций (например, дисфазией, нарушением зрительно-пространственного восприятия).
В случае тотального инфаркта в каротидном бассейне зона поражения оказывается наибольшей. Такие инсульты возникают в результате окклюзии внутренней каротидной артерии или основного ствола средней мозговой артерии. Они характеризуются высокой 30 дневной летальностью, достигающей 37%. Через год последствия перенесенного инсульта отсутствуют лишь у 7% пациентов.
У пациентов с частичным инфарктом в каротидном бассейне имеется один или два из трех вышеуказанных симптомов. На КТ у них выявляются ограниченные инфаркты мозга, а окклюзии магистральных сосудов случаются редко. 30 дневная летальность при этом находится в пределах 13%. Через год последствия перенесенного инсульта отсутствуют у 71% пациентов.
Что касается пациентов с инфарктами в вертебробазилярном бассейне, то у них симптоматикa обусловлена нарушением кровообращения на уровне позвоночных артерий. 30 дневная летальность при этом находится в пределах 7%, а через месяц после инсульта в бассейне сонной артерии его последствия отсутствуют у 80% пациентов.
Симптоматика лакунарных инфарктов обусловлена поражением глубоких перфорирующих артерий (изолированный двигательный инсульт, изолированный инсульт с нарушениями чувствительности, смешанный инсульт с моторно-сенсорными нарушениями, а также атактический гемипарез). У пациентов с лакунарными инфарктами никогда не выпадают функции коры мозга и редко отмечаются окклюзии магистральных артерий, питающих мозг.
Оксфордширская классификация позволяет достаточно точно определиться с прогнозом заболевания и уточнить сосудистую патологию, лежащую в его основе, но требует детального знания симптомов поражения каротидного и вертебробазилярного бассейнов. Такая дифференциация очень важна. Особенно актуальной она стала, когда в исследованиях ECST и NASCET (Североамериканское исследование о роли каротидной эндартерэктомии у симптомных пациентов) была определена роль каротидной хирургии у симптомных пациентов.
В типичных случаях нарушения кровообращения в каротидном бассейне проявляются односторонним выпадением чувствительности и/или двигательных функций, преходящей слепотой и выпадением функций коры мозга. Под преходящей слепотой понимают временную потерю зрения на один глаз, возникающую за несколько секунд и сохраняющуюся в течение нескольких минут. Слепота, сохраняющаяся в течение 24 часов, является аналогом инсульта. Наличие эпизодов явной преходящей слепоты при отсутствии источника эмболии на уровне сонных артерий или сердца служит показанием для консультирования больного у офтальмолога с целью исключения ишемической нейропатии зрительного нерва (микрососудистое поражение задних ресничных артерий), в результате которой возникает острая ишемия диска зрительного нерва.
Инсульты сонной артерии следует дифференцировать с эпилепсией, опухолями, гигантскими аневризмами, гипогликемией и мигренью. Что касается дифференцировки эмболических и гемодинамических событий, то она обычно невозможна. Хотя когда ТИА предшествуют обильная еда, прием горячей ванны или физические нагрузки, следует подозревать наличие гемодинамически значимых стенозов внутренней артерии каротис.
Вертебробазилярные инсульты в бассейне сонной артерии проявляются двухсторонней слепотой, нарушением походки и положения (равновесия), одно или двухсторонними нарушениями чувствительности или двигательных функций (в 10% случаев отмечаются односторонние нарушения чувствительности/двигательных функций), дизартрией, гомонимной гемианопсией, нистагмом, головокружением, диплопией и вертиго. Исторически так сложилось, что большинство клиницистов приучали к тому, что о вертебробазилярной недостаточности свидетельствует головокружение, возникающее при поворотах шеи. При этом данный симптом объяснялся тем, что поворот шеи сопровождается сдавливанием позвоночных артерий на уровне поперечных отростков верхних шейных позвонков. На самом деле, использование допплеровского транскраниального цветного картирования позвоночных артерий, позволило выявить, что движения шеи практически никак не сказываются на их кровотоке (ни на его направлении, ни на объемной скорости). У этих пациентов более вероятно наличие патологии внутреннего уха и прежде чем решать, что они страдают от вертебробазилярной недостаточности, следует исключить именно эту патологию.
Термином «не полушарные» описывают изолированные синкопальные состояния, пресинкопальные состояния (приступы резкой слабости), изолированные головокружения, изолированные приступы диплопии и изолированные вертиго (истинные, вестибулярные головокружения). Эти состояния никогда не следует приписывать нарушениям кровообращения в каротидном или вертебробазилярном бассейне, по крайней мере, пока не будет исключена патология внутреннего уха или сердца.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
 Наиболее часто встречающийся тип инсульта, происходящий когда сгусток крови блокирует приток крови к мозгу.
Наиболее часто встречающийся тип инсульта, происходящий когда сгусток крови блокирует приток крови к мозгу.
Инсульт — нарушение мозгового кровообращения. Ткани мозга, которые не получают кислород и питательные вещества из крови, могут умереть в течение нескольких минут. Ущерб, нанесенный мозгу, может вызвать внезапную потерю функций организма. Типы функции, которые будут затронуты, зависят от части поврежденного мозга.
Две проблемы с кровотоком могут вызвать заболевание:
- Заблокированный кровеносный сосуд вызывает ишемический инсульт.
- Разорванный кровеносный сосуд вызывает геморрагический инсульт.
Большинство (87%) инсультов являются ишемическими.
Инсульт является основной причиной инвалидности во всем мире, второй по распространенности причиной деменции (приобретенное слабоумие) и третьей ведущей причиной смерти.
В зависимости от типа, ишемические инсульты возникают из-за образования сгустков крови либо внутри кровеносного сосуда, который непосредственно поставляет кровь в мозг; либо образуются в другом месте тела, и перемещаются по венам к мозгу, ограничивая кровоток и приводя к нарушению когнитивной функции и инсульту. Они часто формируются из-за ранее существовавшего состояния, такого как атеросклероз, медленное накопление холестерина, которое заставляет артерии сужаться, а кровь собирается и образует сгустки.
Во время ишемического инсульта уменьшенная подача крови инициирует серию событий (называемых ишемическим каскадом), которые приводят к повреждению ткани головного мозга и, в конечном счете, к смерти мозговой ткани. Смерть мозговой ткани происходит в областях без кровотока в течение нескольких минут после начала инсульта.
Современная медицина позволяет предупредить заболевание на ранней стадии. В нашей клинике мы устраняем все известные причины ишемического инсульта, применяя самые эффективные методы современной сосудистой хирургии.
Для предупреждения развития тяжелой формы болезни мы применяем инновационный метод: в область атеросклеротической бляшки во внутренней сонной артерии устанавливается специальный металлический каркас, при этом не делаются разрезы. Каркас-стент раздвигает просвет суженной артерии и обеспечивает хороший кровоток. Процедура стентирования значительно уменьшает риск развития ишемического инсульта.
Причины и факторы риска
Инсульт может поражать людей всех возрастов, включая детей. Ишемический инсульт возникает, когда что-то останавливает поток крови, блокировка может быть вызвана одной или несколькими из следующих причин:
- Атеросклероз: состояние, при котором в артериях накапливается бляшка или жир. Это может либо ограничить кровоток, либо полностью блокировать его, что приводит к ишемическому инсульту. Люди с высоким кровяным давлением, высоким уровнем холестерина и диабетом, а также люди, которые курят, подвергаются повышенному риску атеросклероза и инсультов.
- Сгусток крови (эмбол), который путешествовал из других частей тела, таких как шея или сердце. Кровяные сгустки, образуемые в сердце, могут возникать в результате нерегулярного пульса (например, фибрилляции предсердий), сердечного приступа или аномалий клапанов сердца.
- Воспаление кровеносных сосудов.
Кто подвержен риску инсульта?
Ишемические инсульты наиболее распространены у людей 60 лет и старше, хотя они могут встречаться у людей всех возрастов. Риск возрастает с возрастом, а также если у Вас гипертония, сердечные заболевания или Вы являетесь злостным курильщиком. Кроме того, у людей с избыточным весом, злоупотребляющих алкоголем или с преобладанием малоподвижного образа риск возникновения ишемического инсульта увеличивается. Подвержены риску люди, находящиеся на долгосрочной заместительной гормональной терапии и имеющие семейную историю болезни (генетическая предрасположенность). Также риск больше у мужчин, но женщины имеют более высокий уровень смертности от инсульта.
Медицинские условия, которые могут увеличить риск развития заболевания, включают:
- Высокое кровяное давление,
- Высокий уровень гомоцистеина в крови (серосодержащая аминокислота плазмы крови),
- Атеросклероз,
- Высокий уровень холестерина,
- Сахарный диабет,
- Фибрилляцию предсердий,
- Болезни крови, например, полицитемию (увеличение числа эритроцитов),
- Заболевание сердечных клапанов, таких как митральный стеноз,
- Сердечно-сосудистые заболевания, такие как сердечный приступ,
- Болезнь периферической артерии,
- Транзиторную ишемическую атаку (TIA): предупредительный инсульт с симптомами, подобными инсульту, которые исчезают вскоре после их появления.
Хотя это наиболее распространенные причины ишемического инсульта, существует множество других возможных причин. Например, использование наркотиков, травматическое повреждение кровеносных сосудов шеи или проблемы со свертыванием крови.
Типы ишемического инсульта
Ишемический инсульт делится на два основных типа: тромботический и эмболический.
Тромботический возникает, когда поврежденные мозговые артерии блокируются образованием кровяного сгустка в мозге. Называемый мозговым тромбозом или церебральным инфарктом, этот тип отвечает за почти 50% всех ударов.
Тромбоз головного мозга также можно разделить на две категории, которые коррелируют с расположением блокады в мозге: тромбоз крупных сосудов и тромбоз мелких сосудов. Тромбоз крупных сосудов: термин, используемый при блокировании одной из больших кроветворных артерий мозга, таких как сонная; тромбоз мелких сосудов включает меньшие, но более глубокие, проникающие в мозг артерии. Тромбоз мелких сосудов также называют лакунарным инсультом или инфарктом головного мозга.
Эмболический инсульт также вызван сгустком внутри артерии, но в этом случае сгусток (или эмбол) образуется не в мозгу. Часто эмбол из сердца путешествует по кровотоку, пока не блокирует собой какой-либо кровеносный сосуд. Это, в свою очередь, ограничивает приток крови к мозгу и приводит к почти немедленной смерти мозговых тканей.
Симптомы инсульта
Симптомы ишемического инсульта возникают внезапно и зависят от части пораженного мозга. Быстрое лечение важно для уменьшения количества повреждений головного мозга.
Основные симптомы инсульта:
- Слабость или онемение лица, руки или ноги, особенно на одной стороне тела,
- Путаница, затрудненная речь,
- Беспокойство,
- Проблемы со зрением, двоение в глазах,
- Внезапное головокружение,
- Потеря равновесия и координации,
- Тяжелая головная боль без какой-либо причины.
Спасите жизнь! Немедленно обратитесь в службу экстренной медицинской помощи, если вы заметили у кого-то следующие внезапные симптомы:
- Лицо. Человек не может улыбаться. При инсульте он улыбается на одну сторону («кривая улыбка»). Уголок рта и глаза с одной стороны кажутся опущенными.
- Руки. Пострадавший не сможете поднять обе руки.
- Речь. У человека может быть невнятная речь, он не сможет нормально произнести даже самое простое предложение.
- Язык. Если попросить пострадавшего высунуть язык, Вы заметите, что он кривой и западает на одну сторону.
Течение инсульта
Острое нарушение мозгового кровообращения может иметь различное течение. У многих пациентов происходит восстановление неврологических функций в течение первых суток после события. В этом случае такое нарушение называется транзиторной ишемической атакой.
Однако первичное поражение головного мозга при инсульте может вызвать тяжелое общее состояние, связанное с отеком головного мозга и потребовать реанимационных мероприятий. Если пациент переносит это трудное время, то дальнейший исход зависит от возникающих осложнений и реабилитационных мероприятий.
Летальность при ишемическом инсульте достигает 40% и зависит от правильного ухода за пациентом и своевременного лечения возможных осложнений. По мере восстановления кровообращения многие неврологические нарушения уменьшаются и пациент может вернуться к нормальной жизни.
Осложнения инсульта
Различные осложнения могут возникнуть после того, как пациент перенесет ишемический инсульт:
- Тромбоз глубоких вен. У тех, кто восстанавливается после инсульта, существует повышенный риск развития сгустков крови, особенно тромбоза глубоких вен или ТГВ. ТГВ образуется глубоко внутри вен в ногах, и если тромб оторвётся, он может дойти до легких и вызывать потенциально смертельную легочную эмболию. Тромбоз чаще всего образуется между вторым и седьмым днем после перенесенного удара.
- Нарушение приема пищи. Ущерб нанесенный головному мозгу, вызванный ударом, может привести к затруднению глотания, которое известно как дисфагия. Это происходит, когда мозг испытывает трудности с координацией движения нервов и мышц на языке, и затрудняет употребление пищи и питья для тех, кто оправляется от инсульта.
- Пневмония (воспаление легких). Побочным эффектом дисфагии является аспирационная пневмония, которая возникает, когда пациент вдыхает слюну или частицы пищи в легкие. Глотание может быть настолько трудным после инсульта, что выздоравливающие пациенты с большей вероятностью случайно вдыхают эти частицы и вызывают препятствия в легких, приводя к пневмонии.
- Инфекция мочевых путей. Инфекции мочевыводящих путей встречаются примерно у 11% пациентов в первые три месяца после инсульта. Это связано с тем, что катетеры часто используются, поскольку пациент не может сам сходить в туалет, а мышечная слабость способствует плохому контролю мочевого пузыря. Использование катетеров увеличивает риск заражения мочевыводящих путей.
- Мышечная слабость, паралич и отсутствие координации. Это все трудности, обычно возникающие у тех, кто оправляется от инсульта. Паралич является одним из наиболее распространенных нарушений, связанных с заболеванием: 9 из 10 выживших пациентов имеют некоторую степень паралича сразу после инсульта. Паралич — это неспособность мышц двигаться добровольно. Мышцы контролируются сообщениями, отправленными из мозга, которые вызывают движение. Когда часть мозга повреждена, обмен сообщениями между ним и мышцами может работать неправильно. Паралич обычно находится на стороне тела, противоположной стороне мозга, поврежденной при инсульте, и может отмечаться в любой части тела.
- Инфаркт. Сердечные проблемы возникают у 70% выздоравливающих людей, включая нерегулярные сердечные сокращения и сердечные приступы. Многие из тех, кто испытывает ишемические инсульты, также страдают от заболевания коронарной артерии, увеличивая риск сердечных проблем.
- Пролежни. Изменения кожи, возникающие у лежачих больных. Они могут быть легкими (покраснение кожи), или тяжелыми (язвы костной ткани, которые увеличивают риск инфицирования пациента).
Прогноз
Ишемический инсульт и является ведущей причиной смерти во всем мире, тем не менее, в последние годы смертность снижается. Это связано с развитием медицины и своевременными профилактическими мерами. Своевременное профилактическое лечение позволяет снизить количество инсультов, а организация экстренной хирургической помощи пациентам с развившимся инсультом позволяет сохранить мозговые функции в максимальной мере.
Отдаленный прогноз после больших инсультов является неутешительным. Около 40% (и большая часть из них женщины) пациентов всё же не живут более 5 лет после перенесенного инсульта (причем причиной смерти зачастую являются осложнения, развивающиеся у лежачих больных). Социально адаптированными остаются не более половины пациентов, выживших после инсульта. Другая половина остается глубокими инвалидами, поэтому профилактика инсульта остается одним из основных методов уменьшения частоты этого опасного заболевания.
Источник
