Ишемический инсульт мрт кто

Диагностика острой ишемии (инфаркта головного мозга) по КТ, МРТа) Терминология: б) Визуализация: 1. Общие характеристикия острой ишемии (инфаркта) головного мозга:
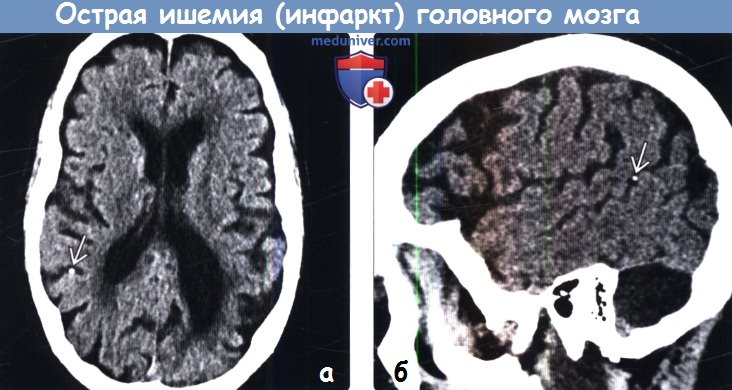
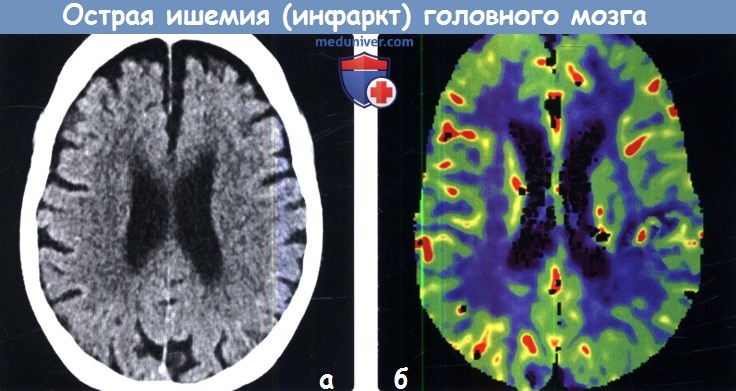
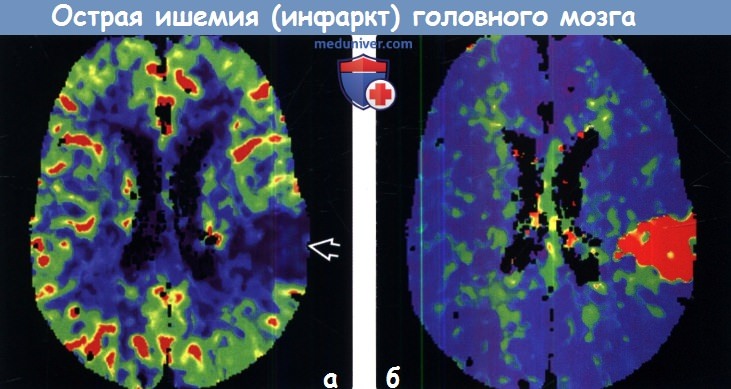
2. КТ при острой ишемии (инфаркта) головного мозга:
3. МРТ при острой ишемии (инфаркта) головного мозга: 4. Ангиография: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика: 1. Состояния, имитирующие гиперденсность сосуда: 2. Паренхимальная гиподенсность (несосудистые причины): г) Патология: 1. Общие характеристики острой ишемии (инфаркта) головного мозга: 2. Макроскопические и хирургические особенности: д) Клиническая картина: 1. Проявления острой ишемии (инфаркта) головного мозга: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка. Обратите внимание: ж) Список литературы:
– Также рекомендуем “Подострый инфаркт головного мозга на КТ, МРТ” Редактор: Искандер Милевски. Дата публикации: 21.3.2019 |
Источник
По статистике каждый пятый человек, попавший в больницу с признаками инсульта, страдает другим заболеванием, которое имеет похожую симптоматику. К ним относят гипогликемию, отравление, приступ эпилепсии, мигрень или опухоль мозга. Все болезни лечатся по-разному, поэтому лечение, начатое до точной постановки диагноза, может быть опасным для жизни человека. Выясним, надо ли делать МРТ при подозрении на инсульт, и что покажет этот метод исследования.


Разновидности и стадии заболевания
Инсультом называют острое нарушение кровообращения в мозге, которое бывает четырех видов:
- Инсульт ишемический (80% случаев). Развивается при закупорке мозговой артерии тромбом, который препятствует снабжению вышерасположенных тканей мозга кровью, богатой питательными веществами и кислородом. Характерные для инсульта признаки развиваются быстро: в течение одной минуты. Необратимые изменения в мозге происходят уже через 5 минут. Необходима скорая медицинская помощь.
- Микроинсульт, или ТИА – транзиторная ишемическая атака (2-3% случаев). Причиной микроинсультатакже становится закупоренная артерия. Но организм быстро растворяет тромб, восстанавливая кровоснабжение головного мозга. Симптомы ТИА проходят также быстро, как и начинаются – в течение нескольких минут. Но при отсутствии медицинской помощи с высокой долей вероятности в течение 1-2 суток микроинсульт может перерасти в ишемический.
- Геморрагический инсульт с кровоизлиянием в мозг (15% случаев). Артерия разрывается, и кровь выходит в мозговое вещество. Прогноз менее благоприятный по сравнению с ишемической формой.
- Геморрагический инсульт с субарахноидальным кровоизлиянием (2-3% случаев). Кровь из лопнувшей артерии вытекает не в мозговые ткани, а в пространство между мозгом и черепной коробкой.
Выделяют несколько стадий инсульта:
- Острейший период (трое суток с момента приступа). В считанные секунды развивается характерная симптоматика: неожиданная слабость, онемение или паралич половины тела, головокружение, головная боль и дезориентация в пространстве, тошнота и рвота, мушки перед глазами. У пациента наблюдаются нарушения речи и слуха, спазмы или расслабление мышечной ткани. Если симптомы проходят самостоятельно в течение 24 часов, то диагностируют транзиторную ишемическую атаку.
- Острый период (промежуток времени между 3-им и 21-ым днем с начала приступа). Признаки болезни постепенно уходят. Если к окончанию этого периода пациент восстанавливается полностью, также диагностируют ТИА.
- Период раннего восстановления (начинается с 21 дня с начала болезни до 6 месяцев). В это время медленно снижается выраженность остаточных симптомов. Если ведется активная реабилитация, частично восстанавливаются утерянные ранее функции.
- Период позднего восстановления (время от 0,5 до 2 лет с момента приступа). Функции продолжают восстанавливаться до максимально возможного предела. Если не произошел некроз отдельных участков мозга, функциональность может восстановиться до 100%.
Теперь выясним, чем может быть полезно МРТ для человека с признаками инсульта.
Назначают ли МРТ при подозрении на инсульт, при каких симптомах
Первое, что нужно сделать при диагностике инсульта – это определить его тип. Традиционно это делают с помощью компьютерной томографии. Такое обследование недорогое, точное и быстрое: уже через несколько минут можно судить о том, было ли кровоизлияние.
МРТ при инсульте делают реже, потому что по сравнению с КТ метод обладает следующими недостатками:
- Процедура длится долго (от 20 до 90 минут);
- Это дорогостоящий метод диагностики (от 3,5 тысячи рублей);
- МРТ хуже видит кровоизлияния, поэтому обследование может не показать места с мелкими излияниями крови в мозговое вещество.
В отличие от КТ магнитно-резонансная томография позволяет точно определить, какие участки мозга были поражены. Метод также с высокой точностью показывает степень их поражения. Поэтому МРТ в 85% случаев назначают для исследования головного мозга при ишемическом инсульте и ТИА, отличительными признаками которых являются отсутствие головной боли и растерянность пострадавшего. Еще один плюс в пользу МРТ – отсутствие вредного для организма рентгеновского излучения.
Внимание! МРТ наиболее информативно при проведении в острейшем и остром периоде. Но исследование может быть назначено и в период восстановления для реабилитационного прогноза, когда КТ уже неинформативно.

Как проходит процедура
При инсульте делают МРТ головного мозга и обследование его сосудов с помощью специального аппарата – магнитно-резонансного томографа. После того, как пациент попал в больницу:
- Врачи принимают решение о необходимости проведения МРТ.
- При положительном решении пациента подготавливают к процедуре, снимая с него металлические предметы. По возможности нужно предупредить специалиста МРТ о наличии зубных имплантатов или конструкций, выполненных из материалов, включающих в свой состав ферромагнетики (железо, сталь).
- Пациента укладывают на стол томографа, голова фиксируется для исключения движения во время исследования. Пациента задвигают в тоннель.
- С помощью томографа специалист выполняет послойные снимки головного мозга и его сосудов в нескольких проекциях.
- Выдвигают стол с пациентом и подготавливают результаты диагностики.
МРТ головного мозга выполняют в режимах высокого (1,5 Тл) или сверхвысокого (3 Тл) магнитного поля. При инсульте обычно отдают предпочтение сверхвысокопольной диагностике. Она не приносит вреда пациенту, но благодаря ей:
- Можно получить снимки таких срезов, которые невозможны при высокопольном МРТ. Такой режим позволяет тщательно изучить состояние головного мозга даже при микроинсульте.
- Сокращается время процедуры, так как сканирование происходит быстрее.
- Результаты исследования получаются самыми точными, так как сверхвысокопольный режим сканирования запускает программу по устранению искажений, вызываемых беспокойным поведением пациента.
- Можно точно определить объем пораженной зоны головного мозга, что позволяет контролировать восстановление органа в реабилитационный период и своевременно менять тактику лечения при отсутствии положительной динамики.
Для ангиографии сосудов головного мозга может быть применено внутривенное введение красящего вещества. МРТ с контрастированием займет больше времени, но позволит точно оценить состояние артерий, вен и даже капилляров мозговой ткани.

Как выглядят патологические очаги на снимках
Инсульт на МРТ определяется степенью ответного сигнала. Тревожной новостью будет наличие сильного отклика ткани на воздействие магнитного поля.
Ишемический инсульт на снимках МРТ выглядит как светлый участок. Именно он говорит о высоком ответном сигнале. Выявление таких зон указывает на серьезное поражение ткани мозга, чаще всего – на ее некроз (отмирание). Это необратимое явление, всегда влекущее за собой функциональные нарушения пациента.
Нужно ли проводить обследование после перенесенного инсульта, и с какой регулярностью
В период восстановления после инсульта компьютерная томография уже не выявляет очаги поражения. Единственным методом, позволяющим отслеживать состояние мозговых структур в это время, является магнитно-резонансная томография. МРТ головного мозга после перенесенного инсульта рекомендуется проводить 1 раз в год. Диагностику можно делать чаще, если на то есть показания: ухудшение состояния больного, плохие результаты анализов и других обследований.
На снимках МРТ, сделанного в раннем периоде восстановления, видна сформированная киста в месте некроза мозговой ткани. Отеки уменьшаются, а у периферии они перестают визуализироваться вовсе – это говорит о положительной динамике лечения. В позднем восстановительном периоде можно наблюдать развитие альтернативных нейронных сетей, благодаря которым пациент сможет частично восстановить свои функции. Если мозговые изменения в это время не визуализируются, можно судить об успешной реабилитации пациента и полном восстановлении утраченной на время функциональности (в случае ТИА).
МРТ-диагностика проводится после исключения геморрагического инсульта методом КТ головного мозга. Это связано с тем, что магнитно-резонансная томография наиболее информативна при ишемическом виде нарушения мозгового кровообращения. Благодаря ей можно выявить месторасположение пораженных участков мозга, а также определить степень поражения этих зон. На основании результатов исследования выбирают тактику лечения и делают прогноз для пациента.
Источник