Ишемический инсульт головного мозга лечение в стационаре
Инсульт, или острое нарушение мозгового кровообращения, — распространенное заболевание, которое может поразить не только пожилых людей. Большинству наших граждан не свойственно вести здоровый образ жизни, так же как и посещать врача в профилактических целях. Между тем в России самый высокий в мире показатель смертности от инсульта. А среди тех, кто сумел его пережить, лишь 20% возвращаются к прежнему образу жизни. Для успешного восстановления очень важно вовремя распознать инсульт и начать лечение. О том, что это за болезнь, как ее диагностировать и возможно ли полное восстановление после инсульта, читайте в нашем обзоре.
Что такое ишемический инсульт головного мозга и как его распознать
Ишемический инсульт — это острая недостаточность мозгового кровообращения, влекущая за собой нарушения неврологических функций. Острый ишемический инсульт возникает из-за закупорки сосуда тромбом, или эмболом. Из-за нарушенного кровообращения участки головного мозга гибнут, а те функции, которые они контролировали, нарушаются.
Различают следующие виды ишемического инсульта в зависимости от механизма развития этого заболевания:
- Атеротромбоэмболический. Возникает из-за атеросклероза крупных артерий.
- Кардиоэмболический: эмбол формируется в полости сердца при аритмиях, пороках сердца, эндокардите и других заболеваниях.
- Лакунарный — возникает из-за перекрытия относительно мелкого сосуда.
- Инсульт другой этиологии. Как правило, вызывается такими редкими причинами, как расслоение стенки крупной мозговой артерии, мигренозный приступ (сама по себе мигрень — явление нередкое, чего нельзя сказать об истинных мигренозных инфарктах мозга), наследственные сосудистые заболевания.
- Инсульт неустановленной этиологии. Его диагностируют, когда есть несколько равновероятных причин, и даже полноценное обследование не позволяет выявить конкретный фактор, вызвавший инсульт. Кроме того, обследование, к сожалению, проводится далеко не всегда.
Медицинская статистика
В США инсульт ежегодно поражает около 800 000 человек, в 82–92% случаев речь идет об ишемическом инсульте головного мозга[1]. В России ежегодно регистрируется 400 000 инсультов, 70–85% из которых — ишемические[2].
«Классическими» факторами риска инсульта являются:
- возраст старше 50 лет;
- артериальная гипертензия;
- болезни сердца, особенно сопровождающиеся аритмиями;
- сахарный диабет;
- курение, злоупотребление алкоголем;
- ожирение.
Обычно ишемический инсульт мозга начинается внезапно, на фоне полного здоровья, наиболее часто — ночью или под утро. Для инсульта характерны такие проявления:
- парез (паралич) половины тела, конечности, намного реже — всего тела;
- нарушение чувствительности половины тела;
- нарушение зрения на один или оба глаза;
- выпадение полей зрения;
- двоение в глазах;
- неразборчивая речь из-за нарушения произношения (дизартрия);
- перекошенное лицо;
- снижение или полная потеря координации движений (атаксия);
- головокружение;
- нистагм (непроизвольные движения глазных яблок);
- несвязная речь, смешение понятий (афазия);
- нарушение сознания.
Чаще всего при ишемическом инсульте симптомы возникают не изолировано, а в различных комбинациях. Самый простейший тест, который можно сделать до приезда врача:
- Попросить больного улыбнуться/оскалить зубы. При инсульте улыбка асимметрична, лицо перекошено.
- Попросить поднять обе руки, согнув их на 90 градусов, если больной сидит или стоит, и на 45 градусов, если лежит, и удерживать в течение пяти секунд. При инсульте одна рука опускается.
- Попросить повторить простейшую фразу. При инсульте речь неразборчива.
Очень важно!
При появлении любого из признаков инсульта необходимо немедленно вызывать скорую!
При ишемическом инсульте все, что можно сделать в домашних условиях, — уложить пострадавшего, приподняв его голову, освободить от тугого ремня, расстегнуть воротник, дамам — снять бюстгальтер. Тиражируемые в Интернете методики «кровопускания», растирания мочек ушей и прочие — это бессмысленное издевательство над больным человеком.
Если начинается рвота или пациент теряет сознание — поверните голову человека на бок, достаньте язык больного из ротовой полости и прижмите так, чтобы он не западал. На этом самостоятельная помощь при ишемическом инсульте заканчивается.
Важно!
Ни в коем случае нельзя самостоятельно назначать никакие лекарства, тем более пытаться дать их человеку, потерявшему сознание!
Последствия ишемического инсульта головного мозга
Последствия ишемического инсульта можно разделить на несколько больших групп:
- Двигательные нарушения. В зависимости от того, какой именно участок мозга поражен и какой масштаб этого поражения, может быть нарушены подвижность лица, одной или нескольких конечностей. Это самая частая проблема после инсульта. В случаях, когда поражаются отделы мозга, ответственные за глотание, пациент не может самостоятельно питаться, приходится устанавливать назогастральный зонд.
- Речевые нарушения. Могут быть двоякого происхождения: либо поражаются участки мозга, ответственные за артикуляцию, либо — отвечающие за распознавание и формирование речи.
- Когнитивные и эмоционально-волевые расстройства. У пациента снижается интеллект, вплоть до деменции, ухудшается память, рассеивается внимание. Часто меняется настроение, человек становится «капризным» и «плаксивым», может развиться депрессия.
Но все эти последствия ишемического инсульта головного мозга четко вырисовываются после того, как пройдет острый период болезни. Поначалу же на первый план выходят уже описанные симптомы: головная боль, двигательные нарушения и измененная речь, нарушение сознания. Становится нестабильным артериальное давление, возможно нарушение ритма сердца. Может подняться температура, начаться судороги.
Лечение в стационаре
Врач, обследуя пациента, изучает его неврологический статус: чувствительность, рефлексы… В западных странах КТ- и МРТ-ангиография — стандарт обследования. В нашей же стране они проводятся далеко не всем. При этом без МРТ и КТ ошибки при диагностике ишемического инсульта совершаются в 10% случаев даже при очевидной клинической картине[3]. Обследования должны быть сделаны экстренно сразу после госпитализации, именно поэтому пациент с подозрением на инсульт в идеале должен как можно быстрее оказаться в крупном сосудистом медицинском центре.
При лечении ишемического инсульта позиция современной медицины следующая: «время = мозг», то есть потерянное время — потерянный мозг. Существует так называемое терапевтическое окно: время, в течение которого возникшие изменения могут быть обратимы при условии оказания грамотной медицинской помощи. Это время в случае ишемического инсульта составляет от трех с половиной до шести часов.
Мировая статистика говорит о том, что большая часть времени теряется на догоспитальном этапе: лишь половина пациентов, почувствовав недомогание, звонит в скорую, остальные пытаются связаться с родственниками или семейным врачом[4]. В российских условиях время может быть потеряно и в стационаре: далеко не во всех городах есть крупные сосудистые центры, где обратившимся способны оказать квалифицированную помощь, большинство больниц в глубинке, диагностировав ишемический инсульт головного мозга, лечение проводят по старинке — ноотропами. Эти средства в свое время показали эффективность при исследованиях на животных, но последние клинические исследования не подтверждают их действенность при инсульте[5].
Американские стандарты лечения предполагают, что в течение 60 минут после поступления пациента с подозрением на инсульт он должен быть обследован, приведен в стабильное состояние (осуществляется контроль дыхания, артериального давления, частоты сердечных сокращений)[6] и направлен на тромболитическую терапию. Российские клинические рекомендации не столь суровы: до начала тромболитической терапии должно пройти не более четырех с половиной часов[7], после чего она может считаться неэффективной.
Еще до госпитализации врач скорой помощи начинает так называемую базисную терапию, которая продолжается в приемном покое. Ее цель — стабилизировать состояние пациента и поддержать работу органов и систем. Базисная терапия включает:
- контроль температуры тела — при ее повышении сверх 37,5°C вводится парацетамол, допускается использовать физические методы охлаждения (бутыли с холодной водой, грелки со льдом);
- борьбу с головной болью — в ход идут препараты на основе парацетамола, кетопрофена, трамадола;
- купирование судорог (если есть);
- поддержание водно-электролитного баланса путем введения 0,9% раствора хлорида натрия;
- контроль и коррекция артериального давления;
- контроль и коррекция сердечной деятельности;
- контроль уровня глюкозы в крови;
- кислородотерапию по показаниям.
Специфическое же лечение после ишемического инсульта — это тромболитическая (восстановление кровотока в сосуде) и антикоагулянтная (предотвращение появления тромбов) терапия.
Тромболитическая терапия
Внутривенно вводят тканевый активатор плазминогена, который запускает цепочку биохимических реакций, растворяющий тромбы.
Показания: возраст больного 18–80 лет; прошло не более четырех с половиной часов с момента начала заболевания.
Противопоказания:
- прошло более четырех с половиной часов со времени начала заболевания либо время его начала неизвестно (ночной инсульт);
- повышенная чувствительность к используемым лекарствам;
- артериальное давление выше 185/110;
- признаки внутричерепного кровоизлияния, опухоли мозга, аневризмы сосудов мозга, абсцесса мозга;
- недавние операции на головном или спинном мозге;
- подтвержденная язва желудочно-кишечного тракта (ЖКТ) в последние шесть месяцев;
- кровотечения из ЖКТ или половой системы (у женщин) в последние три месяца;
- прием противосвертывающих средств.
Это далеко не полный перечень противопоказаний, всего их более 30.
Одновременно с введением тромболитических средств другие лекарства не вводятся. 90% от необходимой дозировки вводится внутривенно струйно, оставшиеся — капельно в течение часа. Параллельно врач наблюдает за состоянием пациента. Неврологический статус проверяют каждые 15 минут — во время введения препарата, каждые 30 минут — в течение последующих шести часов, далее — каждые 24 часа. С таким же интервалом проверяется артериальное давление. В течение суток после тромболизиса нельзя делать внутримышечные инъекции и проводить катетеризацию подключичной вены.
Самое частое осложнение тромболитической терапии — кровотечение.
Учитывая большое количество противопоказаний, в развитых странах тромболизис проводят не более чем у 5% пациентов[8].
Антитромбоцитарные средства
Применяют через сутки после тромболизиса, а если он не проводится, то в острейшем периоде. «Аспирин» незначительно снижает смертность от инсульта и предупреждает возникновение повторного.
Механическая тромбэкстракция
Это современная и наиболее перспективная методика восстановления кровоснабжения в мозговых артериях. Тромбы удаляют механическим путем с помощью высокотехнологичного инструментария под рентгенографическим контролем. В артерию вводят стент и продвигают его к месту закупорки. Затем тромб захватывают и извлекают посредством катетера.
В отличие от тромболизиса действие механической тромбэкстракции более продолжительное: она может быть эффективна в течение шести–восьми часов от начала развития инсульта. Кроме того, у нее меньше противопоказаний. Но для такой операции необходимо сложное оборудование, а проводить ее могут только высококвалифицированные сосудистые хирурги. Пока лишь немногие клиники в России имеют возможность выполнять механическую тромбэкстракцию.
Устранение отека мозга
Развивающийся отек мозга устраняют под контролем врачей с помощью диуретических средств. Длительность нахождения в стационаре будет зависеть от состояния каждого конкретного пациента.
Уход
Если в первые дни после ишемического инсульта пациенты погибают в основном от вызванных им нарушений деятельности нервных центров, то позднее смертность вызвана осложнениями, связанными с долгой неподвижностью:
- застойной пневмонией;
- тромбофлебитами и тромбоэмболией;
- пролежнями и их инфицированием.
Поэтому очень важно поворачивать пациента с боку на бок, не допускать, чтобы постельное белье сбивалось в складки. Уход после ишемического инсульта включает в себя и элементы реабилитации, начинать которую можно, как только жизнь пациента окажется вне опасности. Чем раньше начато восстановление после ишемического инсульта головного мозга, тем оно эффективней. Пассивная гимнастика, массаж позволят предупредить контрактуру — ограничения движения в суставах, которые возникают из-за полной неподвижности. Если пациент в сознании, можно начинать речевую гимнастику, пассивную стимуляцию мышц.
Восстановление после ишемического инсульта
Говорить о сроках восстановления после ишемического инсульта довольно сложно: все очень индивидуально.
Важно!
Чтобы мозг восстанавливался и перестраивался максимально активно, необходимо начать реабилитацию как можно раньше.
Основные принципы реабилитации, соблюдение которых увеличивает вероятность успешного восстановления:
- Раннее начало, в идеальном варианте — как только жизнь пациента окажется вне опасности.
- Последовательность, системность, продолжительность. Не нужно бросаться из крайности в крайность и хвататься за все доступные методы. Способы восстановления меняются в зависимости от состояния пациента. Если вначале это пассивная гимнастика и массаж, то позже показаны упражнения, для выполнения которых пациент должен приложить некоторые усилия. Постепенно в программу реабилитации включают лечебную физкультуру, занятия на тренажерах, в том числе роботизированных. Дополняют программу восстановления использованием физиотерапевтических методов.
- Комплексность. Инсульт приводит не только к двигательным нарушениям, но и к психоэмоциональным расстройствам. Поэтому восстанавливать приходится не только двигательные функции. Нередко бывает нужна помощь и логопеда, нейропсихолога, зачастую — психиатра. Необходимо выполнять упражнения для восстановления внимания, памяти, ассоциативного мышления. Очевидно, что обеспечить пациенту весь комплекс нужных мероприятий в государственных медицинских учреждениях с их постоянной нехваткой специалистов и очередью в несколько месяцев довольно трудно.
В идеальных условиях реабилитация состоит из нескольких этапов:
- Первый этап восстановления проходит в остром периоде в условиях отделения, куда госпитализирован пациент.
- После того как острый период закончился, восстановление продолжается в реабилитационном отделении стационара (если пациент не может передвигаться самостоятельно) или в реабилитационном санатории.
- Амбулаторно-поликлинический этап: пациент, если ему это под силу, посещает реабилитационный кабинет, при отсутствии такой возможности восстановление организуется на дому.
Прогноз восстановления
Смертность от инсультов в нашей стране самая высокая в мире: 175 летальных исходов на 100 000 человек в год[9]. При этом в течение месяца от инсульта умирают 34,6% пострадавших, в течение года — каждый второй заболевший. Из выживших только 20% удается восстановиться практически полностью (им не присваивается группа инвалидности). 18% выживших утрачивают речь, 48% — теряют способность двигаться[10]. Тем не менее при ишемическом инсульте, как видно, прогноз на полное выздоровление может быть вполне благоприятным.
Невозможно заранее предсказать, как надолго затянется восстановление. Здесь нужно учитывать факторы, ухудшающие прогноз и утяжеляющие последствия ишемического инсульта. Например:
- основной очаг поражения находится в функционально значимых зонах мозга — в речевых и двигательных центрах;
- большие размеры очага;
- пожилой возраст пациента — особенно для восстановления сложных двигательных навыков;
- грубые нарушения тонуса мышц конечностей;
- нарушение мышечно-суставного чувства — пациент не понимает, в каком положении находится конечность, если не видит ее;
- снижение уровня интеллекта;
- эмоциональные расстройства (депрессия).
Но неблагоприятный прогноз отнюдь не означает, будто ситуация бесперспективная. Напомним, что шансы на восстановление повышаются в случае:
- раннего начала реабилитации;
- сохранности интеллекта больного;
- активной заинтересованности самого пациента в восстановлении;
- адекватно подобранной программы восстановления.
Оперативность и точность действий — вот что в первую очередь важно для высоких показателей выживаемости и успешной реабилитации при ишемическом инсульте. Ученые подсчитали, что за час развития болезни человек теряет 120 миллионов нейронов и стареет на 3,5 года. Чтобы спасти больному жизнь и дать ему шанс на полное восстановление утраченных функций, необходимо как можно скорее доставить пострадавшего от инсульта человека в стационар, где ему смогут оказать медицинскую помощь.
Источник
Острое нарушение церебрального кровообращения представляется сложной проблемой современной неврологии.
Несмотря на наличие четкой методики оказания первой помощи и госпитальных мероприятий, необходимо действовать максимально быстро, что требует от врача скорости реакции и высокой квалификации. От этого зависит жизнь пациента, вероятность сохранения неврологических функций.
Лечение инсульта заключается в устранении провоцирующего элемента, восстановления минимальной жизнедеятельности, борьбы с дополнительными поражающими факторами (гематома, тромб и прочие).
Первый этап строго госпитальный, потому как вылечить подобное состояние невозможно дома. Длительность составляет порядка месяца, бывает чуть больше.
Основа терапии — медикаменты, препараты для разжижения крови, снижения артериального давления. Операции требуются в крайнем случае. Это не курация самого состояния, а устранение его последствий.
Если смотреть на вопрос глобально, лечение включает в себя три аспекта:
- Оказание первой доврачебной помощи. С момента обнаружения симптомов и до приезда докторов. Действия направлены не столько на терапию, сколько на стабилизацию состояния пострадавшего, чтобы оно не ухудшалось и не привело к осложнениям или гибели.
Учитывая низкую информированность населения в России и странах бывшего Союза, можно предположить, что основная доля осложнений, плачевных последствий происходит именно на этом этапе, что и обуславливает в целом негативные прогнозы и неблагоприятные исходы.
Как показывает статистика, это правда.
- Первичные госпитальные мероприятия. Лечение, направленное на коррекцию жизненно важных показателей и сохранение основных функций: дыхания, сердечной деятельности, рефлексов. Этот этап экстренный, не терпит промедлений.
Задача специалистов отграничить разные виды инсультов, а также от прочих патологических процесса.
Существует масса заболеваний, имеющих схожую клиническую картину. Это налагает на медицинский персонал существенную ответственность.
- Дальнейшая терапия, восстановление нормальных жизненно важных функций в поздний госпитальный период. Поддерживающее лечение. Это реабилитационный этап. Он играет наибольшую роль в превенции рецидивов, а также восстановлении функций ЦНС.
Все три задачи решаются постепенно. Первая не относится к специалистам. Лицам без медицинского образования настоятельно рекомендуется ознакомиться с базовыми правилами оказания неотложных действий при острой ишемии головного мозга.
Первая помощь на догоспитальном этапе
Начинается незамедлительно. Главное, что стоит сделать окружающим или самому пострадавшему — вызвать скорую медицинскую помощь.
Своими силами невозможно не то что вылечить инсульт, но даже и определить неотложное состояние.
Учитывая, что специалисты не в силах диагностировать нарушение мозгового кровообращения на глаз, становится понятно, каковы шансы на то же самое у человека без медицинских познаний.
При вызове рекомендуется рассказать диспетчеру о симптомах пострадавшего, ничего не скрывая, можно предположить причину негативного состояния.
Дело в том, что в России и странах бывшего Союза имеет место высокая загруженность бригад скорой помощи. Потому телефонист вынужден ранжировать ситуации по мере срочности. Если скрыть какие-либо детали, есть вероятность длительного многочасового ожидания.
До приезда докторов алгоритм такой:
- Усадить человека. Угол между туловищем и поясницей должен быть около 45 градусов. Укладывать нельзя ни в коем случае, потому как велика вероятность отека головного мозга со всеми вытекающими последствиями (стремительное развитие вторичного неотложного состояния приведет к вклинению ствола головного мозга в заднее черепное отверстие и скоропостижной смерти больного).
- Открыть окно или форточку для притока свежего воздуха. Это обеспечит лучшее снабжение церебральных структур кислородом, что снизит риски дальнейшего прогрессирования гибели нервных скоплений.
- Успокоить человека. Негативные эмоции имеют физические проявления. Выбрасываются гормоны стресса, сосуды мозга суживаются, что приводит к росту артериального давления, а также дальнейшему прогрессированию дистрофического процесса.
- Расстегнуть галстук, ослабить воротник рубашки, снять тугие нательные украшения. Давление на каротидный синус, что расположен в области сонной артерии приведет к рефлекторному падению давления и частоты сердечных сокращений. В условиях ишемии церебральных структур это гибельно скажется на пациенте. Питание ослабнет еще больше, а значит не за горами смерть от прогрессирующей дыхательной или сердечной недостаточности, прочих осложнений.
- Не стараться расспросить пациента, побеседовать с ним. Человек находится в тяжелом состоянии, потому нужно обеспечить полный покой, тишину.
- Голову изначально повернуть на бок. Инсульт нередко сопровождается потерей сознания, а затем и рвотой. Рефлекторного характера, независимо от полноты желудка. Это поможет избежать аспирации: попадания содержимого пищеварительного тракта в дыхательные пути.
- Руки и ноги стоит опустить. Во избежание усиления периферического кровотока за счет ослабления церебрального. Гемодинамика нестабильна, потому нужно как можно меньше двигаться.
- Рекомендуется регулярно измерять артериальное давление и частоту сокращений сердца. Лучше каждые 10-20 минут, фиксировать показатели. Затем передать врачам из бригады скорой помощи, чтобы те могли оценить уровни в динамике. Это позволить сориентироваться в нарушении.
По прибытии докторов нужно рассказать о состоянии, кратко и по существу. По необходимости сопроводить человека в стационар.
Что делают врачи
Что же касается профессиональной первой помощи в рамках транспортировки в больницу. Пациента также усаживают с приподнятой головой, дают ингаляции кислорода, чтобы восстановить нормальное обеспечение церебральных тканей.
Далее вводят диуретики экстренного действия (осмотические мочегонные), средства для восстановления артериального давления (Дибазол и прочие).
По прибытии пациента помещают в реанимационное отделение для коррекции состояния.
Принципиальной разницы порядка осуществления первой помощи при ишемическом и геморрагическом инсульте нет. С тем различием, что разрыв сосуда снижает шансы на успех. Времени гораздо меньше.
Исходить всегда нужно из худшего предположения.
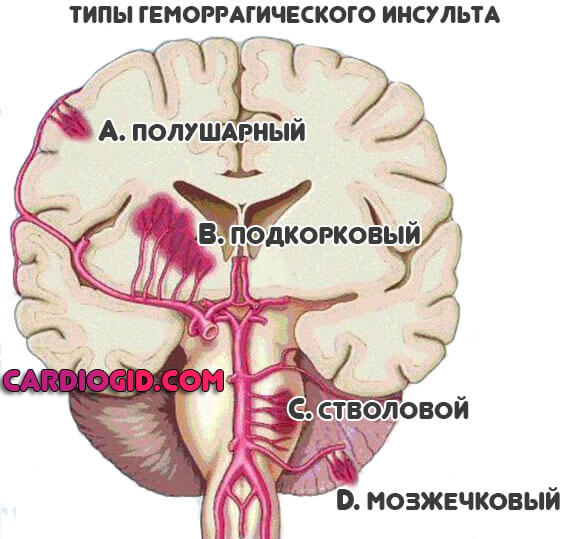
Лечение геморрагического инсульта

Последующий период напрямую связан с видом острой недостаточности церебрального кровообращения.
Под описанным состоянием понимается разрыв сосуда с излиянием крови в окружающее пространство.
Классифицируют патологический процесс по-разному. Принципы первичной терапии примерно одинаковы, отличия наблюдаются в последующий период.
Основу составляет применение медикаментов:
- Корректоры артериального давления. В зависимости от области поражения головного мозга, показатель может падать или подниматься выше нормального. В первом случае показано применение тонизирующих средств (Адреналин, Эпинефрен, Допамин). Во втором лекарств противогипертензивного свойства (Каптоприл, Энап и прочие). Ситуация оценивается по преимущественному симптому, потому так важно еще на этапе оказания первой помощи контролировать уровень АД.
- Введение белков-альбуминов. Способствует сокращению области поражения головного мозга, предотвращает развитие экспансии процесса, распространения.
- Противоаритмические. Только если затронуты подкорковые структуры. Особенно ствол головного мозга. Обычно ограничиваются бета-блокаторами. Какими именно — определяет специалист.
- Водно-солевые растворы. Подойдет и классические натрий-хлористый. Для восстановления метаболизма в церебральных структурах.
- Противосудорожные препараты. Если имеют место тонические или тонико-клонические спазмы, в рамках эпилептического припадка или вне такового.
- Средства для борьбы с рвотой. Например, Церукал. По показаниям.
- Церебропротекторы. Позволяют защитить головной мозг от прогрессирования патологического процесса. Используются такие наименования как Актовегин, Пирацетам, Глицин (ноотроп) и прочие, по назначению невролога.
Этого достаточно на раннем этапе для коррекции состояния больного.
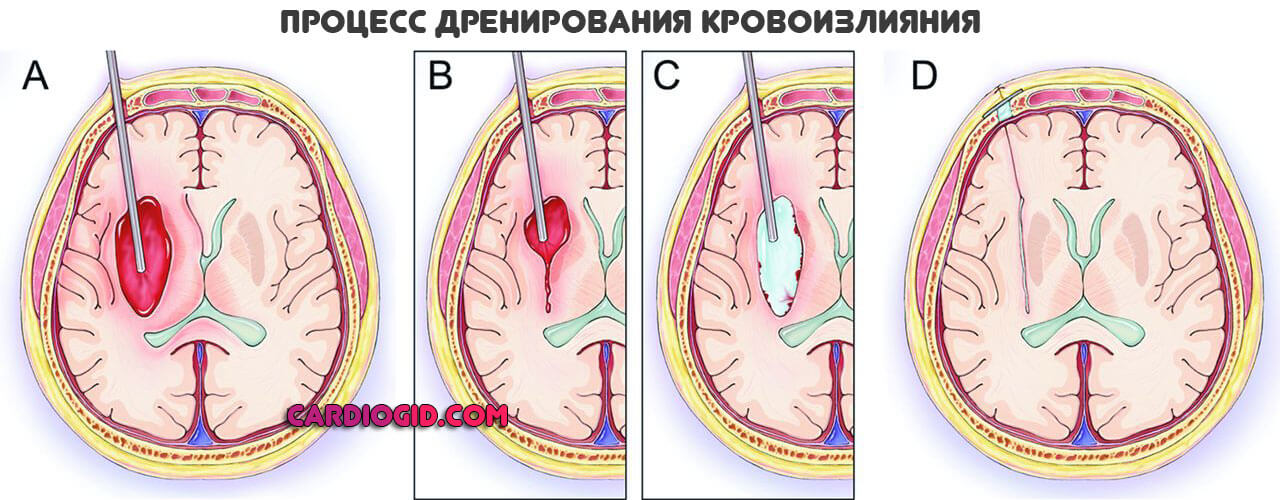
По необходимости проводится оперативное лечение. Этой крайний случай. Прежде чем прибегать к столь радикальным мерам, нужно провести тщательную диагностику.
Обычно достаточно МРТ и электроэнцефалографии. Если имеет место риск неврологического дефицита, отека мозга, компрессия здоровых тканей и прочие факторы риска, хирургическое вмешательство целесообразно.
Проводится оно классическим доступом с трепанацией черепа.
Лечение ишемического инсульта
Считается несколько менее опасный видом патологического процесса, что не всегда справедливо. Зависит от обширности.

Хотя, действительно, один из факторов поражения (гематома, которая сдавливает ткани и может привести к их некроза) отсутствует, что облегчает терапию. Лечение строго медикаментозное.
Используются препараты нескольких фармацевтических групп:
- Противотромбические или антиагреганты. Предотвращают образование кровеносных сгустков. В ходе развитие ишемического инсульта слипшиеся клетки-тромбоциты не встречаются, однако именно тромбы могут стать причиной неотложного состояния.
Далеко не всегда они развиваются непосредственно в церебральных сосудах. Чаще в области нижних конечностей. Наиболее активно используется Аспирин и другие вариации ацетилсалициловой кислоты.
Внимание:
Важно четко отганичить разные формы цереброваскулярной недостаточности. Потому как при геморрагии применение подобных средств противопоказано.
- Ангиопротекторы. Защищают сосуды от деструкции и влияния негативных факторов. Повышают эластичность. Это профилактика как повторной ишемии, так и разрыва кровоснабжающих структур. Классические медикамент данной группы — Анавенол.
- Лечить инсульт, продолжают цереброваскулярными средствами. Частично они уже были названы. Это Актовегин и Пирацетам. В форме внутримышечных инъекций. Способствуют нормализации питания головного мозга, восстанавливают адекватную трофику, что важно для коррекции состояния.
- Ноотропные средства. Используются также практически сразу. Восстанавливают метаболические процессы.
Эти же медикаменты могут применяться в реабилитационный период в рамках коррекции когнитивных функций, интеллекта и памяти. Глицин и прочие аналоги.
Ноотропы часто провоцируют аллергические реакции, потому рекомендуется тщательно следить за состоянием и самочувствием.
Внимание:
Применение средств противопоказано при наличии опухолей церебральных структур, потому как начнется активный рост образований.
- Противогипертензивные или препараты для повышения артериального давления. В зависимости от первичного состояния и его причины.
Сразу после поступления в стационар применяются тромболитики. Они отличаются от антиагрегантами целью использования. Если вторые назначаются в рамках превенции, первый растворяют уже существующие кровяные сгустки.
Лечение при инсульте ишемического типа преследует решение трех задач:
- Превенция рецидива. Вероятность повторного эпизода цереброваскулярной недостаточности в первые несколько дней составляет более 50%, затем постепенно снижается. Риск сохраняется на протяжении всей жизни больного, хотя и в незначительной мере.
- Рассасывание тромба, удаление холестериновой бляшки. То есть устранение первопричины патологического состояния.
- Восстановление нормального питания тканей.
Хирургическое вмешательство практикуется крайне редко. Однако, в некоторых случаях без него не обойтись. Абсолютные показания к операции — запущенный атеросклероз, с кальцификацией холестериновой бляшки или стойким сужением сосуда.
В первом случае показано механическое удаление образования. Во втором — баллонирование или стентирование (физическое расширение просвета артерии).
Возможны варианты с анверизмами или мальформациями. Разрыв подобных образований не считается цереброваскулярной недостатчностью, хотя дискуссии о терминологических особенностях активно проводятся.
Препараты после ишемического инсульта представлены цереброваскулярными средствами, тромболитиками, антиагрегантами, ангиопротекоррами, тонизирующими, противогипертензивными.
Подобный комплекс назначается целиком, исходя из показаний. Каждый медикамент решает одну конкретную задачу.
Дальнейшее ведение пациентов, реабилитация
Вылечить инсульт как таковой нельзя. Это ошибочное понятие. Развиваются необратимые изменения в головном мозгу. Задача периода восстановления — научить здоровые структуры работать за погибшие.
Церебральные ткани обладают колоссальной адаптивностью, потому можно рассчитывать на качественное восстановление.
Принципиальной разницы, какой инсульт произошел: геморрагический или ишемический, на данном этапе нет. Не считая возможной тяжести неврологического дефицита.
Мероприятия по реабилитации продолжаются около года. Первые месяц и даже два пациент находится под контролем врачей. Сначала в стационаре, затем в специализированном центре. Однако основной период приходится на домашние мероприятия.
Реабилитация включает в себя четыре направления: восстановление речи, двигательной активности, когнитивных функций и психоэмоциональной сферы.
- Первый вопрос решается постоянным повторением артикуляционных упражнений, пассивным восприятием большого объема устной речи, произнесением простых звуков, затем слогов, слов и полноценных предложений. Это позволит качественно и относительно быстро восстановить способности к говорению.
- Двигательная активность предполагает обязательные пассивные упражнения на раннем этапе и самостоятельную деятельность по окончании начальной стадии лечения. В первом случае движения за пациента производят врачи. Далее нужно шевелиться без помощи, разрабатывать мышцы. А потом ходить и передвигаться. Сначала с ходунками или тростью, затем без вспомогательных средств.
- Когнитивные функции требуют постоянной нагрузки на мозг. Перетруждаться, однако, категорически нельзя. Запоминание простых символов, цифр, фраз, несложные интеллектуальные, настольные игры, работа с графическим материалом (описание происходящего на картинке, составление схемы-последовательности эпизодов, изображенных на карточках) позволяет активизировать интеллектуальную сферу.
- Психоэмоциональное состояние корректируется под контролем профильного специалиста. Когнитивно-поведенческая терапия, по необходимости прием антидепрессантов, седативных медикаментов, беседы с другими пациентами. Ключевая задача, которую решают — обеспечить позитивный настрой, гармоничный эмоциональный фон.
На всех этапах проводится массаж, физиотерапия и лечебная физкультура. По возможности еще и иглоукалывание.
Инсульт лечат консервативными методами, по показаниям проводится операция. Терапия представляет большие трудности и реализуется постепенно.
Продолжительность первичных мероприятий составляет несколько дней. Еще столько же уходит на частичное восстановление функций.
Затем начинается длительный ответственный период реабилитации. От него напрямую зависит не только дальнейшая жизнь и ее качество, но и то, сохранится неврологический дефицит или нет.
Источник
