Ишемический инфаркт селезенки патологическая анатомия

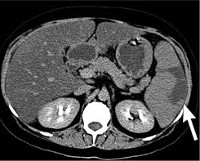
Инфаркт селезенки — это некроз органа вследствие тромбоза, эмболии или длительного спазма селезеночных сосудов. При небольших инфарктах симптомы болезни могут отсутствовать. При обширных повреждениях появляются боли и тяжесть в левом подреберье, тошнота, рвота, лихорадка, диарея или запор. Диагностика основывается на данных анамнеза заболевания, хирургического осмотра, УЗИ и МРТ селезенки. Дополнительно применяют пункцию и КТ органа. При малых повреждениях показан покой, холод на область подреберья слева. При множественных и генерализованных инфарктах выполняют удаление части или всего органа, назначают антибиотики, обезболивающие, противовоспалительные препараты.
Общие сведения
Инфаркт селезенки — патологическое состояние, при котором развивается ишемия паренхимы и гибель участка или всей селезеночной ткани. Селезенка принимает участие в кроветворении, а ее поражение оказывает влияние на иммунные и обменные процессы в организме. Ишемические изменения и некроз паренхимы органа представляют интерес для врачей различных специальностей: абдоминальных хирургов, иммунологов, гематологов. Распространённость заболевания в мире составляет 3%. Инфаркт селезенки в равной степени поражает мужчин и женщин. Патология встречается преимущественно у лиц пожилого возраста (60-70 лет).
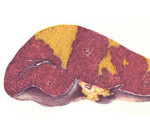
Инфаркт селезенки
Причины
Болезнь развивается при полной или частичной окклюзии селезеночной артерии в результате спазма или закупорки ее основного ствола либо ветвей. К формированию данной патологии могут привести следующие состояния:
- Злокачественные гематологические заболевания. Лимфома, лейкоз, лимфогранулематоз могут провоцировать образование тромбов, эмболизацию магистральных сосудов и развитие инфаркта.
- Изменение свойств крови. Нарушение белкового обмена, продолжительный прием пероральных контрацептивов, лечение эритропоэтином, серповидно-клеточная и гемолитическая анемии, врожденные и приобретенные дефекты свертывающей системы крови изменяют состав и реологические свойства крови, способствуя тромбообразованию.
- Патология сердца. Болезни сердца (инфекционный эндокардит, пороки клапанного аппарата, инфаркт миокарда, нарушение сердечного ритма) влияют на скорость кровотока, приводя к его замедлению и образованию тромбов, которые с током крови попадают в артериальные сосуды селезенки.
- Системные и воспалительные заболевания сосудов. Васкулит, атеросклероз, эндартериит вызывают сужение просвета сосуда и его закупорку, могут способствовать образованию тромбов на поврежденном участке сосуда, их отрыву и эмболизации селезеночных сосудов.
- Травматические поражения. Открытое или закрытое повреждение органов брюшной полости, переломы ребер могут привести к эмболизации лиенальных сосудов различной этиологии (воздушная, жировая эмболии).
- Инфекции и паразитарные заболевания. Тяжелые состояния (сепсис, тиф, малярия) могут повлечь за собой развитие инфекционно-токсического шока, централизацию кровообращения, спазм сосудов селезенки и формирование инфаркта.
- Патология селезенки. Перекрут подвижной селезенки, кисты органа вызывают сдавление сосудов, нарушение питания и ишемию.
Патогенез
Селезенка локализуется в области левого подреберья кзади от желудка. В результате различных факторов (эмболия, тромбоз, спазм) возникает закупорка лиенальной артерии или ее ветвей, нарушается транспорт кислорода с кровью в клетки органа. Длительная ишемия приводит к гибели участка (при закупорке артериальных ветвей) или всей селезенки (при окклюзии основной артерии). Орган выглядит бледно-желтым с воспалительной инфильтрацией.
Инфаркт может возникать в результате разрыва одного из сосудов селезенки. При закупорке артерии кровь по коллатералям продолжает поступать в орган, возникает избыточное давление на стенки сосуда, нарушение целостности оболочек и кровотечение. Паренхиматозная селезеночная ткань красного цвета, пропитана кровью, имеет выраженные границы, инфильтраты и участки некроза. В результате инфаркта нарушается нормальное функционирование селезенки, угнетаются защитные, эндокринные функции, процессы лимфо-, эритро- и лейкопоэза.
Классификация
Инфаркт селезенки может быть мелкоочаговым и обширным (захватывает весь орган), одиночным и множественным, неинфицированным и септическим. В зависимости от причин возникновения патологии в хирургии выделяют:
- Ишемический (белый) инфаркт. Образуется в результате закупорки основной артерии селезенки или ее артериальных ветвей, кровоснабжающих паренхиму органа. При недостатке анастомозов и коллатералей лиенальное сосудистое русло запустевает. Происходит постепенная гибель паренхимы.
- Геморрагический инфаркт. Развивается вследствие венозного застоя, связанного с нарушением оттока крови по венам, а также переполнением мелких сосудов селезенки кровью, поступающей по коллатералям. Стенка сосуда не справляется с возникшим напряжением и разрывается, в паренхиме органа образуется гематома.
Симптомы инфаркта селезенки
Клиническая картина болезни обусловлена масштабом поражения органа. При одиночном инфаркте небольшого размера симптомы заболевания могут отсутствовать или проявляться легким недомоганием и слабостью. По мере увеличения размеров или количества некротизированных участков возникает тупая боль и чувство тяжести в подреберье слева. Появляются диспепсические расстройства: диарея, метеоризм, тошнота, рвота. Ухудшается общее состояние пациента, развивается одышка, тахикардия, повышается температура тела.
Массивный инфаркт сопровождается острой колющей или режущей болью в зоне левого подреберья, иррадиирущей в левую лопатку, поясничную область, грудную клетку и область эпигастрия. Уменьшается подвижность диафрагмы слева, возникают запоры, нарастают симптомы интоксикации. При осмотре селезенка увеличена в размерах и болезненна при пальпации.
Осложнения
При инфицировании некротизированной части органа образуется один или несколько абсцессов селезенки. Гнойники могут увеличиваться в размерах, прорываться в брюшную полость с возникновением жизнеугрожающих состояний: перитонита и сепсиса. Летальность при инфаркте селезенки составляет 1,8%. К осложнениям обширного геморрагического инфаркта относят кровотечения. Исходом заболевания может стать образование псевдокист больших размеров.
Диагностика
Диагностика инфаркта селезенки вызывает значительные трудности в связи с длительным отсутствием специфической симптоматики и стертой клинической картиной в начале болезни. Для подтверждения диагноза необходимо провести следующие диагностические мероприятия:
- Осмотр хирурга. После изучения анамнеза жизни и заболевания, физикального осмотра пациента специалист ставит предварительный диагноз и назначает дополнительные методы исследования.
- УЗИ селезенки. Распространённый и доступный метод выявления инфаркта. Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение.
- МРТ селезенки. Наиболее современный и эффективный метод диагностики. Оценивает состояние паренхимы и выявляет очаги некроза.
- КТ селезенки. Является дополнительным способом исследования, используется для уточнения природы лиенальных образований (абсцесс селезенки, киста, гематома).
- Пункция селезенки. Данный метод ввиду травматичности и инвазивности применяется редко. Специалист в стерильных условиях проводит забор материала для лабораторного исследования.
Лабораторная диагностика малоинформативна на начальной стадии болезни. При присоединении инфекции или массивных очагах некроза в ОАК наблюдается лейкоцитоз, повышение СОЭ, анемия, угнетение ростков кроветворения. Дифференциальная диагностика инфаркта проводится с другими острыми заболеваниями селезенки: абсцессом, кистой. Инструментальные исследования инфаркта позволяют оценить состояние органа и поставить правильный диагноз. Если возникновению симптомов болезни предшествовала травма, инфаркт дифференцируют с подкапсульным разрывом органа.
Лечение инфаркта селезенки
При подтверждении диагноза требуется срочная госпитализация в отделение абдоминальной хирургии. Тактика лечения зависит от размеров некротизированных очагов и общего состояния пациента. Вначале необходимо устранить причину, вызвавшую появление инфаркта, после чего приступают к непосредственному лечению патологии. При небольших некрозах показан строгий постельный режим, холод на область левого подреберья, применение антикоагулянтных и обезболивающих (при необходимости) препаратов.
При генерализованной форме инфаркта осуществляют хирургическое вмешательство. Операция может проводиться открытым доступом или лапароскопическим методом. Производится удаление части пораженного органа (резекция селезенки) или его целиком (спленэктомия). Лапароскопическая операция является наиболее современным и малотравматичным способом, при котором значительно сокращается реабилитационный период.
После вмешательства пациентам проводят антибактериальную, дезинтоксикационную, обезболивающую, антикоагулянтную терапию. В некоторых случаях применяют иммуностимулирующие препараты. В период реабилитации рекомендовано придерживаться специальной щадящей диеты, проводить физиотерапию. После открытой операции несколько недель показано ношение бандажа.
Прогноз и профилактика
Прогноз болезни зависит от объема поражения, грамотной диагностики и лечения. При небольших размерах инфаркта селезенки, своевременном распознавании болезни и проведении лечебных мероприятий прогноз благоприятный. На месте некроза образуется рубцовая ткань. Массивный инфаркт, осложненный образованием кисты и абсцесса, может привести к распространению инфекции и развитию сепсиса. Профилактика инфаркта направлена на рациональное лечение хронических заболеваний, способных спровоцировать развитие ишемии и некроза, прохождение периодических осмотров необходимых специалистов. При первых симптомах заболевания необходимо обратиться к хирургу.
Источник
Патологическая анатомия
Конспект лекций. Минск: Международный государственный экологический университет имени А. Д. Сахарова, 2009.
5.2. Местные нарушения кровообращения
5.2.8. Инфаркты
Инфаркт (от
лат. infarcire — начинять, набивать) — это мертвый участок органа или
ткани, выключенный из кровообращения в результате внезапного прекращения
кровотока (ишемии). Инфаркт — разновидность сосудистого (ишемического)
коагуляционного либо колликвационного некроза. Это самый частый вид
некроза.
Некрозу
подвергаются как паренхиматозные клетки, так и интерстициальная ткань. Наиболее
часто инфаркт возникает при тромбозе или эмболии, спазме, сдавлении
артериальных сосудов. Очень редко причиной инфаркта может быть нарушение
венозного оттока.
Причины
развития инфаркта:
—острая
ишемия, обусловленная длительным спазмом, тромбозом или эмболией,
сдавлением артерии;
—функциональное
напряжение органа в условиях недостаточного его кровоснабжения. Огромное
значение для возникновения инфаркта имеет недостаточность анастомозов и
коллатералей, которая зависит от степени поражения стенок артерий и сужения
их просветов (атеросклероз, облитерирующий эндартериит), от степени нарушения
кровообращения (например, венозного застоя) и от уровня выключения артерии
тромбом или эмболом.
Поэтому
инфаркты возникают обычно при тех заболеваниях, для которых характерны тяжелые
изменения стенок артерий и общие расстройства кровообращения:
—ревматические болезни;
—пороки сердца;
—атеросклероз;
—гипертоническая
болезнь;
—бактериальный
(инфекционный) эндокардит.
С
недостаточностью анастомозов и коллатералей связано развитие венозных
инфарктов при тромбозе вен в условиях застойного полнокровия. Для
возникновения инфаркта большое значение имеет также состояние тканевого
обмена, т.е. метаболический фон, на котором развивается ишемический
инфаркт. Обмен веществ в органах и тканях, в которых возникает инфаркт, как
правило, нарушен в связи с гипоксией, обусловленной общими расстройствами кровообращения.
Лишь закупорка крупных магистральных артерий может привести к омертвению без
предшествующих расстройств кровообращения и метаболических нарушений в ткани.
Морфология
инфарктов
Макроскопическая
картина инфарктов. Форма, величина, цвет и консистенция инфаркта могут быть
различными.
Форма
инфаркта. Обычно инфаркты имеют клиновидную форму. При этом
заостренная часть клина обращена к воротам органа, а широкая часть выходит на
периферию, например, под капсулу органа, под брюшину (инфаркты селезенки), под
плевру (инфаркты легких) и т. д. Характерная форма инфарктов в почках,
селезенке, легких определяется характером ангиоархитектоники этих органов —
магистральным (симметричным дихотомическим) типом ветвления артерий. Реже
инфаркты имеют неправильную форму. Такие инфаркты встречаются в сердце,
мозге, кишечнике, поскольку в этих органах преобладает не магистральный, а
рассыпной или смешанный тип ветвления артерий.
Величина
инфарктов. Инфаркт может охватывать большую часть или весь орган (субтотальный
или тотальный инфаркт) или обнаруживаться лишь под микроскопом (микроинфаркт).
Цвет и
консистенция инфарктов. Если инфаркт развивается по типу коагуляционного
некроза, то ткань в области омертвения уплотняется, становится суховатой,
бело-желтого цвета (инфаркт миокарда, почек, селезенки). Если инфаркт
образуется по типу колликвационного некроза, то мертвая ткань
размягчается и разжижается (инфаркт мозга или очаг серого размягчения).
В зависимости
от механизма развития и внешнего вида различают:
—белый (ишемический)
инфаркт;
—красный
(геморрагический) инфаркт;
—белый инфаркт с
геморрагическим венчиком.
Белый
(ишемический) инфаркт возникает в результате полного прекращения притока
артериальной крови в органах, например, в сердце, почках, селезенке, головном
мозге выше виллизиева круга. Обычно он возникает в участках с одной системой
притока крови (магистральным типом ветвления артерий), в которых коллатеральное
кровообращение развито слабо. Благодаря ненарушенному венозному оттоку из
ишемизированной ткани и вследствие спазма дистального участка артерий после
прекращения кровотока наблюдается бледность этих инфарктов. Белый
(ишемический) инфаркт представляет собой участок, четко отграниченный
от окружающих тканей, бело-желтого цвета, бесструктурный.
Белый инфаркт
с геморрагическим венчиком представлен участком бело-желтого цвета, но этот
участок окружен зоной кровоизлияний. Она образуется в результате того, что
спазм сосудов по периферии инфаркта сменяется паретическим их расширением и
развитием кровоизлияний. Такой инфаркт может возникать в почках, миокарде.
Красный
(геморрагический) инфаркт характеризуется тем, что участок омертвения пропитан
кровью, он темно-красный и хорошо отграничен. Инфаркт становится красным из-за
выхода в зоне инфаркта крови из некротизированных сосудов микроциркуляторного
русла. Для развития красного инфаркта имеют значение особенности
ангиоархитектоники органа — две и более системы притока крови, развитость
коллатералей: в легких — наличие анастомозов между бронхиальной и
легочной артериями, в кишечнике — обилие анастомозов между ветвями
брыжеечных артерий, в головном мозге в области виллизиева круга
анастомозы между внутренними сонными и ветвями базилярной артерий. Красные
инфаркты могут также возникать в ткани при растворении или фрагментации
(распаде) обтурирующего тромба, что возобновляет артериальный кровоток в зоне
инфаркта.
Редко
геморрагический инфаркт встречается в почках и сердце. Необходимым условием для
такого геморрагического пропитывания является венозный застой.
Венозный
инфаркт возникает при окклюзии всей венозной дренажной системы ткани (например,
тромбоз верхнего саггитального синуса, тромбоз почечной вены, тромбоз верхней
брыжеечной вены). При этом возникают тяжелый отек, застой, кровоизлияния и
прогрессивное увеличение гидростатического давления в тканях. При сильном
увеличении гидростатического давления затрудняется приток артериальной крови в
ткань, что ведет к ишемии и инфаркту. Венозные инфаркты всегда геморрагические.
Особые типы
венозного инфаркта возникают при ущемлении (например, при ущемлении грыжи в
грыжевых воротах приводит к инфаркту содержимого грыжевого мешка) и
перекручивании вен (например, перекрут семенного канатика приводит к
геморрагическому инфаркту яичка).
Различают асептический
и септический инфаркты. Большинство инфарктов внутренних органов, не
соприкасающихся с внешней средой, являются асептическими. Септические инфаркты
возникают при попадании вторичной бактериальной инфекции в некротизированные
ткани. Септические инфаркты возникают при: 1) наличии микроорганизмов в
обтурирующем тромбе или эмболе, например, в эмболах при бактериальном
(септическом) эндокардите; 2) развитии инфаркта в ткани (например, в
кишечнике), в которой в норме присутствует бактериальная флора. Септические
инфаркты характеризуются острым гнойным воспалением, которое часто приводит к
образованию абсцесса на месте зоны инфаркта. Наличие предсуществующей
бактериальной флоры в органах, контактирующих с внешней средой, может
обусловить трасформацию развивающихся в них инфарктов в гангрену (например, в
кишечнике, легких).
Микроскопически
мертвый участок отличается потерей структуры, контуров клеток и
исчезновением ядер.
Наибольшее
клиническое значение имеют инфаркты сердца (миокарда), головного мозга,
кишечника, легких, почек, селезенки.
В сердце
инфаркт обычно белый с геморрагическим венчиком, имеет неправильную форму,
встречается чаще в левом желудочке и межжелудочковой перегородке, крайне редко
— в правом желудочке и предсердиях. Омертвение может локализоваться под
эндокардом (субэндокардиальный инфаркт), эпикардом (субэпикардиальный
инфаркт), в толще миокарда (интрамуральный) или охватывать всю толщу
миокарда (трансмуральный инфаркт). В области инфаркта на эндокарде
нередко образуются тромботические, а на перикарде – фибринозные наложения, что
связано с развитием реактивного воспаления вокруг участков некроза. Чаще всего
инфаркт миокарда встречается на фоне атеросклероза и гипертонической болезни с
присоединением спазма или тромбоза артерий, являясь острой формой ишемической
болезни сердца.
В головном
мозге выше виллизиева круга возникает белый инфаркт, который быстро
размягчается (очаг серого размягчения мозга). Если инфаркт образуется на фоне
значительных расстройств кровообращения, венозного застоя, то очаг омертвения
мозга пропитывается кровью и становится красным (очаг красного размягчения
мозга). В области ствола мозга, ниже виллизиева круга также развивается красный
инфаркт. Инфаркт локализуется обычно в подкорковых узлах, разрушая
проводящие пути мозга, что проявляется параличами. Инфаркт мозга, как и инфаркт
миокарда, чаще всего встречается на фоне атеросклероза и гипертонической
болезни и является одним из проявлений цереброваскулярных заболеваний.
В легких
в подавляющем большинстве случаев образуется геморрагический инфаркт.
Причиной его чаще служит тромбоэмболия, реже – тромбоз при васкулите. Участок
инфаркта хорошо отграничен, имеет форму конуса, основание которого обращено к
плевре. На плевре в области инфаркта появляются наложения фибрина (реактивный
плеврит). У острия конуса, обращенного к корню легкого, нередко обнаруживается
тромб или эмбол в ветви легочной артерии. Омертвевшая ткань плотна, зерниста,
темно-красного цвета. Геморрагический инфаркт легких обычно возникает на фоне
венозного застоя, причем развитие его в значительной мере определяется
особенностями ангиоархитектоники легких, наличием анастомозов между системами
легочной и бронхиальных артерий. В условиях застойного полнокровия и закрытия
просвета ветви легочной артерии в область омертвения ткани легкого из бронхиальной
артерии поступает кровь, которая разрывает капилляры и изливается в просвет
альвеол. Вокруг инфаркта нередко развивается воспаление легочной ткани (периинфарктная
пневмония). Массивный геморрагический инфаркт легкого может быть причиной
надпеченочной желтухи. Белый инфаркт в легких — исключительная редкость.
Возникает он при склерозе и облитерации просвета бронхиальных артерий.
В почках
инфаркт, как правило, белый с геморрагическим венчиком, конусовидный
участок некроза охватывает либо корковое вещество, либо всю толщу паренхимы.
При закрытии основного артериального ствола развивается тотальный или
субтотальный инфаркт почки. Своеобразной разновидностью инфарктов являются симметричные
некрозы коркового вещества почек, ведущие к развитию острой почечной
недостаточности. Развитие ишемических инфарктов почек связано обычно с
тромбоэмболией, реже — с тромбозом ветвей почечной артерии при ревматизме,
бактериальном эндокардите, гипертонической болезни, ишемической болезни сердца.
Редко при тромбозе почечных вен возникает венозный инфаркт почек.
В
селезенке встречаются белые инфаркты, нередко с реактивным
фибринозным воспалением капсулы и последующим образование спаек с диафрагмой,
париетальным листком брюшины, петлями кишечника Ишемические инфаркты селезенки
связаны с тромбозом и эмболией. При тромбозе селезеночной вены иногда, очень
редко, образуются венозные инфаркты.
В
кишечнике инфаркты геморрагические и всегда подвергаются септическому
распаду, что ведет к прободению стенки кишки и развитию перитонита. Причиной,
чаще всего, служит заворот, инвагинация кишечника, ущемленная грыжа, реже —
атеросклероз с присоединением тромбоза.
Исход
инфаркта
Инфаркт — необратимое
повреждение ткани, которое характеризуется некрозом как паренхиматозных
клеток, так и соединительной ткани. Некроз вызывает острую воспалительную
реакцию в окружающих тканях со стазом и эмиграцией нейтрофилов. Лизосомальные
ферменты нейтрофилов вызывают лизис мертвых тканей в области инфаркта
(гетеролизис). Разжиженные массы затем фагоцитируются макрофагами. Клетки
острого воспаления заменяются лимфоцитами и макрофагами. Лимфоциты и
плазматические клетки, вероятно, участвуют в иммунном ответе на
высвобождающиеся при некрозе эндогенные клеточные антигены. Цитокины,
выделяемые клетками хронического воспаления, частично ответственны за
стимулирование фиброза и реваскуляризацию. В последующем происходит
формирование грануляционной ткани. В конечном счете происходит формирование
рубца. Из-за контракции возникающий рубец оказывается меньше в объеме, чем
область первоначального инфаркта.
Течение
инфаркта мозга отличается от вышеописанного. Некротические клетки подвергаются
разжижению (колликвации) из-за высвобождения собственных энзимов (аутолиз).
Нейтрофилы обнаруживаются реже, чем в инфарктах других тканей. Разжиженные
мозговые клетки фагоцитируются специальным макрофагами (микроглией), которые
определяются в виде крупных клеток с бледной зернистой и пенистой цитоплазмой (жиро-зернистые
шары). Область инфаркта преобразовывается в заполненную жидкостью полость,
которая ограничивается стенками, образованными в результате реактивной
пролиферации астроцитов (процесс, названный глиозом, который
представляет собой аналог фиброза).
Скорость
течения инфаркта и время, требуемое для окончательного заживления, изменяются в
зависимости от размеров поражения. Маленький инфаркт может зажить в пределах
12 недель, для заживления большего участка может понадобиться 68 недель и
больше. Макро- и микроскопические изменения в области инфаркта позволяют
оценить возраст инфаркта, что является важным при аутопсии для установления
последовательности событий, приведших к смерти.
Редко
небольшие фокусы ишемического некроза могут подвергаться асептическому
аутолизу с последующей полной регенерацией. Наиболее частый относительно
благоприятный исход инфаркта, развивающегося по типу сухого некроза,— его организация
и образование рубца. Организация инфаркта может завершиться его петрификацией.
Иногда возникает гемосидероз, если речь идет об организации
геморрагического инфаркта. На месте инфаркта, развивающегося по типу
колликвационного некроза, например в мозге, образуется киста.
Неблагоприятные
исходы инфаркта: 1) гнойное его расплавление, которое обычно связано
с тромбобактериальной эмболией при сепсисе или действием вторичной инфекции
(кишечник, легкие); 2) в сердце — миомаляция и истинный разрыв
сердца с развитием гемотампонады полости перикарда.
Значение
инфаркта. Оно определяется локализацией, размерами и исходом инфаркта, но для
организма всегда чрезвычайно велико, прежде всего потому, что инфаркт —
ишемический некроз, то есть участок органа выключается из функционирования.
Важно отметить, что инфаркт является одним из самых частых и грозных осложнений
ряда сердечно-сосудистых заболеваний. Это прежде всего атеросклероз и
гипертоническая болезнь. Необходимо отметить также, что инфаркты при
атеросклерозе и гипертонической болезни наиболее часто развиваются в жизненно
важных органах — сердце и головном мозге, и это определяет высокий процент
случаев скоропостижной смерти и инвалидизации. Медико-социальное значение
инфаркта миокарда и его последствий позволило выделить его в качестве
проявления самостоятельного заболевания — острой ишемической болезни
сердца.
Источник
