Инсульты этиология клиника лечение
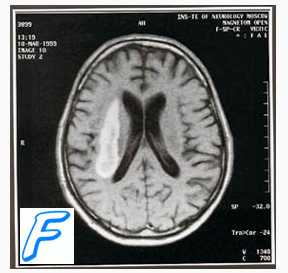
Оглавление темы “Инсульт. Виды инсультов. Неотложная помощь при инсульте.”: Геморрагический инсульт. Причины ( этиология ), патогенез геморрагического инсульта. Клиника ( признаки ), диагностика геморрагического инсульта.Геморрагический инсульт (синонимы: мозговой удар, апоплексия) определяется как кровоизлияние в мозг. Этиология геморрагического инсульта. Кровоизлияние в мозг наиболее часто развивается у лип пожилого возраста на фоне стойкой артериальной гипертензии различного генеза: ГБ, заболевание почек, надпочечников, гипофиза, при системных сосудистых заболеваниях (узелковый пе-риартериит. системная красная волчанка) и др. Патогенез геморрагического инсульта. Стойкая, длительная артериальная гипертензия способствует морфологической перестройке стенки артериальных сосудов, конечным этапом которой является формирование фиб-риноидно-гиалинового некроза. При его наличии возможно образование расслаивающих аневризм, разрыв которых является причиной кровоизлияния в мозг. Как правило, образующаяся внутричерепная гематома начинает постепенно сдавливать окружающие отделы и вызывает перифокальный отек.
В большинстве случаев, по мере увеличения внутриполушарных гематом, происходит их прорыв в желудочковую систему или субарахноидальное пространство (Б. С. Виленский, 1986). Кровоизлияния диапедезного характера встречаются значительно реже и возникают при лейкозах, гемофилии, уремии, остром коагулонатическом синдроме (Ф. Е. Горбачева, А. А. Скоромен, И. Н. Яхно, 1995). Клиника геморрагического инсульта. Кровоизлияние возникает, как правило, внезапно, днем. Иногда наблюдаются предшествующие головные боли, головокружение, чувство тяжести в голове, но чаще всего больной внезапно теряет сознание и падает (см. также тему ВНЕЗАПНАЯ И ПРОДОЛЖИТЕЛЬНАЯ ПОТЕРЯ СОЗНАНИЯ). При осмотре обращает на себя внимание багрово-синюшный цвет лица. Дыхание шумное, стридорозное, типа Чейна-Стокса. Пульс замедлен, напряжен, АД часто повышено. Взгляд безучастный, «плавающий». На стороне, противоположной кровоизлиянию, отмечается гемиплегия (поднятая на стороне поражения конечность падает как плеть); в первые часы наблюдается снижение сухожильных рефлексов и мышечного тонуса, а в дальнейшем они повышаются. Часто нарушена функция тазовых органов (в основном — в виде недержания мочи) (Шамансуров Ш. Ш. и др.. 1995). Для геморрагического инсульта характерно наличие очаговой симптоматики.
Вид и проявления очаговой симптоматики зависят от локализации кровоизлияния, величины геморрагического очага, скорости ею возникновения. Очаговая симптоматика обычно сочетается с выраженной общемозговой. Диагностика в типичных случаях не вызывает затруднений. К достоверным методам диагностики геморрагического инсульта относятся исследование ликвора (примесь крови подтверждает геморрагический инсульт), КТ, церебральная ангиография. К предположительным методам относятся смещение срединного комплекса при эхоэнцефалоскопии и изменение глазного дна. Дифференциальная диагностика проводится с остро развивающимся ишемическим инсультом, менингитом, менингоэннефалитом и др. Видео урок быстрой диагностики инсульта – ОНМК. Тест FAST при инсультеПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Неотложная помощь при геморрагическом инсульте. Первая помощь при геморрагическом инсульте.” |
Источник
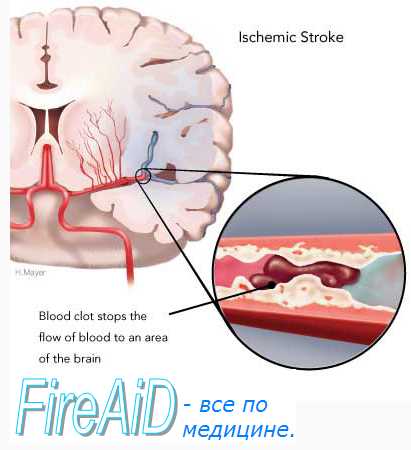
Оглавление темы “Инсульт. Виды инсультов. Неотложная помощь при инсульте.”: Ишемический инсульт ( инфаркт мозга ). Причины ( этиология ), патогенез ишемического инсульта. Клиника ( признаки ), диагностика ишемического инсульта.Ишемический инсульт возникает в результате частичного или полного прекращения поступления крови в отдельные участки головного мозга по какому-либо из его сосудов. Этиология, патогенез ишемического инсульта. Выделяют 3 основные группы причин ишемического инсульта: Наибольшие изменения сосудистой стенки, приводящие к данному заболеванию, наблюдаются при стойкой артериальной гипертензии различного генеза и атеросклерозе, затем следуют артерииты различной этиологии. Основу эмболических поражений головного мозга (см. также тему ВНЕЗАПНАЯ И КРАТКОВРЕМЕННАЯ ПОТЕРЯ СОЗНАНИЯ) составляет кардиогенная патология: ИБС и различные формы ее проявления (аритмии, ОИМ и др.), и пороки сердца.
Из гематологических осложнений первое место занимают заболевания, вызывающие нарушение реологических свойств крови: эрит-ремия (первичная и вторичная), гиперкоагуляционный синдром. Клиника ишемического инсульта. Ишемический инсульт чаще возникает у пожилых людей. Наблюдается определенная взаимосвязь с психической и физической перегрузкой. Нередко ишемический инсульт развивается постепенно в течение нескольких часов и даже дней, может возникнуть во время сна. Типичные предвестники инсульта: головокружение, кратковременное расстройство сознания, потемнение в глазах, общая слабость, преходящие парестезии конечностей и др. Особенностью ишемического инсульта является преобладание очаговой симптоматики над общемозговой. В момент развития ишемического инсульта, а нередко и после него, сознание, как правило, не нарушается, головной боли нет или она слабая, симптомов раздражения мозговых оболочек нет, кожа лица и видимые слизистые оболочки бледные, температура тела нормальная или субфебрильная, ликвор не изменен. Симптомы очагового поражения головного мозга зависят от того, какой сосуд поражен: передняя, средняя или задняя мозговые артерии, позвоночные артерии. Отдельные виды ишемий локальных бассейнов на первоначальном этапе заболевания не всегда могут быть отдифференцированы друг от друга. В этих случаях диагноз устанавливается ретроспективно. Диагностика в типичных случаях не вызывает затруднений. К достоверным методам диагностики ишемического инсульта относятся MPT, KT, церебральная ангиография, люмбальная пункция. Дифференциальная диагностика проводится с объемными процессами поражения головного мозга, геморрагическим инсультом, менингоэнцефалитом. Видео урок быстрой диагностики инсульта – ОНМК. Тест FAST при инсультеПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Неотложная помощь при ишемическом инсульте. Первая помощь при ишемическом инсульте.” |
Источник

Главная
Обратная связь
Дисциплины:
Ишемический инсульт (ИИ): или инфаркт. Причина – ограничение кровотока в ГМ.
Этиология: церебральный атеросклероз с гипертензией или без нее, сочетание с сахарным диабетом, ревматизм, церебральные васкулиты, кардиогенная эмболия, артерииты (сифилис, болезнь Такаясу), заболевания крови (эритремия, лейкозы), врожденные пороки сердца, инфаркт миокарда, кардио-церебральный синдром при острой сердечно-сосудистой недостаточности, инфекции, токсикозы беременности, опухоли ГМ.
Патогенез:
1) Не тромботический инфаркт – за счет сужения магистральных артерий головы или внутримозговых сосудов. Причина – атеросклероз, воспалительные заболевания, врожденные аномалии, экстравазальные компрессии, сахарный диабет, гипертоническая болезнь.
2) Тромботическая ишемия – на фоне активного свертывания крови. Тромб формируется в замедленном токе крови. Риск увеличен при коллагенозах.
3) Эмболический инфаркт – по типа кардиогенной эмболии (при пороках сердца, инфаркте миокарда, нарушении ритма). Может быть жировая и газовая эмболии.
4) Гемодинамический инсульт – при резком снижении АД в зонах смежного кровообращения.
5) Лакунарный инсульт – при патологии мелких мозговых артерий. Размеры лакун до 1,5 см. Причина – гипертоническая болезнь, микроангиопатии.
Патологическая физиология и биохимические основы ИИ: в зоне инфаркта возникает ишемический некроз ткани – через 5-8 минут необратимо. Эта зона – ядро инфаркта. Через несколько часов оно окружается мозговой тканью, в которой недостаток кровотока – зона ишемической полутени (пенумбра). Обычно 6 часов – терапевтическое окно – нужна интенсивная терапия. Формирования инфаркта заканчивается через 3-6 часов. Еще 5 суток – доформирование (острейший период).
Каскад биохимических реакций в зоне поражения. Два механизма: некроз, апоптоз (этим объясняется гибель нейронов за пределами инфаркта).
Ишемический очаг → рубец, если он большой → киста. Также есть перифокальный отек ГМ → дислокация ГМ и вклинение в тенториальное или большое затылочное отверстие. Может быть вторичный стволовой синдром, но реже, чем при ГИ.
Клиника ИИ:
1. часто предшествует ТИА,
2. развивается во сне, после сна (так как снижается давление), у некоторых может быть связано с эмоциями, нагрузкой – редко,
3. постепенное нарастание очаговых неврологических симптомов,
4. апоплектиформное (быстрое) развитие характерно для эмболии,
5. парезы и параличи – могут быть сразу при тромбозе внутричерепной части внутренней сонной артерии,
6. общемозговая симптоматика характерна для эмболического инсульта,
7. преобладание очаговых симптомов – зависит от локализации.
8. При НМК в каротидном бассейне парезы и параличи противоположных конечностей, центральный парез VII и XII нервов, нарушение чувствительности на другой стороне, при очаге в доминантном полушарии – афазия, в правом полушарии – анозогнозия, парез взора (глаза смотрят на очаг), нарушение мышечного тонуса только в пораженных конечностях, при вторичном стволовом синдроме редко может быть двустороннее нарушение тонуса → спазм.
9. При НМК в вертебро-базиллярном бассейне: симптомы поражения ствола, парезы конечностей + поражения черепных нервов, различные альтернирующие синдромы (в зависимости от уровня), глазодвигательные нарушения (нистагм), головокружение, нарушение статики и координации, дизартрия, расстройство глотания.
10. При ИИ мозжечка: гипотония.
11. Нерезко выраженная утрата сознания,
12. Тошнота и головная боль – редко,
13. Сопор и кома – только при очагах в стволе и в полушариях.
14. Вегетативные нарушения не выражены,
15. Атерокслероз, коронарокардиосклероз, ишемическая болезнь сердца, стенокардия, инфаркт миокарда в анамнезе,
16. Изменения на электрокардиограмме.
Осмотр при ИИ: уменьшение или асимметрия пульсации экстракраниальных сосудов при атеросклерозе, могут быть шумы. На глазном дне – явления склероза сетчатки – тромботический и не тромботический инсульт. Эмболический инсульт – быстрое развитие, наличие общемозговой симптоматики, очаговые симптомы, развивается на фоне сердечной патологии, особенно при нарушениях ритма, в молодом возрасте.
Изменения в периферической крови: в 1 день нет изменений. На 3-5 сутки – изменения свертывающей системы: увеличение фибриногена, увеличение протромбинового индекса, снижение фибринолитической активности.
Изменения в ликворе: при ИИ не изменяется.
Инструментальное исследование: эхоэнцефалография – дифференцируют с кровоизлиянием и опухолью: значительного смещения М-эха нет. Если и есть – то не больше 3 мм.
Электроэнцефалография: можно выявить фокус патологической активности соответственно зоне поражения.
Ангиография: если есть показания к операции. Можно обнаружить патологическую извитость сосудов. Необходимо провести ультразвуковую допплерографию – можно видеть наличие стенозов, окклюзии, извитости, перегибов, гипоплазия позвоночной артерии, функционирование анастомозов. При патологии – показание для ангиографии.
Нейровизуалистические методы: компьютерная и магнитно-резонансная томография ГМ.
Течение ИИ: наиболее тяжелые первые 3-5 дней, потом очаговые симптомы стабилизируются. Летальность – при обширных полушарных инфарктах + отек ГМ + сдавление и смещение ствола. Но реже, чем при ГИ, примерно 20%.
Диагностика ИИ: по совокупности признаков. Возраст > 75 лет, атеросклероз, ишемическая болезнь сердца, АД нормальное или понижено. Начало во сне или утром, нарастание клиники медленное, очаговые симптомы превалируют, реже вторичный стволовой синдром, реже нарушение жизненно важных функций. Нет изменений в крови и на эхоэнцефалограмме. Ликвор не изменен.
Дифференциальная диагностика: с опухолью, энцефалитом, гематомой и абсцессом. При этих заболеваниях – очаговая симптоматика развивается более медленно. Если предшествует повышение температуры – то воспалительный характер заболевания. Кома при ИИ развивается редко, чаще при ГИ или САК.
Лечение ОНМК: этапы:
1) Догоспитальный этап – стабилизация жизненно важных функций и подготовка больного к стационару, купирование нарушений различных систем. Не подлежат госпитализации – в агональном состоянии, с отеком легких – сначала нужно купировать их.
2) Блок интенсивной терапии,
3) Неврологическое отделение,
4) Отделение реабилитации,
5) Диспансерное наблюдение.
Выделяют базисную и дифференцированную терапию.
Базисная терапия:
1. экстренная коррекция жизненно важных функций,
2. купирование нарушений гомеостаза: снижение внутричерепного давления, коррекция водно-электролитного баланса и кислотно-щелочного равновесия, предупреждение вторичной инфекции, купирование рвоты, икоты, психомоторного возбуждения,
3. метаболическая защита мозга: препараты с антигипоксическим действием, антиоксиданты, антагонисты Са, нейротрофические и мембраностабилизирующие препараты.
Дыхательные нарушения: восстановление проходимости дыхательных путей, если одышка > 35 → искусственная вентиляция легких.
Гемодинамика: контроль АД. Резко не снижать! Снижают на 10% от имеющегося, через 3-5 дней – до обычных цифр. Препараты: бета-блокаторы (коринфар), ингибиторы АПФ (каптоприл, энап), при значительном увеличении АД – клофелин, рауседил, диуретики, если стойкое АД – ганглиоблокаторы (бензогексоний, пентамин), если пониженное АД – полиглюкин 400 ml в/в капельно, глюкокортикоиды (дексаметазон), строфантин 0,25%-0,5 ml, допамин 50 mg в 200 ml физраствора медленно в/в капельно (до 120 мм рт.ст.).
Эпилептический статус: седуксен в/в 20 mg, через 5 минут – повторить, если неэффективно – оксибутират натрия 10 ml-20%, если неэффективно – закись азота, гексенал и тиопентал натрия нельзя!
Купирование нарушений гомеостаза: снижение внутричерепного давления, борьба с отеком: лазикс 20 mg в/в и больше при необходимости, при сохраненном глотании – глицерин 1 столовая ложка 3-4 раза в день через зонд, в тяжелых случаях – маннитол в/в капельно, через 3 часа лазикс, альбумин 0,5-1 г/кг веса, дексаметазон 16 mg в сутки в 4 приема, в/в, в/м.
Поддержание водно-электролитного баланса: точный учет вводимой и выводимой жидкости, контроль гематокрита. Может быть дегидратация – увеличивается свертываемость, уменьшается кровоснабжение. При избытке воды – отек. Жидкость в норме – 35 мл/кг. В сутки – на 70 кг – 2500 мл. При повышении температуры – на каждый градус прибавляют 100-150 ml. Если кома, сопор – в сутки 50 мл/кг. Коррекция гипер- или гипогликемии. Для коррекции метаболического ацидоза – сода 4%-200 ml.
Борьба с болью: могут быть таламические боли. При ГИ – головная боль: анальгетики (анальгин, кеторол, вольтарен, диклофенак). Карбамазепины. При выраженных болях – ненаркотические анальгетики центрального действия (трамал в/в, в/м, перорально, свечи). При болях в конечностях – лечебная физкультура. При повышенном тонусе – мидокалм, сирдалут.
Гипертермия: может быть при вторичной инфекции. Нужно исключить аспирационную пневмонию, мочевую инфекцию – антибиотики широкого спектра действия, уросептики. Если центральная гипертермия – анальгетики, антигистаминные.
Купирование психомоторного возбуждения: седуксен в/в, перорально. При неэффективности – оксибутират натрия. Нейролептики – аминазин. Гексенал нельзя! Так как отрицательное действие на ствол ГМ.
Купирование тошноты, рвоты, икоты: церукал, метоклопрамид, реглан 2 ml, мотилиум, этапиразин 4-10 mg в сутки.
Нормализация питания: на 2 сутки – назогастральный зонд, вводят питательные смеси.
Расстройство функции тазовых органов: прозерин, очистительная клизма.
Предупреждение пролежней: частые переворачивания больных, смазывание кожи, недопустимость складок и крошек на простынях.
Предупреждение контрактур: расположение конечности в физиологичном положении. Регулярные пассивные движения.
Предупреждение тромбоза глубоких вен: малые дозы гепарина, лучше низкомолекулярного – фраксипарин 0,3 ml п/к 1 раз в сутки, можно аспирин 125 mg 2 раза в сутки.
Метаболическая защита мозга: антигипоксанты (реланиум, энцефабол), препараты, стимулирующие энергообмен, улучшающие метаболизм глюкозы: ноотропы (пирацетам). Можно аминалон, антиоксиданты – унитиол 5 ml 2 раза в день, витамин Е 1 ml в/м, эмоксипин 5-15 ml в/в капельно, мексидол, нейротрансмиттеры, нейротрофические и нейромодулирующие препараты – глицин 1-2 г в сутки, актовигин – улучшает утилизацию глюкозы, иммунностимулятор, потенциирует действие ноотропов, 5-15 ml в/в. Противопоказан при сахарном диабете, отеке легких, церебролизин – улучшает транспорт глюкозы, усвоение кислорода, снижает действие свободных радикалов. Мощный нейропротектор. От 10 до 30 ml каждый день в/в капельно + изотонический раствор в острой стадии.
Дифференцированная терапия ИИ: восстановление кровотока в зоне ишемической полутени, ограничение размеров очага. Интенсивная терапия – в терапевтическое окно: первые 6 часов, может быть до 5 суток.
Фибринолитическая терапия: при томографии точно исключить ГИ!!! В первые 3 часа: тромболитики: урокиназа, стрептаза, стрептокиназа, фибринолизин. Есть риск геморрагических осложнений. Можно вводить в зону тромбоза под рентгенологическим контролем.
Прямые антикоагулянты: гепарин. Обычно используют при прогрессе ИИ, для ранней профилактики кардиогенной эмболии. Нужно исключить ГИ!!! Противопоказания: резкое повышение АД, геморрагический диатез, язвенная болезнь, септическая эмболия. Гепарин 5-10 тысяч ЕД подкожно через 4-6 часов. Длительность – 6 суток. Отменяют постепенно. Контроль времени всертываемости крови – должно увеличиться в 1,5 раза. Контроль протромбинового индекса – должен уменьшиться в 1,5 раза. Лучше фраксипарин (более безопасен) 0,5-1 ml 2 раза в день, под кожу живота, не обязательно отменять постепенно. При лакунарном инсульте гепарин не используют.
Антиагреганты: при противопоказаниях к антикоагулянтам: курантил в/в капельно, потом перорально, трентал в/в, капельно, потом перорально, тиклид 250 mg в сутки, аспирин 250 mg в сутки.
На 2-3 день – гемодилюция и нейропротекция.
1) гемодилюция – улучшение микроциркуляции и коллатерального кровотока. Ориентируются на гематокрит. Показание: гематокрит >40%, снижают до 35%. Препараты: реополиглюкин 400 ml в сутки, реоглюман, реомасдекс, если давление снижено – полиглюкин. Противопоказание – резкое увеличение АД (до 200), сердечная и почечная недостаточность.
– вазоактивные препараты: эуфиллин 2,4%-10 в/в капельно, пентоксифиллин 5 ml в/в капельно, кавинтон 4 ml в/в капельно, ницерголин, инстенон 2-4 ml, актовигин 5-15 ml.
2) нейропротекция – направлено на коррекцию возбуждения и торможения, прерывание оксидантного стресса, улучшает трофику ГМ: антагонисты Са: нимодипин 5ml в/в капельно, верапамил, коринфар, препараты, уменьшающие действие тормозящих систем: сульфат магния, глицин 1-2 г в сутки, вторичная нейропротекция – антиоксиданты: эмоксипин, мексидол, церебролизин.
Репаративная терапия: направлена на улучшение пластичности здоровой ткани вокруг очага: глиатинин 4 г в первые дни. При коме у него пробуждающий эффект. Потом – 1 г в сутки 5 дней, потом капсулы 400 mg 2 раза в день. Также – пикамилон (при отеке нельзя!).
Хирургическое лечение ИИ: при массивном отеке ГМ, при развитии вторичного стволового синдрома. Дренирующие операции. Если тромб – тромбинтимэктомия. Можно выполнять реконструктивные операции – при патологической извитости.
Источник