Инсульты аргументы и факты

 Как защитить себя от болезни? Рассказывает замдиректора Научного центра неврологии профессор Маринэ Танашян.
Как защитить себя от болезни? Рассказывает замдиректора Научного центра неврологии профессор Маринэ Танашян.
Цифры и факты
- 500 тыс. жителей РФ ежегодно переносят инсульт.
- 50% из них умирают.
- 90% выживших становятся инвалидами.
- 20% выживших пожизненно нуждаются в услугах сиделок.
Кто в зоне риска?
Людей с нулевым риском инсульта не существует. Однако есть факторы, которые увеличивают вероятность удара.
Факторы, на которые нельзя повлиять
1. Возраст. Вероятность инсульта резко увеличивается после 60 лет.
2. Пол. До 70 лет инсульту больше подвержены мужчины, после 70 – женщины.
3. Наследственная предрасположенность. Вероятность инсульта повышается, если у родителей, братьев/сестёр) был инсульт до 60 лет.

Факторы, которые можно контролировать
1. Гипертония – главный провокатор удара. Можно контролировать с помощью лекарств.
2. Избыточный вес. Лишние килограммы увеличивают нагрузку на сосуды.
3. Недостаток движения.
4. Вредные привычки. Отказ от сигарет снижает риск инсульта на 10-15%. Алкоголь повышает давление и увеличивает проницаемость сосудов.
Какие болезни провоцируют инсульт?
Есть заболевания, на фоне которые риск инсульта возрастает многократно.
1. Мерцательная аритмия. Повышает вероятность образования тромбов, которые могут «выстрелить в голову».
Симптомы: мерцательная аритмия часто протекает бессимптомно, установить её можно только с помощью холтеровского исследования (регистрация сердечной деятельности в течение суток).
2. Атеросклероз. Атеросклеротические бляшки вызывают сужение просвета сосудов головного мозга. Это затрудняет ток крови, а при наличии тромбов делает инсульт неизбежным.
Симптомы: нарушение чувствительности или преходящая слабость в руке или ноге, временная потеря зрения, затруднения в речи. Единственно надёжный метод диагностики – ультразвуковое исследование сосудов мозга, его нужно проходить раз в 1-2 года всем людям старше 45 лет. Если диагностируется сужение сосудов, пациента направляют на стентирование артерий мозга (восстанавливает просвет в сосудах).

3. Сахарный диабет. Усиливает проявления атеросклероза и гипертонии.
Симптомы: жажда, сухость во рту, частое мочеиспускание – появляются на поздних стадиях болезни. Выявить на ранней стадии можно по анализу крови на гликированный гемоглобин.
Каковы факторы риска?
1. Стрессы – любые переживания повышают артериальное давление, а хронические стрессы вызывают стойкую гипертонию. Особенно беречь себя от стрессов должны люди с врождённой слабостью сосудистой системы (у которых бывают головокружения, обмороки, укачивания в транспорте). Им требуется постоянное врачебное наблюдение.
2. Физические перегрузки – к ним относятся как ударная работа на грядках, так и самоистязание в спортзале. Особенно это опасно при наличии аневризмы (выпячивании стенок сосудов), которая может разорваться при физическом перенапряжении.
3. Жаркая погода – в жару повышается артериальное давление, происходит обезвоживание, кровь сгущается и вероятность тромбообразования увеличивается. Жарким дымным летом 2010 г. в Центральном регионе было зафиксировано рекордное количество инсультов. В жару не стоит без нужды выходить из дома и тем более нельзя работать на огороде.
Что такое микроинсульт?
У молодых чаще фиксируются преходящие нарушения мозгового кровообращения (т. н. микроинсульт). Неврологи предупреждают, что они отличаются от обширного инсульта лишь степенью поражения головного мозга. Процессы, которые привели к малому инсульту, в 60% случаев в кратчайшие сроки приводят к повторной ишемии головного мозга с серьёзными последствиями. Поэтому «малый» инсульт лечится так же, как и «большой».

Как уберечь себя?
1. После 40 лет ежедневно утром и вечером измеряйте артериальное давление – не доверяйте ощущениям. Доказано, что в 80% случаев колебания АД человек не чувствует. Нормальное давление – 120/80 мм рт. ст.
2. Следите за весом: переедание – прямой путь к метаболическому синдрому, ожирению и сахарному диабету.
3. Больше двигайтесь, не выходя за рамки своих физических возможностей, – состояние сосудов ухудшает как недобор, так и перебор физической активности.
4. Избегайте стрессов: любая нервозность – прямой путь к гипертонии.
5. После 40 лет ежегодно нужно проходить диспансеризацию – обязательные анализы: определение уровня сахара, липидов и показателей гемостаза (свёртываемости крови), холтеровское исследование, ультразвуковое исследование сосудов головного мозга (сонных и позвоночных артерий). Обязательно принимайте назначенные врачом лекарства.
6. Не курите, употребление алкоголя допустимо только по праздникам. Есть немало данных, показывающих, что даже одна доза (50 г) алкоголя в день негативно влияет на самочувствие.
7. При возникновении тревожных симптомов (см. инфографику) немедленно обратитесь к врачу. «Терапевтическое окно» при инсульте (время, при котором медицинская помощь даёт наибольший результат) – 3-5 часов. Помните: по правилам, время «от двери до иглы» не должно превышать 40 минут.

Нажмите для увеличения
Смотрите также:
- Гипертония в цифрах и фактах: лишь 58% женщин и 37,1% мужчин знают о своем заболевании →
- Что приводит к инсульту? Факторы риска и методы борьбы с ними →
- Не пропустить беду. Три главных признака инсульта →
Источник
 Наш эксперт – руководитель Федерального центра здоровья и отдела вторичной профилактики хронических неинфекционных заболеваний ФГБУ ГНИЦ профилактической медицины Минздрава России, главный специалист по профилактической медицине Департамента здравоохранения города Москвы, вице-президент Национального медицинского общества профилактической кардиологии, доктор медицинских наук, профессор Нана Погосова.
Наш эксперт – руководитель Федерального центра здоровья и отдела вторичной профилактики хронических неинфекционных заболеваний ФГБУ ГНИЦ профилактической медицины Минздрава России, главный специалист по профилактической медицине Департамента здравоохранения города Москвы, вице-президент Национального медицинского общества профилактической кардиологии, доктор медицинских наук, профессор Нана Погосова.

В мире на счету мозговых инсультов 6 миллионов смертей в год. Это заболевание – огромная проблема, причём не только медицинская, но и социальная. По данным Росстата, экономический ущерб от мозговых инсультов составил 1 триллион рублей только за один 2014 год. А как подсчитать степень горя и разочарований, которые переживают сами пациенты и их родственники?
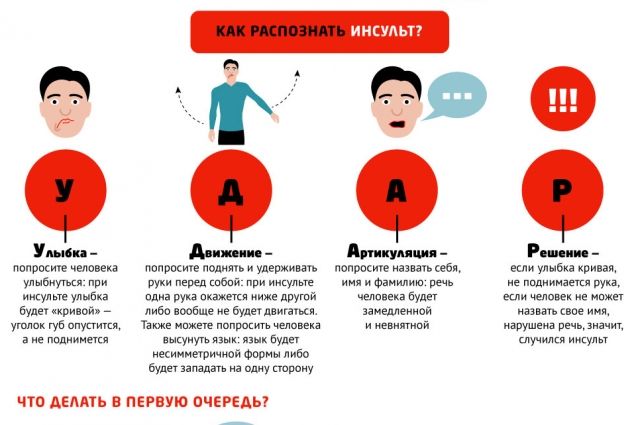
Как распознать инсульт?
Основные признаки мозгового инсульта:
- внезапно появилась невнятная речь, возникло непонимание обращённых слов;
- опустился уголок рта;
- появилось двоение перед глазами;
- возникла внезапная резкая головная боль;
- появилась слабость в руке или ноге.
Всё это указывает на мозговой инсульт. Надо срочно вызывать «скорую» и ни в коем случае не ждать, что всё само пройдёт!

Грустные цифры
Если раньше причиной гибели людей чаще становился инфаркт миокарда, то сегодня его сильно обогнал инсульт. От инфаркта в России погибают в год около 60 тысяч человек на 100 тысяч населения, а от инсульта – вдвое больше, 150 тысяч человек. И, хотя за последние 10 лет у нас сердечно-сосудистая смертность снизилась на треть (на 27%), мы пока ещё не достигли показателей западных стран, некоторым из которых всего за 20 лет удалось сократить её на 50–80%.
Сегодня несколько изменился возрастной состав больных. Конечно, инсульт переносят преимущественно пожилые люди, но в настоящее время он нередко встречается и у более молодых – людей в возрасте 45–55 лет. Гибель именно этой социально активной части населения причиняет наибольший ущерб государству и, конечно же, семьям пациентов.
К сожалению, даже выжив после инсульта, люди не всегда восстанавливаются полностью. Так, по данным Национального регистра инсульта, 30% людей, перенёсших эту болезнь, постоянно нуждаются в посторонней помощи, 20% не могут передвигаться самостоятельно. И лишь небольшая часть пациентов возвращается к прежней работе.

Факторы риска мозгового инсульта
- артериальная гипертония
- курение
- нездоровое питание и избыточное потребление алкоголя
- низкая физическая активность
- ожирение
- сахарный диабет
- стрессы
- Есть также один очень важный медицинский фактор: наличие особой аритмии, а именно фибрилляции предсердий. При этой патологии риск инсульта возрастает в пять раз. К тому же подобная аритмия повышает риск внезапной смерти. Если человек ощущает перебои в работе сердца, необходимо сделать электрокардиограмму. А пациентам, имеющим фибрилляцию предсердий, необходимо регулярно, а не раз от раза пить таблетки, разжижающие кровь. Это жизненно важно!

Их опыт
Самые низкие показатели сердечно-сосудистой смертности на Западе отмечаются в средиземноморских странах, особенно во Франции, отсюда термин «французский парадокс» (низкая смертность при довольно высоком потреблении вина). Францию принято рассматривать как некую точку отсчёта, нулевой меридиан, здесь самая низкая в Европе смертность от сердечно-сосудистых причин, причём как у женщин, так и у мужчин. Можно ли достичь этих показателей? Финляндия, которая ещё пару-тройку десятков лет назад имела ситуацию с болезнями сердца и сосудов ничуть не лучше нашей, доказала, что можно. Ведь благодаря Национальной программе профилактики, проведённой на государственном уровне, удалось на 80% снизить смертность от инфарктов и инсультов. При этом воздействовали на три самых существенных фактора риска: артериальную гипертонию, высокий уровень холестерина и курение. Полученный результат – это не фантастика, а реальность, подтверждённая опытом целого десятка других стран. Доказано, что вклад профилактических мероприятий в снижение сердечно-сосудистой смертности (в том числе от инсульта) составляет сегодня около 60%, остальные 40% – это все виды лечения, в том числе современные высокотехнологичные.

Успеть за 6 часов
Раньше диагноз «инсульт» означал приговор. Сегодня уже нет. Но надо спешить! Важно попасть в так называемое терапевтическое окно (то есть время от начала кислородного голодания мозга до возникновения необратимых последствий), в течение которого оказание медицинской помощи предотвращает дальнейшее развитие инсульта. Если «скорая» привозит больного в стационар в течение трёх часов от появления первых симптомов заболевания, то пациенту с ишемическим инсультом после быстрой диагностики (компьютерной или магнитно-резонансной томографии, которую срочно делают в стационаре) вводят в вену лекарство, растворяющее тромб. Человек выздоравливает и практически не ощущает последствий инсульта. При геморрагическом инсульте, который встречается в три раза реже ишемического, этот метод (тромболизис) не проводят, но есть другие способы лечения.
Лучше всего доставить пациента в больницу в течение первых трёх часов от начала развития инсульта, но для тех, кто не успел, есть ещё около трёх резервных часов, в течение которых ещё не поздно растворить тромб, закупоривший сосуды мозга. В этом случае под контролем ангиографии в артерию мозга прицельно вводят специальный препарат. И страшных последствий удаётся избежать.
Увы, очень многие обращаются за медицинской помощью с большим опозданием. В таком случае шансов пережить инсульт совсем без последствий у больного уже нет. И если человек выживает, то ему приходится заново осваивать многие утерянные навыки: говорить, ходить, писать. К сожалению, многие последствия мозговой катастрофы оказываются необратимыми.
Для того чтобы избежать такого сценария, нужно вовремя распознать заболевание и вызвать «скорую».

В какую больницу положат?
Где окажут помощь больному с инсультом? Этот вопрос волнует и самих пациентов, и их родственников.
 Наш эксперт – главный специалист по медицинской профилактике ЦФО РФ и Министерства здравоохранения Московской области Екатерина Иванова:
Наш эксперт – главный специалист по медицинской профилактике ЦФО РФ и Министерства здравоохранения Московской области Екатерина Иванова:
– Сегодня пациентов с подозрением на инсульт «скорая» везёт в специальные сосудистые центры или отделения, приспособленные для проведения диагностики (компьютерной или магнитно-резонансной томографии, помогающей экстренно определить тип инсульта) и последующего лечения.
Такие учреждения есть и в регионах, но в Москве их 29. Видимо, поэтому смертность от инсультов в столице на 17% ниже, чем по России. В Московской области работает сеть из 22 сосудистых отделений, во многом благодаря развитию которой смертность от сердечно-сосудистых заболеваний в Подмосковье за три года снизилась на 21%.

Будьте здоровы!
Профилактика в основном зависит, естественно, от доброй воли самого человека. Но если говорить о возможностях, то их сегодня предостаточно. С 2009 года в поликлиниках успешно работают центры здоровья. Всего их 755 по всей России. 40 минут длится комплексное обследование в центре здоровья, при этом оно позволяет оценить 25 базовых показателей здоровья человека. Результаты обследования выдаются пациенту сразу. Кроме того, на их основании врач центра здоровья у всех пациентов старше 40 лет определяет индивидуальный 10‑летний риск развития сердечно-сосудистых катастроф и рассказывает, как их избежать. Чтобы обратиться в ближайший к месту жительства центр здоровья, нужно иметь паспорт и полис обязательного медицинского страхования. Не откладывайте на потом, обязательно приходите на профилактическое обследование в центр здоровья, а если ваш возраст в 2016 году делится на три, то пройдите диспансеризацию – развёрнутое профилактическое обследование, которое позволит выявить не только сердечно-сосудистые, но и многие другие заболевания. Главное – вовремя принять решение и позаботиться о своём здоровье!
Чем могут помочь окружающие?
Часто люди сами не понимают, что с ними что-то не так. В этом случае могут помочь окружающие – ведь со стороны виднее.
В Московской области введена программа УДАР, помогающая распознать инсульт у тех, кто рядом.
Каждая буква содержит подсказку:
Улыбка. Надо попросить человека улыбнуться. При инсульте улыбка будет кривоватой.
Движение. Надо предложить человеку вытянуть вперёд обе руки и удерживать их. Сделать это ровно человек не сможет.
Афазия (нарушение речи). Нужно попросить человека произнести фразу. Нечёткость речи (каша во рту) говорит о том, что, возможно, сосуды мозга переживают ишемию.
Решение. Правильным решением в этой ситуации будет экстренный вызов «скорой».
Источник
Выжить, а затем восстановиться после инсульта — такое же везение, как уцелеть в серьёзной аварии. Поэтому так важно сделать всё, чтобы не допустить этой катастрофы.
 Отвечает главный внештатный специалист-невролог, профессор кафедры фундаментальной и клинической неврологии и нейрохирургии медико-биологического факультета ГБОУ ВПО «РНИМУ им. Н. И. Пирогова Минздрава России», доктор медицинских наук Николай Анатольевич Шамалов.
Отвечает главный внештатный специалист-невролог, профессор кафедры фундаментальной и клинической неврологии и нейрохирургии медико-биологического факультета ГБОУ ВПО «РНИМУ им. Н. И. Пирогова Минздрава России», доктор медицинских наук Николай Анатольевич Шамалов.
Инсульт помолодел?
Недавно моего 40‑летнего шефа, крепкого, спортивного мужчину, свалил инсульт. Почему это могло случиться? Чего надо опасаться?
Марат Хамидов, Воркута
— Средний возраст развития инсульта на сегодня — почти 69 лет. Но тем не менее в 7–10% случаев болеют и молодые. Если после 45–50 лет инсульт чаще вызывают нелеченая артериальная гипертония, нарушения ритма сердца (мерцательная аритмия), высокий холестерин и сахарный диабет второго типа, то у молодых острое нарушение мозгового кровообращения чаще развивается на фоне сердечных заболеваний (врождённых или приобретённых) или проведённых операций на сердце. Поэтому так важно после хирургического лечения принимать назначенные врачом препараты для профилактики инсульта.
Важный фактор риска инсульта у женщин — это приём оральных контрацептивов (КОК). Если принимать их без учёта противопоказаний (среди которых артериальная гипертония, варикоз, курение и прочее), может развиться эта катастрофа. Большую роль у молодых играет и генетическая склонность к тромбообразованию (тромбофилия). Такое состояние часто выражается в тромбозах вен нижних конечностей, варикозе, у женщин — в привычных выкидышах, невынашивании беременности, бесплодии. Все эти опасные моменты важно вовремя выявлять и контролировать. Например, при установленной тромбофилии надо будет постоянно принимать антикоагулянты, а при гиперхолестеринемии — статины. Если в сонных артериях будут выявлены бляшки — нужно консультироваться с сосудистым хирургом о необходимости их удаления.
Ноотропы защитят?
Какие исследования помогут не пропустить высокий риск инсульта: КТ, МРТ? А из препаратов что посоветуете? Что эффективнее улучшает кровообращение в мозге: ноотропы, гинкго билоба, куркума, мельдоний?
Ирина Кочеригина, Люберцы
— В первую очередь требуется провести всестороннее обследование, чтобы выявить все имеющиеся сосудистые факторы риска. Затем надо разработать программу их контроля (в том числе медикаментозного). Что касается исследований, есть информативный и доступный способ диагностики, который хорошо подходит для скрининга. Это дуплексное сканирование брахиоцефальных артерий (УЗИ сосудов головы и шеи). Такое исследование необходимо выполнять людям, имеющим сосудистые риски, раз в полгода. А после 45 лет его полезно проводить всем ежегодно. А вот препараты, которые были перечислены, с точки зрения профилактики инсульта не имеют никакого значения.
Ничего лишнего
Недавно у соседки прямо на моих глазах случился инсульт. Я вызвала скорую. Но как ей ещё можно было помочь, не знала. Что нужно было сделать?
Алевтина Томилина, Смоленск
— Человека с подозрением на инсульт нужно по возможности уложить на горизонтальную поверхность. Если он без сознания, то повернуть на бок, чтобы не захлебнулся рвотными массами. Подготовить для врачей все имеющиеся медицинские документы. Очень важно ни в коем случае ничего не давать больному пить и есть до приезда скорой (это касается также лекарств и настоек). Дело в том, что у больного может быть нарушено глотание, что в случае попадания в горло даже воды может вызвать аспирацию и гибель.
Время дорого
Как лучше лечить ишемический инсульт: медикаментозно или хирургически? И от чего ещё зависит прогноз?
Ольга Руднева, Москва
— Есть два способа лечения ишемии мозга. Первый называется системным тромболизисом, он заключается во введении в сосуд лекарства тромболитика, который рассасывает тромб. Второй способ — тромбэкстракция. Это эндоваскулярное (внутрисосудистое) хирургическое удаление тромба. Оба способа являются взаимодополняющими.
Очень важно, чтобы пациент был доставлен в стационар как можно скорее, поскольку «терапевтическое окно», в течение которого надо успеть применить тромболизис, — 4,5 часа, а для тромбэкстракции — 6 часов или иногда чуть больше.
Беда от вируса
Правда ли, что инфекции (в том числе коронавирус) могут увеличивать риск инсультов?
Олег Громов, Сыктывкар
— Инфекционные заболевания действительно могут приводить к поражению сосудов. На этом фоне атеросклеротические бляшки могут дестабилизироваться и приводить к развитию инсультов. В подтверждение этому факту — статистика, которая говорит, что в зимне-весенний период заболеваемость инсультом растёт. Но инфекции — не главный, а лишь предрасполагающий, фоновый фактор риска.
Доколе терпеть?
Какие симптомы точно не стоит терпеть, а надо срочно обращаться к неврологу?
Илья Буряков, Москва
— Не стоит терпеть любые долго длящиеся болевые синдромы: головную боль, боль в спине, пояснице, шее. Точно не стоит терпеть, если возникла внезапная слабость или онемение в руке или ноге. Или резко появилась асимметрия лица или речевые нарушения, заторможенность, необычная и необъяснимая вялость, сонливость. Это повод для экстренного обращения за медицинской помощью.
Пить или не пить?
Как уберечься от инсульта? И что наука говорит об алкоголе: красное вино для сосудов всё-таки полезно или нет?
Светлана Лямперт, Нижневартовск
— Для профилактики инсульта нужно вести здоровый образ жизни: не курить, контролировать вес, есть больше клетчатки и рыбы северных морей, богатой полиненасыщенными жирными омега‑3 кислотами, употреблять меньше животных жиров и сахара, обеспечить себе 30–40 минут в день аэробной физической нагрузки, меньше нервничать. Алкоголь, в частности сухое красное вино, для сосудов действительно полезен, но только если не превышать дозу — максимум — 2 бокала сухого вина для мужчин и 1 бокал для женщин в день. Если пить больше, риск для сосудов многократно вырастет.

Источник

