Инсульт в теменной обл
Признаки, последствия и лечение ишемического инсульта правой стороны. Прогноз на восстановление

Правосторонний ишемический инсульт — серьезное заболевание, которому, как считалось ранее, подвержены люди в основном пожилого возраста.
Однако, в настоящий момент, вероятность развития инсульта есть даже у 30-40 летних людей.
В зоне риска находятся люди, страдающие гипертонией, атеросклерозом и сахарным диабетом.
Основные функции этой стороны мозга
Левое и правое полушарие головного мозга отвечают за разные формы психической деятельности.
Функции правого полушария, это:
- контроль движений левой половины тела;
- конкретное мышление;
- понимание эмоциональной окраски, особенностей речи, метафор;
- интуиция;
- музыкальный слух, понимание музыки;
- восприятие цвета;
- фантазия;
- общее и одновременное восприятие;
- ориентация в пространстве;
- установление различий;
- невербальное восприятие.
Для полноценной жизни требуется согласованная работа обоих полушарий, ведь логика левой половины не заменит интуитивное восприятие мира половиной справа. Именно поэтому так важно вовремя распознать сбой в работе мозга, вовремя диагностировать болезнь и получить правильное лечение и реабилитацию.
Признаки и симптомы правостороннего приступа
Врачи-неврологи выделяют следующие симптомы и признаки инсульта правой стороны:
- Утрата контроля над конечностями левой стороны тела, вследствие слабости или того, что она парализована. Онемение, потеря чувствительности и покалывание левой руки и ноги.
- Изменение тонуса лицевых мышц левой стороны. Опущение левого угла рта, опущение нижнего века левого глаза.
- Расстройство слуха и расстройство зрения с левой стороны.
- Проблемы восприятия расстояния до предметов от собственной руки или ноги. Невозможность определить наличие и количество конечностей с левой стороны.
- Нарушение ориентации в пространстве, сложности с определением истинного размера предметов.
- У левшей страдает речевой центр, расположенный в правом полушарии, что ведет к нарушению речи.
- Сложности с концентрацией.
- Проблемы с краткосрочной памятью ,частичная амнезия.
- Проблемы эмоционального состояния — приступы агрессии или полная апатия.
- Острая головная боль, головокружение, потеря сознания, рвота, судороги, высокая температура тела.
Присутствие хотя бы двух признаков из вышеперечисленных требует немедленного обращения к врачу.
По статистике, вероятность летального исхода при остром ишемическом инсульте составляет 30%. Чем раньше будет поставлен диагноз и назначено лечение, тем благоприятнее прогноз на восстановление.
Неотложная помощь, оказанная больному в первые 3-6 часов после случившегося, позволяет свести к минимуму критические последствия.
Лечение
Поставить диагноз и назначить схему лечения при инсульте может только дипломированный врач. Терапия, как правило, многоступенчата, и зависит от времени оказания помощи пациенту и тяжести поражения.
В острый период обычно используют следующие препараты:
- Троболитики для разжижения тромба и уменьшения свертываемости крови.
- Средства, понижающие артериальное давление и диуретики, для снятия отека.
- Вазоактивные препараты, для восстановления крообращения.
- Нейропротекторы, для устранения повреждений нейронов мозга.
- Антиоксиданты, для улучшения проницаемости сосудов.
В экстренных случаях, если медикаментозно не удалось восстановить кровоток в сосуде, может потребоваться оперативное вмешательство.
После снятия острого состояния, обязательно нужна квалифицированная базисная терапия — правильный уход. Пациент должен несколько суток провести в горизонтальном положении с приподнятыми ногами под постоянным наблюдением медицинского персонала. Необходимо проводить профилактику пролежней, исключить развитие пневмонии.
Последствия
Последствия ишемического инсульта в правом артериальном бассейне кровоснабжения головного мозга могут быть различной тяжести, на них оказывают влияние следующие факторы:
- Размер омертвевшего участка мозга. Чем он меньше, тем благоприятнее прогноз.
- Своевременно и быстро (в течение 3-6 часов) оказанная квалифицированная медицинская помощь.
- Возраст больного (чем старше, тем тяжелее проходит восстановление) и наличие параллельно опасных заболеваний (например, сахарный диабет).
Итак, с какими последствиями, может столкнуться пациент после перенесенного инсульта?
- Ограничение движения мышц или паралич левой части тела.
- Эпилепсия.
- Трудности мыслительной деятельности. Потеря ориентации в пространстве, рассеянность внимания, амнезия, нарушение краткосрочной памяти.
- Психические и поведенческие расстройства. Депрессия, частая смена настроения.
- Снижение или потеря зрения с левой стороны.
- У левшей возможна потеря речи.
Реабилитация
Реабилитация после перенесенного инсульта крайне важна. Зачастую, людям приходится заново учиться ходить и говорить.
Рекомендованы следующие процедуры и занятия:
- массаж — для восстановления чувствительности в пострадавшей половине тела;
- лечебная физкультура — для восстановления работы мышц левых конечностей;
- лечебные ванны и иглоукалывания — для восстановления нервных импульсов для связи с мозгом в левой руке и ноге;
- занятия с логопедом (при необходимости;
- психологическая реабилитация.
Образ жизни
- После перенесенного ишемического инсульта, необходимо полностью исключить из жизни нездоровые привычки, такие как алкоголь и курение, и стараться вести здоровый образ жизни.
- Соблюдать диету, способствующую снижению уровня холестерина.
Исключить все острое, жирное, жареное, копченое, и ограничить употребление соли и сахара.
- Рекомендованы (по возможности) частые пешие прогулки, несложная лечебная гимнастика, которую можно выполнять самостоятельно.
- Полезны упражнения, направленные на развитие мелкой моторики, и решение несложных задач, направленных на развитие мышления.
Прогноз на восстановление
Очень сложно достичь полного восстановления после перенесенного правостороннего инсульта, так как нейроны правого полушария имеют меньшую способность к восстановлению, по сравнению с нейронами левого полушария при левостороннем инсульте.
Самый продуктивный период для реабилитации после заболевания составляет 3 месяца. После года добиться восстановления уже крайне сложно.
Приблизительные сроки восстановления, в зависимости от тяжести заболевания, составляют:
- при микроинсульте 20 дней;
- при легкой степени 3-4 месяца;
- при средней степени тяжести от 6 месяцев;
- при обширном инсульте от года до 3 лет.
Полное восстановление возможно только при легкой степени поражения, у достаточно молодых пациентов, без сопутствующих тяжелых заболеваний и при условии быстрого начала лечения и полноценной комплексной реабилитации. Подробнее о прогнозах и продолжительности жизни после ишемического инсульта мы рассказывали тут.
Несмотря на то, что ишемический инсульт является тяжелейшим заболеванием, помощь родных, соблюдение здорового образа жизни, вера в свои возможности и оптимизм, поможет восстановлению и возвращению к полноценной жизни.
, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Если вы хотите проконсультироваться со специалистами сайта или задать свой вопрос, то вы можете сделать это совершенно бесплатно
Источник: https://inBrain.top/bolezni/insult/vidy-i-ih-otlichiya/ishemicheskij/pravoy-storony.html
Характеристика правостороннего ишемического инсульта

Ишемический инсульт является очень серьезным и опасным заболеванием. При не своевременно начатом лечении, человек может остаться на всю оставшуюся жизнь инвалидом, и нуждаться в постоянном уходе и присмотре.
В этой статье будет рассказано, по каким признакам можно быстро определить ишемический инсульт правой стороны мозга, и будет подробно рассмотрена его клиническая картина, диагностика, оказание первой помощи и особенности дальнейшего лечения.
Анатомическая и физиологическая характеристика правого полушария
Особенности полушарий
Ишемический инсульт правой стороны мозга развивается вследствие нарушения кровоснабжения правого полушария. Сосуды могут закупориваться тромбами или атеросклеротическими бляшками. Правое полушарие обеспечивается кровью из таких сосудов:
- С бассейна сонных артерий. Сонные артерии в головном мозгу образуют каротидный бассейн. Часть артерий этого бассейна отвечает за кровоснабжение правого полушария.
- Из артерий Визиллиевого круга. Этот круг образован передними и задними мозговыми артериями, которые переплетаясь, образуют бассейн.
- Из веток базилярных сосудов кровоснабжаются задние части правого полушария.
Правое полушарие отвечает за такие функции человеческого организма:
- Двигательную и чувствительную функциональность левой стороны тела, включая мимику.
- За образное мышление. В отличие от левого полушария, которое отвечает за речь и математические подсчеты, работа правого обеспечивает восприятие внешнего вида предметов, воссоздание их у себя в голове.
- За чувство юмора. Именно благодаря правому полушарию, человек может веселиться, смеяться, радоваться, самостоятельно шутить.
- За интуитивное мышление, а так же за возможность устанавливать связи между разными событиями и предметами.
- За воображение и творчество. Именно благодаря правому полушарию, человек может писать музыку, сочинять стихи, рисовать, что-то мастерить.
Первые признаки развития инсульта правой стороны
Симптом ишемического инсульта правой стороны
Ишемический инсульт правой стороны возникает всегда внезапно и быстро. Ниже представлены его основные первые признаки, по которым его можно быстро опознать:
- Появление острой головной боли и рвоты. Рвота может появляться без предварительной тошноты. Рвота возникает вследствие повышенного внутричерепного давления и раздражения оболочек головного мозга.
- Внезапная потеря чувствительности или двигательной активности в левых конечностях.
- Асимметричность лица. У человека, у которого развился ишемический инсульт, может опускаться уголок рта, щека, и веко.
Можете попросить больного высунуть и показать язык. Язык будет отклоняться на пораженную сторону. Так же, скажите ему одновременно поднять две руки, улыбнуться. При попытке улыбнуться, асимметрия лица будет хорошо видна, и при поднимании рук, одна может отставать, или же попросту не двигаться.
Симптомы ишемического инсульта правой стороны
Правосторонний ишемический инсульт имеет довольно характерную и специфическую клиническую картину. Она состоит из общемозговых и очаговых симптомов. Чем больше очаговых симптомов у больного — тем больший объем тканей головного мозга оказался пораженным. Симптомы, которые могут возникнуть при острой ишемии в правом полушарии головного мозга, представлены в таблице:
| Cимптомы ишемического инсульта правой стороны мозга | |
| Название симптома | Описание симптома |
| Общемозговые симптомы | |
| Головная боль | Может быть ноющей, распирающей. |
| Тошнота и рвота | Рвота появляется на высоте головой боли, иногда, она сопровождается тошнотой. |
| Судороги | Судороги могут быть генерализированными, или же локальными, проявляясь подергиванием отдельных групп мышц. |
| Нарушение сознания | Больной может быть возбужденным, или же, наоборот, дезориентированным, с угнетенным сознанием. |
| Очаговые симптомы | |
| Двигательные нарушения | При правостороннем ишемическом инсульте может наблюдаться левосторонний парез или паралич. |
| Нарушение чувствительности | Чувствительность пропадает, или снижается на левой стороне тела. |
| Потеря памяти | Очень часто при данной патологии, пациенты не помнят недавние события, а вот то, что случилось давно – хорошо помнят. |
| Нарушение мышления | Больные могут не понимать положения своего тела в пространстве, не узнавать себя в зеркале. Им очень сложно сконцентрировать свое внимание на чем-то. |
Диагностика инсульта головного мозга
Магнитно-резонансная томография
После госпитализации, больному с подозрением на ишемический инсульт, необходимо срочно провести компьютерную, или магнитно-резонансную томографию головного мозга. Эти методы позволяют подтвердить диагноз, и дают послойное и детальное изображение тканей головного мозга.
Врач определяет размеры и локализацию патологического процесса. Но кроме КТ и МРТ, пациенту необходимо провести полное лабораторное и инструментальное исследование, для оценки общего состояния и выявления каких-то осложнений и других патологий. С этой целью, ему нужно пройти такие диагностические исследования:
- общий анализ крови с развернутой лейкоцитарной формулой;
- общий анализ мочи;
- биохимический анализ крови на электролиты, билирубин, креатинин, трансаминазы;
- ультразвуковое исследование органов брюшной полости и малого таза;
- ЭКГ;
- анализ крови на сахар;
- коагулограмма.
Основные принципы лечения ишемического инсульта правой стороны
Первая помощь при инсульте
При подозрении на развитие ишемического инсульта правой стороны, необходимо моментально звонить в скорую помощь. На протяжении трех часов, после начала заболевания, мозговые клетки еще можно спасти, проведя тромболизис. Пока едет скорая помощь, необходимо положить больного, и приподнять ему голову. Давать какие-то лекарства строго запрещено!
После приезда скорой помощи, врач, быстро оценив состояние пациента, подключает его к кислороду, начинает внутривенное вливание препаратов, для поддержания давления.
При необходимости бригада скорой помощи проводит реанимационные мероприятия.
С подозрением на ишемический инсульт больные госпитализируются в специальные медицинские учреждения, с рабочим КТ или МРТ, и отделением интенсивной терапии.
После подтверждения диагноза ишемического инсульта правой стороны мозга, необходимо провести тромболизис. При этой процедуре вводятся препараты, которые растворяют тромб, мешающий кровотоку в артериях головного мозга. Эту терапию нельзя проводить в таких случаях:
- если в анамнезе есть геморрагический инсульт;
- высокий уровень артериального кровяного давления;
- употреблением пациентом гепарина или варфарина;
- наличие аневризмы, мальформации сосудов головного мозга;
- если после начала заболевания у пациента наблюдались судороги;
- если на протяжении последних трех месяцев у больного был инфаркт миокарда;
- при гипо -, или гипергликемие.
Тромболизис
Кроме тромболизиса, лечение будет состоять из таких компонентов:
- Введение больному антикоагулянтов, и препаратов разжижающих кровь.
- Обеспечение кислородной поддержки. Если больной не может полноценно самостоятельно дышать, ему проводится интубация трахеи, и он переводится на ИВЛ.
- Профилактика образования пролежней, и присоединения госпитальной инфекции. Очень часто, у больных, перенесших инсульт, в больнице развивается пневмония, или мочевая инфекция. Именно эти осложнения несут угрозу для жизни.
- Введения пациенту препаратов, улучшающих мозговое кровообращение.
- Проведение реабилитационных мероприятий. Они должны быть начаты уже на протяжении первых нескольких суток. В этот период проводится массаж, пассивное разгибание парализованных конечностей.
Ишемический инсульт правой стороны мозга – опасное заболевание, которое может значительно ухудшить качество жизни человека, или же привести к его смерти. Необходимо знать его первые признаки, что бы вовремя опознать инсульт, и обратиться за медицинской помощью.
На протяжении трех часов можно провести тромболизис, и тем самым, спасти клетки головного мозга от смерти.
Уже на протяжении первых дней пребывания больного в стационаре, должна быть начата реабилитационная программа, которая предотвратит развитие стриктур в суставах и мышечного гипертонуса.
Источник: https://headcure.ru/ishemicheskij-insult/harakteristika-pravostoronnego.html
Источник
Патологические процессы, которые характеризуются как острые нарушения мозгового кровообращения, серьезны в плане клинической картины, осложнений и перспектив сохранения жизни, важных функций организма, трудоспособности и возможности обслуживать себя в быту.
Инсульт считается наиболее распространенным и в то же время самым опасным видом цереброваскулярной недостаточности из-за высокой вероятности смерти или тяжелой инвалидности.
Даже если лечение и восстановление проходят удачно с большой долей вероятности останется неврологические дефекты в той или иной степени. Это может быть как незначительная слабость в мышцах руки, так и отсутствие речи, зрения.
Прогноз для жизни после перенесенного ишемического инсульта зависит от группы факторов: от возраста и пола до анамнеза, наличия вредных привычек, характера питания, семейной истории и прочих моментов.
Также учитываются особенности развития самого патологического процесса.
В целом, острое нарушение мозгового кровообращения провоцирует необратимые изменения в нервных тканях, что само по себе неблагоприятно. Далее нужно смотреть по существу, насколько тяжелые изменения возникли.
Статистические данные
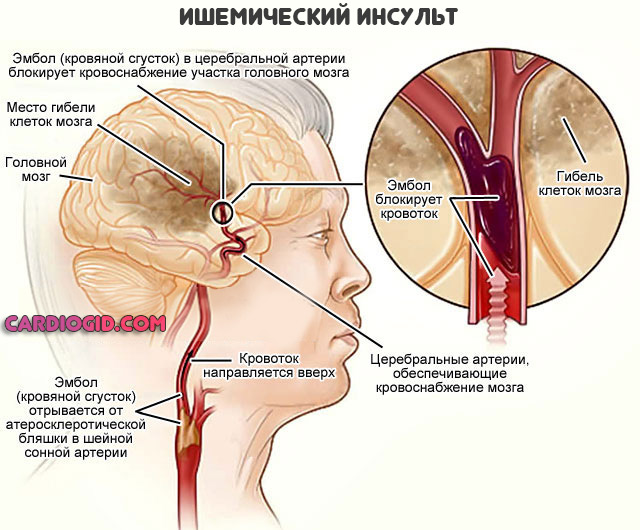
Что касается смертности от острой цереброваскулярной недостаточности. Примерно четверть пациентов гибнет в первые 30 дней от начала патологического процесса.
Критический период приходится на первые 3-7 дней, что обусловлено перестройкой функций организма на новый лад.
Чаще всего причинами летального исхода становятся такие состояния:
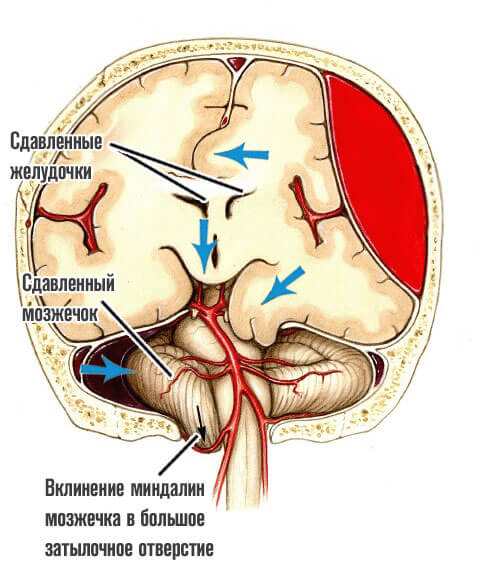
- Отек головного мозга. Инсульт приводит к нарушению дренажной системы церебральных структур. Ликвор не может двигаться по проводящим путям.
В начальный момент времени это приводит к росту внутричерепного давления, которое сопровождается невыносимыми головными болями, рвотой, тошнотой без облегчения после эпизода опорожнения желудка.
Затем же, когда количество цереброспинальной жидкости оказывается критическим, возникает так называемый отек. Помимо тяжелой симптоматики, он сопровождается дислокацией церебральных структур.
Итогом оказывается вклинение ствола головного мозга в заднюю черепную ямку и смерть пациента от острого нарушения дыхательной и/или сердечной деятельности. Часто в комплексе.
- Пневмония. Также называется воспалением легких. Связь на первый взгляд неочевидная. На деле все логично.
Поскольку церебральные структуры поражены, развивается рост внутричерепного давления и концентрации ликвора, центры, ответственные за кардиальную активность функционируют недостаточно.
Сократительная способность сердца падает. Кровь поступает в малый круг в скудном количестве, а та, что перешла в легочные сосуды, остается там. Этот процесс приводит к застойным явлениям. Начинается воспаление.
Часто несептическое, инфекционные агенты не задействованы. Подобное поражение протекает тяжело, имеет двусторонний характер и рано заканчивается смертью больного без должной медицинской помощи.
- Острая почечная недостаточность. В результате все того же падения сократительной способности миокарда.
Возможен и другой вариант. Иннервация органа с одной стороны нарушается, функциональная активность падает.
Если у пациента в анамнезе были нефрологические проблемы (а многие из них годами могут протекать в скрытой фазе, человек и не подозревает, что чем-то страдает), вторая почка оказывается не в силах взять на себя всю фильтрующую нагрузку. Это риск стремительной смерти.
- Рост давления в легочной артерии. Приводит к изменению активности органа (так называемое лёгочное сердце).
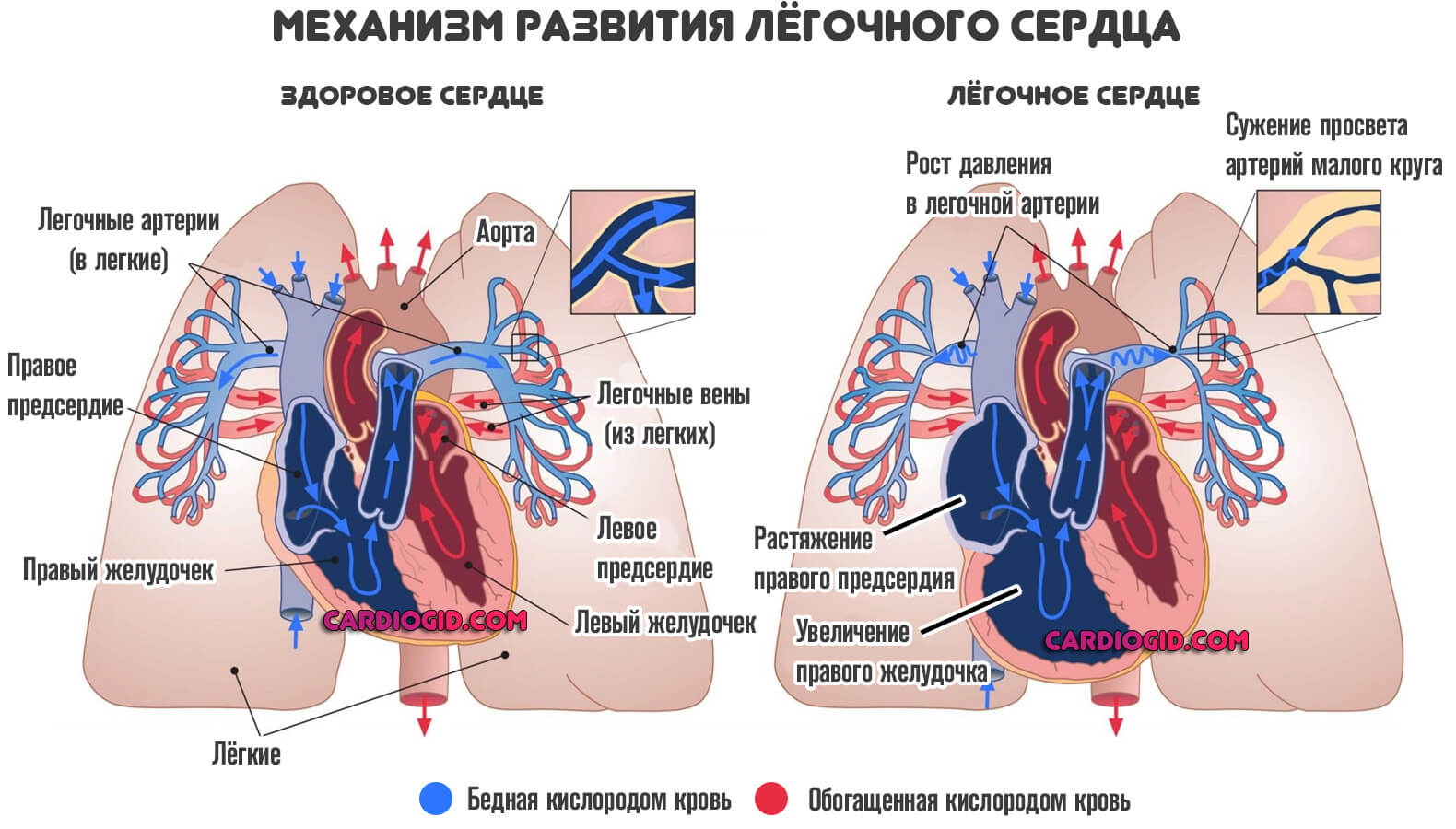
- Остановка дыхания, или остановка сердца. Наиболее часто на фоне стволового инсульта. Встречается сравнительно мало, но отличается почти стопроцентной летальностью.
В крайне редких случаях развивается сепсис, генерализованная воспалительная реакция или заражение крови.
Согласно статистике выживаемость после ишемического инсульта варьируется в пределах 70% в первый год. Примерно половина пациентов может перешагнуть рубеж в 5 лет и только 15% пострадавших сохраняют биологическое существование в течение 10 лет.
Связаны столь печальные выкладки, по всей видимости, с тяжелыми нарушениями функциональной активности органов и систем. В то же время, больной может в недостаточной мере выполнять рекомендации врача. Причинно множество.
Неврологические дефекты, вроде нарушений речи, двигательной активности, слуха, зрения, мышления и вообще когнитивной сферы наблюдаются у 70% больных после перенесенной цереброваскулярной недостаточности.
Это не приговор, потому как в рамках реабилитации проблема будет решаться. После первого года восстановления количество пациентов с дефицитом составляет 15-25%, по окончании двух — около 7-10%, затем цифра перестаёт меняться.
К счастью, действительно необратимые дефекты встречаются только в 5% случаев. Такие пациенты чаще не способны сами ходить, весьма ограничены в повседневной активности.
Состояние можно охарактеризовать как глубокую инвалидность, особенно неблагоприятны в этом плане стволовые формы патологического процесса.
Прогноз на жизнь обнадеживающий, вероятность составляет почти 60-70%, для сохранения трудоспособности и полноценного функционирования в обществе несколько ниже — 45-50%.
Положительные факторы, влияющие на прогноз
Позитивные моменты, которые изначально ставят больного в выгодное положение:
- Отсутствие патологий сердечнососудистой системы в анамнезе. Такие заболевания как артериальная гипертензия, атеросклероз и прочие играют негативную роль в прогрессировании инсульта, вероятности рецидива.
Нет смысла лечить последствия, если не устранена первопричина. На этапе, когда происходит ишемическое поражение головного мозга, патологии сердечнососудистой системы в декомпенсированной стадии наблюдаются почти у 40% больных.
- Молодые годы. В возрасте до 30-40 лет регенеративные и компенсаторные функции организма куда выше. В том числе и по причине нормального гормонального фона, высокой социальной, физической активности.
Учитывая, что церебральные структуры сами по себе обладают колоссальной адаптивностью, становится понятно, почему молодые люди выздоравливают чаще.
- Принадлежность к мужскому полу. По не до конца выясненным причинам, представители сильной половины человечества переносят инсульт легче, чем женщины, хотя и встречаются с патологическим процессом вчетверо чаще.
По всей видимости, это связно с большей гибкостью организма мужчины за счет стабильного гормонального фона и собственно возможностей андрогенов.
- Поражение отдельно взятого сосуда. В такой ситуации обширность ишемического процесса минимальная, страдает незначительный объем мозговой ткани. Не считая случаев, когда поражения крупная церебральная артерия (очаг увеличивается пропорционально диаметру сосуда).
Также сказанное касается геморрагических процессов с кровотечением и образованием гематомы.
- Отсутствие или минимальное количество неврологических проявлений. Первый случай почти невероятен. Если дефекта нет, скорее всего, имела место транзиторная ишемическая атака или микроинсульт, хотя и такое возможно.
Что же касается минимума признаков, это говорит о незначительном объеме поражения. Есть шансы не только на выживание, но и на качественное восстановление.
- Сохранность сознания. Если человек в полном рассудке, не склонен к обморокам или коме, значит, питание церебральных структур компенсировалось, оно стабильное. Изначально этот фактор снижает вероятность рецидива и, соответственно, гибели.
- Хорошая семейная история. Если в анамнезе родственников не было инсультов и прочих вариантов цереброваскулярной болезни, сердечнососудистых патологий шансы изначально выше.
- Отсутствие вредных привычек. Речь идет о пресловутых проблемах современного человека: злоупотреблении спиртным, наркотической зависимости, длительном курении.
Конечно же, указанные моменты не дают стопроцентной гарантии благоприятного исхода, возможно все.
Но риски существенно падают, что связано с меньшим объемом поражения церебральной ткани, большей сохранностью функциональной активности головного мозга.
Негативные факторы
Таковые также немалочисленны:
- Кома. Глубокое, стойкое нарушение сознания. Если на фоне обморока человека сравнительно просто привести в чувства, в данном случае это невозможно. Нарушаются рефлексы, высшая нервная деятельность как таковая отсутствует.
Само по себе состояние не гомогенно. Присутствует множество вариантов. Глубокая кома после инсульта имеет абсолютно неблагоприятный прогноз, хотя и известны случаи, когда люди выходили из нее спустя годы.
Спрогнозировать что-либо конкретное сложно, нужно оценить электрическую активность мозга. При существенном снижении шансы минимальны.
- Наличие вредных привычек. Курение, злоупотребление спиртными напитками, наркотическая, особенно кокаиновая, амфетаминовая зависимость.
Сказывается стойкая деструкция церебральных тканей, а также снижение сократительной способности сердца. Значит, объем поступающей по большому кругу крови к головному мозгу изначально ниже, что и приводит к негативным последствиям.
- Старческие годы. Пожилой возраст ассоциирован с неблагоприятным прогнозом, но это скорее усредненная выкладка. Все зависит от активности пациента.
Если он ведет классический «пенсионный» образ жизни, с гиподинамией, отсутствием эмоциональной разрядки, действительно исход намного хуже.
В противном случае вероятность выздоровления высокая, конечно же, с поправкой на нестабильный гормональный фон и общую «изношенность» сосудов.
Прогноз у пожилых после ишемического инсульта головного мозга при условии высокой активности мало чем отличается от такового у молодых людей.
- Сердечнососудистые патологии, особенно в фазе декомпенсации. Недостаточности, ИБС, пороков.
- Сахарный диабет, эндокринные заболевания.
- Обширное поражение головного мозга. Вызывает повреждение сразу нескольких церебральных областей с массивным неврологическим дефицитом.
Полностью восстановить все функции проблематично. Если пациент и выживает (при указанной форме патологического процесса такой результат вероятен в 20% случаев или менее), тяжелые нарушения сопровождают его в течение всего периода биологического существования.
- Рецидив инсульта или трансформация ишемического в геморрагический с разрывом сосуда и истечением крови, формированием гематомы. Само по себе неблагоприятное явление, которое провоцирует развитие дополнительного поражающего фактора.
- Негативная семейная история.
Некоторые моменты зависят от самого пациента и приходятся уже на период реабилитации. Соблюдение всех рекомендаций реабилитолога дает хорошие шансы на успех.
Нередко случается так, что, почувствовав облегчение, человек бросает упражнения, диету, измененный образ жизни и продолжает обыденное существование, привычное для него.
Это и заканчивается летальным исходом или стремительным прогрессированием неврологического дефицита.
Сказывается отсутствие физической нагрузки после выписки из стационара и специализированного центра, нежелание принимать поддерживающие препараты.
По не до конца доказанным и проверенным данным, роль отводится и эмоциональному настрою.
Негативный взгляд на исход усугубляет течение патологического процесса. Потому в обязательном порядке в рамках лечения и реабилитации современные клиники практикуют помощь психотерапевта, профилактические и разъяснительные беседы, групповое общение, освоение техник релаксации, эриксоновский гипноз по необходимости.
Прогностические оценки в зависимости от локализации
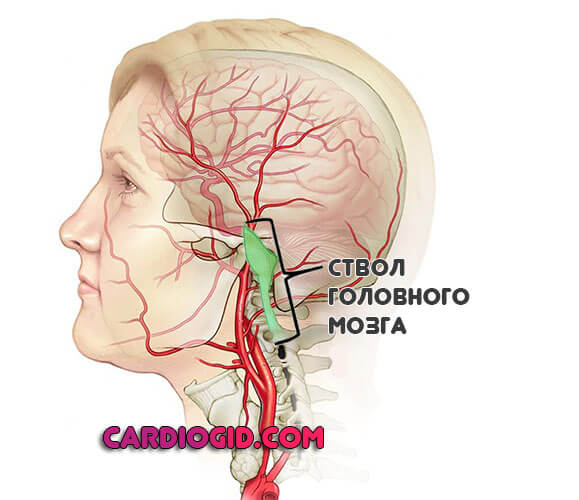
Ствол головного мозга
Отвечает за жизненно важные функции: дыхание, сердечную деятельность, регуляцию температуры тела, работу внутренних органов, глотание, движение и прочие.
Как показывает статистика, даже незначительный по обширности инсульт заканчивается гибелью при подобной локализации нарушения почти в 80% случаев.
Если пациент выживает, он остается инвалидом на весь оставшийся период. Встречаются как сложные по формам параличи, так и синдром запертого человека. Полое отсутствие речи и двигательной активности.

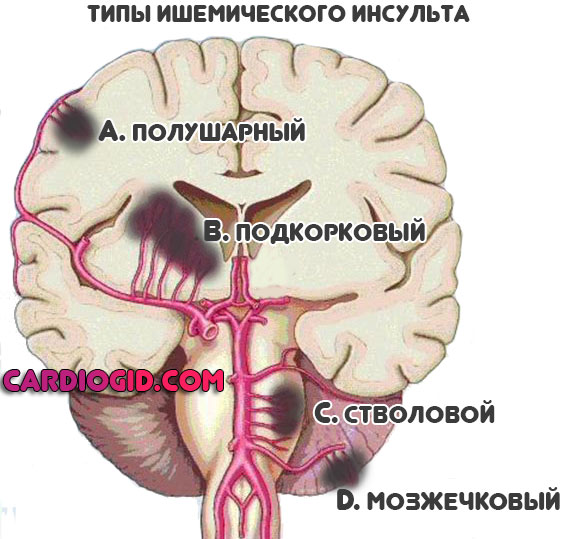
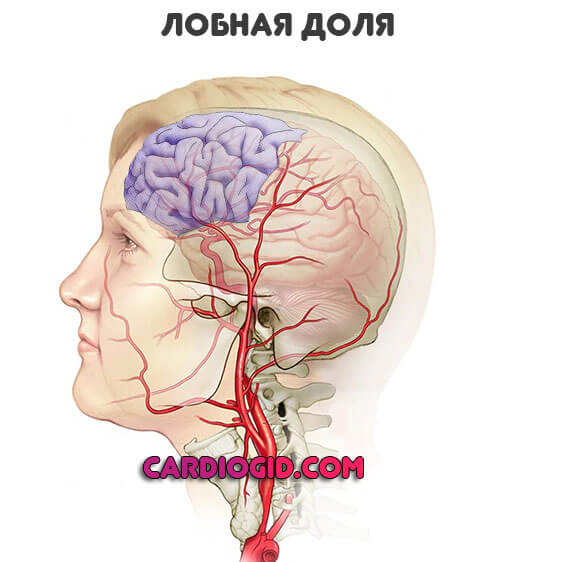
Лобная доля
При поражении этой области смерть наступает относительно редко. Вероятность летального исхода составляет 30%.
При этом проблема в неврологическом дефиците. Как раз он возникает много чаще и протекает тяжелее, если сравнивать с прочими локализациями.
Обнаруживаются поведенческие проблемы, стойкие нарушения когнитивных способностей по типу слабоумия.
Пациентов нередко принимают за людей с психическими расстройствами. Потому как клиническая картина похожа.
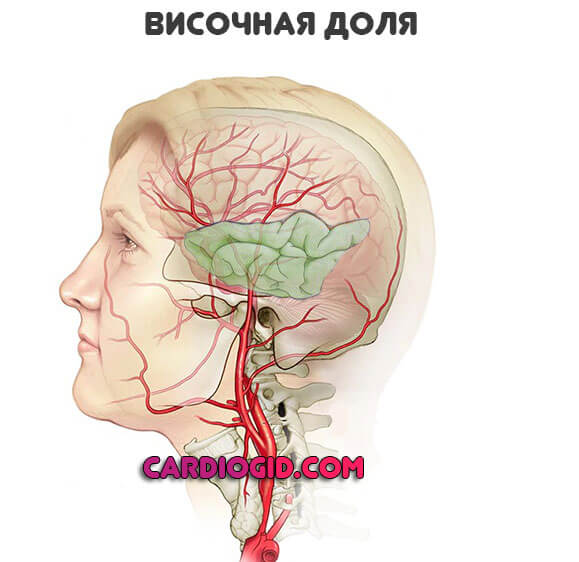
Височная доля
Нарушения работы этой области более фатальны. Смерть наступает в 40-45% ситуаций, в основном это связано с близким расположением подкорковых структур.
Неврологический дефицит характеризуется нарушениями памяти, невозможностью воспринимать речь или воспроизводить ее, эпилептическими припадками с сильными тонико-клоническими судорогами, глухотой в самых тяжелых случаях.
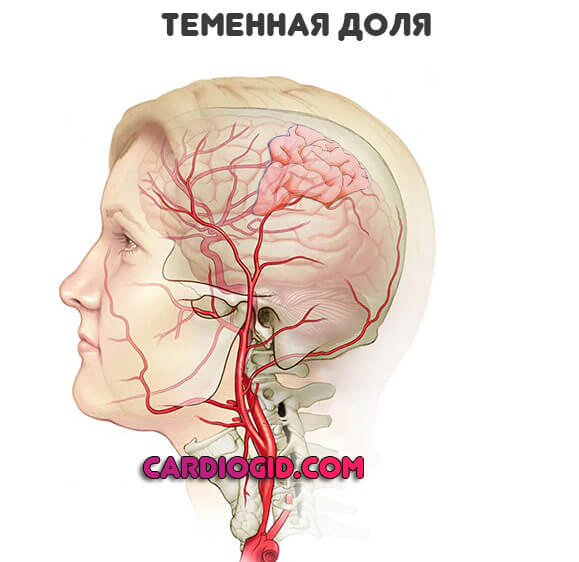
Теменная доля
Летальность незначительна. Около 15%. Зато риски стойких дефектов когнитивной сферы огромны.
Пациенты даже после качественной своевременной терапии испытывают трудности с чтением, письмом, арифметическими действиями.
Возможно развитие стойких обонятельных галлюцинаций, продолжающихся долгий период времени, тактильных иллюзий. Это мучительно воспринимается пациентом.
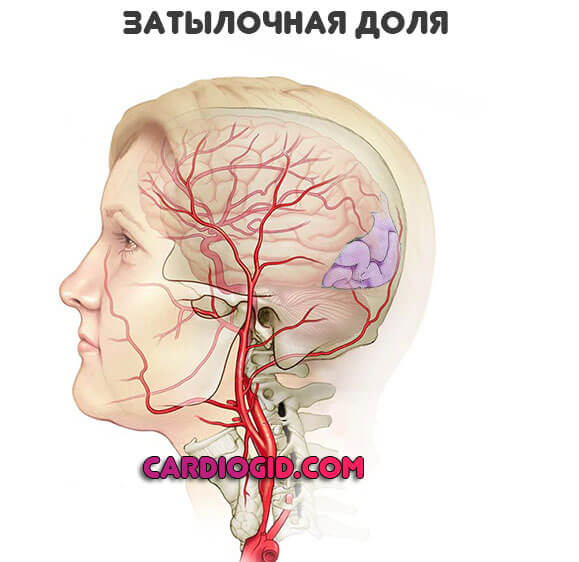
Затылочная доля
Отвечает за анализ и преобразование визуальной информации. Летальность инсультом минимальна, но нередки случаи полной корковой слепоты.
При успешном лечении, способность видеть восстанавливается спустя 6-12 месяцев. За редкими исключениями. К счастью, на долю таковых приходится не более 5-7% ситуаций.
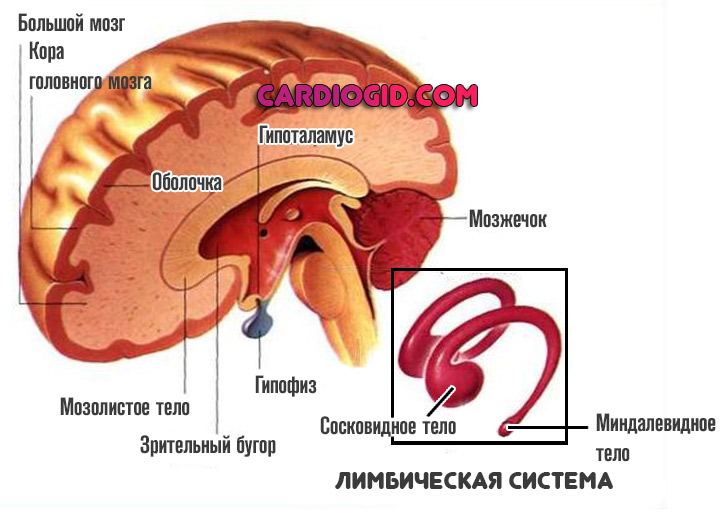
Лимбическая система
Летальность 20% или около того. Неврологический дефицит представлен нарушениями памяти, неспособностью усваивать новую информацию и вообще учиться. Возможно развитие стойкой потери обоняния или его полное отсутствие.
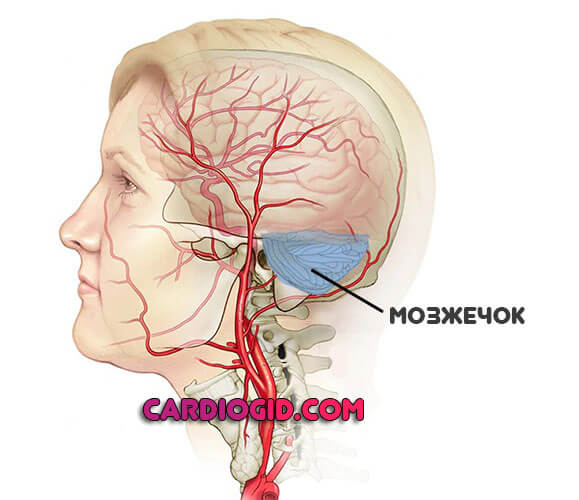
Экстрапирамидная система
Прогноз после ишемического инсульта мозжечка (которым и представлена указанная анатомическая область) благоприятен, смерть наступает в 10-12% ситуаций.
Часто у пациентов обнаруживается стойкое нарушение ориентации в пространстве, неуклюжесть походки, движений. Это трудно исправимо, на коррекцию может потребоваться не один год.
Тем самым, наиболее фатальны стволовой инсульт и поражения височных долей.
Прогноз после комы
Нарушения сознания по мозговому типу считается наиболее тяжелым. Выйдя из этого состояния, пациент сохраняет личность и основные функции высшей нервной деятельности. Проблема в другом.
На фоне поражения участков головного мозга, которые и привели к коме, нередки случаи нарушения дыхания, сердечной деятельности, невозможностью терморегуляции. Виновник — ствол головного мозга.
Вероятность восстановления составляет 10% и меньше, в остальных 90% случаев наступает смерть пациента. Даже качественное своевременное лечение неспособно коренным образом повлиять на ситуацию.
В заключение
Прогноз инсульта зависит от массы факторов, которые и должны учитываться врачом.
Все теоретические и статистические выкладки — всего лишь примерное отражение действительности, реальной для множества других людей, но не конкретного пациента.
Нужно разбираться в каждом случае индивидуально — у двух разных пациентов никогда не будет одинаковых прогнозов.
Вопрос продолжительности жизни и вероятности полного восстановления лучше адресовать ведущему специалисту, который может дать компетентную оценку перспективам.
Источник
