Инсульт теменной области прогноз
Патологические процессы, которые характеризуются как острые нарушения мозгового кровообращения, серьезны в плане клинической картины, осложнений и перспектив сохранения жизни, важных функций организма, трудоспособности и возможности обслуживать себя в быту.
Инсульт считается наиболее распространенным и в то же время самым опасным видом цереброваскулярной недостаточности из-за высокой вероятности смерти или тяжелой инвалидности.
Даже если лечение и восстановление проходят удачно с большой долей вероятности останется неврологические дефекты в той или иной степени. Это может быть как незначительная слабость в мышцах руки, так и отсутствие речи, зрения.
Прогноз для жизни после перенесенного ишемического инсульта зависит от группы факторов: от возраста и пола до анамнеза, наличия вредных привычек, характера питания, семейной истории и прочих моментов.
Также учитываются особенности развития самого патологического процесса.
В целом, острое нарушение мозгового кровообращения провоцирует необратимые изменения в нервных тканях, что само по себе неблагоприятно. Далее нужно смотреть по существу, насколько тяжелые изменения возникли.
Статистические данные
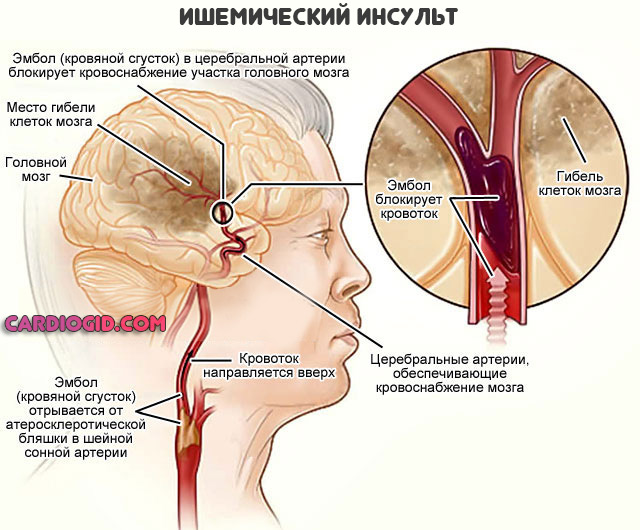
Что касается смертности от острой цереброваскулярной недостаточности. Примерно четверть пациентов гибнет в первые 30 дней от начала патологического процесса.
Критический период приходится на первые 3-7 дней, что обусловлено перестройкой функций организма на новый лад.
Чаще всего причинами летального исхода становятся такие состояния:
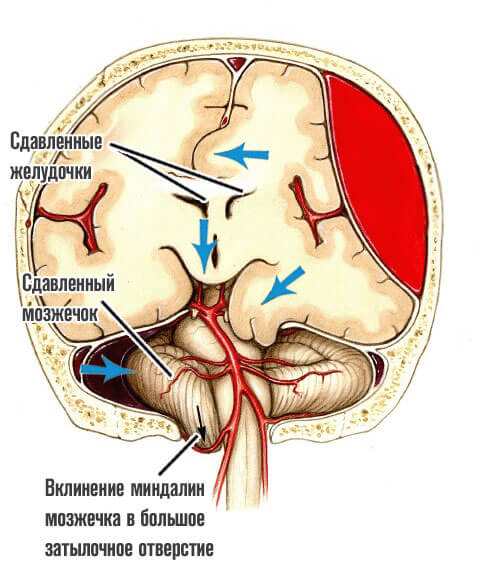
- Отек головного мозга. Инсульт приводит к нарушению дренажной системы церебральных структур. Ликвор не может двигаться по проводящим путям.
В начальный момент времени это приводит к росту внутричерепного давления, которое сопровождается невыносимыми головными болями, рвотой, тошнотой без облегчения после эпизода опорожнения желудка.
Затем же, когда количество цереброспинальной жидкости оказывается критическим, возникает так называемый отек. Помимо тяжелой симптоматики, он сопровождается дислокацией церебральных структур.
Итогом оказывается вклинение ствола головного мозга в заднюю черепную ямку и смерть пациента от острого нарушения дыхательной и/или сердечной деятельности. Часто в комплексе.
- Пневмония. Также называется воспалением легких. Связь на первый взгляд неочевидная. На деле все логично.
Поскольку церебральные структуры поражены, развивается рост внутричерепного давления и концентрации ликвора, центры, ответственные за кардиальную активность функционируют недостаточно.
Сократительная способность сердца падает. Кровь поступает в малый круг в скудном количестве, а та, что перешла в легочные сосуды, остается там. Этот процесс приводит к застойным явлениям. Начинается воспаление.
Часто несептическое, инфекционные агенты не задействованы. Подобное поражение протекает тяжело, имеет двусторонний характер и рано заканчивается смертью больного без должной медицинской помощи.
- Острая почечная недостаточность. В результате все того же падения сократительной способности миокарда.
Возможен и другой вариант. Иннервация органа с одной стороны нарушается, функциональная активность падает.
Если у пациента в анамнезе были нефрологические проблемы (а многие из них годами могут протекать в скрытой фазе, человек и не подозревает, что чем-то страдает), вторая почка оказывается не в силах взять на себя всю фильтрующую нагрузку. Это риск стремительной смерти.
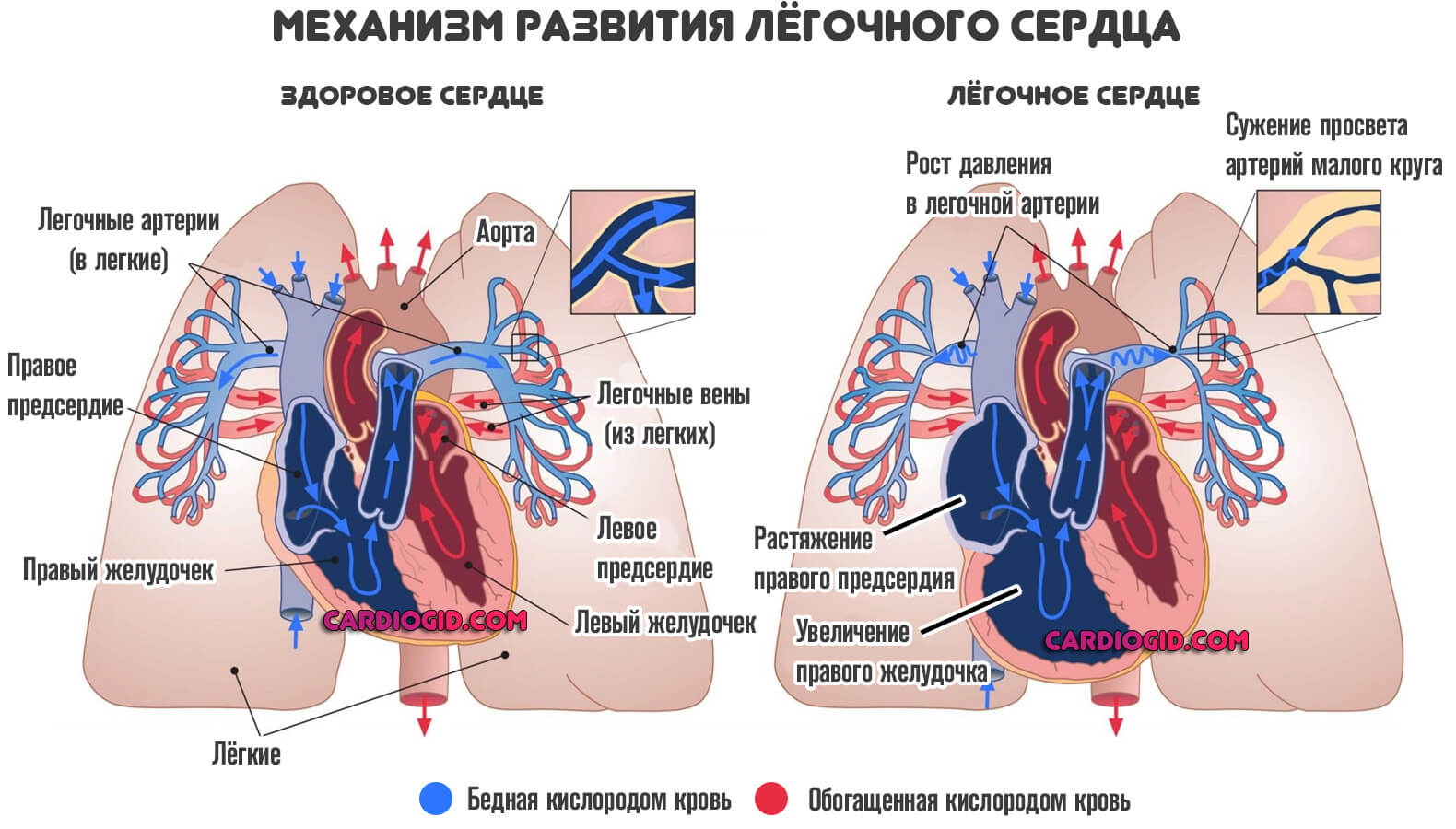
- Рост давления в легочной артерии. Приводит к изменению активности органа (так называемое лёгочное сердце).
- Остановка дыхания, или остановка сердца. Наиболее часто на фоне стволового инсульта. Встречается сравнительно мало, но отличается почти стопроцентной летальностью.
В крайне редких случаях развивается сепсис, генерализованная воспалительная реакция или заражение крови.
Согласно статистике выживаемость после ишемического инсульта варьируется в пределах 70% в первый год. Примерно половина пациентов может перешагнуть рубеж в 5 лет и только 15% пострадавших сохраняют биологическое существование в течение 10 лет.
Связаны столь печальные выкладки, по всей видимости, с тяжелыми нарушениями функциональной активности органов и систем. В то же время, больной может в недостаточной мере выполнять рекомендации врача. Причинно множество.
Неврологические дефекты, вроде нарушений речи, двигательной активности, слуха, зрения, мышления и вообще когнитивной сферы наблюдаются у 70% больных после перенесенной цереброваскулярной недостаточности.
Это не приговор, потому как в рамках реабилитации проблема будет решаться. После первого года восстановления количество пациентов с дефицитом составляет 15-25%, по окончании двух — около 7-10%, затем цифра перестаёт меняться.
К счастью, действительно необратимые дефекты встречаются только в 5% случаев. Такие пациенты чаще не способны сами ходить, весьма ограничены в повседневной активности.
Состояние можно охарактеризовать как глубокую инвалидность, особенно неблагоприятны в этом плане стволовые формы патологического процесса.
Прогноз на жизнь обнадеживающий, вероятность составляет почти 60-70%, для сохранения трудоспособности и полноценного функционирования в обществе несколько ниже — 45-50%.
Положительные факторы, влияющие на прогноз
Позитивные моменты, которые изначально ставят больного в выгодное положение:
- Отсутствие патологий сердечнососудистой системы в анамнезе. Такие заболевания как артериальная гипертензия, атеросклероз и прочие играют негативную роль в прогрессировании инсульта, вероятности рецидива.
Нет смысла лечить последствия, если не устранена первопричина. На этапе, когда происходит ишемическое поражение головного мозга, патологии сердечнососудистой системы в декомпенсированной стадии наблюдаются почти у 40% больных.
- Молодые годы. В возрасте до 30-40 лет регенеративные и компенсаторные функции организма куда выше. В том числе и по причине нормального гормонального фона, высокой социальной, физической активности.
Учитывая, что церебральные структуры сами по себе обладают колоссальной адаптивностью, становится понятно, почему молодые люди выздоравливают чаще.
- Принадлежность к мужскому полу. По не до конца выясненным причинам, представители сильной половины человечества переносят инсульт легче, чем женщины, хотя и встречаются с патологическим процессом вчетверо чаще.
По всей видимости, это связно с большей гибкостью организма мужчины за счет стабильного гормонального фона и собственно возможностей андрогенов.
- Поражение отдельно взятого сосуда. В такой ситуации обширность ишемического процесса минимальная, страдает незначительный объем мозговой ткани. Не считая случаев, когда поражения крупная церебральная артерия (очаг увеличивается пропорционально диаметру сосуда).
Также сказанное касается геморрагических процессов с кровотечением и образованием гематомы.
- Отсутствие или минимальное количество неврологических проявлений. Первый случай почти невероятен. Если дефекта нет, скорее всего, имела место транзиторная ишемическая атака или микроинсульт, хотя и такое возможно.
Что же касается минимума признаков, это говорит о незначительном объеме поражения. Есть шансы не только на выживание, но и на качественное восстановление.
- Сохранность сознания. Если человек в полном рассудке, не склонен к обморокам или коме, значит, питание церебральных структур компенсировалось, оно стабильное. Изначально этот фактор снижает вероятность рецидива и, соответственно, гибели.
- Хорошая семейная история. Если в анамнезе родственников не было инсультов и прочих вариантов цереброваскулярной болезни, сердечнососудистых патологий шансы изначально выше.
- Отсутствие вредных привычек. Речь идет о пресловутых проблемах современного человека: злоупотреблении спиртным, наркотической зависимости, длительном курении.
Конечно же, указанные моменты не дают стопроцентной гарантии благоприятного исхода, возможно все.
Но риски существенно падают, что связано с меньшим объемом поражения церебральной ткани, большей сохранностью функциональной активности головного мозга.
Негативные факторы
Таковые также немалочисленны:
- Кома. Глубокое, стойкое нарушение сознания. Если на фоне обморока человека сравнительно просто привести в чувства, в данном случае это невозможно. Нарушаются рефлексы, высшая нервная деятельность как таковая отсутствует.
Само по себе состояние не гомогенно. Присутствует множество вариантов. Глубокая кома после инсульта имеет абсолютно неблагоприятный прогноз, хотя и известны случаи, когда люди выходили из нее спустя годы.
Спрогнозировать что-либо конкретное сложно, нужно оценить электрическую активность мозга. При существенном снижении шансы минимальны.
- Наличие вредных привычек. Курение, злоупотребление спиртными напитками, наркотическая, особенно кокаиновая, амфетаминовая зависимость.
Сказывается стойкая деструкция церебральных тканей, а также снижение сократительной способности сердца. Значит, объем поступающей по большому кругу крови к головному мозгу изначально ниже, что и приводит к негативным последствиям.
- Старческие годы. Пожилой возраст ассоциирован с неблагоприятным прогнозом, но это скорее усредненная выкладка. Все зависит от активности пациента.
Если он ведет классический «пенсионный» образ жизни, с гиподинамией, отсутствием эмоциональной разрядки, действительно исход намного хуже.
В противном случае вероятность выздоровления высокая, конечно же, с поправкой на нестабильный гормональный фон и общую «изношенность» сосудов.
Прогноз у пожилых после ишемического инсульта головного мозга при условии высокой активности мало чем отличается от такового у молодых людей.
- Сердечнососудистые патологии, особенно в фазе декомпенсации. Недостаточности, ИБС, пороков.
- Сахарный диабет, эндокринные заболевания.
- Обширное поражение головного мозга. Вызывает повреждение сразу нескольких церебральных областей с массивным неврологическим дефицитом.
Полностью восстановить все функции проблематично. Если пациент и выживает (при указанной форме патологического процесса такой результат вероятен в 20% случаев или менее), тяжелые нарушения сопровождают его в течение всего периода биологического существования.
- Рецидив инсульта или трансформация ишемического в геморрагический с разрывом сосуда и истечением крови, формированием гематомы. Само по себе неблагоприятное явление, которое провоцирует развитие дополнительного поражающего фактора.
- Негативная семейная история.
Некоторые моменты зависят от самого пациента и приходятся уже на период реабилитации. Соблюдение всех рекомендаций реабилитолога дает хорошие шансы на успех.
Нередко случается так, что, почувствовав облегчение, человек бросает упражнения, диету, измененный образ жизни и продолжает обыденное существование, привычное для него.
Это и заканчивается летальным исходом или стремительным прогрессированием неврологического дефицита.
Сказывается отсутствие физической нагрузки после выписки из стационара и специализированного центра, нежелание принимать поддерживающие препараты.
По не до конца доказанным и проверенным данным, роль отводится и эмоциональному настрою.
Негативный взгляд на исход усугубляет течение патологического процесса. Потому в обязательном порядке в рамках лечения и реабилитации современные клиники практикуют помощь психотерапевта, профилактические и разъяснительные беседы, групповое общение, освоение техник релаксации, эриксоновский гипноз по необходимости.
Прогностические оценки в зависимости от локализации
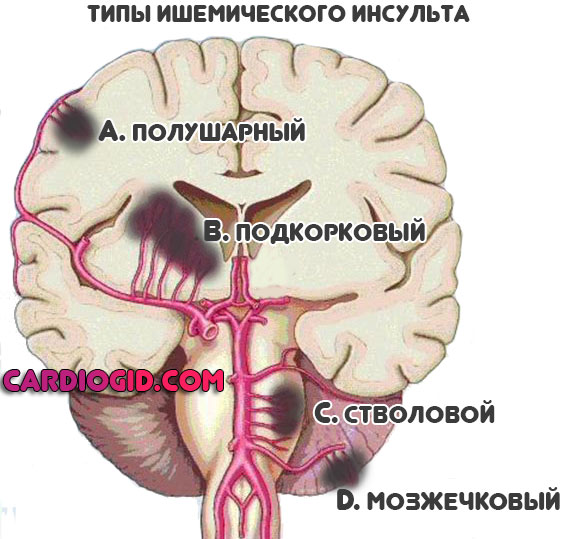
Ствол головного мозга
Отвечает за жизненно важные функции: дыхание, сердечную деятельность, регуляцию температуры тела, работу внутренних органов, глотание, движение и прочие.
Как показывает статистика, даже незначительный по обширности инсульт заканчивается гибелью при подобной локализации нарушения почти в 80% случаев.
Если пациент выживает, он остается инвалидом на весь оставшийся период. Встречаются как сложные по формам параличи, так и синдром запертого человека. Полое отсутствие речи и двигательной активности.
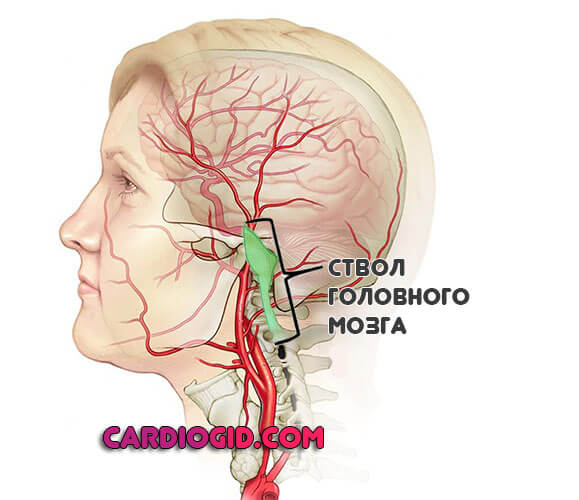
Лобная доля
При поражении этой области смерть наступает относительно редко. Вероятность летального исхода составляет 30%.
При этом проблема в неврологическом дефиците. Как раз он возникает много чаще и протекает тяжелее, если сравнивать с прочими локализациями.
Обнаруживаются поведенческие проблемы, стойкие нарушения когнитивных способностей по типу слабоумия.
Пациентов нередко принимают за людей с психическими расстройствами. Потому как клиническая картина похожа.
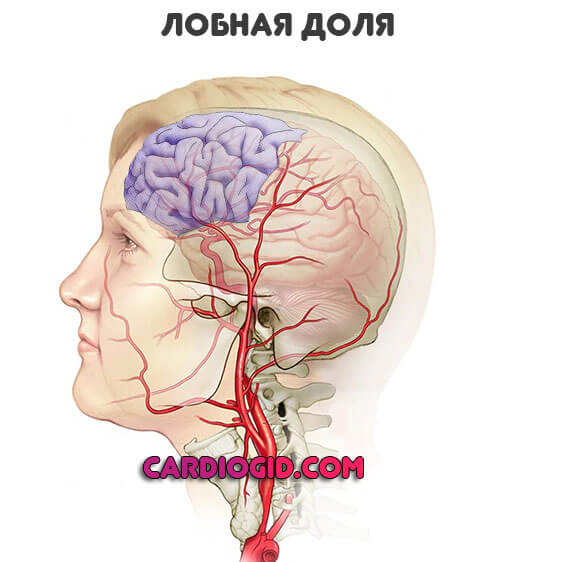
Височная доля
Нарушения работы этой области более фатальны. Смерть наступает в 40-45% ситуаций, в основном это связано с близким расположением подкорковых структур.
Неврологический дефицит характеризуется нарушениями памяти, невозможностью воспринимать речь или воспроизводить ее, эпилептическими припадками с сильными тонико-клоническими судорогами, глухотой в самых тяжелых случаях.
Теменная доля
Летальность незначительна. Около 15%. Зато риски стойких дефектов когнитивной сферы огромны.
Пациенты даже после качественной своевременной терапии испытывают трудности с чтением, письмом, арифметическими действиями.
Возможно развитие стойких обонятельных галлюцинаций, продолжающихся долгий период времени, тактильных иллюзий. Это мучительно воспринимается пациентом.
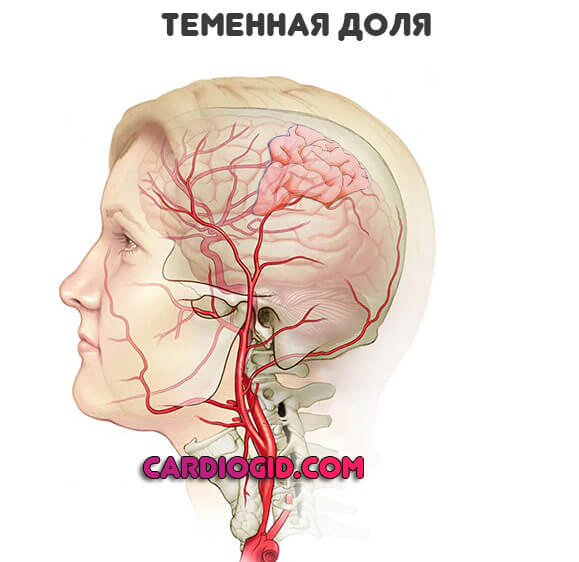
Затылочная доля
Отвечает за анализ и преобразование визуальной информации. Летальность инсультом минимальна, но нередки случаи полной корковой слепоты.
При успешном лечении, способность видеть восстанавливается спустя 6-12 месяцев. За редкими исключениями. К счастью, на долю таковых приходится не более 5-7% ситуаций.
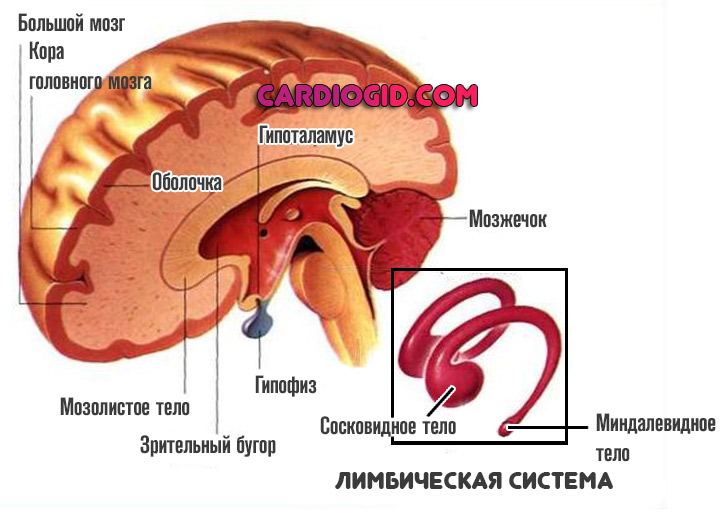
Лимбическая система
Летальность 20% или около того. Неврологический дефицит представлен нарушениями памяти, неспособностью усваивать новую информацию и вообще учиться. Возможно развитие стойкой потери обоняния или его полное отсутствие.

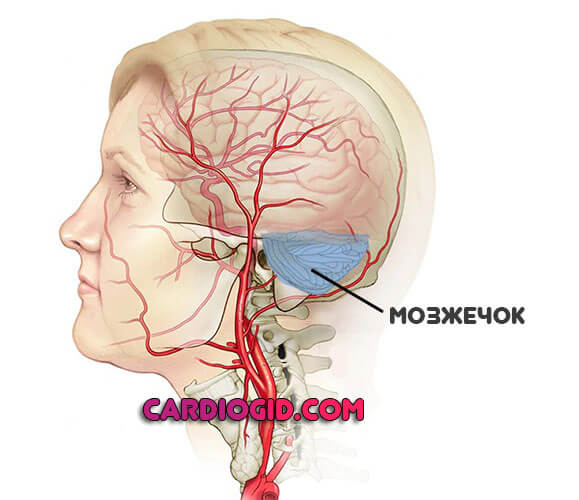
Экстрапирамидная система
Прогноз после ишемического инсульта мозжечка (которым и представлена указанная анатомическая область) благоприятен, смерть наступает в 10-12% ситуаций.
Часто у пациентов обнаруживается стойкое нарушение ориентации в пространстве, неуклюжесть походки, движений. Это трудно исправимо, на коррекцию может потребоваться не один год.
Тем самым, наиболее фатальны стволовой инсульт и поражения височных долей.
Прогноз после комы
Нарушения сознания по мозговому типу считается наиболее тяжелым. Выйдя из этого состояния, пациент сохраняет личность и основные функции высшей нервной деятельности. Проблема в другом.
На фоне поражения участков головного мозга, которые и привели к коме, нередки случаи нарушения дыхания, сердечной деятельности, невозможностью терморегуляции. Виновник — ствол головного мозга.
Вероятность восстановления составляет 10% и меньше, в остальных 90% случаев наступает смерть пациента. Даже качественное своевременное лечение неспособно коренным образом повлиять на ситуацию.
В заключение
Прогноз инсульта зависит от массы факторов, которые и должны учитываться врачом.
Все теоретические и статистические выкладки — всего лишь примерное отражение действительности, реальной для множества других людей, но не конкретного пациента.
Нужно разбираться в каждом случае индивидуально — у двух разных пациентов никогда не будет одинаковых прогнозов.
Вопрос продолжительности жизни и вероятности полного восстановления лучше адресовать ведущему специалисту, который может дать компетентную оценку перспективам.
Источник
Инсульт представляет собой внезапное осложнение более длительного заболевания – нарушения кровотока в головном мозге в связи с венозной недостаточностью, васкулитом, гипертензией или атеросклерозом. Исход инсульта будет зависеть от вида и сложности заболевания, от своевременности оказания медицинской помощи и от того, какой именно участок мозга остался без питания и кислорода. Чаще возникают ишемические инсульты – примерно 2/3 всех случаев, при этом 15% из них заканчиваются летальным исходом, а у 60% пациентов появляются негативные последствия.
При остром инсульте, как ишемическом, так и геморрагическом, у пациента возможно появление следующих нарушений:
- полный или частичный паралич (обездвиживание всего тела или одной его стороны;
- парез – онемение и потеря чувствительности кожи;
- вестибулярные расстройства в виде потери равновесия, плохой координации;
- нарушения процесса глотания;
- нарушения речи;
- потеря слуха;
- нарушение работы мочевого пузыря и кишечника как результат паралича тазовых органов;
- психоэмоциональные нарушения;
- снижение интеллектуальных способностей.
Позитивные и негативные факторы, влияющие на прогноз при инсульте
Согласно статистическим данным, примерно 8% людей, перенесших инсульт, могут возвратиться к прежней жизни и признаются трудоспособными, 48% пациентов после инсульта признаются трудоспособными с ограничениями, остальные – нуждаются в уходе. Врач-невролог Юсуповской больницы проведет необходимую диагностику и подберет эффективное лечение, с помощью которого можно минимизировать неприятные последствия.
К факторам, влияющим на прогноз жизни при инсульте, относятся следующие:
- возраст – чем старше больной, тем меньше шансы на полное восстановление. У пациентов в возрасте более 60 лет летальный исход выше 90%;
- пораженный отдел мозга – если отмирают жизненно важные центры в головном мозге, то последствия трудно предугадать. Даже при своевременном оказании помощи человек может остаться инвалидом или умереть;
- распространенность очага – чем большая площадь поражения, тем больше жизненно важных функций утрачивает пациент;
- если инсульт возник на фоне атеросклероза или гипертонии, то стоит готовиться к более тяжелым последствиям;
- при образовании отека мозговой ткани в большинстве случаев у пациента появится неврологическая симптоматика.
Положительный прогноз инсульта возможен при:
- подтверждении небольшого очага поражения;
- сохранении сознания;
- нормальном артериальном давлении;
- отсутствии атеросклеротических изменений в сосудах;
- отсутствии аритмии и других болезней сердца;
- возрасте до 40 лет.
Также доказано, что пациент, имеющий творческую профессию или постоянно поддававшийся умеренным умственным нагрузкам, имеет больше шансов на полное восстановление. Еще возможность вернуть утраченные функции и навыки будет зависеть от социальных, психологических факторов и готовности самого пациента к длительной реабилитации.
На прогноз при инсульте влияют медицинские факторы, среди которых время поступления в отделение реанимации или интенсивной терапии, умелое оказание первой помощи, качественно и своевременно проведенная диагностика, своевременность начала реабилитации. В Юсуповской больнице пациента сразу направляют в клинику неврологии, где с ним работают опытные врачи. После оказания базисной терапии и медикаментозного лечения пациент переводится в клинику реабилитации. Комплексный подход к лечению позволяет максимально эффективно восстановить утраченные функции.
Прогноз повторного инсульта и выхода из комы
Прогноз повторного инсульта в полной мере зависит от того, насколько правильно была проведена реабилитация. После перенесенного инсульта люди должны всю оставшуюся жизнь продолжать терапию, но критическим периодом являются первые 3 года после заболевания. Профилактика вторичного инсульта заключается в выполнении рекомендаций невролога, сбалансированном диетическом питании, соблюдении режима работы и отдыха, приеме лекарственных препаратов.
При коматозном состоянии наблюдается распространенное поражение головного мозга, поэтому больному требуется медикаментозная поддержка жизненно важных функций организма. Обычно коматозное состояние характеризуется:
- значительным отеком в зоне очага и ближайших отделах;
- некрозом клеток и потерей связей центра и проводящих путей;
- дыханием через аппарат искусственной вентиляции легких;
- потерей тонуса сосудов и резким снижением артериального давления как результат паралича сосудодвигательного центра;
- нарушением терморегуляции, повышенной температурой.
Если кома длится более 7 дней, то прогноз неутешительный. При наличии выше перечисленных отягчающих симптомов возможен летальный исход. Если же пациент молодой (до 40 лет), то примерно в 20% случаев возможно его частичное восстановление.
При остром поражении мозжечка, которое сопровождается отеком мозга, пациент впадает в кому со смертельным исходом. Если мозжечок поражен частично, при этом отек отсутствует, то у пациента возможны нарушения равновесия, тонуса мышц, способностей ориентироваться в пространстве.
Но ни в одном из случаев нельзя опускать руки. Современная медицина активно развивается, и сегодня в лабораторных условиях научились выращивать нейроны из стволовых эмбриональных элементов. Поэтому шансы на восстановление есть всегда, и врачи Юсуповской больницы готовы в этом помочь каждому пациенту.
Если у вас появились вопросы, звоните по телефону, и вам предоставят всю необходимую информацию о применяемых методиках лечения и реабилитации, их стоимости, запишут на прием.
Источник

