Инсульт спинного мозга продолжительность

Спинальный инсульт — острое нарушение спинномозгового кровообращения с развитием ишемии/кровоизлияния. Проявляется остро возникающими двигательными нарушениями центрального и периферического типа, снижением различных видов чувствительности, расстройством функции тазовых органов. Диагноз устанавливается на основании клинических данных, результатов томографии, ангиографии, анализа цереброспинальной жидкости, электронейромиографии. Консервативная терапия проводится дифференцированно в соответствии с видом инсульта. Для удаления тромба, аневризмы, восстановления целостности сосуда требуется хирургическое вмешательство.
Общие сведения
Спинальный (спинномозговой) инсульт встречается значительно реже расстройств церебрального кровообращения. Причина становится понятной с учетом соотношения масс спинного и головного мозга, которое составляет примерно 1:47. Среди всех острых нарушений гемодинамики ЦНС спинальный инсульт встречается в 1-1,5% случаев. Наиболее часто заболевание диагностируется в возрастном периоде 30-70 лет. Лица мужского и женского пола страдают одинаково часто. Подавляющее большинство инсультов спинного мозга носят ишемический характер. Наибольшее число поражений приходится на поясничные, нижние грудные спинномозговые сегменты.
Спинальный инсульт
Причины спинального инсульта
Основными причинами острого расстройства спинномозгового кровообращения являются тромбоэмболия, сдавление, продолжительный спазм, разрыв обеспечивающих спинальное кровоснабжение сосудов. Провоцирующие сосудистую катастрофу этиофакторы многочисленны и разнообразны. Многогранность этиологии послужила поводом к разделению вызывающих спинальный инсульт факторов на две основные группы.
Первичные сосудистые поражения:
- Аномалии спинномозговых сосудов: артериовенозные мальформации, аневризмы, перегибы. Встречаются достаточно редко. Создают замедляющие кровоток препятствия. Истончение сосудистой стенки в области аневризмы, мальформации провоцирует ее разрыв с развитием геморрагического инсульта.
- Изменения сосудистой стенки: атеросклероз, амилоидоз, варикозное расширение вен, васкулит. Атеросклероз аорты и спинальных артерий является наиболее частой причиной ишемического спинального инсульта. Нарушение кровоснабжения происходит вследствие уменьшения просвета артерий из-за образующихся атеросклеротических бляшек, закупорки сосудов оторвавшимися от бляшки массами.
- Повреждения сосудов. Разрыв сосуда возможен при позвоночно-спинномозговой травме, повреждении сосудистой стенки осколком вследствие перелома позвоночника. Крайне редко встречаются ятрогенные травмы, являющиеся осложнением люмбальной пункции, спинальной анестезии, оперативных вмешательств в области позвоночника.
Вторичные расстройства гемодинамики:
- Патология позвоночного столба: пороки развития позвоночника, остеохондроз, спондилит, межпозвоночная грыжа, спондилолистез. Изменение взаимного анатомического расположения структур позвоночного столба вследствие аномалии, смещения позвонков обуславливает сдавление спинальных сосудов. Остеофиты, грыжи диска также вызывают компрессию рядом расположенных сосудов.
- Опухоли спинного мозга и позвоночника. По мере роста новообразования давят на проходящие рядом сосуды, уменьшая их просвет. Злокачественные опухоли способны прорастать стенки сосудов, провоцировать их истончение, разрушение, приводящее к кровоизлиянию.
- Поражение спинальных оболочек: арахноидит, менингит. Воспалительный процесс переходит на спинномозговые сосуды. Васкулит приводит к повышенной проницаемости, нарушению эластичности, образованию тромботических отложений в области поражённого участка сосудистой стенки.
- Болезни крови: гемофилия, лейкемия, коагулопатии, тромбоцитемия. Сопровождаются нарушением реологических свойств крови, гемостатических механизмов. Геморрагический спинальный инсульт возникает вследствие кровоточивости при малейших сосудистых повреждениях, ишемический — вследствие повышенного тромбообразования.
Во многих случаях спинальный инсульт развивается в результате реализации сразу нескольких причин. Вероятность патологии увеличивается при наличии способствующих обстоятельств. Наиболее значимыми предрасполагающими факторами являются артериальная гипертензия, ожирение, гиперлипидемия, гиподинамия, курение.
Патогенез
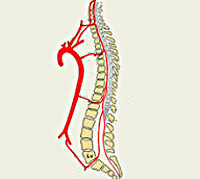
Шейные, верхние грудные сегменты спинного мозга кровоснабжаются системой позвоночных артерий, берущих начало в подключичной артерии. Кровоснабжение с четвёртого грудного сегмента до крестцового отдела включительно осуществляется идущими от аорты межрёберными, поясничными, крестцовыми сосудами. Кровообращение в области конского хвоста обеспечивает внутренняя подвздошная артерия. Сосуды, подходящие к спинному мозгу в составе спинномозговых корешков, дают начало радикуломедуллярным артериям, число которых варьируется от 5 до 16. Радикуломедуллярные сосуды образуют многочисленные анастомозы, формирующие вдоль передней поверхности мозга переднюю спинальную артерию, вдоль задней — 2 задних. Вариабельность числа и расположения радикуломедуллярных артерий вызывает сложности определения локализации сосудистой проблемы.
Локальное нарушение прохождения крови в сосуде (вследствие закупорки, компрессии, спазма, разрыва) вызывает гипоксию (кислородное голодание), дисметаболизм нейронов в кровоснабжаемой области, образование зоны кровоизлияния. При остром развитии указанные расстройства не успевают компенсироваться коллатеральным кровообращением, метаболической перестройкой. В результате возникает дисфункция нейронов участка спинномозгового вещества. Образуется зона ишемии/геморрагии, трансформирующаяся впоследствии в зону некроза (гибели нейронов) с формированием необратимого неврологического дефицита.
Классификация
Спинальный инсульт может иметь несколько этиопатогенетических вариантов. Понимание механизмов развития, составляющих основу конкретного случая заболевания, имеет принципиальное значение в клинической неврологии. В связи с этим основная классификация спинальных инсультов основана на патогенетическом принципе и включает три вида инсульта:
- Ишемический (инфаркт). Вызван спазмом, облитерацией, компрессией одной/нескольких кровоснабжающих спинной мозг артерий с формированием ишемизированного участка в веществе спинного мозга.
- Геморрагический. Возникает вследствие разрыва, повреждения стенки сосуда. Кровоизлияние в паренхиму спинного мозга носит название гематомиелия, в оболочки — гематорахис.
- Смешанный. Кровоизлияние сопровождается рефлекторным сосудистым спазмом с образованием вторичной ишемической зоны.
Соответственно морфопатогенетическим механизмам развития заболевания в его течении выделяют четыре периода:
- Стадия предвестников. Характерна для ишемического инсульта. Проявляется преходящими эпизодами болей в спине, двигательных, сенсорных расстройств.
- Стадия развития инсульта (инсульт в ходу) — период прогрессирования патологических изменений: расширения очага ишемии, продолжения кровотечения. Клинически сопровождается нарастанием симптоматики.
- Стадия обратного развития. Лечебные мероприятия останавливают прогрессирование, начинается восстановление функции уцелевших нейронов. Постепенно уменьшается выраженность неврологического дефицита.
- Стадия резидуальных последствий. Обусловлена неполным восстановлением утраченных функций из-за массовой гибели нейронов. Остаточные постинсультные симптомы носят стойкий пожизненный характер.
Симптомы спинального инсульта
Симптоматика возникает внезапно в течение нескольких минут, реже — часов. Ишемический спинальный инсульт в ряде случаев имеет продромальный период в виде эпизодов перемежающейся хромоты, парестезий, периодических болей в позвоночнике, симптомов радикулита, транзиторных тазовых расстройств. В дебюте заболевания возможно постепенное нарастание симптомов. Болевой синдром нехарактерен, напротив, поражение сенсорных зон спинного мозга приводит к исчезновению болевых ощущений, отмечавшихся в период предвестников.
Манифестация гематомиелии происходит после травмирования позвоночника, физической нагрузки, сопровождается подъёмом температуры тела. Типична острая кинжальная боль в позвоночном столбе, иррадиирующая в стороны, зачастую принимающая опоясывающий характер. Гематорахис протекает с раздражением мозговых оболочек, распространение процесса на оболочки головного мозга вызывает появление церебральной симптоматики: цефалгии, головокружения, тошноты, угнетения сознания.
Спинальный инсульт отличается большим полиморфизмом клинической картины. Неврологический дефицит зависит от локализации, распространённости процесса по поперечнику спинного мозга и по его длине. Двигательные расстройства характеризуются вялым периферическим парезом на уровне поражения, центральным спастическим парезом ниже поражённого сегмента. Периферический парез сопровождается мышечной гипотонией, гипорефлексией, впоследствии приводит к атрофии мышц. При центральном парезе наблюдается спастический мышечный гипертонус, гиперрефлексия, возможно образование контрактур. Локализация зоны поражения в шейных сегментах проявляется вялым парезом верхних конечностей и спастическим нижних, в грудных сегментах — центральным нижним парапарезом, в пояснично-крестцовых — периферическим парапарезом.
Сенсорные нарушения возникают ниже уровня поражения, зависят от локализации инсультного очага в поперечнике спинного мозга. При обширном спинальном инсульте с патологическими изменениями по всему спинномозговому поперечнику отмечается выпадение всех видов чувствительности, тазовые нарушения, двусторонний двигательный дефицит. Вовлечение половины поперечника приводит к развитию синдрома Броун-Секара: гомолатерально выявляются двигательные нарушения, выпадение глубокой чувствительности, гетеролатерально — нарушения поверхностного (болевого, температурного) восприятия.
При поражении вентральной половины (катастрофа в передней спинномозговой артерии) моторные расстройства сопровождаются выпадением болевого чувства, задержкой мочи, кала. Тактильное, мышечно-суставное восприятие сохранены. Дорсальный инсульт (патология задней спинномозговой артерии) наблюдается редко, проявляется синдромом Уильямсона: спастический парез, сенситивная атаксия, сегментарная гипестезия, утрата вибрационной чувствительности нижних конечностей. Изолированное поражение переднего рога отличается наличием лишь одностороннего периферического пареза.
Осложнения
Спинальный инсульт характеризуется двигательными нарушениями, без соответствующего лечения трансформирующимися в стойкие ограничения двигательной функции. Пациенты утрачивают способность свободно передвигаться, при спастическом парезе ситуация усугубляется развитием контрактур суставов. В случае выраженного тетрапареза больные оказываются прикованными к постели. Обездвиженность опасна развитием пролежней, застойной пневмонии. Тазовые нарушения осложняются восходящей инфекцией мочевыводящих путей: уретритом, циститом, пиелонефритом. Присоединение инфекционных осложнений способно привести к сепсису с угрозой летального исхода.
Диагностика
Диагностические мероприятия начинаются со сбора анамнеза. Имеет значение наличие стадии предвестников, острое/подострое начало, последовательность развития симптоматики. Выявленный в ходе неврологического осмотра моторный/сенсорный дефицит позволяет неврологу предположить топический диагноз, однако разнообразие индивидуальных вариантов спинального кровоснабжения обуславливает сложности определения места сосудистой окклюзии или разрыва. С целью уточнения диагноза проводятся инструментальные исследования:
- Томография позвоночника. Компьютерная томография позволяет определить смещение, повреждение позвонков, наличие осколков, остеофитов, сужение межпозвонковой щели. МРТ позвоночника лучше визуализирует спинной мозг, даёт возможность диагностировать межпозвоночную грыжу, компрессию позвоночного канала, спинальную опухоль, гематому.
- Люмбальная пункция. У 30% пациентов исследование цереброспинальной жидкости не выявляет отклонений. У большинства больных в стадии развития патологии наблюдается повышение концентрации белка до 3 г/л, плеоцитоз 30-150 клеток в 1 мкл. Геморрагический вариант сопровождается появлением в ликворе эритроцитов.
- Спинальная ангиография. Проводится для выявления аневризм, мальформаций, тромбоза, сдавления сосуда извне. Более простым, но менее информативным исследованием спинального кровообращения в грудном и поясничном отделах является УЗДГ аорты и её ветвей.
- Электронейромиография. Необходима для обнаружения клинически не диагностируемого расстройства иннервации отдельных мышц.
Для определения причинной фоновой патологии по показаниям проводят консультации терапевта, кардиолога, эндокринолога, гематолога, исследуют кровь на сахар, уровень липопротеидов, холестерина, делают коагулограмму. Дифференциальная диагностика осуществляется с острым миелитом, опухолью спинного мозга, инфекционной миелопатией, сирингомиелией, эпидуральным абсцессом. Важной для определения лечебной тактики является дифференцировка геморрагического и ишемического характера инсульта.
Лечение спинального инсульта
При данном заболевании требуется проведение ургентных лечебных мероприятий. Раннее начало терапии позволяет остановить расширение зоны спинального поражения, предотвратить гибель нейронов. Осуществляется комплексное консервативное лечение, соответствующее виду инсульта:
- Неспецифическая терапия. Назначается независимо от вида инсульта, направлена на снижение отёка, поддержание метаболизма нейронов, повышение устойчивости спинальных тканей к гипоксии, профилактику осложнений. Проводится мочегонными (фуросемидом), нейропротекторами, антиоксидантами, витаминами группы В.
- Специфическая терапия ишемии. Улучшение кровообращения ишемизированной зоны достигается применением сосудорасширяющих, дезагрегирующих, улучшающих микроциркуляцию средств. При тромбоэмболии показаны антикоагулянты: гепарин, надропарин.
- Специфическая терапия геморрагии. Заключается в использовании гемостатических фармпрепаратов: викасола, эпсилонаминокапроновой кислоты. Дополнительно назначаются ангиопротекторы, укрепляющие стенки сосудов.
В случае разрыва сосуда, сдавления опухолью, тромбоэмболии возможно хирургическое лечение. Операции проводятся нейрохирургами, сосудистыми хирургами в экстренном порядке. Перечень возможных оперативных вмешательств включает:
- Реконструктивные сосудистые операции: тромбоэмболэктомию, стентирование поражённого сосуда, ушивание/клипирование дефекта сосудистой стенки.
- Ликвидацию ангиодисплазии: иссечение мальформации, перевязку/склерозирование приводящих сосудов, резекцию аневризмы.
- Ликвидацию компрессии: удаление экстра-/интрамедуллярной спинальной опухоли, дискэктомию при грыже, фиксацию позвоночника.
В восстановительном периоде врачами реабилитологами применяется весь арсенал средств для скорейшего восстановления утраченных неврологических функций. Назначается лечебная физкультура, массаж, физиотерапия. Улучшению проводимости нервных волокон способствует электромиостимуляция, восстановлению произвольного контроля мочевыделительной функции — электростимуляция мочевого пузыря.
Прогноз и профилактика
Спинальный инсульт не является столь угрожающим жизни состоянием, как церебральный. Летальный исход возможен при злокачественных новообразованиях, тяжёлом общесоматическом фоне, присоединении вторичной инфекции. Своевременное лечение способствует быстрому регрессу симптоматики. Обширность зоны поражения, позднее начало лечения, сопутствующая патология обуславливают неполное восстановление, инвалидизацию пациента вследствие стойких резидуальных парезов, тазовых, чувствительных нарушений. Профилактика заболевания основана на своевременной терапии сосудистых заболеваний, выявлении и удалении мальформаций, лечении межпозвоночных грыж, предупреждении травм позвоночника. Большое значение имеет исключение предрасполагающих факторов: ведение активного образа жизни, нормализация веса, сбалансированное питание, отказ от курения.
Источник
Спинальный инсульт — затруднение или прекращение спинального кровообращения, приводящее к расстройству функций в области поражения. Возникает у людей молодого и среднего возраста и составляет чуть более 1% от всех случаев нарушения мозгового кровотока. Мужчины и женщины страдают от патологии в одинаковой степени. 
В большинстве случаев у пациентов развивается ишемическая разновидность спинального инсульта, которая зачастую приводит к инвалидности. Летальный исход при этом заболевании возникает редко, тем не менее заболевание требует срочной госпитализации и адекватной терапии.
Кровоснабжение спинного мозга
Спинальный кровоток совершается с помощью позвоночно-подключичной артерии, входящей в тело позвоночника на уровне 6 позвонка шейного отдела, трех спинальных артерий и множества медуллярных сосудов.
Позвоночная артерия обеспечивает кровью 7 элементов шейного отдела и 3 первых грудного сегмента. Корешковые артерии, из которых наибольшей является артерия Адамкевича, питают крестец, копчиковый и поясничный отделы, а также оставшиеся 9 позвонков грудного сегмента.
При нарушении деятельности любой из артерий появляются характерные для спинального инсульта симптомы. В зависимости от локализации очага (C4, C6, L1, T6) поражается шейный отдел, грудной, поясничный или крестцово-копчиковый сегменты позвоночного столба.
Причины
Таким образом, причиной инсульта спинного мозга становится нарушение спинального кровотока. Спровоцировать патологическое состояние могут самые разные факторы.
Их принято классифицировать на первичные, в основе которых лежат внутренние заболевания самих сосудов и вторичные, когда артерии подвергаются воздействию стороннего воспалительного процесса.
Первичные поражения:
- атеросклероз, повышенное АД, ишемическая болезнь сердца, инфаркт;
- тромбоз, аневризма аорты, варикоз, аномальное строение сосудов;
- иммунопатологическое воспаление артерий (сифилис, ВИЧ).
Вторичные поражения:
- остеохондроз;
- врожденный синостоз — сращение соседних костей;
- арахноидит — аутоиммунное воспаление спинного мозга;
- спондилолистез — смещение сегментов;
- злокачественные и доброкачественные опухоли структур позвоночного столба.
Существуют и внешние факторы, приводящие к непосредственной травме позвоночника со смещением и нарушением артерий. Не исключены повреждения спинного мозга или сосудов в процессе хирургического вмешательства.
Чаще всего у пациента наблюдается сочетание нескольких причин развития патологии, что значительно ухудшает ее течение.
Симптомы
Симптомы инсульта очень разнообразны и зависят не только от причины заболевания, но и от местонахождения пораженного сосуда. Перед появлением характерной симптоматики наблюдаются первые предвестники заболевания:
- слабость в ногах, перемежающаяся хромота;
- онемение в спине;
- неловкость движений.
Если эти признаки надвигающегося заболевания были проигнорированы, наступает следующая стадия поражения — непосредственно инсульт.
Существуют общие симптомы процесса, не зависящие от его вида:
- потеря чувствительности, мурашки;
- парез нижних конечностей;
- слабость мышц;
- сильная боль в спине;
- судорожные подергивания.

При нарушении кровотока в крестцово-копчиковом сегменте параличи не наблюдаются, но пациенты теряют способность контролировать дефекацию и мочеиспускание.
Виды
В зависимости от причин развития, инсульт спинного мозга принято классифицировать на 3 типа:
- ишемический;
- геморрагический;
- смешанный.
Первые два вида поражения имеют индивидуальную совокупность симптомов и особенностей течения патологии. Последний тип, смешанный, объединяет в себе оба варианта.
Ишемический
Ишемический инсульт спинного мозга чаще регистрируется у людей старше 40 лет. Обычно он сопровождается дегенеративными нарушениями в позвоночном столбе, атеросклерозом, поражением нисходящего отдела аорты и осложняется общей недостаточностью кровотока.
За несколько суток до ишемического поражения больной отмечает слабость в конечностях, нарушение чувствительности, онемение пальцев, появление мурашек. У 90% пациентов наблюдается расстройство мочеиспускания.
Для всех случаев ишемического инсульта характерны боли в позвоночнике с иррадиацией (отдачей) в руки или ноги.
Дисфункция спинного мозга развивается довольно быстро — от нескольких минут до 4–5 часов. Стадия инсульта сопровождается парезом конечностей, утратой чувствительности, расстройством работы сфинктеров, затруднением дыхания. При очаге, локализованном высоко в шейном отделе, отмечается сужение зрачков, перекос лица.
Ишемическому инсульту нередко сопутствуют симптомы повреждения головного мозга: обморок, рвота, сильнейшая боль в голове, потеря ориентации. Пациент начинает заговариваться, порывается встать и пойти, но при этом не может сделать ни шага.
Геморрагический
Геморрагический инсульт наблюдается намного реже ишемического. Его причиной становится кровоизлияние в спинной мозг. Протекает поражение со следующими признаками:
- боль в области гематомы;
- паралич конечностей;
- расстройство работы сфинктеров.
При развитии гематорахиса (излияния крови в оболочку спинного мозга) боль носит дергающий характер и сопровождается рвотой, головокружением, потерей ориентации, нарушением восприятия.
При расположении гематомы в эпидуральном пространстве боль локализуется в пострадавшем сегменте позвоночника и усиливается по мере накопления крови.
Какой врач лечит инсульт спинного мозга?
При появлении ранних симптомов ишемического или геморрагического поражения спинного мозга необходимо срочно обратиться к неврологу или невропатологу. Если такие специалисты в местной поликлинике отсутствуют, следует отложить талон к терапевту.
При подозрении на инсульт пациенту, вероятнее всего, будет назначена консультация сосудистого хирурга, кардиолога и нейрохирурга.
Диагностика
Диагностировать спинальный инсульт, особенно ишемическую форму, бывает довольно трудно, поскольку он имеет общие симптомы с полиомиелитом, спинальным типом рассеянного склероза, дисфункцией мозжечка.
Зная, какой отдел позвоночного столба отвечает за чувствительность и сокращение мышц на том или ином участке тела, невролог может установить предварительную локализацию очага ишемии.
Для подтверждения диагноза больному назначают инструментальные исследования:
- рентген;
- УЗИ;
- МРТ;
- электронейромиографию;
- спондилографию.
Обязательным является общий анализ крови и спинномозговая пункция с дальнейшим изучением биоматериала.
Лечение

Лечение инсульта проводят в зависимости от типа поражения и локализации очага повреждения. Терапия может быть консервативной и оперативной.
Ишемического инсульта
Для устранения ишемии используют следующие группы медикаментозных препаратов средств:
- противовоспалительные лекарства — Ибупрофен, Диклофенак, Нимесулид;
- для восстановления мышечного тонуса назначают витамины группы В, Лексотан, Нейромидин, Миолгин, Мидокалм;
- мочегонные средства — Фуросемид Софарма, Лазикс, Бритомар;
- ноотропы и вазолидаторы — Кавиинтон, Винпоцетин, Никотиновая кислота, Нилогрин, Сермион., Ницерголин;
- спазмолитики — Пентоксифиллин, Трентал, Латрен, Агапурин;
- антикоагулянты и сосудорасширяющие — Гепарин, Дипиридамол, Транкокорд, Аспирин.
После окончания острой фазы больному назначают ЛФК, физиотерапевтические процедуры, массаж. Возможно применение вытяжек, блокад или временной иммобилизации позвоночника.
Продолжительность лечения ишемического инсульта бывает разной по срокам. Все зависит от выраженности симптомов и того, на какой фазе поражения больного доставили в стационар. Нарушение кровотока без расстройства жизненно важных функций требует нахождения в больнице не менее 3 недель, с парезом конечностей — месяц и более.
Если ишемический спинальный инсульт вызван сдавливающим фактором (опухолью, смещением элементов, грыжей) пациенту, после снятия острой симптоматики, назначают оперативную декомпрессию.
Геморрагического инсульта
Терапия геморрагической формы спинного инсульта направлена на устранение отечности окружающих тканей, снятие болевого синдрома и ликвидацию кровоизлияния.
Больному назначают:
- церебровазодилатирующие препараты — Нимотоп, Нимопин, Бреинал, Дилцерен;
- гемостатики — Контрикал, Гордокс, Контривен, Дицинон;
- ангиопротекторы — Детралекс, Веносмин, Троксевазин.
Операцию при геморрагическом спинном инсульте назначают, если консервативное лечение неэффективно.
Реабилитация
Восстановление после спинального инсульта включает в себя несколько этапов реабилитации. При этом решаются следующие задачи:
- возвращение утраченных функций;
- предотвращение осложнений;
- социальная и психическая реабилитация.
Возобновление навыков движения наиболее активно проходит в течение 90 дней после инсульта спинного мозга. Полное отсутствие таковых к концу первого месяца поражения — настораживающий признак. Спустя год после заболевания полноценное возвращение подвижности маловероятно.
Для уменьшения мышечной слабости пациенту назначают электростимуляцию, мануальное воздействие, иглотерапию, физиотерапевтические процедуры:
- магнитотерапию;
- модулированные токи;
- ультрафонофорез;
- душ-массаж;
- лечебные ванны;
- аппликации озокеритом.
Обучение хождению начинают с применения ходунков, затем больному предлагают трость и постепенно переводят на самостоятельное движение.
В комплекс восстановительных мер входит посильная трудотерапия и профориентация, поскольку многие больные после ишемического инсульта утрачивают профессиональные навыки.
Для достижения стойкого восстановления и поддержания приобретенного эффекта рекомендуется каждые полгода проходить повторные курсы реабилитации.
Последствия
Как правило, прогноз инсульта спинного мозга благоприятный. Поражение, не отягощенное тяжелыми травмами и старческим возрастом, всегда заканчивается выздоровлением. Немало способствует благоприятному исходу своевременная терапия.
Однако если инсультом поражены большие участки спинного мозга, возможно развитие серьезных осложнений. То же самое происходит, если ишемическое расстройство затрагивает головные зоны, отвечающие за нормальное функционирование организма.
Возможные последствия заболевания:
- парезы (слабость) конечностей;
- утрата чувствительности;
- расстройство работы сфинктеров (проблемы с дефекацией и мочеиспусканием).
Частым последствием спинального инсульта становится утрата трудоспособности. Например, музыканты, лишившиеся тактильной чувствительности, теряют профессиональную пригодность.
Профилактика
Профилактика инсульта спинного мозга основана на своевременной ликвидации провоцирующих факторов и причин. Необходимо следить за своим здоровьем, заниматься лечением остеохондроза, гипертонии, атеросклероза, бороться с патологией сосудов, избегать травм.
Помимо этого, рекомендуется придерживаться следующих правил:
- исключить чрезмерную физическую нагрузку и стрессы;
- правильно и полноценно питаться;
- заниматься не травматичными видами спорта.
При наличии предрасполагающих факторов необходимо дважды в год посещать специалиста для прохождения полного медицинского осмотра.
Следует понимать, что инсульт спинного мозга, особенно ишемическая форма, — очень тяжелое заболевание. И от того, насколько рано начата терапия, во многом зависит успешность дальнейшего восстановления. Однако благоприятный исход еще не означает, что заболевание можно полностью вылечить.
Источник
