Инсульт при беременности последствия для плода

Инсульт при беременности — явление редкое. На 100 000 благополучных родов встречается 5-15 случаев этой болезни. Но во время вынашивания ребенка риск инсульта увеличивается в 6-10 раз, так как в сердечно-сосудистой системе и мозговом кровообращении беременных происходят существенные изменения.
Факторы, повышающие вероятность развития инсульта
Организм будущей мамы направляет все силы на нормальное развитие и сохранение жизни ребенка. Поэтому многие системы организма испытывают нагрузку. Сердце и сосуды работают в усиленном режиме, а малейшие дефекты могут стать причиной патологии.

К факторам, которые провоцируют инсульт во время беременности, относят:
- курение и злоупотребление спиртными напитками — вредные вещества повышают давление и ухудшают состояние артериальных сосудов;
- возраст 36 лет и выше;
- сахарный диабет — высокое содержание глюкозы делает стенки сосудов слишком тонкими и хрупкими;
- вынашивание двойни, тройни;
- инфекционные заболевания;
- болезни кровеносной системы;
- артериальная гипертензия, в результате чего сосуды теряют эластичность и разрываются в неподходящий момент;
- болезни сердца (в этот период сердечные заболевания обостряются);
- повышенный уровень холестерина — это провоцирует закупорку сосудов головного мозга;
- гестозы;
- аневризма сосудов головного мозга.
К возникновению инсульта приводят цереброваскулярные заболевания — атеросклероз, окклюзии, стенозы, энцефалопатия, тромбозы. Из-за постоянного повышенного внутричерепного давления сосуды головного мозга перестают нормально работать. Цереброспинальная жидкость сдавливает сосуды и нервные клетки, в результате чего наступает инсульт.
Беременные женщины иногда не уделяют должного внимания своему питанию и злоупотребляют жирной высококалорийной пищей, в результате чего появляется лишний вес. Избыток пищи с высоким содержанием холестерина увеличивает риск образования тромбов.
Как распознать инсульт?
У беременной женщины инсульт начинается по-разному. Это зависит от вида и места возникновения патологического процесса.
Острое начало инсульта сложно спутать с чем-то другим. Характерные симптомы патологии кровообращения в вертебробазилярном бассейне:
- сильная головная боль;
- полная потеря сознания или нарушения восприятия;
- головокружение;
- потеря равновесия, шатающаяся и неуверенная походка;
- нарушение координации, нечеткие движения;
- потеря чувствительности в теле или только руках и ногах;
- тошнота и рвота;
- тремор рук и ног при активном движении;
- сбои в работе дыхательной системы, длительные паузы между вдохами.
Человек выглядит как пьяный, хотя он не употреблял алкоголь. Это говорит о развитии инсульта.
Нарушения в работе каротидного бассейна проявляются по-другому.
Для этого патологического состояния характерны такие симптомы:
- паралич, перекос (асимметрия) лица;
- отсутствие чувствительности в теле или конечностях;
- нарушения речи, полное ее отсутствие или невнятное произношение слов;
- нулевая реакция на вопросы;
- неспособность двигать руками или ногами;
- застывание взгляда;
- потеря интеллектуальных способностей (частичная либо полная);
- проблемы в работе отделов ЦНС.
Инсульт часто сопровождается симптомами сердечной недостаточности, так как эти 2 заболевания в большинстве случаев протекают параллельно.
Если приступ случился дома или на улице, нужно немедленно вызвать скорую помощь со специализированной неврологической бригадой, так как дорога каждая минута. Больную укладывают на ровную поверхность, приподнимают, поворачивают голову набок, ослабляют давление в дыхательных путях матери, расстегивают одежду. Важно, чтобы язык не перекрыл дыхательные пути, поэтому за этим тщательно следят.
Влияние инсульта на плод
Во время инсульта у беременной женщины плод сильно страдает и может даже умереть. Поэтому при таком патологическом состоянии главная задача состоит в том, чтобы стабилизировать состояние больной. Важно не допустить развития внутриутробной гипоксии, так как это прямой путь к неблагоприятному исходу для ребенка.
Инсульт у матери повышает риск внутриутробной смерти плода.
Если плод останется жив, диагностические процедуры и использование сильнодействующих лекарственных препаратов оказывают негативный эффект и провоцируют массу заболеваний.
Например, Варфарин легко проникает через плаценту и вызывает кровотечение у плода. Применение аспирина увеличивает количество мертворождений и кровоизлияния в ЦНС из-за нарушения функционального состояния тромбоцитов.
Можно ли рожать после инсульта?
Забеременеть после инсульта удается не всем, так как это заболевание отрицательно влияет на все системы организма. При планировании нужно хорошо взвесить все за и против, так как беременность — это большая нагрузка для организма, ослабленного инсультом, особенно для кровеносных сосудов.
Беременность после инсульта протекает сложно. Риск для плода всегда есть. Поэтому постоянно нужно находиться под наблюдением врача, чтобы при малейших признаках ухудшения состояния принять меры.
Женщинам, у которых в анамнезе был инсульт, часто запрещают рожать естественным путем и направляют на операцию кесарева сечения.
Внутримозговое кровотечение при беременности
Внутримозговое кровоизлияние встречается с частотой 9 случаев на 100 000 беременностей в год. Геморрагический инсульт у беременных бывает на ранних сроках и имеет большой процент летального исхода. Причиной такой патологии является разрыв сосудов из-за усиленного давления на их стенки.
Прогноз заболевания во многом зависит от своевременности начатого лечения. Современные методы терапии позволяет купировать основные симптомы и свести к минимуму негативные последствия.
Однако сами врачи утверждают, что успех лечения также зависит от настроения больной. Позитивный настрой даже в тяжелых случаях помогает вернуться к более или менее полноценной жизни, а пессимистический — становится причиной инвалидности даже при незначительном кровотечении.
Диагностика инсульта у беременных женщин
Это патологическое состояние чаще развивается на поздних сроках или в послеродовом периоде. Установить причину и вид инсульта по клиническим проявлениям сложно, поэтому в стационаре сразу проводят лабораторные и инструментальные исследования.

При сосудистых патологиях головного мозга для определения состояния здоровья беременной используют такие диагностические методы:
- МРТ. Безопасный метод, однако в первом триместре его стараются не использовать, так как он вызывает нагрев тела. Противопоказан при наличии металла в организме.
- КТ. Компьютерная томография позволяет отличить геморрагический инсульт от ишемического. Негативного влияния на плод при использовании специального защитного фартука не оказывает.
- Люмбальная пункция спинномозговой жидкости. Проводится только после КТ.
- Исследования глазного дна после расширения зрачка.
- Компьютерная ангиография. Позволяет уточнить степень поражения сосудов. Используемое контрастное вещество не проникает через плаценту и не несет вреда для плода. Однако плод нужно защищать от прямого воздействия излучения.
Неврологи стараются использовать безопасные методы, чтобы не подвергать женщину опасности лучевого облучения. Ведь доза, которую человек получает во время КТ головного мозга, равняется фоновой среднегодовой. Поэтому обследования с облучением на ранних сроках не проводят. КТ делают только в исключительных случаях, прикрывая живот свинцовым экраном.
Лечение инсульта у беременных
Беременных с такими проблемами госпитализируют сразу для срочной терапии и последующей реабилитации. Собирается консилиум, на котором решают вопрос о сохранении жизни больной и плода, если это возможно. В нем участвуют неврологи, нейрохирурги, акушеры-гинекологи, кардиологи.
Медикаментозное лечение назначают в зависимости от состояния пациентки. При наличии тромбов сначала внутрь вводят тромборастворяющие средства, затем препараты, снижающие давление и улучшающие деятельность мозга и сердца. Если нужно, проводят хирургическое вмешательство для удаления тромба через сосуд. Этим занимается нейрохирург.
Первичные лечебные мероприятия включают такие пункты:
- Коррекция артериального давления.
- Поддержание нормогликемии.
- Поддержание жизненных функций и биологических параметров в пределах нормы.
- Инфузионная терапия. Борьба с гипоксией. Кислород. Искусственная вентиляция легких.
- Профилактика осложнений.
- Подъем головного конца кровати на 25-30°.
- Кардиомониторинг, электрокардиография.
Если инсульт произошел в ранние сроки беременности, а риск повторного приступа устранен, женщине разрешают рожать естественным способом. В остальных случаях используют региональную анестезию с наложением акушерских щипцов или кесарево сечение.
Операцию проводят под контролем нескольких врачей, чтобы предотвратить негативные последствия. Если жизнь беременной находится под угрозой, ей запрещают дальнейшее вынашивание ребенка.
Что можете сделать вы?
Инсульт легче предотвратить. Поэтому главное, что должна сделать беременная женщина, — своевременно встать на учет к акушеру-гинекологу. 12 неделя беременности — крайний срок для записи и регистрации в женской консультации.
Будущая мать должна исполнять рекомендации врача, вести здоровый образ жизни, больше гулять на свежем воздухе, правильно питаться. К анализам и другим лабораторным и инструментальным исследованиям нужно относиться с полной серьезностью и своевременно их проходить, чтобы вовремя обнаружить сбои в работе организма.
Осложнения
Инсульт почти всегда ухудшает качество жизни. Тяжелые случаи заканчиваются летальным исходом или пожизненной инвалидностью. Если лечение было начато своевременно, а болезнь не была запущенной, результат может быть положительным.
Но многие люди, перенесшие инсульт, имеют проблемы: ухудшение зрения или речи, ограничение двигательных способностей, проблемы с памятью и другие интеллектуальные нарушения.
Профилактика
Профилактика инсульта включает отказ от курения, алкоголя и наркотических веществ. Женщины старше 36 лет должны сами оценивать риск и пользу использования эстрогенов.
Для предотвращения патологии беременная должна вести здоровый образ жизни:
- питаться сбалансированной пищей, богатой полезными элементами;
- делать несложные физические упражнения для будущих мам;
- спать не менее 8 часов;
- достаточное количество времени гулять на свежем воздухе.
Не стоит пропускать плановые осмотры и сдачу анализов. О малейшем ухудшении самочувствия нужно сразу сообщать врачу.
Инсульт — патологическое состояние организма, опасное для беременных. Поэтому при предрасположенности к этому заболеванию лучше подстраховаться, пройти обследование и начать лечение.
Источник
06 марта 2019 г.
В статье рассматривается понятие инсульта, причины его возникновения у беременных, симптоматика и разновидности. Говорится о степени опасности инсульта матери для плода и рассказывается о реабилитации женщины после перенесенного инсульта при беременности.
Причины инсульта во время беременности
Инсульт во время беременности – это тяжелая клинико-анатомическая патология, возникающая как результат внезапного нарушения кровообращения в сосудах головного мозга и сопровождающаяся стойкой общемозговой и очаговой симптоматикой.
Заболевания сердечно-сосудистой системы – главная причина материнской смертности во время гестации, этим объясняется повышенное внимание клиницистов к такому угрожающему состоянию, как острое нарушение мозгового кровообращения.
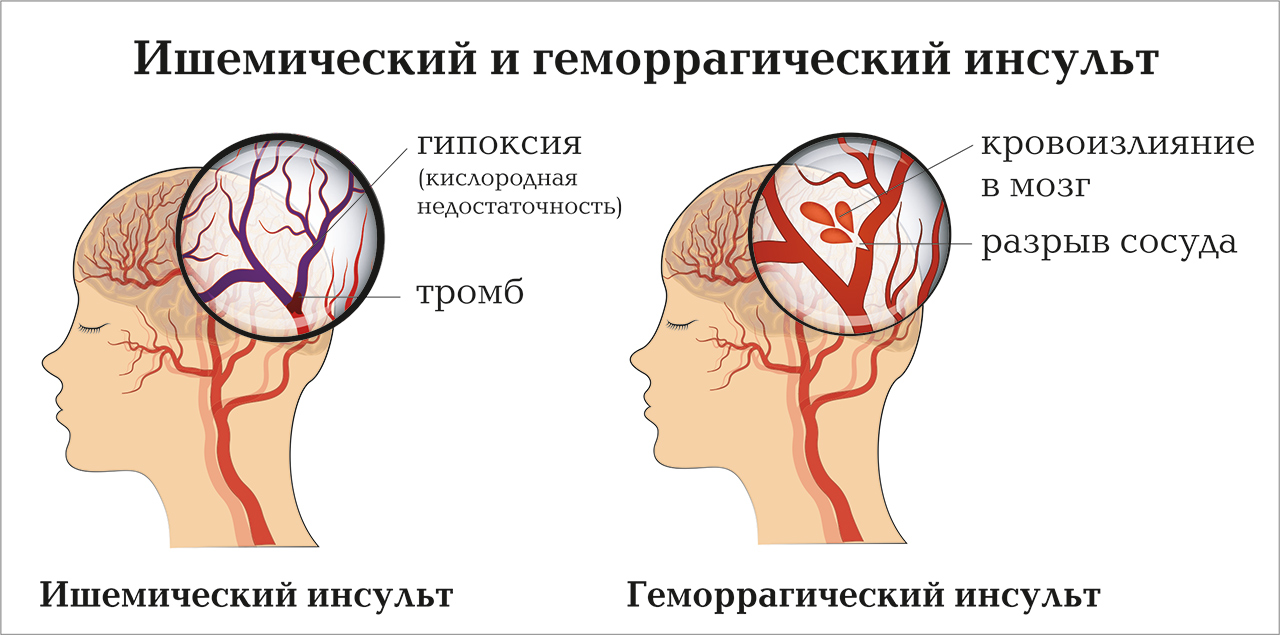
Инсульт – понятие собирательное. Различают две основных формы инсульта, которые являются, по сути дела, разными нозологиями:
- Ишемический инсульт (инфаркт мозга) – результат острой окклюзии сосуда тромбом или эмболом. Возникшая острая ишемия ведет к гибели клеток головного мозга. Читайте статью кардиолога об ишемии сердца при беременности.
- Геморрагический инсульт – результат нарушения целостности сосудистой стенки с кровотечением, вызывающим гибель клеток головного мозга.
К основным факторам риска инсульта, относят:
- наркотическая, алкогольная, табачная зависимость;
- поздняя беременность (возраст старше 39 лет);
- ожирение;
- адинамия;
- гипертоническая болезнь;
- эндокринологические расстройства. Читайте статью врача-эндокринолога о беременности при эндокринных заболеваниях;
- все сердечные патологии, сопровождающиеся аритмиями;
- ревматические патологии (узелковый периартериит, системная красная волчанка);
- васкулопатии;
- гематологические заболевания (тромбоцитопеническая пурпура).
Сама беременность может повысить риск возникновения острого нарушения мозгового кровообращения. Физиологическая трансформация гемодинамики, изменения свойств и состава крови, возникающие с конца II триместра до послеродового периода, призваны уменьшить кровопотерю у матери, обеспечить нормальное плацентарное кровообращение и нормальные роды. Но эти же функциональные изменения вызывают венозный стаз, гиперкоагуляцию. Если же к этому присоединяется дисфункция внутренней оболочки сосудов, вызванная заболеванием или хронической интоксикацией, то возникает классическая триада факторов, способствующая тромбоэмболии, а значит инсульту – острому нарушению мозгового кровообращения.
Симптомы инсульта при беременности
Симптоматика заболевания зависит от локализации процесса в головном мозге. Заболевание начинается внезапно с появления у женщины:
- резкой головной боли, распространяющейся на все участки головы;
- тошноты, с последующей многократной рвотой при беременности;
- нарушения ясности зрения;
- судорог.
Затем появляется очаговая симптоматика, указывающая на топику очага поражения.
При поражении лобной доли появляются:
- нарушения походки;
- речевые нарушения;
- односторонний паралич;
- психические отклонения.
При поражении мозга в теменной области:
- исчезают навыки счета, чтения, письма;
- нарушается речь.
При поражениях височной доли:
- возникает частичная потеря зрения.
- исчезают навыки воспроизведения и восприятия устной речи;
При поражении затылочной области:
- нарушается зрительное восприятие;
- утрачивается способность узнавать знакомые лица и предметы;
- больной видит яркие вспышки перед глазами.
В зависимости от формы инсульта различаются признаки и течение заболевания.
Ишемический инсульт, если пострадали сосуды малого калибра, вначале имеет вид скоропреходящей атаки, больные жалуются на головную боль, головокружение, шум в ушах, нарушение зрения, непродолжительные обмороки. Женщины часто недооценивают тяжесть своего состояния и не обращаются к врачу. Однако эти атаки повторяются и клиника нарастает.
При тромбозе крупной церебральной артерии, клиническая картина нарастает стремительно. Нарушается сердечная деятельность, дыхание, появляются судороги, нередко возникает потеря сознания, появляется и нарастает неврологическая симптоматика.
Геморрагические инсульты развиваются стремительно, летальность при них – высокая. Характерно появление рвоты, судорог, больные нередко теряют сознание и могут впасть в кому.
Инсульт при беременности: последствия для ребенка
Острое нарушение мозгового кровообращения – это тяжелое ургентное состояние, тем более, если речь идет о беременной женщине. Главная задача – как можно скорее стабилизировать состояние больной, чтобы сохранить жизнь не только матери, но и плода. К сожалению, при инсульте изменения в материнском организме бывают настолько тяжелые, что сохранить жизнь плода удается далеко не всегда. Инсульт у матери повышает риск внутриутробной гибели плода.
Но и в том случае, если ребенок остался жив, необходимо помнить, о возможном тератогенном эффекте диагностических процедур и лекарственных средств, использовавшихся для лечения инсульта.
Поэтому дети, родившиеся в этих условиях, нуждается в особом внимании неонатологов, педиатров, невропатологов и кардиологов.
Геморрагический инсульт во время беременности
Геморрагический инсульт – это острое нетравматологическое кровотечение, вызванное нарушением целостности сосудов мозга.
Разновидностями геморрагического инсульта являются:
- паренхиматозное кровотечение (кровоизлияние в вещество головного мозга)
- субарахноидальное кровотечение (кровоизлияние в полость между мягкой и паутинной мозговыми оболочками);
- кровотечение в желудочки головного мозга.
Чаще других возникает субарахноидальное кровоизлияние.
Наиболее частая причина геморрагического инсульта – патологии сосудистой системы головного мозга:
- различные системные васкулиты;
- ревматическая патология (узелковый периартериит, системная красная волчанка);
- амилоидоз сосудов головного мозга;
- ангиит при наркомании;
- врожденные аномалии строения сосудистого русла головного мозга.
В результате стенка сосуда истончается и теряет эластичность, образуется аневризма сосуда, которая легко травмируется и разрывается.
Беременность, согласно ряду авторов, является предрасполагающим фактором к разрыву аномальных сосудов и провоцированию инсульта, но единого мнения по этому вопросу нет.
Геморрагический инсульт на 7 месяце беременности (III триместр), чаще всего провоцируется разрывом истонченных стенок сосудов. Риск геморрагического инсульта также высок после кесарева сечения и в первые несколько суток после родов, что объясняется колебаниями ОЦК.
Лечение при аневризмах сосудов головного мозга – хирургическое. Это сокращает риск рецидивов инсульта и уменьшает летальность.
После операции, осуществляют вагинальное родоразрешение с выключением потуг и наложением щипцов. Способ обезболивания определяет анестезиолог.
Реабилитация беременной после инсульта
Насколько эффективно и в каком объёме произойдет восстановление функций организма, утраченных после ОНМК, зависит от:
- типа патологии;
- степени повреждения головного мозга;
- оперативности и своевременности реабилитационных мероприятий.
Реабилитационная программа подбирается каждому больному индивидуально. Она состоит из нескольких этапов:
- ранняя реабилитация в стационаре, целью ее является профилактика возможных осложнений,
- реабилитация в санатории;
- реабилитация в домашних условиях
Реабилитация в санатории и дома ведется по нескольким направлениям:
- Неврологическая реабилитация. Лечащий врач наблюдает за процессом восстановления в течение всего периода реабилитации, осматривает пациента, корректирует схемы лечения
- Логопедическая реабилитация. Логопед помогает восстановить навыки устной речи, учит заново модулировать интонации голоса. При систематических занятиях восстанавливаются нейронные связи, возобновляется способность к разговорной речи.
- Эрготерапевтическая реабилитация. Эрготерапевт обучает пациентов обычным, но крайне необходимым в повседневной жизни вещам: одеваться, расчесываться, завязывать шнурки. Эрготерапевты используют в реабилитационной практике зеркальную, песочную терапию, работу с мелкими вещами.
- Психологическая реабилитация. Роль психолога в общей программе возвратить веру больной в свои силы, не дать замкнуться на своем несчастье.
Кроме этого с пациенткой работает инструктор ЛФК. При необходимости ее осматривают врачи других специальностей (кардиолог, гинеколог).
Светлана Александрова, кардиолог, специально для Mirmam.pro
Полезное видео
Учащенное сердцебиение при беременности

Пороки сердца и беременность

Заболевания сердечно-сосудистой системы и беременность

Синусовая аритмия сердца при беременности
Источник