Инсульт после приема антибиотиков

 О некоторых наиболее опасных последствиях самостоятельного приёма популярных таблеток «АиФ» узнал у профессора кафедры госпитальной терапии Первого МГМУ им. Сеченова Сергея Яковлева.
О некоторых наиболее опасных последствиях самостоятельного приёма популярных таблеток «АиФ» узнал у профессора кафедры госпитальной терапии Первого МГМУ им. Сеченова Сергея Яковлева.
Капли в нос, лекарства от кашля
Многие лекарства от простуды содержат растительные компоненты. Нужно быть аккуратными при назначении таких препаратов людям с бронхиальной астмой и другими аллергическими заболеваниями. Достаточно часто течение бронхиальной астмы ухудшается при приёме различных травяных противокашлевых, отхаркивающих средств. Следует также помнить, что противокашлевые препараты могут замедлить выздоровление при острых бронхолёгочных инфекциях — бронхите, пневмонии: подавление кашля тормозит очищение бронхов от патогенных микробов. Капли в нос при длительном бесконтрольном приёме могут вызывать атрофию слизистой носа, что грозит хроническими лор-заболеваниями. Вдобавок у гипертоников при бесконтрольном приёме капель в нос может снижаться действие гипотензивных средств, а давление в итоге — повышаться.

Обезболивающие
Почти всегда мы назначаем их себе сами. Самое популярное жаропонижающее и обезболивающее — парацетамол. Часто им снижают температуру, но не смотрят на максимально разрешённую суточную дозу и принимают больше 3 дней. В результате чего может развиться острое токсическое повреждение печени — лекарственный гепатит, иногда с тяжёлой печёночной недостаточностью.
Обезболивающие из группы нестероидных противовоспалительных препаратов (НПВП) — диклофенак, ибупрофен, кеторолак, индометацин и т. п., которыми часто лечат головную боль, боль в суставах, позвоночнике, не стоит принимать самостоятельно больше 2–3 дней. Если боль не проходит, нужно обратиться к врачу. Одно из наиболее частых осложнений — эрозийно-язвенные поражения желудочно-кишечного тракта. Человек выпил таблетку — не помогло, принял 2–3, не прочитав инструкцию, и заработал язву или ещё хуже — кровотечение из этой язвы.
У пациентов с бронхиальной астмой приём НПВП может провоцировать астматические приступы. НПВП, в частности обезболивающие, снижают действие гипотензивных препаратов — это нужно учитывать гипертоникам. Все НПВП могут вызвать острое лекарственное поражение печени или почек, иногда тяжёлое, хотя риск этих осложнений различается между препаратами этой группы. В последние годы появились данные, что регулярный приём некоторых НПВП повышает риск развития острого инфаркта миокарда и ишемического инсульта.

Таблетки от давления
Гипертонию немало людей лечат самостоятельно. Померил давление — пошёл в аптеку, купил таблетки как у соседа. Обычно это препараты из группы ингибиторов ангиотензинпревращающего фермента (эналаприл, каптоприл и др.). Их и сами доктора назначают чаще всего. Перед приёмом нужно убедиться, что нет заболеваний почек, которые могут никак не проявляться. Иначе лекарство станет катализатором болезни. Если есть двусторонний стеноз почечных артерий, то приём препарата может привести к резкому снижению давления, вплоть до потери сознания и угрозы жизни. Такие препараты способны повышать уровень креатинина. Это чревато серьёзными осложнениями при недиагностированных заболеваниях почек. У пациента может развиться почечная недостаточность с задержкой мочи и всех шлаков в организме, что тоже смертельно опасно.
По современным рекомендациям доктора уходят от назначения коротко действующих препаратов (каптоприл, нифедипин и др.). Они быстро снижают давление, но через час-два давление опять резко повышается, что может приводить к инсультам и инфарктам. Предпочтительнее препараты, которые снижают давление плавно, длительно и принимаются 1–2 раза в день.
Статины — лекарства, снижающие холестерин, тоже можно свободно купить в аптеке. Доказано: снижение холестерина и нормализация липидов способствуют снижению риска развития острого инфаркта миокарда, инсульта, некоторых заболеваний артерий. Однако при самоназначении и бесконтрольном приёме статинов может развиться повреждение печени, тяжёлое поражение мышц. Установлена связь между длительным применением статинов и серьёзными поражениями головного мозга — снижением памяти, нарушением мышления, вплоть до деменции. Не всем пациентам следует лечиться статинами, иногда риски осложнений превышают потенциальную пользу. Безопаснее снизить повышенный холестерин диетой и физической активностью.
Антибиотики
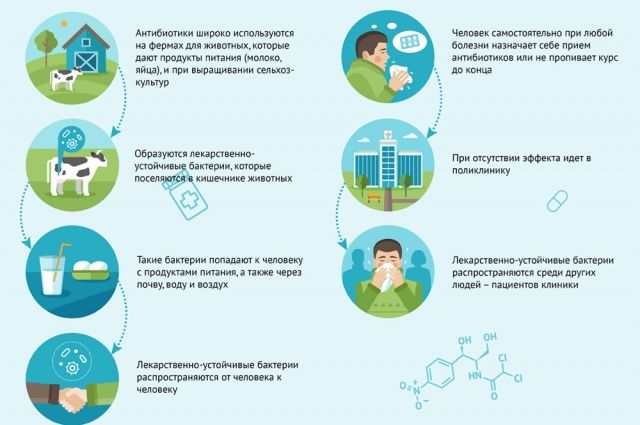
Некоторые антибиотики из группы макролидов (азитромицин, кларитромицин) и фторхинолонов (левофлоксацин, моксифлоксацин) противопоказаны людям с болезнями сердца, так как могут вызывать опасные аритмии, особенно при одновременном приёме с некоторыми лекарствами от аллергии, противогрибковыми. Часто назначаемые в амбулаторной практике амоксициллин/клавуланат или азитромицин могут вызвать поражение печени. Фторхинолоны, макролиды способны угнетать функцию ЦНС, снижая внимание, реакцию. Приём их несовместим с вождением автомобиля. Но предупреждений об этом мы не найдём в инструкции к антибиотику. В последние годы стали актуальны тяжёлая диарея и колит, вызванные клостридиями. И все антибиотики при неправильном приёме способны вызывать устойчивость микроорганизмов — в следующий раз они могут просто не помочь.
Таблетки «от живота»
Самые популярные среди них — это спазмолитики типа но-шпы, дротаверина и аналогов. Они могут маскировать серьёзные хирургические ситуации, которые называются «острый живот»: острый аппендицит, острый холецистит, которые нужно лечить под наблюдением хирурга, возможно, даже оперировать. Если снимать боль таблетками, можно запустить хирургическую патологию до крайне опасного состояния — воспаления брюшины, или перитонита, что несёт прямую угрозу жизни. И не стоит забывать, что столь любимый всеми активированный уголь может абсорбировать не только токсины, но и прочие вещества, в том числе таблетки. Так что их действие может снижаться при одновременном приёме с абсорбентом.
Источник
Автор: д-р Меркола
Прием антибиотиков в течение длительного времени в среднем возрасте или позже может увеличить риск развития сердечно-сосудистых заболеваний у женщин.
Вывод из исследования, опубликованного в Европейском журнале сердца, показал, что женщины в возрасте от 60 и старше, которые принимали антибиотики в течение двух или более месяцев, имели значительно повышенный риск развития сердечно-сосудистых заболеваний, в том числе инфаркта и инсульта, по сравнению с женщинами, которые их не принимали.
Согласно пресс-релизу исследователей, результаты подтверждались даже после поправок на другие связанные с этим факторы, такие как ожирение, другие хронические заболевания, рацион и образ жизни. Воздействие антибиотиков приводит к изменениям в кишечной микрофлоре в долгосрочной перспективе, которые могут влиять на риск развития сердечно-сосудистых заболеваний.
Прием антибиотиков подвергает сердце риску
Хотя прием антибиотиков у молодых взрослых в возрасте от 20 до 39 лет не был связан с рисками для сердца, женщины старше 60, которые делали это в течение двух или более месяцев, были на 32% более склонны к развитию сердечно-сосудистых заболеваний, чем женщины, которые их не использовали.
В целом, среди женщин в возрасте, которые принимают антибиотики в течение двух или более месяцев, у 6 из 1000 разовьются сердечно-сосудистые заболевания, по сравнению с 3 из 1000 тех, которые этого не делают. Женщины в среднем возрасте (от 40 до 59 лет), которые принимали препараты дольше двух месяцев, также имели на 28% более высокий риск развития сердечно-сосудистых заболеваний.
Женщины чаще всего принимают антибиотики при инфекциях дыхательных и мочевых путей и проблемах с зубами, хотя результаты подтверждались даже после того, как причины использования были учтены. Ведущий автор исследования Лу Ци, директор Центра исследования ожирения в Университете Тьюлейн в Новом Орлеане, сказал в пресс-релизе:
«Исследуя продолжительность приема антибиотиков на различных стадиях взрослой жизни мы обнаружили связь между долгосрочным использованием в зрелом возрасте и дальнейшей жизни и повышенным риском инсульта и сердечно-сосудистых заболеваний в течение следующих восьми лет.
По мере старения, этим женщинам чаще требуются большие дозы, и иногда их прием занимает дольше времени, что свидетельствует о том, что кумулятивный эффект может быть причиной укрепления связи между приемом антибиотиков и сердечно-сосудистыми заболеваниями в старшем возрасте».
Роль антибиотиков в уничтожении полезных бактерий кишечника также подчеркивается в качестве вероятной причины повышенного риска проблем с сердцем. «Прием антибиотиков является наиболее важным фактором в изменении баланса микроорганизмов в кишечнике. Предыдущие исследования показали связь между изменениями в микробной среде кишечника и воспалением и сужением кровеносных сосудов, инсультом и болезнями сердца», сказал Ци.
Как здоровье кишечника связано с сердцем?
Все более распространяется знание о том, что антибиотики являются врагом для здоровья вашего кишечника, настолько, что даже крупные аптеки могут предложить вам добавить пробиотики (хорошие бактерии) к рецепту на антибиотики, чтобы защитить ваш кишечник.
Одним из рисков, связанных с приемом антибиотиков является то, что они могут позволить вредным бактериям, вирусам и другим микроорганизмам процветать в кишечнике, что может навредить вашему сердцу.
К примеру, когда бактерии в кишечнике расщепляют лецитин, жир, содержащийся в мясе, яйцах, молочных и других продуктах животного происхождения, хлебобулочных изделиях и пищевых добавках, а также его метаболит холин, это приводит к созданию побочного продукта под названием триметиламиноксид или ТМАО.
TMAO способствует отложению бляшек внутри артерий (атеросклероз), и чем больше TMAO у вас в крови, тем выше риск развития заболеваний сердца. Пока не ясно, какие типы кишечных бактерий приводят к образованию TMAO, но предполагается, что пробиотики могут смягчить эффект и тем самым помочь предотвратить болезни сердца.
Другое исследование, опубликованное в журнале «Атеросклероз» обнаружило, что пациенты с необъяснимо высоким содержанием артериальных бляшек, в зависимости от возраста и факторов риска атеросклероза имели более высокие уровни TMAO, п-крезил сульфата, п-крезил глюкуронида и фенилацетилглутамина – метаболитов, продуцируемых некоторыми кишечными микробами.
С другой стороны, люди с неожиданно небольшим количеством бляшек, несмотря на традиционные факторы риска, имели более низкие уровни этих продуктов метаболизма. Эти различия не могут быть объяснены функцией почек или плохим питанием.
Скорее, между группами есть разница в кишечном микробиоме. Исследователи отметили, что «кишечный микробиом играет важную роль в развитии атеросклероза. Эти результаты предполагают возможность разработки новых подходов к лечению атеросклероза, таких как фекальные трансплантации и пробиотики».
Некоторые антибиотики могут привести к смертельному повреждению сердца
Один класс антибиотиков, известный как фторхинолоны, может нанести вред вашему сердцу, вызывая повышенный риск разрывов в кровеносных сосудах аорты. Аорта – это главная артерия в вашем теле, которая поставляет насыщенную кислородом кровь в кровеносную систему.
В декабре 2018 года, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) предупредило о том, что фторхинолоны, принимаемые перорально или путем инъекции, могут привести к повреждению или разрывам аневризмов аорты, результатом которых может стать серьезное кровотечение или смерть.
Риск настолько велик, что FDA советуют специалистам в области здравоохранения избегать назначений таких препаратов, в том числе торговых марок CIPRO и Levaquin, людям, у которых есть аневризма аорты или которые подвержены ее риску, в том числе пациентам с атеросклерозом периферийных сосудов, гипертонией, определенными генетическими болезнями, такими как синдром Марфана и Элерса-Данло, и пожилым пациентам.
Долгосрочный прием антибиотиков связывается с развитием полипов толстой кишки
Изменения в кишечнике, которые происходят из-за антибиотиков, также могут влиять на риск развития рака. В 2014 году исследователи связали их прием с несколько повышенным риском (8-11%) развития колоректального рака, также известного как рак толстой кишки, возможно, из-за изменений в кишечном микробиоме.
Аналогичным образом, предыдущие исследования также показали, что люди с меньшим бактериальным разнообразием в желудочно-кишечном тракте более склонны к развитию рака толстой кишки. Тогда, в 2017 году, исследование, опубликованное в журнале Gut, показало, что женщины, которые принимали антибиотики в течение двух или более месяцев, имели повышенный риск развития полипов толстой кишки.
В частности, те, кто принимал препараты в общей сложности не менее двух месяцев в возрасте от 20 до 30 лет, имели на 36% более высокий риск полипов по сравнению с теми, кто их не принимал. Среди женщин, которые использовали препараты продолжительное время на пятом и шестом десятке, риск полипов увеличивался на 69%.
Прием антибиотиков в течение даже 15 дней в любом возрасте связан с повышенным риском развития полипов. Исследователи отметили, что они «коренным образом изменяют кишечный микробиом, ограничивая разнообразие и количество бактерий и снижая сопротивление враждебным микробам».
При приеме антибиотиков «чем непродолжительнее, тем лучше»
Антибиотики спасают жизни при правильном использовании, но пользу нужно тщательно соотнести с рисками, которые могут возникнуть как в краткосрочной, так и в долгосрочной перспективе.
Антибиотики для лечения острых респираторных заболеваний чаще всего выписываются неправомерно, что интересно, так как упомянутое исследование также показало, что респираторные инфекции являются распространенной причиной, по которой пожилые женщины принимали антибиотики в течение длительного периода времени. Вирусы, против которых они бесполезны, обычно вызывают инфекции верхних дыхательных путей.
За короткий период, 20% взрослых, которым прописываются антибиотики в больнице, испытывали неблагоприятные побочные эффекты, 20% которых проявлялись у пациентов, которые не нуждались в них в первую очередь.
Кроме того, каждые дополнительные 10 дней антибактериальной терапии привели к 3% повышению риска связанных с ней проблем со здоровьем, поэтому чем дольше принимаются антибиотики, тем с большей вероятностью разовьются побочные эффекты.
Кроме того, только один курс антибиотиков отрицательно изменяет микробиом на срок до одного года, и именно поэтому крайне важно использовать их только когда это абсолютно необходимо. На самом деле, предыдущие исследования Ци и его коллег обнаружили, что один курс приводит к долгосрочным побочным эффектам для здоровья кишечника и повышает риск устойчивости к ним.
Прием антибиотиков не менее двух месяцев также увеличивает риск смерти от всех причин на 27% среди пожилых женщин, по сравнению с женщинами, которые не принимали препараты. Женщины, принимающие их продолжительное время, также имели на 58% более высокий риск смерти из-за проблем с сердцем.
Как сказал Ци об упомянутой научной работе, «Наше исследование показывает, что антибиотики следует принимать только когда они абсолютно необходимы. Учитывая потенциально кумулятивные неблагоприятные последствия, чем короче время приема, тем лучше».
Устойчивые к антибиотикам болезни находятся на подъеме
Можно утверждать, что наибольший риск использования антибиотиков – распространение устойчивых к ним болезней. Каждый год по крайней мере 2 миллиона американцев заражаются устойчивыми к лекарствам инфекциями и 23000 умирают в результате этого. Множество других людей умирают от болезней, которые были осложнены устойчивыми к антибиотикам инфекциями.
Во всем мире, 700000 человек ежегодно умирают из-за устойчивых к антибиотикам штаммам заболевания, и считается, что больше людей будет затронуто этими заболеваниями, чем раком к 2050 году. Уже сейчас десятки тысяч американцев могут быть уязвимы для угрожающих жизни инфекций после операции или химиотерапии из-за устойчивости к антибиотикам.
Одно исследование показало, что до 50,9% патогенов, которые вызывают хирургические инфекции, и 26,8% из тех, которые вызывают инфекции после химиотерапии, уже устойчивы к обычным антибиотикам. Если их эффективность падает даже на 10%, то это может привести еще к 40000 инфекций и 2100 дополнительных случаев смерти после операции и химиотерапии каждый год.
Снижение эффективности на 30% может означать еще 120000 инфекций и 6300 смертей в год, пришли к выводу исследователи. Еще хуже то, что, если эффективность антибиотика снижается на 70%, в результате в США произойдет на 280000 больше инфекций и более 15000 смертей.
Для защиты вашего сердца, кишечника и общего состояния здоровья, важно тщательно взвесить, действительно ли необходим курс антибиотиков, который вы принимаете. При этом сельское хозяйство остается движущей силой всплеска устойчивых к антибиотикам штаммов заболеваний, из-за скота, живущего на концентрированных операциях по кормлению животных (CAFO), а также из-за распыления антибиотиков в качестве пестицидов на таких культурах, как цитрусовые.
Чтобы защитить себя, выбирайте свободные от антибиотиков органические продукты питания и используйте антибиотики для медицинских целей только в случае необходимости.
Если вам нужно принимать их, добавьте традиционно ферментированные и культивируемые продукты в свой рацион, чтобы оптимизировать флору кишечника, а также подумайте об приеме пробиотиков на основе спор, которые являются частью группы производных микроба под названием Bacillus, который значительно увеличит вашу иммунную толерантность.
Я также рекомендую принимать полезные дрожжи сахаромицеты буларди после окончания курса антибиотиков, чтобы предотвратить вторичные осложнения от лечения ими, такие как понос.
Источник
Ни для кого не секрет, что прием антибиотиков не только избавляет человека от болезнетворных бактерий, но и в то же время наносит его здоровью некоторый вред. Виной тому то, что антибактериальные средства убивают не только патогенные микроорганизмы, но и полезную микрофлору, населяющую кишечник. К тому же от химических составляющих таблеток страдают также почки и печень, поскольку через них происходит процесс вывода лекарственных средств из организма. В нашей сегодняшней статье мы рассмотрим, как чувствует себя человек после антибиотиков и процесс восстановление и очищения организма после их приема.
Очищение организма после антибиотиков
Для очищения организма после антибиотиков, в первую очередь, необходимо почистить кишечника. Для этого рекомендуется принимать ежедневно утром 2 таблетки активированного угля. Очищению кишечника также способствует стакан кипяченой воды, выпитой натощак.
Если антибиотики принимать длительно, может произойти их задержание в виде солей во всех тканях организма. Для того, чтобы перевести соли в шлаки, нужно развести 1 ч.л. меда и 1 ч.л. яблочного уксуса в 1 стакане воды и затем для выведения шлаков выпивать вечером по 1 стакану кефира.
При частом и длительном употреблении антибиотиков нередко происходит нарушение нормальной микрофлоры кишечника, которую обязательно следует восстановить, поскольку здоровый кишечник — залог крепкого иммунитета.
Восстановление микрофлоры после антибиотиков возможно с помощью употребления натуральных кисломолочных продуктов, заквасок (Наринэ, Эвиталия), а также пробиотиков (бифиформ, бифидумабктериин, ацилакт) и пребиотиков (лактофильтрум).
Кроме этого, в качестве эффективного средства восстановления микрофлоры кишечника используется земляная груша – топинамбур, в которой содержится инулин, способствующий тому, чтобы приживались хорошие бактерии и другие полезные продукты.
Если антибиотики из организма не выводятся, то происходит их преобразование в токсины, отравляющие организм. Очистить организм от этих токсинов можно с помощью приема антиоксидантов, содержание которых в большом количестве отмечается в сливе, клюкве, чернике, фундуке, миндале, грецком орехе, фасоли, петрушке и какао.
Следовательно, для очищения организма от антибиотиков необходимо употребление этих полезных продуктов. К антиоксидантам относятся пищевые добавки в виде пектина, аскорбиновой кислоты и лимонной кислоты. Среди лекарственных средств помогут вывести токсины и вредные вещества из организма такие препараты, как Энтеросгель и Полисорб.
Выведению антибиотиков из организма также способствует принятие сборов из различных трав, которые можно приобрести в аптеке. Если через день чередовать урологический и грудной сбор, можно очистить организм от шлаков, скопившихся в тканях дыхательной системы.
В качестве универсального средства очистки организма выступает употребление чая из крапивы. 2 ст.л. измельченной крапивы нужно залить 2 л кипятка, настоять, остудить и пить настой в течение дня. Если пить такой настой на протяжении 2 недель, организм полностью очистится от действия антибактериальных средств.
Очищению организма после приема антибиотиков способствует посещение сауны или бани. Но помните, что подобные процедуры разрешены только после того, как температура тела нормализуется.
Восстановление организма после антибиотиков
Антибиотиками, прежде всего, наносится вред иммунной системе и печени. Для восстановления организма после антибиотиков необходимо соблюдение диеты, во время которой нужно стараться избегать употребления жирного, жареного, копченого, спиртного. Следует отдать предпочтение легким белкам. Чтобы поддержать работу печени, следует употреблять больше меда.
В период восстановления сил после приема лекарств полезно есть каши, которые богаты клетчаткой, обладающей способностью очищения стенок кишечника и избавления организма от шлаков. Особенно хорошо влияет на кишечник овсяная каша. Также врачи рекомендуют принимать больше жидкости (до 2-2.5 л в день).
Восстановление иммунитета после антибиотиков
Восстановлению иммунитета после приема антибиотиков способствует принятие природных лекарственных средств, таких как женьшень, лимонник, элеутерококк, настойка эхинацеи. На сегодняшний день пользуется популярностью зеленый чай и отвары лекарственных растений.
Для повышения иммунитета рекомендуется включить в свой рацион продукты, богатые витамином С. К ним относятся цитрусовые плоды, особенно грейпфрут. Чтобы успешно восстановить иммунитет, можно начать прием специальных гомеопатических препаратов, значительно повышающих сопротивляемость человеческого организма микробам и вирусам.
Лечение молочницы после приема антибиотиков
Для устранения молочницы после приема антибиотиков рекомендуется:
— использование вагинальных мазей или свечей для местного лечения;
— применение биологических препаратов;
— прием кисломолочных продуктов.
Если после приема антибиотиков у вас возникло подозрение на молочницу, рекомендуется, прежде всего, обратиться к гинекологу для уточнения диагноза. При выраженной симптоматике недуга назначаются свечи или кремы для местного применения и препараты, предназначенные для приема внутрь.
Самыми эффективными лекарствами являются средства на основе флуконазола, к примеру, «Медофлюкон», «Дифлюкан», «Форкан», «Микосист» и пр. Альтернативой являются лекарства с итраконазолом, например, «Орунгал». Если течение заболевания не очень тяжелое, достаточно будет однократного приема 150 мг препарата. При рецидивирующем хроническом течении врач может прописать и более длительный курс лечения.
Источник
