Инсульт от артериальной гипертензии история

Проблемы с сердечно-сосудистой системой есть у большинства людей в различной степени тяжести. Они приводят к повышению давления и развитию гипертонической болезни. На этом фоне у человека начинают изнашиваться сосуды и со временем возникают осложнения, такие как инсульт. Резкий скачок давления чаще всего провоцирует его геморрагическую форму, а постепенное развитие патологии приводит к ишемии (нехватки питания) мозговых тканей. Остановить патологический процесс можно, если своевременно узнать о том, что связывает артериальное давление и инсульт и убрать возможные факторы риска.
 Гипертония и инсульт часто идут рука об руку, так как постоянное воздействие давления снижает степень эластичности сосудов. Их стенки истончаются и на них возникают трещины и разрастаются атеросклеротические бляшки. Они нарушает кровоток, вследствие чего тканям не хватает питания и начинается некроз. Любой резкий скачок давления в такой ситуации может стать причиной отрыва бляшки. Она способна полностью перекрыть кровоток или разорвать стенку сосуда.
Гипертония и инсульт часто идут рука об руку, так как постоянное воздействие давления снижает степень эластичности сосудов. Их стенки истончаются и на них возникают трещины и разрастаются атеросклеротические бляшки. Они нарушает кровоток, вследствие чего тканям не хватает питания и начинается некроз. Любой резкий скачок давления в такой ситуации может стать причиной отрыва бляшки. Она способна полностью перекрыть кровоток или разорвать стенку сосуда.
Геморрагическая форма инсульта, вызванная гипертонией, представляет собой разрыв церебрального сосуда. Из него в головной мозг поступает до 50 и более мл. крови, которая сгущается, отодвигает окружающие ткани и формирует гематому. Если больному не была оказана помощь в течение 3-4 часов с момента прорыва стенки сосуда, то пораженные участки начинают умирать. Такой процесс, в основном, приводит к смерти и тяжелой степени инвалидности.
Длительное течение гипертонической болезни зачастую приводит к ишемическому инсульту. Связано это с постепенным изнашиванием и закупоркой сосудов из-за воздействия давления, вследствие чего нарушается мозговое кровообращение. Длительное развитие ишемического инсульта приводит к омертвлению клеток головного мозга и постепенной утрате трудоспособности.
При каком давлении может быть инсульт – ответить непросто, ведь он может развиться даже при гипотонии из-за отрицательного влияния на сосуды. Однако стартовой точкой проявления болезни часто становится гипертонический криз. Он представляет собой состояние, при котором у человека резко повышается давление свыше 180/140 мм рт. ст. Такой скачек приводит к разрыву сосудов и кровоизлиянию в головной мозг.
Факторы риска
Очень высокое давление фактически всегда приводит человека в больницу. После обследования врач сможет сказать, насколько велики шансы возникновения инсульта из-за развития гипертонической болезни. В своих прогнозах он ориентируется на такие факторы:
- Возраст больного. Опасная грань у мужчин – после 55 лет, а у женщин — 65.
- Вес. Избыточная масса тела является важным причинным фактором закупорки сосудов.
- Наследственность. Если в семье были люди с инсультами и гипертонией, то шансы значительно повышаются.
- Количество холестерина в крови. Плохим показателем считается от 6,5 ммоль/л. и выше.
- Злоупотребление вредными привычками. Курение, алкоголизм, наркомания отрицательно влияют на сосуды и организм в целом.
- Сидячий образ жизни. Низкая физическая активность приводит к появлению лишнего веса и развитию других патологий.
- Эндокринные сбои, например, сахарный диабет. Высокая концентрация сахара разрушает сосуды, что в совокупности с гипертонией может быстро привести к инсульту.

После выявления артериальной гипертензии и факторов, провоцирующих развитие инсульта, врач может оценить степень риска, а именно:
- Первая. У больного нет провоцирующих факторов или есть, но не более 1. Шансы на развитие болезни оценить сложно, обычно они не превышают 10% в последующие 10 лет жизни.
- Вторая. Врач нашел 1-2 фактора, влияющих на развитие болезни. В ближайшие 10 лет жизни шанс развития инсульта равен 15-20%.
- Третья. Человек имеет 3 причинных фактора и шанс развития патологии в ближайшие годы равен 20-30%.
- Четвертая. У больного выявлено от 4 факторов. Согласно статистическим данным, шансы на развитие различных осложнений, в том числе и инсульта, в ближайшие 10 лет жизни равны 30% и выше.
Особенности гипертонических инсультов
Артериальное давление и гипертонический инсульт имеют прямую взаимосвязь, и многие люди об этом узнали на своем опыте. Если своевременно не начать лечение, то очаги нарушенного кровообращения в головном мозге будут влиять на возникновение определенной неврологической симптоматики. В каждом отдельном случае у больных проявляется гипертонический инсульт по-своему. Всего можно выделить 4 формы болезни:
- Первая форма. Больной теряет сознание на короткий промежуток времени и у него возникают сбои в координации движений. Иногда проявляется нарушения зрения, например, двоение в глазах.
- Вторая форма. У человека ослабевают мышцы, и теряется чувствительность с одной стороны тела.
- Третья форма. В этом случае полностью парализуется половина тела, и возникают бульбарные нарушения.
- Четвертая форма. Возникает она при сильнейшем кровоизлиянии. Больной теряет сознание, при отсутствии помощи возможен скорый летальный исход вследствие серьезного нарушения мозговых функций.
Признаки инсульта в зависимости от локализации
Артериальное давление и прочие провоцирующие факторы вызывают гипертонический инсульт. Проявляется он в зависимости от расположения очага поражения, но  во время приступа следующие симптомы возникают чаще всего:
во время приступа следующие симптомы возникают чаще всего:
- острая головная боль;
- потеря сознания (устойчивая или кратковременная);
- сбои в дыхательной системе;
- тошнота вплоть до рвоты;
- уменьшение частоты сердечных сокращений;
- покраснение лица.
Среди очаговых проявлений можно выделить наиболее распространенные:
- параличи;
- проблемы с речью;
- нарушения функций тазовых органов.
Если во время кровоизлияния задевается мозговой ствол, то возникают такие симптомы:
- сужение зрачков;
- судорожные приступы;
- расстройства дыхания по типу Чейна-Стокса;
- поражение черепно-мозговых нервов.
- признаки повреждения пирамидных путей.
При повреждении мозжечка из-за гипертонического инсульта у больного не возникает ослабление или парализация мышц, но часто проявляются такие признаки:
- постоянная рвота;
- боль в области затылка;
- расстройство координации движений;
- непроизвольное движение глаз на высокой частоте (нистагм);
- затвердение затылочных мышц.
Гипертонический инсульт может начаться внезапно или после предвестников, например, перед приступом больные иногда мучаются от головной боли и сильного головокружения.

Причины развития
Гипертонический инсульт, в большинстве случаев, возникает по таким причинам:
- Короткий спазм церебральных сосудов. Он проявляется в виде выпадения функций определенного участка мозга. Обычно такое явление быстро проходит, не оставляя следов, но периодически повторяется.
- Длительный спазм церебральных сосудов. Из-за него нарушается целостность стенок артерий, и возникают мелкоочаговые кровоизлияния. Расстройство функций пораженного отдела мозга в этом случае более продолжительное и может оставлять свои последствия.
- Тромбоз. Он является частой причиной гипертонического инсульта и возникает на фоне развития атеросклероза церебральных сосудов. Сужение артерий из-за высокого давления лишь ускоряет процесс.
Артериальное давление оказывает воздействие на мозговые сосуды. Их состояние ухудшается, на этом фоне развивается атеросклероз. Если длительное время не обращать внимания на это, то вскоре может проявиться гипертонический инсульт. Он развивается крайне быстро и может привести к летальному исходу за считаные часы, поэтому лучше своевременно заниматься лечением.
Источник
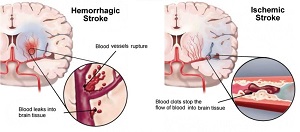
Что общего?
Артериальная гипертония (АГ) – самая частая причина развития цереброваскулярных (мозговых) заболеваний.
Важное место среди мозговых осложнений занимают инсульты и транзиторные ишемические атаки (ТИА). Риск развития инсультов увеличивается с возрастом, однако, в 1/3 случаев инсульты развиваются у больных моложе 65 лет.
Эффективное лечение АГ позволяет очень существенно снизить риск развития мозговых осложнений.
Что такое инсульт?
Инсульт – это форма сердечно-сосудистой патологии, при которой поражаются артерии, кровоснабжающие головной мозг. Причиной инсульта является закупорка кровеносного сосуда атеросклеротической бляшкой или тромбом, что приводит к расстройству кровообращения мозга. Около 80% инсультов вызваны закупоркой артерий (ишемический инсульт), а остальные – кровоизлиянием в мозг или в его оболочки (геморрагический инсульт).
Какие меры помогут предотвратить развитие мозговых осложнений?
Устранение факторов риска, приводящих к инсульту. Риск развития инсульта снижается у больных с хорошо контролируемой АГ, что означает: постоянный прием препаратов, достижение целевого АД (менее 140/90 мм.рт.ст.), хорошее самочувствие пациента.
Какие заболевания способствуют развитию инсульта?
Артериальная гипертония – наиболее частая и важная причина инсультов, независимо от возраста.
Сахарный диабет. Больные сахарным диабетом часто имеют артериальную гипертонию, гиперхолестеринемию и ожирение, что еще в большей степени увеличивает риск развития инсульта. Ишемическая болезнь сердца.
Особенно частыми причинами инсультов у больных с ИБС являются нарушения ритма (мерцательная аритмия, экстрасистолия).
Транзиторные ишемические атаки. Выявление, предотвращение и лечение ТИА может снизить риск большинства инсультов. Очень важно вовремя диагностировать ТИА.
Поражение сонных артерий. Сонные (каротидные) артерии расположены на шее и питают головной мозг. При атеросклеротическом поражении этих сосудов сужается их просвет, что ухудшает кровообращение мозга. Закупорка каротидных артерий атеросклеротической бляшкой может привести к развитию инсульта.
Курение и алкоголь. Курение и злоупотребление алкоголем являются не только вредными привычками, но и факторами риска развития тяжелых сердечно-сосудистых осложнений.
Каковы ранние предвестники инсульта?
Транзиторные ишемические атаки (кратковременные нарушения мозгового кровообращения) являются предвестниками инсульта и могут наблюдаться за дни, недели и месяцы до инсульта. Причиной ТИА является частичная закупорка сосуда, в результате которой часть мозга не получает достаточного количества крови. Более 75% ТИА длятся менее 5 минут, в среднем – одну минуту. В отличие от инсульта при ТИА тромб самостоятельно растворяется, и симптомы исчезают. У пациентов, перенесших ТИА, риск развития инсультов повышается в 9 раз.
Как предотвратить инсульт?
Регулярно проверяйте свое АД. Если оно постоянно повышено, обратитесь к врачу, который подберет Вам соответствующее лечение. Ограничьте употребление поваренной соли. Необходимо полностью отказаться от курения и ограничить количество употребляемого алкоголя. Если у Вас имеется сахарный диабет, повышенный уровень холестерина, нарушение ритма сердца (перебои, приступы сердцебиения), Ваш врач должен назначить Вам эффективные препараты для лечения этих состояний. Регулярные физические упражнения должны стать важным элементом Вашей повседневной жизни.
Каковы первые симптомы развития мозговых осложнений?
Зная первые симптомы мозговых осложнений (инсульт и ТИА), Вы можете спасти свою жизнь. Тревожными первыми признаками, свидетельствующими о возможном инсульте, являются:
- внезапное онемение или слабость мышц лица, рук, ног, особенно на одной стороне тела;
- внезапная спутанность сознания, нарушение речи;
- внезапное нарушение зрения одного или обоих глаз;
- внезапное нарушение походки, координации, равновесия, головокружение; внезапная сильная головная боль неизвестной причины.
Не игнорируйте эти симптомы, даже если они исчезли! Срочно обращайтесь к врачу! Экстренная медицинская помощь имеет очень важное значение, поскольку некоторые лекарства против инсульта помогают только в тех случаях, когда правильный диагноз и лечение начато через относительно короткое время после возникновения инсульта.
Источник
Р. Вирхов
Инсульт является актуальнейшей медико-социальной проблемой во всем мире и в России в силу своей распространенности и тяжких последствий. В нашей стране каждые 1,5 мин. впервые развивается инсульт у одного человека, а в год происходит не менее 450 тыс. новых случаев данного заболевания [1]. Стоимость лечения одного больного с инсультом в России составляет 127 тыс. руб. в год. Из выживших 15–30% остаются инвалидами, что является тяжелым последствием не только для самих пациентов, но их окружения. Вследствие этого профилактика первичного и предупреждение повторного инсульта остаются одними из наиболее острых и изучаемых вопросов современной ангионеврологии.
Мероприятия, направленные на первичную профилактику инсульта, базируются на популяционной социальной стратегии профилактики цереброваскулярных заболеваний на государственном уровне, обозначаемой как массовая стратегия, и медицинской профилактике, или стратегии высокого риска [2]. Разработанный позднее комплексный подход к профилактике инсульта включает популяционную стратегию, стратегию высокого риска и вторичную профилактику [3]. Вторичная профилактика подразумевает в первую очередь предупреждение повторного инсульта, а также мероприятия, нацеленные на предупреждение, раннее обнаружение и коррекцию других кардиальных и церебральных осложнений постинсультного периода. Известно, что вероятность развития повторного инсульта у лиц, уже перенесших инсульт или транзиторную ишемическую атаку, в 9 раз выше, чем в популяции.
Популяционная стратегия направлена на информирование населения о модифицируемых факторах риска, связанных с образом жизни, и возможности их коррекции. Стратегия высокого риска предусматривает раннее выявление больных из групп высокого риска с последующим проведением превентивного медикаментозного и (при необходимости) сосудистого хирургического лечения.
По степени влияния на риск преждевременной смерти от сердечно-сосудистых заболеваний артериальная гипертензия (АГ) занимает первое место среди модифицируемых факторов риска. При этом АГ и фибрилляция предсердий в наибольшей степени способствуют развитию острой цереброваскулярной патологии, а курение, гиперлипидемия и сахарный диабет (СД) – острого инфаркта миокарда. При повышении ДАД на каждые 10 мм рт. ст. риск развития инсульта возрастает в 1,95 раза (Prospective Studies Collaboration, 1995). При повышении систолического артериального давления (САД) на каждые 10 мм рт. ст., начиная со 115 мм рт. ст., смертность от инсульта удваивается [4]. Наибольший риск отмечается у пациентов с повышением пульсового АД [5].
АГ оказывает влияние на все структурно-функциональные уровни сосудистой системы головного мозга, запуская целый комплекс как приспособительных, так и деструктивных изменений магистральных, региональных сосудов и микроциркуляторного русла [6, 7].
Влияние АГ на мозг проявляется множественными изменениями нейроваскулярной единицы как на макро–, так и микроуровне.
На макроуровне нестабильность АД приводит к срыву ауторегуляции мозгового кровотока, появлению милиарных аневризм, развитию гипертонического стеноза церебральных сосудов, активации эндотелиальной дисфункции и ускорению атеросклеротического процесса. На микроуровне активируются реакции хронического воспаления, аутоиммунные реакции, нарастает митохондриальная дисфункция и реакции перекисного окисления липидов.
Таким образом, патологические процессы в сосудистом русле приводят к поражению вещества головного мозга с формированием гипертонической ангиоэнцефалопатии [8]. Декомпенсация гипертонической ангиоэнцефалопатии проявляется развитием острой сосудистой катастрофы и/или сосудистой деменции [9]. В связи с этим антигипертензивная терапия является важнейшим направлением первичной профилактики инсульта в возрасте до 80 лет. В большинстве исследований демонстрируется уменьшение риска инсульта на 30–40% при умеренном снижении АД, что подразумевает – 10–12 мм рт. ст. для САД и 5–6 мм рт. ст. – для ДАД [10, 11]. Доказательная база эффективности антигипертензивной терапии для профилактики инсульта в старческом возрасте (старше 80 лет) менее убедительна [12]. Назначение антигипертензивных препаратов в старческом возрасте ограничивается высоким риском нежелательных явлений и требует тщательного титрования дозировок [13], что не исключает АГ из числа важнейших модифицируемых факторов риска инсульта и в этом возрасте.
Антигипертензивная терапия является основой не только первичной, но и вторичной профилактики инсульта у пациентов, страдающих АГ [14]. Результаты метаанализов свидетельствуют о снижении относительного риска повторного инсульта на 19% у пациентов, получавших адекватную антигипертензивную терапию. Однако излишнее снижение АД у лиц, перенесших инсульт, может усугублять недостаточность мозгового кровообращения, что требует индивидуального подхода при выборе схемы лечения с учетом не только степени АГ, но и характера перенесенного инсульта, степени стенозирования сонных артерий, имеющейся кардиальной патологии.
Для пациентов, страдающих хронической цереброваскулярной недостаточностью, перенесших острые ишемические эпизоды, рекомендуются следующие целевые уровни САД:
- 160–145 мм рт. ст. при АГ III степени и двустороннем каротидном стенозе ≥ 70%;
- 145–135 мм рт. ст. при АГ II степени и одностороннем каротидном стенозе ≥ 70%;
- 135–120 мм рт. ст. – минимально возможное АД для пациентов с АГ I степени, высоким нормальным давлением и отсутствием выраженного поражения магистральных артерий головы.
У пациентов, перенесших геморрагический инсульт, целесообразно добиваться фактической нормализации АД, поскольку в этом случае частота повторных инсультов находится в линейной зависимости от уровня АД [15].
Основными принципами антигипертензивной терапии являются: сочетание антигипертензивных препаратов и немедикаментозных методов коррекции АД, индивидуальный подбор препаратов с учетом сопутствующих факторов, постепенное снижение АД до целевого уровня, ориентирование больного на длительный прием препаратов, коррекция сопутствующих факторов риска [16].
Несмотря на высокий уровень доказательности профилактического значения антигипертензивной терапии в сочетании с модификацией образа жизни (определенный в рекомендациях EFNS от 2011 г. как класс I, уровень А) [17], это направление профилактики инсульта часто не дает ожидаемых результатов вследствие низкой приверженности пациентов рекомендациям врачей [18, 19].
Для медикаментозной коррекции АГ используются диуретики, антагонисты кальция, ингибиторы иАПФ (ангиотензинпревращающего фермента), антагонисты рецепторов ангиотензина II, α-адреноблокаторы, препараты центрального действия [20].
В большинстве случаев целевых уровней АД удается достичь при комбинации 2 антигипертензивных препаратов; монотерапия эффективна у 20–30% пациентов с АГ [21]. Монотерапия может применяться у пациентов с I степенью АГ и низкой/умеренной степенью риска. После перенесенного инсульта допустимо применение любого антигипертензивного препарата, наиболее убедительная доказательная база имеется для сочетания иАПФ и диуретиков (PROGRESS, 2006) [22].
Гипотензивные препараты из группы иАПФ и блокаторов ангиотензин-рениновых рецепторов на сегодняшний день считаются препаратами выбора для вторичной профилактики инсульта (уровень доказательности I) [23]. Эти две группы препаратов уменьшают частоту повторных инсультов не только у гипертоников, но и у нормотоников в связи с плейотропностью препаратов.
В исследовании PROGRESS [24] изучалась возможность предотвращения повторного мозгового инсульта при приеме иАПФ у 6105 пациентов (средний возраст 64 года, исходный уровень АД в среднем составил 147/86 мм рт. ст.) с преходящим нарушением мозгового кровообращения в анамнезе либо перенесших микроинсульт в предшествующие 5 лет. Общее число случаев инсульта, инфаркта миокарда и смерти от сердечно-сосудистых заболеваний уменьшилось на 26% по сравнению с контрольной группой.
В основе антигипертензивного действия иАПФ лежит их способность подавлять активность ангиотензин–I–превращающего фермента (АПФ-киназа II), которая контролирует темп синтеза ангиотензина II, т. е. ингибирование активности РААС. Тормозя активность РААС, иАПФ уменьшают образование ангиотензина II (АТ II), способствуя снижению вазоконстрикторного и агрегационного эффекта, секреции альдостерона. Антигипертензивное действие иАПФ основано на их непосредственном воздействии на сердечно-сосудистую систему через улучшение реологических параметров крови: вязкости, агрегационной активности тромбоцитов и эритроцитов.
Все иАПФ обладают кардио-, ангио-, нефропротективными и метаболическими эффектами. Кардиопротективные эффекты проявляются в восстановлении баланса между потребностью миокарда в кислороде и его обеспечением, снижении пред- и постнагрузки на левый желудочек, уменьшении его объема и массы, замедлении ремоделирования, уменьшении симпатической стимуляции, антиаритмическом действии.
Ангиопротективное действие обусловлено прямым антиатерогенным влиянием, антипролиферативным и антимиграционным действием на гладкомышечные клетки сосудистой стенки, улучшением эндотелиальной функции, антитромбоцитарным эффектом, усилением эндогенного фибринолиза.
Нефропротекторный эффект характеризуется снижением внутриклубочковой гипертензии, увеличением скорости клубочковой фильтрации, увеличением натрийуреза и уменьшением калийуреза, уменьшением протеинурии, увеличением диуреза.
Основными метаболическими эффектами иАПФ являются усиление распада липопротеидов очень низкой плотности, снижение синтеза триглицеридов, усиление синтеза холестерина липопротеидов высокой плотности, повышение чувствительности клеточных рецепторов к инсулину и усиление потребления глюкозы.
Многопрофильность действия иАПФ позволяет считать их «золотым стандартом» в терапии сердечно-сосудистых заболеваний.
В настоящее время известно более 20 иАПФ. В рамках профилактического лечения инсульта предпочтение отдается иАПФ пролонгированного действия, к которым относятся фозиноприл (Моноприл), лизиноприл, эналаприл, рамиприл, периндоприл и др.
Высокий индекс липофильности фозиноприла позволяет в значительной степени подавлять эффекты тканевой формы АПФ, замедлять процессы патологического ремоделирования в органах-мишенях и снижать частоту побочных эффектов (кашель). Кроме того, Моноприл, в отличие от других иАПФ, обладает двойным компенсаторным путем выведения (печень и почки), поэтому Моноприл является препаратом выбора у пожилых пациентов с патологией печени и почек.
Антигипертензивный эффект фозиноприла наступает через 1–3 ч после приема внутрь, пик действия (максимальная концентрация препарата в крови) – через 6 ч, период полувыведения – 12–13 ч, продолжительность действия – 34 ч. Стационарный терапевтический уровень фозиноприла в крови достигается через 2–3 дня при регулярном приеме препарата в дозе 10 мг х 2 р./сут. Фозиноприл вызывает дилатацию артериол и вен, что сопровождается снижением САД и ДАД на 15%.
Эффективность разных доз фозиноприла (10, 40 и 80 мг/сут) была изучена в многоцентровом плацебо-контролируемом исследовании у 220 больных мягкой и умеренной АГ (ДАД – 95–115 мм рт. ст.). При неэффективности монотерапии через 4 нед. добавлялся хлорталидон 25 мг/сут. Достоверное снижение САД отмечалось при всех дозах фозиноприла, а ДАД достоверно снижалось только при дозах 40 и 80 мг/сут. Доля больных, которым не потребовался диуретик, составляла 46% в группе плацебо и 41, 58 и 57% – в группах, получавших фозиноприл в дозах 10, 40 и 80 мг/сут соответственно. Достигнутый эффект сохранялся во всех группах при длительной терапии. Переносимость препарата была хорошей, только 9 пациентов отказались от продолжения терапии из-за побочных эффектов [25].
Фозиноприл эффективно снижает АД не только в покое, но и при нагрузке, как физической, так и ментальной [26]. В исследовании с использованием суточного мониторирования АД и велоэргометрического (ВЭМ) теста было продемонстрировано, что даже использование небольшой дозы фозиноприла (20 мг/сут) в течение 45–60 дней позволяет достигать значимого снижения АД. Отмечено снижение САД на 13,5 мм рт. ст. и ДАД – на 9,7 мм рт. ст., причем уровень АД снижался как в дневное, так и ночное время [27]. Так же как и при применении других иАПФ, эффективность фозиноприла возрастает при сочетании с тиазидными диуретиками. При сравнении эффективности фозиноприла в дозе 20 мг/сут, гидрохлоротиазида – 12,5 мг/сут, их комбинации и плацебо у больных умеренной АГ (ДАД 95–110 мм рт. ст.) оказалось, что комбинированная терапия превосходит по эффективности оба препарата, назначаемые в виде монотерапии [28]. Эффективность и безопасность фозиноприла были подтверждены в российском открытом многоцентровом постмаркетинговом исследовании ФЛАГ. Было обследовано 2829 больных АГ I и II степени. Целевого снижения АД при приеме фозиноприла к 3-му мес. терапии удалось достичь у 62,1% больных. У 43,4% пациентов фозиноприл применялся в дозе 10 мг/сут, у 20,4% – в этой же дозе в сочетании с диуретиком, 28,5% получали 20 мг фозиноприла в сочетании с диуретиком и 7,7% – монотерапию 20 мг фозиноприла. Нежелательные эффекты отмечены только у 8,3% больных, причем вероятность их развития не зависела от дозы фозиноприла, а при комбинированной терапии риск увеличивался [29]. Как было продемонстрировано в исследовании PHYLLIS (The Plaque Hypertension Lipid-Lowering Italian Study), фозиноприл даже в виде монотерапии обладает антиатеросклеротическим эффектом, хотя, безусловно, в меньшей степени, чем статины.
Таким образом, иАПФ – большая группа лекарственных препаратов, обладающих многокомпонентной антигипертензивной эффективностью и хорошей переносимостью. Имеются убедительные доказательства, что иАПФ способны улучшить отдаленный прогноз у больных АГ, особенно при сочетании с СД и атерогенной дислипидемией. Моноприл является препаратом с доказанной гипотензивной эффективностью и протективными свойствами в отношении поражений органов-мишеней. Препарат отличается хорошей переносимостью. Использование оригинальных иАПФ (Моноприл) является перспективным направлением профилактики инсульта у пациентов с АГ.
Источник
