Инсульт какой группы крови


Редактор
Оксана Шевченко
Сразу оговоримся: главные причины инсультов – неправильное питание и вредные привычки. Но в группе риска прежде всего те, у кого есть предрасположенность к такой патологии. И как оказалось, группа крови может быть в основе такой предрасположенности.
Ранее исследователи отмечали, что люди с 2, 3, 4 группами крови чаще имеют проблемы с тромбообразованием в ногах, кроме того, среди них выше процент инфарктов.
Так же давно известно, что люди с 1 группой крови более склонны к обильным кровотечениям, врачам тяжелее его остановить из-за низкого процента тромбоцитов.
Читать также: Женский инсульт: какие продукты к нему приводят?
Теперь обнаружена еще одна закономерность. Группа крови – дна из причин инсульта, она влияет на риск возникновения этого опасного нарушения у мужчин и у женщин.
Оказывается, что все люди с 4 группой крови, а также женщины с 3 группой крови чаще других страдают от гипертонии, которая приводит к инсультам.

В работу были взяты данные 90000 мужчин и женщин, которые наблюдались 20 лет.
В исследовании учитывались и другие опасные факторы, вызывающие кровоизлияние в мозг. В результате, ученые заявили, что люди 4 группы на 26% чаще страдают от повышенного давления, которое часто заканчивается инсультом.
Из людей с 3 группой крови под ударом находятся женщины. У них риск инсульта на 15% выше, чем у женщин с 1 группыой крови.
Читать также: Как определить инсульт у себя
У людей с “рискованными” группами крови эритроциты чеще слипаются и налипают на стенки кровеносных сосудов, запуская таким образом образование тромбов. И это изменить нельзя.
Правда, можно изменить все остальное: питаться правильно, заниматься спортом, достаточно спать, не курить (курение – важнейшая причина инсульта) и не пить более 50 мл красного вина за раз. И тогда группа крови не будет причиной инсульта.
Фото: depositphotos.com
Все самое интересное и актуальное о детях в нашем Instagram:

Новости партнеров
Источник
Голубков В.В., Семинский И.Ж.
Цереброваскулярные заболевания являются актуальной медицинской и социально-экономической проблемой. Значительная часть заболеваемости инсультом представлена инфарктом мозга, частота которого в 4 раза превышает частоту геморрагического инсульта. В процентном отношении ишемические инсульты составляют 79,8%, внутримозговые кровоизлияния – 16,8%, субарахноидальные кровоизлияния – 3,4% [1].
В Российской Федерации ежегодно происходит около полумиллиона случаев ишемического инсульта. Смертность от инсультов в России — одна из наиболее высоких в мире. Ранняя 30-дневная летальность после инсульта достигает 34%, и до 40% в течение первого года заболевания [2,3].
В последнее десятилетие отмечается неуклонный рост показателей заболеваемости и смертности от инсульта среди лиц трудоспособного возраста в России. Среди причин стойкой утраты трудоспособности у населения, старше 60 лет, преобладают острые нарушения мозгового кровообращения. В посторонней помощи после перенесенного инсульта нуждаются около 30% пациентов[4,17].
В настоящее время установлено, что у пациентов, выживших после инсульта, вероятность развития повторного нарушения мозгового кровообращения достигает 30%. Аналогичному риску подвержены и пациенты, перенесшие транзиторные ишемические атаки [16].
Среди факторов риска у больных с ишемическим инсультом, наиболее значимыми считаются: артериальная гипертензия, курение, заболевания сердца, гиподинамия, сахарный диабет. Из основных провоцирующих факторов имеют значение: эмоциональный стресс, физическая нагрузка, прием алкоголя. У больных пожилого и старческого возраста основным этиологическим фактором инсульта является атеросклероз. Различные факторы риска возникновения мозгового инсульта редко действуют изолированно, чаще наблюдается их совместное воздействие [5,8].
Роль генетической предрасположенности к возникновению у человека различных заболеваний не отрицается различными авторами и обосновано многочисленными исследованиями на эту тему. Групповая принадлежность крови человека, в числе прочих факторов, также может являться фактором риска в развитии у человека заболеваний, связанных с острой ишемией тканей, таких как инфаркт миокарда и ишемический инсульт [7,10,14,18].
Основываясь на ранее опубликованных данных, допускавших связь групповой принадлежности крови человека с его предрасположенностью к различным заболеваниям, было предпринято настоящее исследование.
Целью являлось изучение распределения групп крови системы АВО у больных с ишемическим атеротромботическим церебральным инсультом в Братском районе Иркутской области.
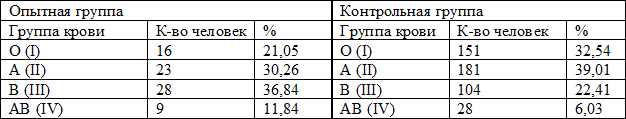
Материалы и методы. В группу опыта вошли 76 пациентов, проходивших лечение в неврологическом отделении ГБ №5 г. Братска в период 2006-2009 г., с ишемическим, атеротромботическим инсультом. Критериями постановки диагноза являлись: характерная клиническая картина заболевания, верификация инструментальными методами обследования (компьютерная томография головного мозга, эхо-кардиография, УЗДГ сосудов шеи), данные секции. Случайным образом были отобраны 464 человека, составившие группу контроля. При отборе пациентов для группы контроля не придавалось значения возрасту, полу, анамнезу цереброваскулярных заболеваний, поскольку за счет данной когорты предполагалось имитировать среднее нормальное распределение групп крови АВО в популяции.
Анализ групповой принадлежности крови проводился с помощью стандартных цоликлонов производства ООО «Медиклон» г. Москва.
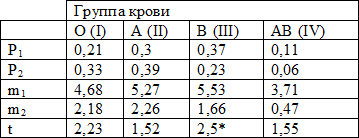
Полученные результаты приведены в табл. 1.
Таблица 1. Частота встречаемости разных групп крови среди пациентов с ишемическим инсультом и в контрольной группе
Достоверность различий оценивалась с помощью критерия Стьюдента для независимых выборок, с использованием стандартных функций программы Microsoft Excel. Критическое значение критерия Стьюдента – 2,44 (для p<0,05, при числе степеней свободы n=6).
Результаты статистического анализа приведены в табл. 2.
Таблица 2. Статистический анализ различий между опытной и контрольной группами

Примечания: * – достоверное различие при р<0,05; m1 – ошибка средней величины (опыт); m2 – ошибка средней величины (контроль); P1- частота встречаемости (опыт); P2- частота встречаемости (контроль); t – значение критерия Стьюдента
Оценка достоверности различий для AB (IV) группы крови, учитывая малое число наблюдений, производилась с применением вспомогательной переменной Фишера в радианной мере:
![]() ;
; ![]()
Результаты и обсуждение. Достоверное различие для р≤0,05 выявлено в отношении группы крови B (III) – в опытной группе частота ее встречаемости выше, нежели в контрольной, 36,84% и 22,41% соответственно.
Различие в процентном соотношении частоты встречаемости группы крови AB (IV) составило11,84% и 6,03% соответственно, для опытной и контрольной групп. В данном исследовании оценить достоверность подобного различия не представляется возможным по причине малой встречаемости данной группы в популяции, что требует значительно большей выборки в отношении опытной группы. При использовании вспомогательной переменной Фишера, с вероятностью 95% можно утверждать, что частота встречаемости AB (IV) группы крови у больных ишемическим инсультом будет находиться в пределах от 5,57% до 19,84%. Поэтому, совершенно исключить повышенный риск возникновения ишемического инсульта у людей с AB (IV) группой крови нельзя.
Стоит отметить, что, согласно исследованию Мешалкина Е.Н и соавт. [10], риск развития ишемической болезни сердца оказался выше у людей со второй A (II) группой крови. Учитывая сходные факторы риска и патогенетические аспекты в развитии ишемического инсульта и инфаркта миокарда, нельзя исключить некоторое искажение картины распределения групп крови в популяции в старшей возрастной группе. Наиболее значимые причины подобного искажения: профилактическая антикоагулянтная терапия, назначаемая лицам с диагностированной ишемической болезнью сердца, и смертность в результате инфаркта миокарда.
Исходя из ранее опубликованных работ, можно предположить, что в основе влияния групповой принадлежности крови человека на риск развития ишемического инсульта лежат различия в функционировании системы свертывания крови.
Самопроизвольному свертыванию крови в организме человека, среди прочих факторов, препятствует отрицательный электрический заряд форменных элементов крови, возникающий за счет адсорбированных на поверхности клеток молекул нейраминовой кислоты. Наличие на мембране эритроцита иных молекул, влияет на величину электрического заряда мембраны, следовательно, может повлиять и на склонность эритроцитов к агрегации [9,19].
Определенные различия между эритроцитами, принадлежащих к разным группам крови системы АВО, удалось получить посредством сравнения их устойчивости к агрегации, индуцированной хлористым лантаном. Так, наивысшей устойчивостью обладали эритроциты AB (IV) и B (III) групп крови [6].
Известно, что типоспецифичные антигены АВО представляют собой гликопротеиды. Эритроциты группы крови 0 (I) несут на своей мембране базовый для всех групп крови антиген H. Антиген A (II) представлен антигеном H, и, дополнительно, N-ацетил-D-галактозамином, а антиген группы крови B (III), в дополнение к базовому антигену H содержит D-галактозу. Аналогично, AB(IV) группа крови характеризуется наличием на мембране эритроцита совместно дополнительных антигенов, характерных для A (II) и B (III) групп крови [11,12].
Рассуждая о возможном влиянии электрического заряда эритроцитов на их агрегационную устойчивость, необходимо учитывать, что ишемический инсульт возникает, в подавляющем большинстве случаев, на фоне измененной за счет атеросклероза сосудистой стенки и локального нарушения кровотока. Нестабильная атеросклеротическая бляшка приводит к разрушению интимы сосудистой стенки и изменению ее свойств [13,15].
Не исключено, что в подобных условиях происходит инверсия положительного влияния электрического заряда форменных элементов крови на их агрегационную устойчивость. Адсорбция эритроцитов за счет электростатического притяжения на поврежденный сегмент интимы сосудистой стенки, наравне с адгезией тромбоцитов, может провоцировать развитие стаза, тромбоза и ишемии тканей. В таком случае, изначально более высокий заряд мембраны эритроцита, обусловленный групповой типоспецифичностью, может выступить дополнительным фактором риска в развитии такого заболевания как ишемический инсульт. С учетом распространенности ишемического инсульта, высокой смертности и стойкой утрате трудоспособности в его исходе, дальнейшее изучение генетических предпосылок и факторов риска имеет большое медицинское значение для разработки эффективных программ и методов профилактики и лечения таких заболеваний.
Выводы
1. В результате проведенного исследования, среди пациентов, перенесших ишемический инсульт, установлено достоверное преобладание B (III) группы крови. Также, не исключается повышенная встречаемость AB (IV) группы крови среди пациентов с ишемическим инсультом.
2. Электрический заряд эритроцита, вероятно, зависит от типоспецифичных антигенов АВО, что, в свою очередь, может иметь влияние на устойчивость эритроцитов к агрегации и их адгезии к измененной, за счет атеросклероза, сосудистой стенке.
1. Гусев Е.И., Скворцова В.И., Стаховская Л.В., Киликовский В.В., Айриян Н.Ю. Эпидемиология инсульта в России// Consilium Medicum, 2003; 5(5).
2. Гусев Е.И., Шимрик Г., Хаас А., Гехт А.Б., Боголепова А.Н., Дорожиева Н.Н. Результаты 3-летнего катамнестического наблюдения за больными с ишемическим инсультом// Неврологический журнал. 2002; 5: 10-11.
3. Гусев Е.И., В.И.Скворцова. Ишемия головного мозга. – М.: Медицина, 2001.
4. Гусев Е.И., Скворцова В.И., Стаховская Л.В. Проблема инсульта в Российской Федерации: время активных совместных действий// Журнал неврологии и психиатрии им. Корсакова. 2007; 8: 4-8.
5. Гафуров Б.Г., Аликулова Н.А. Клинико-патогенетические особенности и вопросы лечебной тактики при ишемическом инсульте в пожилом и старческом возрасте// Журнал неврологии и психиатрии им. Корсакова. Приложение «Инсульт». 2004; 11: 44-45.
6. Голубков В.В. Оценка различий в электрических свойствах мембран эритроцитов разных групп крови системы АВО// Журнал научных публикаций аспирантов и докторантов. 2011; 9: 92-96.
7. Дранник Г.Н, Дизик Г.М. Генетические системы крови человека и болезни. – Киев: Здоровья, 1990.
8. Исмагилов М.Ф., Сайхунов М.В. Патология магистральных сосудов головы и частота некоторых факторов риска при различных формах нарушения мозгового кровообращения// Неврологический вестник. 2004; XXXVI (1-2): 5-7.
9. Кабанов Д.С. Изменение поверхностных характеристик мембраны эритроцитов при встраивании липополисахаридов грамотрицательных бактерий: Дис. … канд. биол. наук. – Пущино, 2006, 84 с.
10. Мешалкин Е.Н., Окунева Г.Н., Власов Ю.А. и др. Группы крови систем АВО и Rh у больных сердечно-сосудистой патологией// Кардиология. 1981; 4: 46-50
11. Минеева Н.В. Группы крови человека, основы иммуногематологии. – СПб., 2004.
12. Прокоп О., Гёлер В. Группы крови человека. – М.: Медицина, 1991.
13. Панченко Е.П., Беленков Ю.Н. Характеристика и исходы атеротромбоза у амбулаторных больных в Российской Федерации (по материалам международного регистра REACH)// Кардиология. 2008; 2: 17-24.
14. Рафалович М.Б., Мазурова А.М., Минаева М.Н., Бессонова Г.А., Зильберт Н.И., Тарала Г.Т. и др. Группы крови АВО как фактор риска ишемической болезни сердца и артериальной гипертонии у различных этнических популяций// Врачебное дело. 1980; 9: 72-75.
15. Суслина З.А., Танашян М.М., Лагода О.В. Атеросклероз и ишемические нарушения мозгового кровообращения// Атеротромбоз. 2009; 2(3): 60-67.
16. Скворцова В.И. Стаховская Л.В., Пряникова Н.А., Мешкова К.С. Вторичная профилактика инсульта// Consilium Medicum. 2006; 08(12).
17. Фейгин В.Л. Эпидемиология мозгового инсульта в Сибири// Журнал неврологии и психиатрии им. Корсакова. 2001; 1: 52-56.
18. Чиныбаева А.А. Распределение эритроцитарных антигенов у больных с церебральным инсультом// Журнал неврологии и психиатрии им. Корсакова. 2005;13: 55-57.
19. Stoltz J.F., Donner M. Red blood cell aggregation: measurement and clinical application// A journal of International Union of Angiology. 1987; 6(2): 193-201.
Подписано в печать: 01.07.2013
Источник
Большинство инсультов – ишемические
Фото: GLOBAL LOOK PRESS
Инсульты входят в тройку самых распространенных причин смертности. И занимают первое место среди повода для инвалидности.
И каждый год во всем мире нарушение кровообращения головного мозга уносит от шести до семи миллионов жизней. А заболевают до 12 миллионов человек. То есть, каждые 1,5 минуты у кого-то из людей развивается это заболевание.
И пока вы будете читать этот материал, несколько человек разобьет апоплектический удар.
Наиболее распространенным симптомом инсульта является внезапное онемение одной стороны тела. А также спутанность сознания, затруднение при произнесении слов или понимании речи. Головокружения, нарушения равновесия или координации, резкая головная боль. Человек не может идти.
Последствия инсульта зависят от того, какая часть головного мозга повреждена и насколько серьезно это повреждение. А также причина, спровоцировавшая заболевание. Поэтому инсульты бывают разных типов: ишемический , геморрагический и так называемый мини-инсульт. Какая между ними разница?
ИШЕМИЧЕСКИЙ
Большинство инсультов приходится именно на них. Почти 80%. Как правило, ишемический инсульт (другое название – ”инфаркт мозга”) возникает в результате того, что артерия, которая снабжает мозг кислородом и кровью, блокируется. Нарушается прохождение крови в сосудах из-за спазма или закупорки тромбом, холестериновыми бляшками.
В результате возникает острое нарушение мозгового кровообращения – а за ним омертвение участка мозга.
У людей, которые пострадали от ишемического инсульта, больше шансов на выживание, чем у тех, кто имеет геморрагический (см. ниже). Хотя его опасность недооценивать нельзя: он может нарастать и закончиться разрывом сосуда мозга.
Инсульты геморрагический (слева) и ишемический. Рис.: Центра по контролю и профилактике заболеваний США
ГЕМОРРАГИЧЕСКИЙ
В отличие от первого, геморрагический происходит, когда лопается сосуд. В результате это не только разрушает клетки мозга, но также создает и другие осложнения, в том числе усиление давления на мозг или спазмы в кровеносных сосудах, которые также могут быть очень опасными.
Есть два типа геморрагического инсультов – внутримозговое кровоизлияние и субарахноидальное. В первом случае артерия в мозге лопается, заливая окружающие ткани с кровью. Это является наиболее распространенным типом геморрагического инсульта.
Во втором – кровотечение в области между мозгом и тонкими тканями , которые покрывают его.
ТРАНЗИСТОРНАЯ ИШЕМИЧЕСКАЯ АТАКА (ОНА ЖЕ МИНИ- ИНСУЛЬТ)
Он отличается от основных видов инсульта тем, что приток крови к мозгу блокируется только в течение короткого времени, обычно не более 5 минут. Тем не менее, в течение этих нескольких минут сохраняются все признаки обычного инсульта (онемение одной стороны тела, спутанность сознания, головокружение, проблемы с речью и так далее).
Часто из-за короткотечности приступа люди даже не понимают, что произошо, “грешат” на давление или плохую погоду. И потом возвращаются к привычным делам.
Тем не менее, это серьезный предупреждающий знак будущего “большого” инсульта (как правило, он случается в течение первого года после первого криза), а потому требует неотложной медицинской помощи так же, как главный удар.
Мозг (в разрезе) человека, умершего в результате инсульта.
Фото: ru.wikipedia.org
ВАЖНО!
Четыре простых шага к распознаванию инсульта:
Надо попросить человека улыбнуться. Если это правда инсульт, он не сможет этого сделать обоими уголками рта. Улыбка получится кривой.
Попроси сказать просто предложение вроде «Сегодня хорошая погода». Не сможет сказать внятно.
Попроси поднять одновременно обе руки. Если это инсульт – не сможет, или сможет только частично.
Попроси высунуть язык. Если он искривлен, повернут – это тоже неблагоприятный признак.
Источник
