Инсульт геморрагический церебральная ангиография
Острый геморрагический инсульт – это нетравматическое острое кровоизлияние в мозг или под его оболочки или в желудочки с образованием гематом.
Синоним: ОНМК по геморрагическому типу.
Мужчины чаще страдают этим заболеванием. Средний возраст пациентов 60-65 лет. Риск развития заболевания значительно возрастает через 55 лет и удваивается через каждые десять лет. Смертность составляет 40-50%, а инвалидами становятся 70-75% выживших.
Острый геморрагический инсульт также возникает в молодом возрасте, но обычно на фоне предшествующей патологии: артериальные аневризмы, опухоли головного мозга, пороки развития сосудов, каверномы, венозные ангиомы. Последние редко вызывают кровотечение.
Геморрагический инсульт МКБ 10.
ОНМК код по МКБ 10:
- I61.0 (внутримозговое кровоизлияние в полушарие субкортикальное).
- I61.1 (внутримозговое кровоизлияние в полушарие кортикальное).
- I61.2 (внутримозговое кровоизлияние в полушарие неуточненное).
- I61.3 (внутримозговое кровоизлияние в ствол мозга).
- I61.4 (внутримозговое кровоизлияние в мозжечок).
- I61.5 (внутримозговое кровоизлияние внутрижелудочковое).
- I61.6 (внутримозговое кровоизлияние множественной локализации).
- I61.8 (другое внутримозговое кровоизлияние).
- I61.9 (внутримозговое кровоизлияние неуточненное).
- I62.0 (субдуральное кровоизлияние нетравматическое).
- I62.1 (нетравматическое экстрадуральное кровоизлияние).
- I62.9 (внутричерепное кровоизлияние нетравматическое неуточненное).
Причины острых нарушений мозгового кровообращения.
Факторы риска:
- повышенное артериальное давление;
- алкоголизм;
- ранее состоявшиеся ОНМК (любого типа);
- дисфункция печени, приводящая к снижению количества тромбоцитов и факторов свертывания в крови;
- патология сосудов головного мозга (ангиопатии, артерииты);
- плохо контролируемый прием антикоагулянтов, например Варфарина (при МНО<3,0).
Курение не является фактором риска этого заболевания, но является фактором риска ишемического инсульта.
(c) Can Stock Photo
Кроме того, острый геморрагический инсульт бывает осложнением тромболизиса при ишемическом инсульте или после хирургического вмешательства на головном мозге.
Отдельно стоит выделить физические факторы:
- тяжелая физическая нагрузка;
- переохлаждение;
- перегрев.
В литературе зафиксированы случаи острого кровоизлияния в мозг на фоне нейроинфекции, тромбоза венозных синусов и эклампсии.
В редких случаях возможны кровоизлияния во внутреннюю капсулу после приступа мигрени.
Геморрагический инсульт виды.
| Первичный | На фоне артериальной гипертонии, встречается чаще. |
| Вторичный | На фоне патологии крови (тромбоцитопения, коагулопатия), опухолей головного мозга, разрывов артериальных аневризм и сосудистых мальформаций, сосудистой патологии (ангиопатии, артерииты). |
По механизму развития кровоизлияние в вещество мозга происходит по типу гематомы и по типу пропитывания. Гематомы встречаются чаще и связаны с тем, что после разрыва сосудистой стенки пролитая кровь раздвигает вещество мозга, образуя сгустки крови. Пропитывание встречается реже и возникает из-за ишемии и увеличения проницаемости для крови стенки сосуда.
По расположению внутримозговые гематомы бывают:
- путаменальные или латеральные – расположены во внутренней капсуле или кнаружи от нее, бывают чаще всего (55% от всех случаев);
- таламические или медиальные – расположены кнутри от внутренней капсулы или в области таламуса, встречаются в 10% случаев;
- смешанные – охватывают одновременно таламус и внутреннюю капсулу;
- субкортикальные или лобарные – располагаются вблизи коры головного мозга в пределах одной доли, встречаются в 15% случаев;
- ствола головного мозга – чаще располагаются в области моста (10% случаев);
- мозжечка – встречаются в 10% случаев.
При медиальных и смешанных гематомах бывает прорыв крови в желудочки мозга с формированием паренхиматозно-вентрикулярного кровоизлияния.
(c) Can Stock Photo Таким образом происходит кровоизлияние в области внутренней капсулы и таламуса.
Спонтанное кровоизлияние под оболочки мозга:
- субдуральное (под твердую мозговую оболочку) – бывает на фоне коагулопатии, неконтролируемого приема антикоагулянтов, например, Варфарина (при МНО<3,0) и разрыва артериальной аневризмы;
- субарахноидальное (под паутинную оболочку) – встречается чаще на фоне разрыва артериальной аневризмы.
Отдельно выделяется внутрижелудочковое кровоизлияние. Оно может быть при всех формах внутричерепных кровоизлияний, но чаще встречается при разрывах аневризм, особенно передней соединительной артерии.
Геморрагический инсульт диагностика.
Компьютерная томография – «золотой стандарт» диагностики острого кровоизлияния в мозг.
На МРТ кровоизлияние в остром периоде может быть не видно.
На КТ оценивают объем гематомы, ее расположение, отек, смещение срединных структур и отношение к желудочкам, что очень важно для выбора тактики лечения.
КТ большой смешанной гематомыПутаменальная гематома.Ишемический инсульт с геморрагической трансформацией.
Дополнительные методы диагностики:
- КТ-ангиография позволяет рассмотреть сосуды в 3D-режиме для исключения аневризмы и мальформации.
- Магнитно-резонансная томография для определения гематом в подостром периоде (от 3 до 14 дней), а также опухолей головного мозга, каверном и других образований.
- Селективная церебральная ангиография необходима для более тщательной диагностики артериальных аневризм и сосудистых мальформаций.
Что касается необходимости выполнения люмбальной пункции, то нет никаких оснований для этой манипуляции, если компьютерная томография сделана. Пунктировать целесообразно только для исключения послеоперационного менингита, если имеется такое подозрение.
Симптомы кровоизлияния головного мозга.
Клиника геморрагического инсульта протекает остро. Симптоматику можно разделить на общемозговую и очаговую.
Общемозговые симптомы.
Первым признаком острого геморрагического инсульта может быть головная боль. Часто бывает тошнота и рвота. Возможно угнетение сознания вплоть до комы. Характерно постепенное развитие неврологических симптомов, в отличие от ишемического инсульта.
Очаговые симптомы.
При путаменальных (латеральных) гематомах гемипарез и гемигипестезия развиваются на стороне, противоположной гематоме. При поражении доминантного полушария (у правши слева) возникает моторная и (или) сенсорная афазия.
При таламических (медиальных) гематомах развиваются выраженные чувствительные нарушения и слабость конечностей с противоположной стороны. Такие гематомы обычно небольшие, но возможен прорыв крови в желудочки мозга с развитием окклюзионной гидроцефалии.
Субкортикальные (лобарные) кровоизлияния проявляются по-разному. Так при поражении лобной доли развивается гемипарез или монопарез на противоположной стороне, моторная афазия. При кровоизлиянии в теменной доле больше выражены чувствительные нарушения. При инсульте в височной области выражена сенсорная афазия. При гематоме в затылочной области происходит выпадение полей зрения.
При кровоизлиянии в мозжечок появляется нарушение координации движений и походки. Так как мозжечок находится близко к стволу головного мозга, то возможно его сдавление.
Кровоизлияния в ствол мозга обычно сопровождаются внезапным угнетением сознания до комы с нарушением гемодинамики и дыхания. При небольших кровоизлияниях сознание может быть сохранено, но появляется выраженная очаговая симптоматика в виде тетрапареза или гемипареза, чувствительных нарушений и выпадения функций различных черепно-мозговых нервов.
Внутрижелудочковые кровоизлияния могут сопровождаться выраженным нарушением сознания и приводить к быстрому нарастанию гидроцефалии.
Субдуральная гематома часто проявляется гемипарезом или монопарезом с противоположной стороны и речевыми нарушениями. Могут быть судорожные приступы. При увеличении объема гематомы нарушается сознание вплоть до комы, появляется анизокори и остальные стволовые симптомы.
Отсроченное ухудшение:
- Повторное острое кровоизлияние в мозг бывает чаще в базальных ганглиях, возможно даже после хирургического удаления гематомы с адекватным интраоперационным гемостазом (остановкой кровотечения);
- Отек головного мозга и ишемический некроз вокруг кровоизлияния являются частыми причинами отсроченного ухудшения состояния больного и нарастания неврологической симптоматики;
- Судорожные приступы.
Источник картинки к статье: (c) Can Stock Photo
Литература
- Крылов В.В., Дашьян В.Г., Буров А.С., Петриков С.С. Хирургия геморрагического инсульта. – М.: Медицина, 2012. – 336 с.
- В.В. Крылов. Лекции по нейрохирургии. 2008. 2-е изд. М.: Авторская Академия; Т-во научных изданий КМК. 234 с., ил., вкл.
- Нейрохирургия / Марк С.Гринберг; пер. с англ. – М.: МЕДпресс-информ, 2010. – 1008 с.: ил.
- Практическая нейрохирургия: Руководство для врачей / Под ред. Б.В.Гайдара. – СПб.: Гиппократ, 2002. – 648 с.
- Крылов В.В., Дашьян В.Г., Годков И.М. Эндоскопическая хирургия геморрагического инсульта. – М.: Бином, 2014. – 96 с.
- Геморрагический инсульт: Практическое руководство / Под ред. В.И. Скворцовой, В.В. Крылова. – М. ГЭОТАР-Медиа, 2005. – 160 с.: ил.
- Виленский Б.С. Геморрагические формы инсульта. Кровоизлияние в головной мозг, субарахноидальное кровоизлияние: справочник. – СПб., 2008. – 69 с.
- Gregson B., Mendelow D., Fernandes H. et al. Surgery for Intracerebral Hemorrhage // Stroke. –2000. Vol. 31. – P. 791.
- Bendok B.R., Naidech A.M. et al Hemorrhagic and Ischemic Stroke. Medical, Imaging, and Interventional Approaches. – New-York, Stuttgart: Thieme. – 2012. – 557 p.
Термины и определения
Putamen (путамен) или внутренняя капсула – анатомическая часть мозга в которой проходят все проводящие пути, соединяющие кору мозга со стволом мозга и спинным мозгом.
Таламус – анатомическая часть мозга, расположенная ближе к центру, анализатор всех видов чувствительности.
Парез – неполный паралич или слабость отдельных мышц или целых конечностей.
Монопарез – парез только одной конечности, ноги или руки.
Гемипарез – парез ноги и руки только с одной стороны.
Афазия – нарушение речи.
Моторная афазия – нарушение моторики речи, то есть произношения слов и предложений, пациент путает слова и буквы в них, в крайней степени проявления вообще ничего не может сказать.
Сенсорная афазия – пациент не понимает обращенную к нему речь.
Источник
Инсульт остается одной из самых распространенных причин смерти в западном мире, наряду с онкологией и сердечными заболеваниями. Из общего числа случаев, 90% вызваны закупоркой кровеносных сосудов мозга, и 10% обусловлено изменениями, происходящими в стенках сосудов, которые приводят к разрывам сосудов и кровотечению в ткани головного мозга. В острых случаях требуется инвазивное хирургическое вмешательство.
Что может вызвать инсульт?
Инсульт может быть спровоцирован целым рядом факторов. В первую очередь, сужением кровеносных сосудов в области шеи и внутри мозга. К другим распространенным причинам инсульта относятся: повышенное кровяное давление, диабет, избыток холестерина, неправильный образ жизни – курение, злоупотребление алкоголем. Кроме того, инсульт может быть вызван различными сердечными заболеваниями: сердечными приступами в прошлом, или нарушениями сердечного ритма (мерцательной аритмией). В результате сокращения ритма образуется сгусток крови (тромб), который через кровь может добраться до мозга. Реже причинами инсульта могут стать гиперкоагуляция (у пациентов с гематологическими заболеваниями) и рассечения шейной артерии.
Читайте также:
Инсульт – опасность, подстерегающая вас изнутри
93-летняя пациентка вернулась к полноценной жизни после инсульта!
Гранаты и финики против атеросклероза
Как распознать признаки инсульта?
Внезапное прерывание речи, ее нечеткость, искажение лица, паралич верхней или нижней половины тела, нарушения зрения – относятся к первым признакам приступа. Быстрые действия окружающих могут спасти жизнь человека!
Как диагностируется инсульт?
Первичный диагноз ставится неврологом при обращении в приемное отделение больницы. Он осматривает больного и оценивает степень тяжести инсульта по шкале NIHSS. Затем пациент направляется на прохождение диагностической визуализации головного мозга. Это, или компьютерная томография (КТ) без контрастного вещества, или, если есть возможность, магнитно-резонансная томография сосудов мозга. В рамках обследования специалисты должны ответить на несколько вопросов:
- Характеристика приступа и что послужило причиной?
- Насколько пострадал мозг пациента? Есть ли области, которым нанесен серьезный вред?
- Есть ли признаки обструкции крупных кровеносных сосудов, которые связаны с пострадавшей областью мозга, и требуется ли немедленная катетеризация мозга?
Когда назначается процедура церебральной ангиографии?
Церебральная ангиография сосудов мозга используется сегодня не только в качестве исследования состояния мозга, но и при лечении таких заболеваний, как инсульт. Как методика диагностики, церебральная ангиография по своей информативности превосходит проверки на МРТ и МРА (магнитно-резонанстную ангиографию).
Помимо инсультов, ангиография в качестве превентивного лечения, выполняется при лечении аневризмы мозга, которая кровоточит, или начинает кровоточить. При врожденных дефектах кровеносных сосудов мозга (артериовенозные мальформации мозга), процедура может быть назначена также при подозрении на появление новообразований. Методика позволяет подробно изучить все фазы кровотока в головном мозге и установить местонахождение патологических изменений в его кровеносной системе.
Как проводится процедура?
Лечение проводится обычно под местной анестезией. Хирург производит прокалывание сонной артерии или проводит катетеризацию бедренной артерии. При катетеризации вводится зонд – тонкая пластиковая трубка, которая постепенно доходит до дуги аорты. Все движения контролируются на компьютерный монитор. Затем тромб высасывается с помощью специального насоса из кровеносного сосуда.
Риски катетеризации
Как и при любом другом инвазивном лечении, ангиография сосудов может привести к ряду осложнений, у которых специалисты предупреждают больного заранее. Прежде всего, речь идет травмах внутренних стенок сосудов, которые могут стать причиной обильного кровотечения, а также, образование дополнительных тромбов, которые могут свободно двигаться в направлении к сердцу. Но важно отметить, что эти риски встречаются достаточно редко, менее чем в 5% случаев.
Источник
Геморрагический инсульт (гипертоническое внутримозговое кровоизлияние) – полиэтиологическая нозологическая форма, характеризующаяся преимущественно паренхиматозным кровоизлиянием.
Лечение больных с геморрагическим инсультом является важной социальной, медицинской и экономической проблемой. На долю геморрагического инсульта приходится 8-20% всех больных с острыми нарушениями мозгового кровообращения. Заболеваемость геморрагическим инсультом составляет 10-35 на 100000 населения и увеличивается с возрастом. Для этого заболевания характерна наиболее высокая летальность и инвалидизация среди всех подгрупп острых нарушений мозгового кровообращения. Летальность в течение первого месяца после кровоизлияния составляет 30-60%, а 2/3 выживших больных остаются инвалидами.
Этиология и патогенез геморрагического инсульта
Основной причиной геморрагического инсульта является гипертоническая болезнь и связанная с ней микроангиопатия. Длительная артериальная гипертензия способствует формированию липогиалиноза, а в последующем и фибриноидного некроза стенок перфорантных артерий, характеризующихся отсутствием анастомозов с другими сосудами (рис.1). При повышении артериального давление происходит разрыв стенок этих сосудов с формированием гематом (путаменальные, мозжечковые, субкортикальные) или геморрагическое пропитывание компонентами крови таламических и стволовых отделов мозга через патологически измененные сосудистые стенки. Такие кровоизлияния называют гипертензивными (первичными).
Значительно реже причиной внутримозговых кровоизлияний (вторичных) являются разрывы сосудистых мальформаций, васкулопатии, кровоизлияния в опухоли, нарушения свертываемости крови.
После внутримозгового кровоизлияния в перигематомной области снижается кровоток, однако благодаря сниженному метаболизму она не страдает от ишемии. Продукты распада кровоизлияния вызывают развитие цитотаксического, а после нарушения гематоэнцефалического барьера и вазогенного отека. Развивается воспалительная реакция, апоптоз и некроз нервной ткани в перигематомной области. Формирование перигематомного отека усиливает сдавление, дислокацию головного мозга.
Клиническая картина и диагностика геморрагического инсульта
Для гипертензивных внутримозговых кровоизлияний характерно острое течение заболевания, наличие общемозговой, менингеальной, очаговой, дислокационной симптоматики. Клиническая картина заболевания определяется прежде всего локализацией геморрагического инсульта. Наиболее часто гипертензивные гематомы располагаются в скорлупы (55%), реже субкортикально (15%), в зрительном бугре (10%), мозжечке (10%), стволе головного мозга (10%).
Методы инструментальной диагностики геморрагического инсульта: рентгеновская компьютерная томография, магнитнорезонансная томография, церебральная ангиография, регистрация акустических стволовых вызванных потенциалов, электрокардиография, эхо- кардиография.
Церебральную ангиографию проводят для исключения аневризмы или сосудистой мальформации пациентам молодого возраста (до 45 лет), при отсутствии в анамнезе артериальной гипертонии, при наличии базального субарахноидального кровоизлияния и при субкортикальной локализации гематомы.
Хирургическое лечение геморрагического инсульта
Цели хирургического лечения:
- уменьшение масс-эффекта
- снижение локального и общего внутричерепного давления
- уменьшение высвобождения из гематомы нейротоксических веществ.
Задачи хирургического лечения:
- Максимально полное удаление сгустков крови
- Минимальное повреждение окружающей паренхимы мозга.
Операция необходима, если у пациента имеется:
- субкортикальное или путаменальное кровоизлияние объемом более 20-30 см. куб. или диаметром более 3 см, приводящее к дислокации мозга и выраженному неврологическому дефициту;
- гематома мозжечка объемом более 10-15 см куб., приводящая к компрессии ствола мозга и/или окклюзионной гидроцефалии;
- гематома таламуса, сопровождающаяся гемотампонадой боковых желудочков и окклюзионной гидроцефалией.
Обсуждается целесообразность хирургического вмешательства при:
- таламической гематоме объемом более 10 мл, сопровождающейся неврологическим дефицитом;
- гематоме моста, сопровождающейся грубым неврологическим дефицитом.
Для лечения гипертензивных кровоизлияний применяют открытое хирургическое вмешательство путем краниотомии, пункционные операции (аспирация и локальный фибринолиз, эндоскопическая аспирация гематомы и их сочетание) и дренирование желудочков мозга.
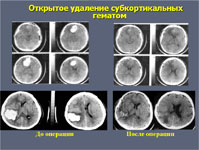
Открытое хирургическое лечение в настоящее время используют не более чем у 25% больных. Оно показано тогда, когда гематома расположена близко к поверхности мозга. При этом вмешательство не наносит дополнительную травму мозгу пациента. При глубинных кровоизлияниях в большие полушария мозга или в мозжечок к открытому вмешательству приходится прибегать как к жизнеспасающей операции у больных, находящихся в тяжелом состоянии.
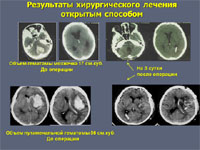
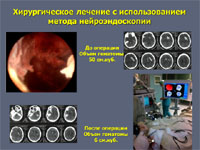
У большей части больных – около 75% – для эвакуации гематом применяют малотравматичные пункционные операции. Через небольшое трепанационное отверстие в гематому вводят инструмент диаметром 2-7 мм и одномоментно или в течение времени аспирируют ее через специальный катетер или эндоскоп. Точность попадания инструмента в гематому обеспечивается современными навигационными системами (ультразвуковыми, электромагнитными или инфракрасными). Компьютерные томограммы пациента загружают в навигационную станцию, строят виртуальную модель расположения кровоизлияния и во время операции хирург в режиме реального времени может наблюдать расположение гематомы и хирургического инструмента относительно друг друга.
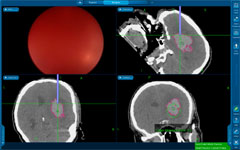
Рис. Изображение с экрана навигационной станции. Левый верхний квадрат – реальное изображение хода операции с эндоскопа. Остальные три квадрата отображают виртуальную картину расположения эндоскопа (синяя линия) относительно гематомы (обведена сиреневым цветом) на этапе наведения инструмента на цель.
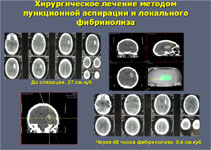
При развитии окклюзионной гидроцефалии проводят дренирование желудочков мозга. Если желудочки тампонированы сгустками крови и только дренирование не приводит к регрессу водянки мозга, то оно дополняется локальным фибринолизом сгустков крови.
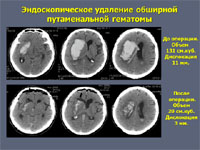
К наиболее современным методам хирургии геморрагического инсульта можно отнести видеоэндоскопический. Нейроэндоскопы позволяют как под контролем зрения, так и под виртуальным контролем навигационной станции осуществлять малотравматичное удаление даже значительных по размеру кровоизлияний.

Противопоказания к хирургическому лечению.
Абсолютные:
- нарушение бодрствования до комы;
- нестабильная гемодинамика.
Относительные:
- тяжелая соматическая патология (коагулопатия, сахарный диабет, сердечно-легочная и почечная недостаточность в стадии декомпенсации);
- высокое, некорригируемое артериальное давление;
- возраст больных старше 70-75 лет
В течение последних 30 лет ежегодно в НИИ скорой помощи им. Н.В. Склифосовского оперируется более 35 – 50 пациентов с геморрагическим инсультом. Для удаления гематом используются микрохирургический и эндоскопический методы и различные системы нейронавигации.
Проведение своевременного комплексного обследования и нейрохирургического лечения позволяет добиться хорошего исхода заболевания у большинства пациентов и послеоперационной летальности менее 20%.
Сотрудники клиники нейрохирургии регулярно организуют мастер-классы по хирургическому лечению геморрагического инсульта. Выступают на всероссийских и международных конференциях с результатами проводимых исследований.
Источник
