Инсульт что значит нет динамики

Дарья. Здравствуйте. У моего деда случился инсульт ишемический левосторонний. После в больнице через неделю случился второй, какой-то лобно-височный, после которого он потерял сознание и лежит в реанимации без сознания уже второй день. Врачи каждый день говорят одно и то же что состояние тяжелое плюс у него сахар повышенный.
Сегодня врачи сказали состояние тяжелое нет динамики, что это? Как долго он может так пролежать? И к чему нам готовиться?
Возникновение ишемического инсульта у каждого человека происходит по-разному. В зависимости от того, какая область головного мозга подвергается атаке, дальнейшее течение инсульта можно с небольшой долей вероятности прогнозировать.
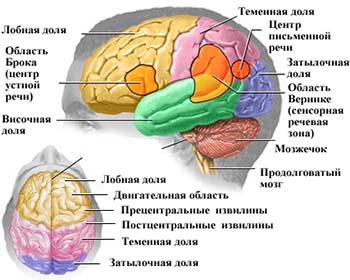 Для начала рассмотрим строение головного мозга. Он состоит из трёх основных частей: мозжечок, ствол и сам мозг.
Для начала рассмотрим строение головного мозга. Он состоит из трёх основных частей: мозжечок, ствол и сам мозг.
Строение самого головного мозга делится на лобную, теменную, височную и затылочную часть.
Каждый поражённый участок головного мозга влияет на дальнейший поведенческий фактор. Рассмотрим по порядку:
- Стволовой инсульт. При поражении стволовых клеток мозга всё заканчивается мгновенным летальным исходом.
- Мозжечковый ишемический инсульт. Происходит общее нарушение устойчивости и координации движения. Больной теряет равновесие, периодически возникает тремор (дрожание) конечностей.
- При инсульте в теменной части (доли) мозга, пациент неадекватно реагирует на пространственное окружение, то есть происходит полное отсутствие владение собственным телом.
- Инсульт в затылочной части головного мозга вызывает частичную или полную потерю зрительных функций.
- Поражение лобной доли головного мозга однозначно приводит к гемипарезу или одностороннему параличу.
- При височном инсульте поражаются клетки головного мозга, происходит афазия и частичное психическое расстройство.
Таким образом, можно спрогнозировать, что при лобно-височном инсульте пациент в дальнейшем подвержен гемипарезу и афазии (системное нарушение речи). Левосторонний ишемический инсульт в совокупности с лобным и височным поражением головного мозга в дальнейшем приведёт к языковым расстройствам и ограничит двигательные функции больного.
Знания дальнейшего поведенческого фактора пациентов перенесших инсульт, в дальнейшем очень помогают окружающим их людям в восстановлении и реабилитации.
Неустойчивая динамика течения болезни, говорит о том, что положение очень критическое. Превышение нормы сахара в крови только усугубляет ситуацию. Отрицательная динамика может проявляться из-за сильной отёчности головного мозга, вызванная повторным кризом. Организм не может полноценно восстановить оптимальное кровоснабжение в сосудах головного мозга.
Дальнейшая судьба пациента зависит только от индивидуальной сопротивляемости организма атеросклеротическим атакам, возрастного ценза и профессионализма лечащих врачей.
История реабилитации после перенесенного инсульта
Меня зовут Наталья Ефратова. Летом 2017 года у моего мужа случился левосторонний инсульт. Парализовало практически полностью. Месяц он пролежал в городской больнице. Затем с большим трудом мы перевели его в реабилитационный центр, в котором он месяц просто лежал, и ни о какой полноценной реабилитации речи и ни шло. Через месяц нас выписали в том же состоянии, в котором и поступили. Сергей даже не научился нормально сидеть.
После такого лечения, мы решили бросить все силы на восстановление и решили обратиться в частный центр. Я пересмотрела массу информации в Интернете и на глаза мне попался центр «Эвексия». С самого первого обращения, я ощутила стремление помочь нам справиться с нашей проблемой.
Первоначально мы приехали сюда на две недели, но остались на полтора месяца. Мой муж стал ходить. Пока не очень уверенно и мы еще не добился желаемого результата в руке, но нам сказали, что нужно время. Но Сергей уже ходит и это для нас уже большая победа. Перейти на официальный сайт >>>
Источник
Что означает отрицательная динамика при зно. Врач говорит «тяжелое состояние и нет динамики» при инсульте

ЭКГ – электрокардиограмма, означающая графическое изображение биопотенциала сердечной мышцы и представляющая собой кривую, отражающую динамику разности сердечных электрических потенциалов. Во время работы сердце вырабатывает некий электрический потенциал.
Благодаря тому, что наше тело обладает высокой электропроводностью, возможно этот электрический потенциал зарегистрировать, записав электрокардиограмму.
Динамика ЭКГ регистрируется методом электрокардиографии при помощи специального прибора – электрокардиографа: на тело больного накладывают электроды, и в нескольких отведениях электрокардиограф снимает электрокардиограмму.
Исследование занимает немного времени – всего 10-15 минут. Затем данные записанной кривой расшифровывает врач-кардиолог. Врач определяет по отклонениям от вариантов нормальной кривой характер изменений в сердце больного и локализацию этих изменений.
Норма ЭКГ
В норме электрокардиограмма состоит из 3-х положительных и 2-х отрицательных зубцов. Промежутки между ними называются сегментами, совокупность же зубцов и сегментов составляет один интервал.
Читая электрокардиограмму, врач отслеживает ритмичность и правильность зубцов, а также протяженность интервала и наличие каких-либо патологические зубцов.
На основании своего изучения врач делает заключение.
Отрицательная динамика ЭКГ
Отрицательна динамика означает, что есть изменения в работе сердца, и они идут не в лучшую сторону. Иными словами, ЭКГ ухудшается. Такой вывод делает врач, когда сравнивает показания двух ЭКГ – прошлой и настоящей.
Если по сравнению со старыми показателями на новой электрокардиограмме появились новые изменения или усугубились старые, то это говорит об отрицательной динамике в работе сердца. А это значит, что необходимо найти причину данных изменений.
Поставить верный диагноз и лечить заболевание.
Причины отрицательной динамики
Такое возможно после перенесенной тяжелой продолжительной болезни с выраженной интоксикацией.
Отрицательная динамика может наблюдаться и у спортсменов, что указывает на их перетренированность. То есть была слишком большая нагрузка, и организму трудно сразу восстановиться, нужно какое-то время для нормализации работы сердца.
Одним из факторов появления отрицательной динамики является значительное усиление ортостатических симпатико-адреналовых воздействий, при которых увеличивается частота сердечных сокращений.
Сниженное содержание калия: известно, что повышение содержания в миокарде калия повышает устойчивость миокарда к стрессовым воздействиям.
динамика-это какие то изменения проследить. в лучшую и худшую сторону
В терапии тоже есть такое понятие как динамика-в области лечения УВЧ (прогревания)
есть ли результат лечения.
Если говорят положительная динамика – то лечение помогает! Налицо ваше выздоровление.
Врач говорит «тяжелое состояние и нет динамики» при инсульте?
Сегодня врачи сказали состояние тяжелое нет динамики, что это? Как долго он может так пролежать? И к чему нам готовиться?
Возникновение ишемического инсульта у каждого человека происходит по-разному. В зависимости от того, какая область головного мозга подвергается атаке, дальнейшее течение инсульта можно с небольшой долей вероятности прогнозировать.
Для начала рассмотрим строение головного мозга. Он состоит из трёх основных частей: мозжечок, ствол и сам мозг.
Строение самого головного мозга делится на лобную, теменную, височную и затылочную часть.
Каждый поражённый участок головного мозга влияет на дальнейший поведенческий фактор. Рассмотрим по порядку:
- Стволовой инсульт. При поражении стволовых клеток мозга всё заканчивается мгновенным летальным исходом.
- Мозжечковый ишемический инсульт. Происходит общее нарушение устойчивости и координации движения. Больной теряет равновесие, периодически возникает тремор (дрожание) конечностей.
- При инсульте в теменной части (доли) мозга, пациент неадекватно реагирует на пространственное окружение, то есть происходит полное отсутствие владение собственным телом.
- Инсульт в затылочной части головного мозга вызывает частичную или полную потерю зрительных функций.
- Поражение лобной доли головного мозга однозначно приводит к гемипарезу или одностороннему параличу.
- При височном инсульте поражаются клетки головного мозга, происходит афазия и частичное психическое расстройство.
Таким образом, можно спрогнозировать, что при лобно-височном инсульте пациент в дальнейшем подвержен гемипарезу и афазии (системное нарушение речи). Левосторонний ишемический инсульт в совокупности с лобным и височным поражением головного мозга в дальнейшем приведёт к языковым расстройствам и ограничит двигательные функции больного.
Знания дальнейшего поведенческого фактора пациентов перенесших инсульт, в дальнейшем очень помогают окружающим их людям в восстановлении и реабилитации.
Неустойчивая динамика течения болезни, говорит о том, что положение очень критическое. Превышение нормы сахара в крови только усугубляет ситуацию. Отрицательная динамика может проявляться из-за сильной отёчности головного мозга, вызванная повторным кризом. Организм не может полноценно восстановить оптимальное кровоснабжение в сосудах головного мозга.
Дальнейшая судьба пациента зависит только от индивидуальной сопротивляемости организма атеросклеротическим атакам, возрастного ценза и профессионализма лечащих врачей.
Вы когда-нибудь пытались восстановить работу сердца, мозга или других органов после перенесенных патологий и травм? Судя по тому, что вы читаете эту статью – вы не по наслышке знаете что такое:
- часто возникающие неприятные ощущения в области головы (боль, головокружение)?
- внезапное чувство слабости и усталости.
- постоянно ощущается повышенное давление.
- об одышке после малейшего физического напряжения и нечего говорить…
А теперь ответьте на вопрос: вас это устраивает? Разве ВСЕ ЭТИ СИМПТОМЫ можно терпеть? А сколько времени вы уже «слили» на неэффективное лечение? Ведь рано или поздно СИТУАЦИЯ УСУГУБИТЬСЯ.
Динамика в медицине
А вообще, смотря что за исследование.
а бывает отрицательная динамика(стало хуже)
Динамика – значит, процесс идет.
У меня доча нездорова, каждые три месяца обследования, и получить для нас заключение “без отрицательной динамики” – большая радость каждый раз.
да я не расстраиваюсь. Я сначала ввообще обрадовалась! :)) с моим трактованием понятия “отрицательная динамика”.
На месте точно не стоит. Сравнила с весенним результатом, было 17х9х14 стало 17х9х18. 4 мм разницы. Осталось только выяснить насколько это плохо.
Это значит увеличивается в размерах. Я дочке делала узи ГМ, нам писали то же самое – “отрицательная динамика”, когда желудочки ГМ увеличивались в размерах. Сейчас они приходят в норму, обратно уменьшаются, и теперь пишут “положительная динамика”.
было названо образование(которое не увеличивается в размерах)
Сравнила с весенним результатом, было 17х9х14 стало 17х9х18. 4 мм разницы.Ведь увеличилось.
т.е. на 4 мм стало больше это не увеличивается по вашему?
Отрицательная динамика при болезни, чего ждать?
Было ли у вас так?
Отрицательная динамика- это не всегда так страшно. Смотря о каком заболевании идет речь.
Если, например, кашель сухой переходит в бронхит или пневмонию, значит, либо нет лечения, либо оно неэффективно по какой-то причине. Неправильно подобран препарат, нарушен график процедур, диагноз неверен. Необходимо решить причину и все.
Такая ситуация была в свое время с ребенком, выписали препарат, на который организм не реагировал. Лечение тогда затянулось на долго, помог только третий антибиотик.
Другое дело, некоторые болезни, не хочу озвучивать. Возможно упущено благоприятное для лечения, время. Опять же, верно ли поставлен диагноз? Иногда лечим следствие, не разобравшись в причине. А ждать не стоит. Необходимо использовать все возможные шансы решения проблемы.
Источник: https://me-m.ru/in-children/chto-oznachaet-otricatelnaya-dinamika-pri-zno-vrach-govorit-tyazheloe/
Экг без динамики что это. Что означает «отрицательная динамика» в заключении МРТ

Что такое «артефакты» на снимках МРТ?
Артефакты (от лат. artefactum) – это погрешности, допущенные человеком, в процессе исследования. Артефакты значительно ухудшают качество изображения.
Существует обширная группа физиологических (другими словами, относящихся к поведению человека) артефактов: двигательные, дыхательные, артефакты от глотания, моргания, случайных неуправляемых движений (тремор, гипертонус).
Все артефакты, связанные с человеческим фактором, легко преодолеваются, если человек в процессе исследования полностью расслаблен, дышит ровно и свободно, без глубоких глотательных движений и частых морганий. Однако в медицинской практике нередки случаи использования легкого наркоза.
С какого возраста можно делать МРТ детям?
Магнитно-резонансная томография не имеет возрастных ограничений, поэтому ее можно проводить детям с самого рождения.
Но ввиду того, что во время процедуры МРТ необходимо соблюдать неподвижность, обследование маленьких детей проводится в условиях анестезиологического пособия (поверхностного наркоза).
В нашем центре исследование под наркозом не осуществляется, поэтому мы обследуем детей исключительно с семилетнего возраста.
Какие существуют противопоказания к МРТ?
Все противопоказания к проведению МРТ можно разделить на абсолютные и относительные.
Абсолютными противопоказаниями к проведению МРТ являются следующие особенности пациента: наличие у него кардиостимулятора (водителя ритма сердца) и других вживляемых электронных устройств, присутствие ферримагнитных (железосодержащих) и электрических протезов стремечка (после реконструктивных операций на среднем ухе), гемостатических клипс после операций на сосудах головного мозга, брюшной полости или легких, металлических осколков в области глазницы, крупных осколков, дроби или пуль вблизи сосудисто-нервных пучков и жизненно важных органов, а также беременность до трех месяцев.
К относительным противопоказаниям относятся: клаустрофобия (боязнь замкнутого пространства), наличие в теле пациента массивных не ферримагнитных металлических конструкций и протезов, наличие ВМС (внутриматочной спирали). Кроме того, все пациенты с магнитосовместимыми (не ферримагнитными) металлическими конструкциями могут обследоваться только по прошествии месяца после проведенного оперативного вмешательства.
Обязательно ли иметь направление от врача, чтобы пройти у вас МРТ?
Направление врача – необязательное условие посещения центра МРТ. Нам важна Ваша забота о своем здоровье, согласие на проведение обследования, а также отсутствие противопоказаний для проведения МРТ.
У меня часто болит голова. МРТ какой области нужно сделать?
Любому человеку знакома головная боль, но если она повторяется подозрительно часто, безусловно, это нельзя оставить без внимания. Мы рекомендуем пациенту с сильными головными болями пройти МРТ головного мозга и его сосудов.
В отдельных случаях этого может быть недостаточно, потому как не всегда причина головных болей связана именно с патологией головного мозга.
Головные боли могут быть следствием шейного остеохондроза, поэтому наши специалисты дополнительно советуют пройти МРТ шейного отдела позвоночника и сосудов шеи.
Как долго длится исследование на МРТ?
Средняя продолжительность одного исследования в нашем центре составляет от 10 до 20 минут, однако, все зависит от выявленных изменений: иногда для уточнения заболевания врач-рентгенолог может расширить протокол исследования и прибегнуть к использованию контрастного усиления. В таких случаях время исследования увеличивается.
динамика-это какие то изменения проследить. в лучшую и худшую сторону
В терапии тоже есть такое понятие как динамика-в области лечения УВЧ (прогревания)
есть ли результат лечения.
Если говорят положительная динамика – то лечение помогает! Налицо ваше выздоровление.
Источник
Инсульт, или острое нарушение мозгового кровообращения, — распространенное заболевание, которое может поразить не только пожилых людей. Большинству наших граждан не свойственно вести здоровый образ жизни, так же как и посещать врача в профилактических целях. Между тем в России самый высокий в мире показатель смертности от инсульта. А среди тех, кто сумел его пережить, лишь 20% возвращаются к прежнему образу жизни. Для успешного восстановления очень важно вовремя распознать инсульт и начать лечение. О том, что это за болезнь, как ее диагностировать и возможно ли полное восстановление после инсульта, читайте в нашем обзоре.
Что такое ишемический инсульт головного мозга и как его распознать
Ишемический инсульт — это острая недостаточность мозгового кровообращения, влекущая за собой нарушения неврологических функций. Острый ишемический инсульт возникает из-за закупорки сосуда тромбом, или эмболом. Из-за нарушенного кровообращения участки головного мозга гибнут, а те функции, которые они контролировали, нарушаются.
Различают следующие виды ишемического инсульта в зависимости от механизма развития этого заболевания:
- Атеротромбоэмболический. Возникает из-за атеросклероза крупных артерий.
- Кардиоэмболический: эмбол формируется в полости сердца при аритмиях, пороках сердца, эндокардите и других заболеваниях.
- Лакунарный — возникает из-за перекрытия относительно мелкого сосуда.
- Инсульт другой этиологии. Как правило, вызывается такими редкими причинами, как расслоение стенки крупной мозговой артерии, мигренозный приступ (сама по себе мигрень — явление нередкое, чего нельзя сказать об истинных мигренозных инфарктах мозга), наследственные сосудистые заболевания.
- Инсульт неустановленной этиологии. Его диагностируют, когда есть несколько равновероятных причин, и даже полноценное обследование не позволяет выявить конкретный фактор, вызвавший инсульт. Кроме того, обследование, к сожалению, проводится далеко не всегда.
Медицинская статистика
В США инсульт ежегодно поражает около 800 000 человек, в 82–92% случаев речь идет об ишемическом инсульте головного мозга[1]. В России ежегодно регистрируется 400 000 инсультов, 70–85% из которых — ишемические[2].
«Классическими» факторами риска инсульта являются:
- возраст старше 50 лет;
- артериальная гипертензия;
- болезни сердца, особенно сопровождающиеся аритмиями;
- сахарный диабет;
- курение, злоупотребление алкоголем;
- ожирение.
Обычно ишемический инсульт мозга начинается внезапно, на фоне полного здоровья, наиболее часто — ночью или под утро. Для инсульта характерны такие проявления:
- парез (паралич) половины тела, конечности, намного реже — всего тела;
- нарушение чувствительности половины тела;
- нарушение зрения на один или оба глаза;
- выпадение полей зрения;
- двоение в глазах;
- неразборчивая речь из-за нарушения произношения (дизартрия);
- перекошенное лицо;
- снижение или полная потеря координации движений (атаксия);
- головокружение;
- нистагм (непроизвольные движения глазных яблок);
- несвязная речь, смешение понятий (афазия);
- нарушение сознания.
Чаще всего при ишемическом инсульте симптомы возникают не изолировано, а в различных комбинациях. Самый простейший тест, который можно сделать до приезда врача:
- Попросить больного улыбнуться/оскалить зубы. При инсульте улыбка асимметрична, лицо перекошено.
- Попросить поднять обе руки, согнув их на 90 градусов, если больной сидит или стоит, и на 45 градусов, если лежит, и удерживать в течение пяти секунд. При инсульте одна рука опускается.
- Попросить повторить простейшую фразу. При инсульте речь неразборчива.
Очень важно!
При появлении любого из признаков инсульта необходимо немедленно вызывать скорую!
При ишемическом инсульте все, что можно сделать в домашних условиях, — уложить пострадавшего, приподняв его голову, освободить от тугого ремня, расстегнуть воротник, дамам — снять бюстгальтер. Тиражируемые в Интернете методики «кровопускания», растирания мочек ушей и прочие — это бессмысленное издевательство над больным человеком.
Если начинается рвота или пациент теряет сознание — поверните голову человека на бок, достаньте язык больного из ротовой полости и прижмите так, чтобы он не западал. На этом самостоятельная помощь при ишемическом инсульте заканчивается.
Важно!
Ни в коем случае нельзя самостоятельно назначать никакие лекарства, тем более пытаться дать их человеку, потерявшему сознание!
Последствия ишемического инсульта головного мозга
Последствия ишемического инсульта можно разделить на несколько больших групп:
- Двигательные нарушения. В зависимости от того, какой именно участок мозга поражен и какой масштаб этого поражения, может быть нарушены подвижность лица, одной или нескольких конечностей. Это самая частая проблема после инсульта. В случаях, когда поражаются отделы мозга, ответственные за глотание, пациент не может самостоятельно питаться, приходится устанавливать назогастральный зонд.
- Речевые нарушения. Могут быть двоякого происхождения: либо поражаются участки мозга, ответственные за артикуляцию, либо — отвечающие за распознавание и формирование речи.
- Когнитивные и эмоционально-волевые расстройства. У пациента снижается интеллект, вплоть до деменции, ухудшается память, рассеивается внимание. Часто меняется настроение, человек становится «капризным» и «плаксивым», может развиться депрессия.
Но все эти последствия ишемического инсульта головного мозга четко вырисовываются после того, как пройдет острый период болезни. Поначалу же на первый план выходят уже описанные симптомы: головная боль, двигательные нарушения и измененная речь, нарушение сознания. Становится нестабильным артериальное давление, возможно нарушение ритма сердца. Может подняться температура, начаться судороги.
Лечение в стационаре
Врач, обследуя пациента, изучает его неврологический статус: чувствительность, рефлексы… В западных странах КТ- и МРТ-ангиография — стандарт обследования. В нашей же стране они проводятся далеко не всем. При этом без МРТ и КТ ошибки при диагностике ишемического инсульта совершаются в 10% случаев даже при очевидной клинической картине[3]. Обследования должны быть сделаны экстренно сразу после госпитализации, именно поэтому пациент с подозрением на инсульт в идеале должен как можно быстрее оказаться в крупном сосудистом медицинском центре.
При лечении ишемического инсульта позиция современной медицины следующая: «время = мозг», то есть потерянное время — потерянный мозг. Существует так называемое терапевтическое окно: время, в течение которого возникшие изменения могут быть обратимы при условии оказания грамотной медицинской помощи. Это время в случае ишемического инсульта составляет от трех с половиной до шести часов.
Мировая статистика говорит о том, что большая часть времени теряется на догоспитальном этапе: лишь половина пациентов, почувствовав недомогание, звонит в скорую, остальные пытаются связаться с родственниками или семейным врачом[4]. В российских условиях время может быть потеряно и в стационаре: далеко не во всех городах есть крупные сосудистые центры, где обратившимся способны оказать квалифицированную помощь, большинство больниц в глубинке, диагностировав ишемический инсульт головного мозга, лечение проводят по старинке — ноотропами. Эти средства в свое время показали эффективность при исследованиях на животных, но последние клинические исследования не подтверждают их действенность при инсульте[5].
Американские стандарты лечения предполагают, что в течение 60 минут после поступления пациента с подозрением на инсульт он должен быть обследован, приведен в стабильное состояние (осуществляется контроль дыхания, артериального давления, частоты сердечных сокращений)[6] и направлен на тромболитическую терапию. Российские клинические рекомендации не столь суровы: до начала тромболитической терапии должно пройти не более четырех с половиной часов[7], после чего она может считаться неэффективной.
Еще до госпитализации врач скорой помощи начинает так называемую базисную терапию, которая продолжается в приемном покое. Ее цель — стабилизировать состояние пациента и поддержать работу органов и систем. Базисная терапия включает:
- контроль температуры тела — при ее повышении сверх 37,5°C вводится парацетамол, допускается использовать физические методы охлаждения (бутыли с холодной водой, грелки со льдом);
- борьбу с головной болью — в ход идут препараты на основе парацетамола, кетопрофена, трамадола;
- купирование судорог (если есть);
- поддержание водно-электролитного баланса путем введения 0,9% раствора хлорида натрия;
- контроль и коррекция артериального давления;
- контроль и коррекция сердечной деятельности;
- контроль уровня глюкозы в крови;
- кислородотерапию по показаниям.
Специфическое же лечение после ишемического инсульта — это тромболитическая (восстановление кровотока в сосуде) и антикоагулянтная (предотвращение появления тромбов) терапия.
Тромболитическая терапия
Внутривенно вводят тканевый активатор плазминогена, который запускает цепочку биохимических реакций, растворяющий тромбы.
Показания: возраст больного 18–80 лет; прошло не более четырех с половиной часов с момента начала заболевания.
Противопоказания:
- прошло более четырех с половиной часов со времени начала заболевания либо время его начала неизвестно (ночной инсульт);
- повышенная чувствительность к используемым лекарствам;
- артериальное давление выше 185/110;
- признаки внутричерепного кровоизлияния, опухоли мозга, аневризмы сосудов мозга, абсцесса мозга;
- недавние операции на головном или спинном мозге;
- подтвержденная язва желудочно-кишечного тракта (ЖКТ) в последние шесть месяцев;
- кровотечения из ЖКТ или половой системы (у женщин) в последние три месяца;
- прием противосвертывающих средств.
Это далеко не полный перечень противопоказаний, всего их более 30.
Одновременно с введением тромболитических средств другие лекарства не вводятся. 90% от необходимой дозировки вводится внутривенно струйно, оставшиеся — капельно в течение часа. Параллельно врач наблюдает за состоянием пациента. Неврологический статус проверяют каждые 15 минут — во время введения препарата, каждые 30 минут — в течение последующих шести часов, далее — каждые 24 часа. С таким же интервалом проверяется артериальное давление. В течение суток после тромболизиса нельзя делать внутримышечные инъекции и проводить катетеризацию подключичной вены.
Самое частое осложнение тромболитической терапии — кровотечение.
Учитывая большое количество противопоказаний, в развитых странах тромболизис проводят не более чем у 5% пациентов[8].
Антитромбоцитарные средства
Применяют через сутки после тромболизиса, а если он не проводится, то в острейшем периоде. «Аспирин» незначительно снижает смертность от инсульта и предупреждает возникновение повторного.
Механическая тромбэкстракция
Это современная и наиболее перспективная методика восстановления кровоснабжения в мозговых артериях. Тромбы удаляют механическим путем с помощью высокотехнологичного инструментария под рентгенографическим контролем. В артерию вводят стент и продвигают его к месту закупорки. Затем тромб захватывают и извлекают посредством катетера.
В отличие от тромболизиса действие механической тромбэкстракции более продолжительное: она может быть эффективна в течение шести–восьми часов от начала развития инсульта. Кроме того, у нее меньше противопоказаний. Но для такой операции необходимо сложное оборудование, а проводить ее могут только высококвалифицированные сосудистые хирурги. Пока лишь немногие клиники в России имеют возможность выполнять механическую тромбэкстракцию.
Устранение отека мозга
Развивающийся отек мозга устраняют под контролем врачей с помощью диуретических средств. Длительность нахождения в стационаре будет зависеть от состояния каждого конкретного пациента.
Уход
Если в первые дни после ишемического инсульта пациенты погибают в основном от вызванных им нарушений деятельности нервных центров, то позднее смертность вызвана осложнениями, связанными с долгой неподвижностью:
- застойной пневмонией;
- тромбофлебитами и тромбоэмболией;
- пролежнями и их инфицированием.
Поэтому очень важно поворачивать пациента с боку на бок, не допускать, чтобы постельное белье сбивалось в складки. Уход после ишемического инсульта включает в себя и элементы реабилитации, начинать которую можно, как только жизнь пациента окажется вне опасности. Чем раньше начато восстановление после ишемического инсульта головного мозга, тем оно эффективней. Пассивная гимнастика, массаж позволят предупредить контрактуру — ограничения движения в суставах, которые возникают из-за полной неподвижности. Если пациент в сознании, можно начинать речевую гимнастику, пассивную стимуляцию мышц.
Восстановление после ишемического инсульта
Говорить о сроках восстановления после ишемического инсульта довольно сложно: все очень индивидуально.
Важно!
Чтобы мозг восстанавливался и перестраивался максимально активно, необходимо начать реабилитацию как можно раньше.
Основные принципы реабилитации, соблюдение которых увеличивает вероятность успешного восстановления:
- Раннее начало, в идеальном варианте — как только жизнь пациента окажется вне опасности.
- Последовательность, системность, продолжительность. Не нужно бросаться из крайности в крайность и хвататься за все доступные методы. Способы восстановления меняются в зависимости от состояния пациента. Если вначале это пассивная гимнастика и массаж, то позже показаны упражнения, для выполнения которых пациент должен приложить некоторые усилия. Постепенно в программу реабилитации включают лечебную физкультуру, занятия на тренажерах, в том числе роботизированных. Дополняют программу восстановления использованием физиотерапевтических методов.
- Комплексность. Инсульт приводит не только к двигательным нарушениям, но и к психоэмоциональным расстройствам. Поэтому восстанавливать приходится не только двигательные функции. Нередко бывает нужна помощь и логопеда, нейропсихолога, зачастую — психиатра. Необходимо выполнять упражнения для восстановления внимания, памяти, ассоциативного мышления. Очевидно, что обеспечить пациенту весь комплекс нужных мероприятий в государственных медицинских учреждениях с их постоянной нехваткой специалистов и очередью в несколько месяцев довольно трудно.
В идеальных условиях реабилитация состоит из нескольких этапов:
- Первый этап восстановления проходит в остром периоде в условиях отделения, куда госпитализирован пациент.
- После того как острый период закончился, восстановление продолжается в реабилитационном отделении стационара (если пациент не может передвигаться самостоятельно) или в реабилитационном санатории.
- Амбулаторно-поликлинический этап: пациент, если ему это под силу, посещает реабилитационный кабинет, при отсутствии такой возможности восстановление организуется на дому.
Прогноз восстановления
Смертность от инсультов в нашей стране самая высокая в мире: 175 летальных исходов на 100 000 человек в год[9]. При этом в течение месяца от инсульта умирают 34,6% пострадавших, в течение года — каждый второй заболевший. Из выживших только 20% удается восстановиться практически полностью (им не присваивается группа инвалидности). 18% выживших утрачивают речь, 48% — теряют способность двигаться[10]. Тем не менее при ишемическом инсульте, как видно, прогноз на полное выздоровление может быть вполне благоприятным.
Невозможно заранее предсказать, как надолго затянется восстановление. Здесь нужно учитывать факторы, ухудшающие прогноз и утяжеляющие последствия ишемического инсульта. Например:
- основной очаг поражения находится в функционально значимых зонах мозга — в речевых и двигательных центрах;
- большие размеры очага;
- пожилой возраст пациента — особенно для восстановления сложных двигательных навыков;
- грубые нарушения тонуса мышц конечностей;
- нарушение мышечно-суставного чувства — пациент не понимает, в каком положении находится конечность, если не видит ее;
- снижение уровня интеллекта;
- эмоциональные расстройства (депрессия).
Но неблагоприятный прогноз отнюдь не означает, будто ситуация бесперспективная. Напомним, что шансы на восстановление повышаются в случае:
- раннего начала реабилитации;
- сохранности интеллекта больного;
- активной заинтересованности самого пациента в восстановлении;
- адекватно подобранной программы восстановления.
Оперативность и точность действий — вот что в первую очередь важно для высоких показателей выживаемости и успешной реабилитации при ишемическом инсульте. Ученые подсчитали, что за час развития болезни человек теряет 120 миллионов нейронов и стареет на 3,5 года. Чтобы спасти больному жизнь и дать ему шанс на полное восстановление утраченных функций, необходимо как можно скорее доставить пострадавшего от инсульта человека в стационар, где ему смогут оказать медицинскую помощь.
Источник
