Инотропные средства при острой сердечной недостаточности
Инотропные средства
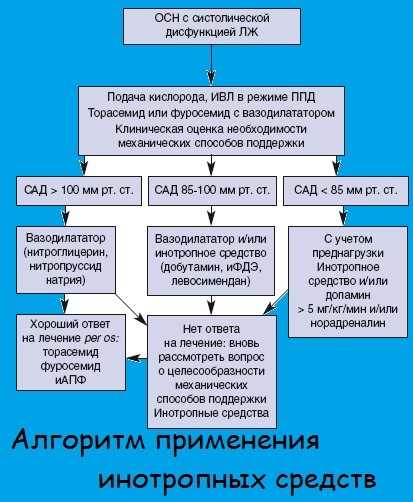
Инотропные средства показаны при наличии признаков периферической гипоперфузии (артериальная гипотония, ухудшение функции почек) независимо от наличия венозного застоя или отёка лёгких, рефрактерного к введению жидкости, диуретиков и вазодилататоров в оптимальных дозах (рис. 1).
Рис. 1. Использование инотропных средств при ОСН
У больных с декомпенсацией ХСН симптомы, клиническое течение и прогноз могут критически зависеть от состояния гемодинамики. В этих случаях улучшение параметров гемодинамики способно стать целью лечения, а инотропные средства – полезными и спасающими жизнь. Однако применению инотропных средств противостоит угроза возникновения выраженной тахикардии, суправентрикулярных и желудочковых аритмий, ишемии миокарда, а также последующего нарастания дисфункции миокарда из-за чрезмерного увеличения потребления энергии. Чтобы уменьшить вероятность аритмогенного эффекта, необходимо поддерживать нормальное содержание в крови калия >4 ммоль/л и магния >1 ммоль/л.
Соотношение риска и пользы для разных инотропных препаратов может не совпадать. Назначение лекарственных средств, фармакологическое действие которых в основном сопряжено с повышением концентрации кальция в клетках миокарда, связано с более высоким риском нежелательных явлений. Доказательная база по применению инотропных средств при ОСН ограничивается результатами небольшого числа клинических исследований, причём лишь в нескольких из них изучалось влияние на симптомы и отдалённый прогноз.
Допамин. При ОСН препарат изучен на небольшом числе больных. Контролируемых исследований его влияния на функцию почек и выживаемость в отдалённые сроки заболевания не проводилось.
В/в инфузию в дозе, превышающей 2 мкг/(кг-мин), можно использовать для инотропной поддержки при ОСН, сопровождающейся артериальной гипотонией. Инфузия низких доз, меньше 2-3 мкг/(кг-мин), способна улучшить почечный кровоток и усилить диурез при острой декомпенсации СН с артериальной гипотонией и олигурией. При отсутствии клинического ответа терапию следует прекратить (табл. 1).
Таблица 1
Внутривенное введение основных препаратов с положительным инотропным действием
| Препарат | Болюс | Инфузия, мкг/(кг-мин) |
| Добутамин Допамин Левосимендан Норадреналин Адреналин | Нет Нет 12-24 мкг/кг в течение 10 мин* Нет 1 мг в/в при реанимационных мероприятиях, при необходимости повторно через 3-5 мин. Эндотрахеальное введение нежелательно | 2-20 < 3: почечный эффект 3-5: инотропное действие > 5; вазопрессорное действие 0,1, может быть увеличена до 0,2 и уменьшена до 0,05 0,2-1,0 0,05-0,5 |
* При артериальной гипотонии следует начинать с инфузии, минуя болюсное введение.
Добутамин. Применяется для увеличения СВ. Начальная скорость инфузии обычно составляет 2-3 мкг/(кг-мин). В дальнейшем её меняют в зависимости от симптомов, объёма выделяемой мочи и параметров гемодинамики. Гемодинамический эффект возрастает пропорционально увеличению дозы, которая может достигать 20 мкг/(кг-мин). После прекращения инфузии влияние препарата исчезает достаточно быстро, что делает его назначение удобным и хорошо контролируемым.
При совместном применении с β-адреноблокаторами для сохранения инотропного эффекта дозу добутамина можно увеличить до 15-20 мкг/(кг-мин). Особенностью сочетанного использования с карведилолом является возможность повышения сопротивления лёгочных сосудов при инфузии высоких доз добутамина — 5-20 мкг/(кг-мин). Комбинация добутамина и ИФДЭ даёт больший инотропный эффект по сравнению с применением каждого препарата в отдельности.
Длительная инфузия добутамина (более 24-48 ч) приводит к развитию толерантности и частичной потере гемодинамического эффекта. Прекращение лечения добутамином может быть затруднено из-за рецидива артериальной гипотонии, застойных явлений в лёгких, дисфункции почек. Эти явления иногда можно уменьшить за счёт очень медленного ступенчатого снижения дозы, например, на 2 мкг/(кг-мин) каждые сутки при одновременной оптимизации приёма вазодилататоров внутрь (гидралазин и/или ИАПФ). Во время этой фазы иногда приходится мириться с определённой гипотензией или дисфункцией почек.
Добутамин способен на короткое время усилить сократимость гибернированного миокарда ценой некроза кардиомиоцитов и потери их способности к восстановлению. Вызывает беспокойство возможное увеличение смертности больных, лечившихся добутамином при острой декомпенсации ХСН.
ИФДЭ. Их можно применять при отсутствии артериальной гипотонии. ИФДЭ, по-видимому, предпочтительнее добутамина у больных, получающих β-адреноблокаторы, и/или при неадекватном ответе на добутамин.
Милринон вводят в/в в дозе 25 мкг/кг в течение 10-20 мин, после чего проводится длительная инфузия в дозе 0,375-0,75 мкг/(кг-мин). Эноксимон применяют болюсом 0,25-0,75 мг/кг с последующей инфузией 1,25-7,5 мкг/(кг-мин). Из-за выраженной периферической вазодилатации на фоне лечения ИФДЭ может возникать артериальная гипотония, преимущественно у больных с низким давлением наполнения желудочков сердца. Её можно избежать, если отказаться от использования первоначального болюса и устранить гиповолемию.
Основанием для назначения милринона и эноксимона в лечении ОСН служит их благоприятное воздействие на гемодинамику. Информация об их влиянии на симптомы СН отсутствует. Кроме того, всё чаще вызывает сомнения безопасность препаратов этой группы, особенно при более продолжительном их введении больным с ИБС.
Левосимендан. Первый представитель нового класса препаратов — сенситизаторов кальция. Левосимендан обладает двойным механизмом действия — инотропным и сосудорасширяющим. Гемодинамический эффект левосимендана принципиально отличается от такового у широко используемых инотропных агентов. Он увеличивает чувствительность сократительных белков кардиомиоцитов к кальцию. При этом концентрация внутриклеточного кальция и иАМФ не изменяется. Левосимендан открывает калиевые каналы в гладкой мускулатуре, в результате чего расширяются вены и артерии, в том числе коронарные.
Препарат имеет активный метаболит со сходным механизмом действия и периодом полувыведения – 80 ч, что обусловливает сохранение гемодинамического эффекта в течение нескольких дней после прекращения в/в инфузии. Основные сведения о клинической эффективности левосимендана получены в исследованиях с инфузией препарата в течение 6-24 ч.
Левосимендан показан при ОСН с низким СВ у больных с систолической дисфункцией ЛЖ (низкой ФВ) при отсутствии тяжёлой артериальной гипотонии (САД <85 мм рт.ст.). Препарат обычно вводят в/в в нагрузочной дозе 12-24 мкг/кг в течение 10 мин с последующей длительной инфузией со скоростью 0,05-0,1 мкг/(кг-мин) (см. табл. 1). При необходимости скорость инфузии может быть увеличена до 0,2 мкг/(кг-мин). Инфузия левосимендана дозозависимо увеличивает СВ, УО: уменьшает ДЗЛА, системное и легочное сосудистое сопротивление: умеренно повышает ЧСС и снижает АД, а также уменьшает симптомы декомпенсации ХСН. До начала введения препарата необходимо обеспечить достаточное наполнение желудочков сердца – устранить гиповолемию.
В отличие от допамина и добутамина гемодинамический эффект левосимендана не ослабевает при одновременном применении β-адреноблокаторов.
На фоне лечения левосименданом в рекомендуемых дозах не выявлено увеличения частоты серьезных аритмий, ишемии миокарда и заметного увеличения потребности миокарда в кислороде. Возможно уменьшение гемоглобина, гематокрита и содержания калия в крови, что, скорее, связано с вазодилатацией и вторичной нейрогормональной активацией.
Результаты клинических исследований свидетельствуют о положительном влиянии препарата на клинические симптомы.
Вазопрессорные средства. Необходимость в назначении препаратов с вазопрессорным действием может возникнуть, если, несмотря на увеличение СВ в результате инотропной поддержки и введения жидкости, не удаётся добиться достаточной перфузии органов. Препараты этой группы можно использовать во время реанимационных мероприятий, а также для поддержания перфузии при угрожающей жизни артериальной гипотонии (АД < 70 мм рт.ст). Вместе с тем при кардиогенном шоке ПСС исходно повышено. Поэтому любые вазопрессорные средства следует использовать с осторожностью и в течение короткого времени, поскольку дополнительное увеличение постнагрузки приводит к ещё более выраженному снижению СВ и нарушению перфузии тканей.
Лабораторные тесты:
- нормализация содержания электролитов в крови;
- снижение уровней остаточного азота и/или креатинина;
- снижение уровня билирубина;
- уменьшение концентрации BNP и NT-proBNP в плазме крови;
- нормализация уровня глюкозы в крови.
Адреналин. Обычно применяют в виде в/в инфузии со скоростью 0,05-0,5 мкг/(кг-мин) при артериальной гипотонии, рефрактерной к добутамину (см. табл. 1). При этом рекомендуются инвазивное мониторирование АД и оценка параметров гемодинамики с помощью КЛА.
Норадреналин. Используют для повышения ОПСС, например, при септическом шоке. В меньшей степени увеличивает ЧСС, чем адреналин. Выбор между этими препаратами определяется клинической ситуацией. Для более выраженного влияния на гемодинамику норадреналин часто комбинируют с добутамином.
Сердечные гликозиды. При ОСН сердечные гликозиды незначительно повышают СВ и снижают давление заполнения камер сердца. У больных с тяжёлой СН применение невысоких доз сердечных гликозидов уменьшает вероятность повторного развития острой декомпенсации. Предикторами этого благоприятного эффекта служит наличие III тона, выраженной дилатации ЛЖ и набухания шейных вен во время эпизода ОСН. Вместе с тем при ИМ назначать сердечные гликозиды в качестве средства инотропной поддержки не рекомендуется из-за вероятности неблагоприятного влияния на прогноз.
Показанием к использованию сердечных гликозидов может служить наджелудочковая тахиаритмия, когда частоту сокращений желудочков не удаётся контролировать другими препаратами, в частности β-адреноблокаторами.
Антикоагулянты
Антикоагулянты показаны больным с ОКС, мерцательной аритмией, искусственными клапанами сердца, тромбозом глубоких вен нижних конечностей и ТЭЛА. Особенности их использования освещаются в соответствующих руководствах.
Имеются данные, что п/к введение низкомолекулярных гепаринов (эноксапарин 40 мг 1 раз в сутки, далтепарин 5000 МЕ 1 раз в сутки) может уменьшить частоту тромбозов глубоких вен нижних конечностей у больных, госпитализированных с острым терапевтическим заболеванием, в том числе тяжелой СН. Крупных исследований по сравнению профилактической эффективности низкомолекулярных гепаринов и нефракционированного гепарина (5000 ЕД подкожно 2-3 раза в сутки) при ОСН не проводилось.
Острая сердечная недостаточность
Рекомендации ВНОК
Опубликовал Константин Моканов
Источник
Инотропные средства при хронической систолической сердечной недостаточности
Применение инотропных лекарственных средств основывается на представлении о сниженной сократимости миокарда и возможности ее улучшения.
Сердечные гликозиды группы дигиталиса, которые повышают содержание кальция внутри клетки посредством блокады Nа+,К+-АТФазы поверхностной мембраны, увеличивают сердечный выброс и понижают периферическое сосудистое сопротивление при недостаточности желудочка.
В настоящее время препараты этой группы являются единственными имеющимися в наличии медикаментозными средствами для длительной пероральной терапии, и их полезные эффекты суммируются с таковыми у сосудорасширяющих средств, например ингибиторов АПФ.
Выявлено, что применение дигоксина (Lanoxin, ланоксин; 0,125-0,500 мг один раз в день, дозировка зависит от состояния почек) способствует уменьшению выраженности симптомов застойной сердечной недостаточности и особенно показано у больных с сопутствующей суправентри-кулярной тахикардией. Отмена дигоксина у пациента, длительно лечившегося этим препаратом, может спровоцировать состояние декомпенсации. Дигоксиновая интоксикация расценивается как потенциально летальная и не всегда соответствует концентрации препарата в крови.
Больные, получающие дигоксин, должны находиться под постоянным наблюдением, что особенно важно, так как интоксикация усугубляется гипокалиемией, а большинство пациентов одновременно принимают мочегонные препараты. Существует эффективное средство лечения интоксикации дигоксином в виде фрагментов антител. При использовании других пероральных инотропных препаратов уровень смертности превосходит таковой при приеме плацебо. В настоящее время изучаются и новые экспериментальные медикаментозные средства.
У больных в поздней стадии заболевания, рефрактерной к другим формам лечения, паллиативный эффект может оказать внутривенная терапия инотропными препаратами. К таковым относятся бета-агонисты добутамин (Dobutrex, добутрекс; 2-10 мкг/кг х мин) и допамин (Intropin, интропин; 2-5 мкг/кг х мин) и ингибитор фосфодиэстеразы III (ФДЭ III) милринон (Primacor, примакор; 50 мкг/кг болюсом в течение 10 мин, после чего капельно 0,375-0,5 мкг(кг х мин); дозирование в зависимости от клиренса креатинина).
Механизм действия всех трех препаратов в конечном итоге сводится к увеличению внутрисердечной концентрации циклического АМФ (цАМФ): бета-агонисты повышают его продукцию, а ингибиторы фосфодиэстеразы снижают его деградацию. Влияние этих препаратов на потребление кислорода миокардом зависит от соотношения их эффектов, направленных на увеличение сократимости, с одной стороны, и уменьшение давления заполнения, с другой.
бета-Агонисты увеличивают частоту сердечных сокращений и сократимость в непропорционально большей степени по сравнению с их воздействием на давление заполнения и, таким образом, повышают потребность миокарда в кислороде. Ингибиторы ФДЭ III вызывают дилатацию артерий и вен и дают лишь умеренный инотропный эффект, не приводя поэтому к значительному увеличению потребления кислорода. Возможно одновременное назначение милринона и добутамина, что позволит снизить дозу последнего. Вазодилатация при приеме милринона ограничивает его использование у больных с низким артериальным давлением; этот препарат также противопоказан при почечной недостаточности значительной степени.
– Вернуться в раздела “Сердечная недостаточность”
– Вернуться в оглавление раздела “Кардиология”
Оглавление темы “Сердечная недостаточность”:
- Что такое застойная сердечная недостаточность? Причины
- Механизмы развития застойной сердечной недостаточности – патофизиология
- Диагностика застойной сердечной недостаточности – сбор анамнеза, обследование
- Неотложная помощь при острой сердечной недостаточности – лечение
- Лечение хронической систолической сердечной недостаточности – мочегонные средства
- Вазодилататоры при хронической систолической сердечной недостаточности
- Инотропные средства при хронической систолической сердечной недостаточности
Источник
Инотропные препараты — это препараты, повышающие сократимость миокарда. К наиболее известным инотропным препаратам относятся сердечные гликозиды. В начале XX века почти вся кардиология «держалась» на сердечных гликозидах. И даже в начале 80-х гг. гликозиды оставались основными лекарственными средствами в кардиологии.
Механизм действия сердечных гликозидов — блокада натрий-калиевого «насоса». В результате увеличивается поступление ионов натрия в клетки, усиливается обмен ионов натрия на ионы кальция, это, в свою очередь, вызывает увеличение содержания ионов кальция в клетках миокарда и положительный инотропный эффект. Кроме этого гликозиды замедляют АВ-проведение и урежают ЧСС (особенно при мерцательной аритмии) — за счет вагомиметического и антиадренергического действия.
Эффективность гликозидов при недостаточности кровообращения у больных без мерцательной аритмии оказалась не очень высокой и даже подвергалась сомнению. Однако в специально проведенных исследованиях было показано, что гликозиды оказывают положительное инотропное действие и клинически эффективны у больных с нарушенной систолической функцией левого желудочка. Предикторами эффективности гликозидов являются: увеличение размеров сердца, снижение фракции выброса и наличие III тона сердца. У больных без этих признаков вероятность эффекта от назначения гликозидов невысока. В настоящее время больше не применяется дигитализация. Как выяснилось, основным в действии гликозидов является именно нейровегетагивное влияние, которое проявляется при назначении малых доз.
В наше время показания к назначению сердечных гликозидов четко определены. Гликозиды показаны при лечении тяжелой хронической сердечной недостаточности, особенно если у больного имеется мерцательная аритмия. И не просто мерцательная аритмия, а тахисистолическая форма мерцательной аритмии. В этом случае гликозиды являются препаратами первого выбора. Основным сердечным гликозидом является дигоксин. Другие сердечные гликозиды в настоящее время почти не используются. При тахисистолической форме мерцательной аритмии дигоксин назначают под контролем частоты сокращений желудочков: цель — ЧСС около 70 в минуту. Если на фоне приема 1,5 таблетки дигоксина (0,375 мг) не удается снизить ЧСС до 70 в минуту, добавляют Р-блокаторы или амиодарон. У больных с синусовым ритмом дигоксин назначают, если имеется выраженная сердечная недостаточность (стадия II Б или III—IV ФК) и недостаточен эффект от приема ингибитора АПФ и диуретика. У больных с синусовым ритмом при сердечной недостаточности дигоксин назначают в дозе 1 таблетка (0,25 мг) в день. При этом пожилым людям или больным, перенесшим инфаркт миокарда, как правило, достаточно половины или даже четверти таблетки дигоксина (0,125-0,0625 мг) в день. Внутривенно гликозиды назначают крайне редко: только при острой сердечной недостаточности или декомпенсации хронической сердечной недостаточности у больных с тахисистолической формой мерцательной аритмии.
Даже в таких дозах: от 1/4 до 1 таблетки дигоксина в день сердечные гликозиды способны улучшить самочувствие и состояние тяжелых больных с выраженной сердечной недостаточностью. При приеме более высоких доз дигоксина наблюдается увеличение смертности больных с сердечной недостаточностью. При легкой сердечной недостаточности (стадия II А) гликозиды бесполезны.
Критериями эффективности гликозидов являются улучшение самочувствия, урежение ЧСС (особенно при мерцательной аритмии), увеличение диуреза, повышение работоспособности.
Основные признаки интоксикации: возникновение аритмий, потеря аппетита, тошнота, рвота, снижение веса. При использовании малых доз гликозидов интоксикация развивается крайне редко, в основном при сочетании дигоксина с амиодароном или верапамилом, которые повышают концентрацию дигоксина в крови. При своевременном выявлении интоксикации обычно достаточно временной отмены препарата с последующим уменьшением дозы. При необходимости дополнительно используют хлорид калия 2 %-200,0 и/или сульфат магния 25 %-10,0 (если нет АВ-блокады), при тахиаритмиях — лидокаин, при брадиаритмиях — атропин.
Кроме сердечных гликозидов существуют негликозидные инотропные препараты. Эти препараты применяют только в случаях острой сердечной недостаточности или при тяжелой декомпенсации больных с хронической сердечной недостаточностью. К основным негликозидным инотропным препаратам относятся: допамин, добутамин, адреналин и норадреналин. Эти препараты вводят только внутривенно капельно для того, чтобы стабилизировать состояние больного, вывести его из декомпенсации. После этого переходят на прием других лекарственных средств.
Основные группы негликозидных инотропных препаратов:
1. Катехоламины и их дериваты: адреналин, норадреналин, допамин.
2. Синтетические симпатомиметики: добутамин, изопротеренол.
3. Ингибиторы фосфодиэстеразы: амринон, милринон, эноксимон (такие препараты, как иимобендан или веснаринон, кроме ингибирования фосфодиэстеразы прямо влияют на натриевый и/или кальциевый ток через мембрану).
Таблица 8
Негликозидные инотропные препараты
Препарат | Начальная скорость инфузии, мкг/мин | Примерная максимальная скорость инфузии |
Адреналин | 1 | 10 мкг/мин |
Норадреналин | 1 | 15 мкг/мин |
Допамин | 50-200 | 1 мг/мин |
Добутамин | 200 | 1 мг/мин |
Изопротеренол | 1 | 8 мкг/мин |
Амринон | 50-100 | 700 мкг/мин |
Вазопрессин | 40 ЕД в/в |
Норадреналин. Стимуляцияβ1- и α-рецепторов вызывает усиление сократимости и вазоконстрикцию (но коронарные и церебральные артерии при этом расширяются). Часто отмечается рефлекторная брадикардия.
Допамин. Предшественник норадреналина и способствует освобождению норадреналина из нервных окончаний. До- паминовые рецепторы расположены в сосудах почек, брыжейки, в коронарных и церебральных артериях. Их стимуляция вызывает вазодилатацию в жизненно важных органах. При инфузии со скоростью примерно до 200 мкг/мин (до 3 мкг/кг/мин) обеспечивается вазодилатация («почечная» доза). При увеличении скорости инфузии допамина более 750 мкг/мин начинает преобладать стимуляция α-рецепторов и вазоконстрикторный эффект («прессорная» доза). Поэтому рационально вводить допамин со сравнительно невысокой скоростью — примерно в диапазоне от 200 до 700 мкг/мин. При необходимости более высокой скорости введения допамина пробуют подключить инфузию добутамина или переходят на инфузию норадреналина.
Добутамин. Селективный стимулятор β1-рецепторов (однако отмечается и незначительная стимуляция β2- и α-рецепторов). При введении добутамина отмечаются положительный инотропный эффект и умеренная вазодилатация.
При рефрактерной сердечной недостаточности применяют инфузию добутамина продолжительностью от нескольких часов до 3 сут (к концу 3-х суток обычно развивается толерантность). Положительный эффект периодической инфузии добутамина у больных с тяжелой сердечной недостаточностью может сохраняться довольно долго — до 1 месяца и более.
Источник
