Инфаркты в новосибирской области
© zdorovje.postimees.ee

26 Фев 2019, 09:53
Новосибирские ученые провели исследование одного из факторов, вызывающих высокую смертность от инфаркта миокарда. Работа длилась 40 лет.
НИИ терапии и профилактической медицины — филиал Института цитологии и генетики СО РАН — занимался изучением инфарктов с 1977-го по 2017 год. В рамках программ Всемирной организации здравоохранения «Регистр острого инфаркта миокарда» и «МОНИКА» ученые исследовали случаи смерти от инфаркта миокарда (Q-негативного и Q-позитивного) жителей трех районов Новосибирска.
Полученные данные позволяют изучать сразу несколько факторов, влияющих на высокий уровень смертности от этого заболевания. Один из них связан со своевременным определением Q-негативного типа инфаркта миокарда. Эту разновидность нельзя выявить с помощью стандартного способа диагностики — снятия ЭКГ (в силу отсутствия характерных зубцов на рисунке электрокардиограммы), сообщает пресс-служба Института цитологии и генетики СО РАН.
В результате пациент может не получить своевременного лечения, что ведет к разного рода осложнениям, повторным инфарктам, смертельному исходу.
«Согласно собранных нами данных, в период с 1977 по 2017 годы более, чем у двух третей пациентов развивалась именно Q-негативная форма заболевания, — рассказал заведующий лабораторией психологических и социологических проблем терапевтических заболеваний, доктор медицинских наук Валерий Гафаров. — В результате зачастую происходило следующее — человек обращается за помощью, ему делают электрокардиограмму, и определяют не инфаркт, а, к примеру, стенокардию. Соответственно этому назначается и лечение, со всеми вытекающими последствиями. Причем, такие инфаркты „выпадали“ из поля зрения не только „скорой помощи“, процент случаев, когда инфаркт не увидели в поликлинике (и он был диагностирован лишь посмертно) даже выше. Но обвинять ранее в случившемся врачей было бы несправедливо: действующие 10 лет назад российские стандарты предусматривали постановку диагноза, в основном, посредством ЭКГ».
Проблема своевременного выявления инфаркта и оказания необходимой помощи остается чрезвычайно острой для сотен тысяч человек. По данным Росстата, сердечно-сосудистые заболевания становятся причиной почти половины смертей в стране. В 2017 году они унесли жизни 858 тыс. человек. При этом в последние годы наблюдается некоторое снижение уровня смертности от этих болезней.
За рубежом для сокращения смертности в результате сердечных приступов внедряют ферментативные диагностические системы, способные своевременно выявить у пациента Q-негативный тип инфаркта миокарда. Высокая стоимость таких тест-систем ограничивает возможность их использования в России. Однако уже существуют отечественные, более дешевые, разработки.
Несколько лет назад новосибирское НПО «Биотест» представило свой продукт — экспресс-тест «КардиоБСЖК». Эта тест-система, как следует из информации на сайте производителя, предназначена для быстрого определения повышенного уровня раннего кардиомаркера сердечного белка, связывающего жирные кислоты в цельной венозной крови. Она может определить и возникновение инфаркта, который не видно на ЭКГ.
Источник
18 мая 2020 15:11
Рихарда Лем
Фото: “КП-Новосибирск”

Житель Новосибирска Александр Стрельцов умер от инфаркта в больнице через месяц после 60-летнего юбилея. Его вдова винит в смерти мужа врачей, которые перестали воспринимать любые симптомы, кроме COVID-19, и собирается в суд.
60-летний Александр Стрельцов почувствовал себя плохо во время пандемии коронавируса – у него поднялась температура до 38 и 3, заболело в груди, начал зашкаливать пульс, он весь посинел. Супруга сразу же вызвала «скорую».
«Когда врачи приехали, то они мне заявили: «Для чего надо было вызывать кардиобригаду, если высокая температура?». Я объяснила, что у мужа в 2009 году был инфаркт, что у него больное сердце», – рассказала вдова Елена Викторовна.
Кардиограмма показала мерцательную аритмию. Но мужчину увезли в инфекционку – делать анализ на коронавирус. Несколько часов в тяжелом состоянии пациент просидел в очереди, чтобы сдать пресловутый тест. После этого его выпроводили снова в коридор.
«Моему мужу сказали: «Жди «скорую», ты не наш больной, тебе в другую больницу». И он пять часов ждал! Саша мне уже звонил и просил вызвать такси домой: он диабетик, ему есть надо было по часам. А тут – ни помощи, ни еды. Никто к нему не подходил! У него с собой были жаропонижающие таблетки и лекарство для диабетиков – он их принял, Тогда я уже не выдержала: стала звонить и в больницу, и в скорую», – описывает ситуацию Елена Викторовна.
До глубокой ночи просидел мужчина в инфекционке. Когда его увезли в другую больницу, из всей помощи он получил анализ крови и флюорографию.
«Муж сказал, что у него обнаружили двустороннюю пневмонию. При этом ему постелили в коридоре, – говорит Елена Викторовна. – В каком именно он отделении, Саша не знал».
На другой день в полдень Александр дозвонился до супруги и сказал, что его перевели в другую палату. Тогда сибирячка слышала голос мужа по телефону в последний раз. Жена отправилась к нему в больницу с передачкой, но супруга ей навестить не дали.
«У мужа почему-то отключился сотовый, поэтому мы даже не могли позвонить и спросить, куда идти. Никаких списков больных внизу не было, поэтому пришлось звонить на сестринский пост. Там нам заявили: «Я не собираюсь бегать по палатам, узнавать, кто где лежит».
Больше часа ждала женщина в коридоре, пока к ней не вышла лечащая врач и не сообщила, что Александр умер.
«После вскрытия стало известно, что у мужа был повторный инфаркт. Я думаю, неспроста у Саши был отключен телефон, хотя он ждал нашего приезда. Думаю, именно когда мы приехали, к нему наконец-то подошли. И увидели, что с ним произошло. Мы узнали и результат теста на коронавирус: отрицательный», – с горечью рассказывает корреспонденту «КП-Новосибирск» Елена Викторовна.
Теперь семья хочет наказать врачей: «Они потеряли драгоценное время, когда можно было оказать помощь: перебрасывали моего мужа из больницы в больницу. Мы будем подавать в суд!»
Источник
Жительница Академгородка Нина Шукалкина перенесла два инфаркта, и доктор в поликлинике настоятельно советует ей при ухудшении состояния сразу вызывать скорую. Но Нина Григорьевна с такими вызовами не спешит – слишком остры воспоминания о том, как бригада скорой помощи везла ее с инфарктом через весь город, застревая в пробках, в горбольницу N 1, и какой тяжелой была эта дорога, когда жизнь висела на волоске. “Я лучше дома спокойно помру, чем снова все это испытать”, – вздыхает пенсионерка.
К счастью, в последнее время для сердечников Советского района все изменилось к лучшему. Теперь пациентов с подозрением на инфаркт, острый аортальный синдром и тромбоэмболию легочной артерии скорая не везет через весь Новосибирск, а доставляет в НМИЦ имени Е. Н. Мешалкина, на базе которого создан уже четвертый в регионе сосудистый центр. По сути, здесь открылось кардиологическое отделение неотложной помощи. Отделение на тридцать коек работает круглосуточно.
В клинику Мешалкина срочно госпитализируют и пациентов из правобережной части Новосибирского района, Бердска и Искитимского района. В региональном минздраве подчеркивают, что за счет открытия сосудистого центра на этой территории удалось достичь мирового “золотого стандарта” – когда между первым контактом больного с медработником и операцией проходит не более двух часов. Это повышает шансы пациента на полное восстановление. Сеть центров, пообещали в минздраве, будет расширяться – в начале 2021 года должен открыться пятый, в ЦКБ Академгородка. Кроме того, в медучреждениях работают двенадцать первичных сосудистых отделений.
Сейчас, по данным регионального министерства, время доставки больного до сосудистого центра в Новосибирске не превышает 90 минут, в районах области – 180 минут. Хотелось бы, конечно, быстрее – ведь время в таких случаях решает все.
– Например, прогноз состояния пациента после ишемического инсульта буквально поминутно зависит от времени проведения тромболизиса (процедуру выполняют в условиях стационара. – Прим. ред.). Если успеть в течение первых полутора часов, шанс полностью восстановиться имеет один пациент из четырех-пяти, если в течение трех часов – то один из девяти, а если в течение четырех с половиной часов – то лишь один из четырнадцати, – пояснила главный реабилитолог России Галина Иванова.
Между тем
Сосудистые центры создаются в Новосибирске, как и во всей стране, с 2018 года – тогда начали воплощать федеральный проект “Борьба с сердечно-сосудистыми заболеваниями”. Пока “на совести” этих болезней по-прежнему примерно половина смертей в России (48,5 процента в Новосибирской области). Как сообщили “РГ” в областном министерстве, показатель смертности от инфаркта миокарда в 2019 году составил 38 на 100 тысяч населения региона, а к 2024-м он должен снизиться до 26,9. От инсультов новосибирцы умирают чаще: в 2019 году показатель смертности был 104,1 на 100 тысяч населения, в 2024-м его намерены уменьшить до 79,7.
Правда, пока больших успехов в снижении смертности от сердечно-сосудистых заболеваний в области достичь не удалось. Об этом говорят показатели, зафиксированные в паспорте федерального проекта. По прогнозам, в 2019 году показатель смертности от инфаркта в Новосибирской области должен был равняться 32,6 на 100 тысяч населения (в реальности 38), от острого нарушения мозгового кровообращения – 96,6 на 100 тысяч населения (в реальности 104,1). Сегодняшний показатель смертности от инфаркта даже выше, чем базовый на 31 декабря 2017 года, указанный в федеральном проекте: 35,1 на 100 тысяч населения.

Региональные сосудистые центры (РСЦ) и первичные сосудистые отделения (ПСО) в Новосибирске. Минздрав Новосибирской области
Источник

При инфаркте на счету каждая секунда, поэтому как можно скорее вызывайте врачей
Фото: Тимур Шарипкулов / UFA1.RU
Поделиться
Сердечно-сосудистые заболевания — самая частая причина смертей в России. Только за первую декаду 2020 года, по данным Минздрава, в стране скончались 216 567 человек. Статистика хоть и снижается (в начале 2020 года — на 6,7% по сравнению с началом 2019-го), но по-прежнему вызывает опасения у врачей. Алексею Дергилёву 47 лет, он работает в сфере IT. Наш герой рассказывает, что серьезных проблем со здоровьем никогда не испытывал, но недавно столкнулся с инфарктом. С согласия автора публикуем его рассказ, а также советы врача о том, как предупредить приступ.
ВИДЕОРЕКЛАМАРолик просмотрен
Инфаркт — забавная штука. Забавная до жути. Той самой жути, которая проходит через затылок и пронизывает до самого копчика.
Во-первых, это больно. Очень больно. Начинается всё с небольшой усталости после физической нагрузки. Вроде как у тебя одышка, но сейчас ты пару минут пересидишь, дыхалку восстановишь и побежишь дальше. Но в какой-то момент ты осознаешь, что дыхание не успокаивается так, как это было обычно раньше.
Не успокаивается совсем, даже после того, как ты постоял, посидел, прислонился к стене. Более того, тебе становится ощутимо жарко, пот проступает по всему телу. И какая-то странная, половинчатая слабость. То есть ты ходить, говорить можешь, но вот поднять с земли палочку уже не в состоянии.
А потом приходит боль. Боль мерзкая, какая-то бесконечная и безысходная. Больше всего она похожа на то, как будто к груди приставили перфораторную коронку, которой сверлят стены под розетки.
И вот коронка эта вдавливается (не всверливается, а именно вдавливается) тебе в грудину, проходя сквозь ребра, доходит до позвоночника, обнимает твое сердце и стискивает его. Наверно, такие ощущения должен был испытывать Тони Старк в тот момент, когда ему меняли реактор в груди.
И боль эта разливается там за грудиной по всему телу. Да, и в левую руку отдает, и в правую, и в спину, и в ноги. В какой-то момент ты с удивлением чувствуешь, что на кончиках ушей есть кровеносные сосуды и они покалывают.
И противное самое в этой боли то, что она никуда не уходит. Она не пульсирует, не наваливается приливами, не режет приступами. Она разливается в тебе ровной густой золотисто-сапфировой жижей и остается там, как будто говоря: «Я тебе продыху не дам, доконаю». Уговорить ее утихнуть не удается. Ноги вверх, ноги вниз, приподнятая голова, холодные компрессы, коленопреклонение, вода маленькими глотками — не помогают. Боль как будто слегка удивляется твоим фокусам и, ухмыльнувшись, продолжает свое давление.
Только тройной нитроглицерин, морфин и чертов коктейль реаниматолога урезонивают ее до степени терпимости. Но она не уходит совсем. Еще долго потом будет напоминать о себе покалываниями в ребрах, поддавливаниями в грудине, тончайшими прострелами по животу.
Но всё это время сознание остается совершенно ясным и адекватным. Ты понимаешь в какой-то момент, что картина складывается стандартная, многажды описанная и у тебя действительно инфаркт. Ты понимаешь, что ты действительно вот сейчас можешь умереть. Совсем умереть. Но страха смерти нет. Нет вообще никакого страха, только некоторая досада от нелепости и несвоевременности происходящего.
ВИДЕОРЕКЛАМАРолик просмотрен
Да, роятся мысли, что надо бы сообщить пароль от почты и пин-код от банка, но это какое-то «бы», нереальное и несущественное. И только через два дня ты с диким и липким ужасом осознаешь, что вот она, костлявая, приходила к тебе. Но почему-то прошла мимо.
И вот как-то совсем не хочется задаваться вопросом почему. Хорошо, что прошла мимо.
Но кое-какие дела таки надо доделать, да.
Как помочь себе и близкому: советы врача
Как распознать инфаркт и как помочь себе и другим, рассказал кандидат медицинских наук, заведующий отделением кардиохирургии Уральского института кардиологии Артем Степин.
— Это остро возникающая боль в груди, которая продолжается больше
20 минут
и может отдавать в левую руку, в спину, в лопатку, иногда в другие места, например, в нижнюю челюсть. Очень часто возникает на фоне физической нагрузки или через небольшой промежуток после нее. Чаще возникает у людей, у которых есть специфические факторы риска: возраст (женщины — старше
50–55 лет
, мужчины — старше 45–50), курение, повышенное артериальное давление, сахарный диабет. Очень важный признак — наличие сердечно-сосудистых проблем у родственников. Если у них были инфаркты, инсульты, то при остро возникающей боли в грудной клетке следует заподозрить, что это острый инфаркт миокарда. Помимо этого возникают и другие, очень специфичные симптомы: резкая слабость, потливость, высокий, очень частый пульс или перебои в работе сердца. Также многие пациенты описывают в этот момент панику и страх смерти.
Лучше вызвать скорую помощь, чтобы врачи приехали и разобрались на месте. Потому что самое важное при лечении острого инфаркта миокарда — это время, за которое пациент будет доставлен в специализированную клинику. Чем это время короче, тем лучше результаты лечения.
Мнение автора может не совпадать с мнением редакции
Источник
Реабилитация после инфаркта в клиниках города – цены и отзывы. Как происходит восстановление после инфаркта миокарда в реабилитационном центре? Восстановительные центры и клиники.
Сортировка:
Рейтинг
Название
Рейтинг
Консультация реабилитолога (сначала дешёвые)
Консультация реабилитолога (сначала дорогие)
Консультация кардиолога (сначала дешёвые)
Консультация кардиолога (сначала дорогие)
ЛФК (сначала дешёвые)
ЛФК (сначала дорогие)
Отзывы
Название
Консультация реабилитолога
Консультация кардиолога
ЛФК
Отзывы
Приоритеты
Рейтинг доверия
Показать карту
- Как происходит кардиореаблитация?
- Уход после стентирования
- Восстановление в реабилитационном центре
Медицинская реабилитация после миокардиального инфаркта
Реабилитация после инфаркта миокарда показана всем перенесшим его людям потому что после него происходит изменение не только в сердечной мышце, но и во всем организме. Из-за этого человек может утратить способность выполнять физическую нагрузку без одышки или боли в груди.
Лечебный комплекс в постинфарктный период позволяет восстановить работоспособность и адаптироваться психологически к новым условиям. На следующем этапе врач помогает человеку вернуться к профессиональной деятельности и обязательно проводит профилактику повторного инфаркта миокарда. Если не пройти курс реабилитации, есть риск сердечной недостаточности, из-за которой можно получить инвалидность.
На портале Med.Firmika.ru читайте, как составляют план реабилитации, чем отличается курс восстановления при стентировании и где найти подходящий реабилитационный центр.
Как проходит реабилитация после инфаркта?
Комплексная кардиореабилитация больных, перенесших инфаркт миокарда, всегда проводится поэтапно и основывается на индивидуальном состоянии пациента. Чтобы составить план восстановления, кардиолог учитывает размер инфарктной зоны, сопутствующие болезни и выносливость организма. Кроме кардиолога в рамках комплексного лечения восстановлением занимаются также другие узкие специалисты: врач-ЛФК, диетолог, психолог и физиотерапевт.
Общий план восстановления включает:
- Физическую реабилитацию. Больного активируют по протоколу лечебной физкультуры, который включает повороты в постели, сидение, ходьбу и занятия на велотренажере. Человек учится правильно распределять силы, постепенно уменьшается одышка. Восстанавливается также сексуальное здоровье, которое зависит от выносливости и состояния сосудов.
- Медикаментозное лечение. Позволяет предупредить расширение сердечной мышцы и ограничить инфарктную зону.
- Психологическую коррекцию. Пациента учат техникам расслабления, помогают преодолеть стресс и депрессию, которые сопутствуют сердечному приступу.
- Обучение здоровым привычкам. Чтобы предупредить повторную закупорку артерий, врачи разрабатывают особую диету и режим работы и отдыха, которые необходимо соблюдать после выписки.
Дополнительно назначают физиотерапию, которая улучшает кровообращение, нормализует артериальное давление и успокаивает нервную систему.
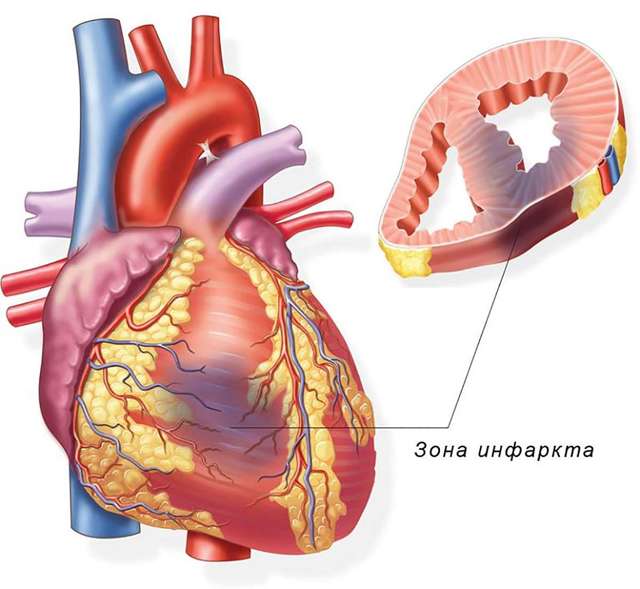
План кардиореабилитации может быть разным, в зависимости от давности, распространенности и вида инфаркта. Он может быть:
- Острый. Реабилитацию начинают сразу после госпитализации, прямо в отделении интенсивной терапии, и продолжают в кардиореабилитационных центрах. Этап называют стационарным, и длится он от 3-4 недель до нескольких месяцев.
- Перенесенный. Иногда пациенты переносят болезнь «на ногах» или узнают о том, что был приступ через какое-то время. Для них назначают операцию.
- Обширный. Чем больше постинфарктный рубец, тем сильнее страдает физическая активность. Поэтому курс реабилитации при распространенном поражении сердечной мышцы может длится до года.
Для планирования реабилитации и оценки ее эффективности пациент выполняет нагрузочный тесты: стресс-тест с ЭКГ и тест 6-минутной ходьбы. По данным тестов врач присваивает пациенту функциональный класс сердечной недостаточности.
Восстановление после стентирования сердца
Если питающий мышцу сосуд можно раскрыть, то ставят стент или пружинку, которая расширяет просвет сосуда и предупреждает омертвение тканей. После стентирования реабилитацию начинают раньше, чем при инфаркте с закрытым сосудом, так как своевременное вмешательство помогает значительно уменьшить зону повреждения. В реабилитационный центр из больницы пациента госпитализируют уже через 3 дня после установки стента.
В первые сутки после вмешательства врачи следят за состоянием бедренной артерии, которую чаще всего используют, чтобы установить стент: из-за препаратов, разжижающих кровь, может возникнуть сильное кровотечение. После заживления пациент сразу может начать реабилитацию.

Где пройти реабилитацию после инфаркта?
Специалисты не советуют проводить восстановление в домашних условиях, потому что в этот период нужен постоянный контроль врача за активностью больного. Даже тяжелым больным нельзя долго находиться в постели, их мобилизуют по особой программе лечебной физкультуры. Кроме того, у многих сохраняется риск осложнений и повторных инфарктов, которые легче предупредить в специализированной клинике.
Восстановление в постинфарктный период можно пройти в муниципальной больнице и санаториях или в реабилитационных центрах. Последние могут быть специализированными, то есть принимать только больных с сердечно-сосудистой патологией, либо неспециализированными, где есть отделение кардиореабилитации.
Чтобы врач направил на восстановление, необходимо пройти нагрузочные тесты и медицинскую комиссию после лечения в больнице. Комиссия определяет, подходит ли пациент под критерии, и только потом выдает ему бесплатную путевку на долечивание в санаторий. В платных реабилитационных центрах можно пройти курс, не дожидаясь справки и независимо от итогов тестирования. Специализированные клиники принимают больных сразу из больницы – через 3-10 дней после госпитализации или операции стентирования. А при мелкоочаговом поражении можно начать курс и с 18-21 дня.
Стоит также учитывать, что есть разница между санаторно-курортным лечением и реабилитацией сразу после приступа. Санаторий выбирают, чтобы закрепить новые привычки здорового образа жизни, то есть провести профилактику возможных осложнений. Реабилитация в специализированном центре направлена скорее на адаптацию и призвана повысить качество жизни у больных с постинфарктным состоянием.

Автор статьи:
Мариам Арутюновна Арутюнян
Копирайтер информационного портала Firmika.ru.
Специализация на переводах и авторских статьях по медицине и стоматологии.
Вопросы по теме “Реабилитация после инфаркта”
Задать новый вопрос
Вопрос будет задан всем клиникам на портале после проверки. Ответы обычно приходят в течение суток.
г. Нижний Новгород
2 мес. назад
Просмотров 191
После стенирования на какой день и на какой срок
читать далеег. Волгоград
4 мес. назад
Просмотров 354
Источник
