Инфаркта миокарда в таблицах

Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца. Возникает вследствие внезапного нарушения кровоснабжения сердечной мышцы, из-за закупорки (тромбоза) атеросклеротической бляшкой одной из венечных артерий. Это приводит к некрозу (гибели) определенного количества клеток сердца. Изменения при таком заболевании можно увидеть на кардиограмме. Виды инфаркта: мелкоочаговый – охватывает менее половины толщины стенки; крупноочаговый – больше ½; трансмуральный – поражение проходит сквозь все слои миокарда.
Признаки патологии на пленке
Электрокардиография на сегодня − наиболее важный и доступный метод диагностики инфаркта миокарда. Делают исследование с помощью электрокардиографа − аппарата, который трансформирует сигналы, полученные от работающего сердца, и превращает их в кривую линию на пленке. Запись расшифровывает врач, сформировав предварительное заключение.
К общим диагностическим критериям ЭКГ при инфаркте миокарда относят:
- Отсутствие зубца R в тех отведениях, где расположилась область инфаркта.

- Появление патологического зубца Q. Таковым он считается, когда его высота больше одной четвертой амплитуды R, а ширина свыше 0,03 секунды.

- Подъем сегмента ST над зоной повреждения сердечной мышцы.
- Смещение ST ниже изолинии в отведениях, противоположных патологическому участку (дискордантные изменения). Рисунок к пунктам 3 и 4:

- Отрицательный зубец T над областью инфаркта.

Может ли ЭКГ не показать инфаркт
Есть ситуации, когда признаки ИМ на ЭКГ не очень убедительны или вовсе отсутствуют. Причем случается это не только в первые часы, а даже на протяжении суток с момента заболевания. Причина подобного явления − зоны миокарда (левый желудочек сзади и его высокие отделы спереди), которые не отображаются на рутинной ЭКГ в 12 отведениях. Поэтому картину, характерную для ИМ, получают только при снятии электрокардиограммы в дополнительных вариантах: по Небу, по Слапаку, по Клетену. Также для диагностики используют кардиовизор – прибор, определяющий скрытые патологические изменения в миокарде.
Определение стадии
Раньше выделяли четыре стадии ИМ:
- острейшая;
- острая;
- подострая;
- рубцевания.
В последних классификациях первая стадия носит название острого коронарного синдрома (ОКС).
| Стадия и ее длительность | ЭКГ-признаки |
|---|---|
| ОКС (2-4 часа) |
|
| Острая (1-2 недели, максимум 3) |
|
| Подострая (от 2 недель до 1,5-2 месяцев) |
|
| Рубцевания |
|
К свойствам первых трех стадий относятся реципрокные изменения – при сравнении, в отведениях, противоположных патологическому процессу, наблюдают обратные ему отклонения (элевация вместо депрессии, положительный Т взамен отрицательного).
Фото с расшифровкой

Рис. 1. Острый коронарный синдром.

Рис. 2. Острый коронарный синдром-2.

Рис 3. Острый инфаркт миокарда.

Рис. 4. Подострый инфаркт миокарда.

Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение отображает изменения от определенного участка сердечной мышцы. Для лучшего понимания, какая же локализация инфаркта миокарда по ЭКГ, рассмотрим соответствие области сердца и отведения:
- І – левый желудочек (ЛЖ) спереди и сбоку;
- ІІ – подтверждает І или ІІІ-отведение;
- ІІІ – диафрагмальная поверхность, сзади;
- aVL – боковая стенка ЛЖ;
- aVF – та же, что и ІІІ;
- V1, V2 – межжелудочковая перегородка;
- V3 – передняя стенка;
- V4 – верхушка;
- V5, V6 – ЛЖ сбоку;
- V7, V8, V9 – ЛЖ сзади.
Отведение по Небу:
- A – передняя стенка ЛЖ;
- I – нижнебоковая стенка;
- D – сбоку и сзади;
- V3R, V4R – правый желудочек (ПЖ).
| Локализация | Инфаркт на ЭКГ |
|---|---|
| Межжелудочковая перегородка (МЖП) спереди (перегородочный) | У V1 – V3:
|
| Верхушка сердца | У V4 и А по Небу:
|
| ЛЖ, передняя стенка |
|
| Переднебоковой |
|
| Высокие отделы переднебоковой стенки |
|
| Боковая стенка ЛЖ |
|
| Высоко расположенный ИМ боковой стенки слева |
|
| Нижняя стенка ЛЖ – заднедиафрагмальный (абдоминальный тип ИМ) |
|
| Заднебоковой (нижнебоковой) |
|
| ПЖ |
|
| Предсердия |
|
Часто встречается обширный инфаркт, при котором повреждение охватывает большие площади сердца. В таком случае проявления на ЭКГ несут в себе совокупность отклонений из определенных областей одновременно.
Стоит быть внимательным при обнаружении полной блокады левой ножки пучка Гиса, поскольку она скрывает патологические формы инфаркта.

Рис. 6. Переднеперегородочный ИМ.

Рис. 7. ИМ с переходом на верхушку сердца.

Рис. 8. ИМ передней стенки ЛЖ.

Рис. 9. Переднебоковой ИМ.

Рис. 10. Заднедиафрагмальный ИМ.

Рис. 11. Инфаркт ПЖ.
Выводы
Описанная болезнь − крайне серьезная и жизнеугрожающая патология. От ее своевременной диагностики и лечения зависит жизнь человека. Поэтому людям следует быть очень внимательными к своему здоровью и при появлении симптомов инфаркта миокарда обращаться за неотложной помощью. Обследование такого больного обязательно начинается с ЭКГ. При подозрении на скрытые формы снимают кардиограмму в дополнительных отведениях. Если у пациента, который ранее уже перенес инфаркт, клинические признаки такой патологии, то предполагают повторный эпизод болезни. Но часто на ЭКГ из-за рубца от ранее перенесенных атеротромбозов новых изменений можно и не увидеть. В подобных ситуациях применяют дополнительные методы исследования с определением маркеров ИМ в крови.
Источник
При поступлении больного в стационар я, как врач-кардиолог, всегда определяю, на каком этапе находится заболевание: провожу ЭКГ в динамике, оцениваю результаты анализа крови и общее состояние пациента. Это позволяет определиться с дальнейшими действиями по оказанию помощи. Давайте разберемся, какие выделяют стадии инфаркта миокарда по времени, чем они отличаются друг от друга и что происходит в каждый период с сердечной мышцей.
Инфаркт миокарда по стадиям
У большей части пациентов инфаркт миокарда развивается постепенно. Сначала у больного со стенокардией увеличивается частота и продолжительность сердечных приступов, снижается порог физической нагрузки, возникают боли в загрудинной области, которые не беспокоили уже много лет. А «Нитроглицерин» не купирует болевой синдром так быстро, как раньше.
После начала приступа и появления стойкой ишемии и некроза выделяется 4 стадии развития инфаркта, каждая имеет свои клинические симптомы и проявления на кардиограмме.
Острейшая стадия
Длительность — от 10–20 минут до нескольких часов. Нестабильная стенокардия перерастает в инфаркт:
- Резко возникшая боль уже не купируется нитратами и проходит после использования наркотических анальгетиков.
- Боль давящая, сжимающая, пекущая.
- При классическом проявлении определяется в груди слева, отдает под левую лопатку, ключицу, шею, нижнюю челюсть, половину головы.
При объективном осмотре:
- Бледные кожные покровы, холодный пот, синий носогубный треугольник.
- Аускультативно отмечается приглушение I тона в зоне верхушки.
- Частота пульса меняется. По данным статистики, нарушение ритма и проводимости, тахикардия или брадикардия, наблюдается у 90% больных.
- Давление сначала повышается, а потом падает.
- Появляется одышка, в некоторых случаях наблюдаются признаки легочной недостаточности.
- В анализе крови отмечается рост уровня тропонина и миоглобина.
На ЭКГ отмечается резкое снижение зубца R, значительный подъем ST выше изолинии и его слияние с T (монофазная кривая).
Морфология ткани изменяется. Очаг повреждения имеет отчетливые границы, миокард становится бледным, отечным. На вторые сутки область ишемии желтеет, у нее появляется демаркационная линия.
Подробнее о признаках инфаркта на ЭКГ можно прочесть здесь.
Острая
Продолжается до 10 дней. Ангинозная боль, характерная для острейшей стадии, проходит. Сохраняется пониженное давление, нарастают признаки сердечной недостаточности. Почти всегда прогрессируют нарушения ритма и проводимости. В первые двое суток на первое место выходит резорбционно-некротический синдром:
- Повышается температура, не выше 37,5 °C. Если показатель выше, то это свидетельствует о присоединении инфекции. Продолжается 5–7 дней.
- Увеличивается уровень лейкоцитов в крови, преимущественно нейтрофилов, увеличивается СОЭ.
- В крови определяются маркеры некроза сердечной мышцы (повышение миоглобина, АЛТ, АСТ, тропонина).
На кардиограмме острая стадия развившегося инфаркта миокарда проявляется четко, особенно при обширном поражении. В это время происходит формирование патологического зубца Q, T становится отрицательным, ST сохраняет позицию выше изолинии.

На гистологическом срезе хорошо виден участок повреждения с лизисом ядер и некротическим распадом клеток (стрелка вверху). Внизу указатель обозначает демаркационную область с инфильтрацией ткани лейкоцитами, образованием новых капилляров и отека. Она находится на границе области инфаркта и нормального миокарда.

Подострая
Подострая стадия инфаркта миокарда длится от 10 дней до 1–2 месяцев. Для этого периода характерными признаками являются:
- Полное прекращение боли в сердце.
- У многих больных — восстановление проводимости и ритма.
- Нормализация дыхания.
- Тоны сердца становятся громче или остаются приглушенными (в зависимости от степени повреждения).
- Температура и картина общего анализа крови приходит в норму.
- Давление нормализуется.
ЭКГ: Зубец Q переходит сразу в R, при крупноочаговом поражении R исчезает, желудочковый комплекс приобретает вид QS, ST возвращается к изоэлектрической линии, T становится отрицательным.
Если сделать срез в это время и рассмотреть микропрепарат, то на нем будет четко определяться область поражения серо-розового оттенка с красной каймой по периферии.
Рубцевание
Развивается на протяжении 2–6 месяцев от начала заболевания. В стадии рубцевания (формирования кардиосклероза) наблюдаются восстановительные процессы, миокард приспосабливается к работе в новых условиях:
- У многих пациентов развивается гипертрофия левого желудочка (компенсаторный механизм).
- Постепенно возвращается к исходным показаниям пороговая толерантность к физическим нагрузкам.
- Очень редко наблюдаются эпизоды нарушения ритма, у большей части больных ритм нормализуется.
- Возрастает вероятность появления истерий, фобий и других неврологических отклонений.
Кардиограмма показывает уменьшение патологического зубца Q, ST сохраняется на изолинии, снижается амплитуда отрицательного T или он переходит на изолинию. Это признак формирования рубца.
При гистологическом исследовании это выглядит как белое образование, немного западающее внутрь и состоящее из грануляций. Повторные инфаркты, стенокардия и гипертония приводят к развитию кардиосклероза там, где таких участков много и они не могут выполнять прежние функции. Морфогенез таких изменений хорошо виден на приложенном фото.

Ниже можно увидеть динамику изменения лабораторных показателей, в зависимости от времени развития некроза.
Клинический случай
В стационар поступил пациент с сильными загрудинными болями, которые отмечались на протяжении трех дней. Прием анальгетиков и «Нитроглицерина» не приносил облегчения. Ранее был поставлен диагноз стенокардии напряжения ФК II. За неделю до приступа испытал сильный стресс, состояние ухудшалось. На кардиограмме определился крупноочаговый инфаркт с локализацией в передней стенке, острая стадия. В крови — повышение миоглобина и тропонина.
Через месяц стационара пациент был выписан для лечения в амбулаторных условиях. ЭКГ показало рубцевание в области поражения, показатели крови пришли в норму.
Совет специалиста
При появлении первых признаков инфаркта меры следует принимать незамедлительно. Я советую сразу звонить в скорую помощь, и пока врач едет, обеспечить больному полный покой, усадить или уложить в такое положение, которое максимально облегчит состояние. Дать «Корвалол», «Нитроглицерин», «Аспирин», проветрить помещение.
Самым опасным является острейший период, который обычно проявляется очень сильной болью, одышкой, нарушениями ритма. От быстроты и правильности действий находящегося рядом человека зависит жизнь пациента. Лучше всего при вызове врача описать симптомы, чтобы могла приехать специализированная бригада, которая снимет ЭКГ, даст кислород и введет препараты для ограничения зоны некроза.
Источник
Дифференциальная диагностика инфаркта миокарда
Таблица 1. Дифференциальная диагностика боли в груди.
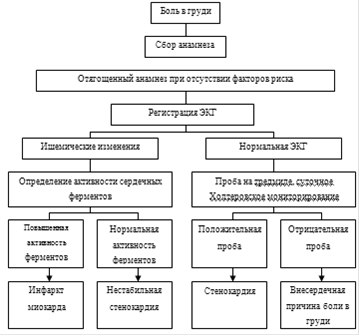
1. Стенокардия:
при инфаркте боли носят нарастающий характер;
большая интенсивность болей при инфаркте;
при инфаркте миокарда больные беспокойны, возбуждены;
при стенокардии — заторможены;
при инфаркте отсутствует эффект от нитроглицерина;
при инфаркте боли длительные, иногда часами. Более 30 минут;
при стенокардии четкая иррадиация, при инфаркте — обширная;
наличие сердечно-сосудистой недостаточности более свойственно инфаркту миокарда;
окончательная диагностика по ЭКГ, ферментам.
. Острая коронарная недостаточность:
Это затянувшийся приступ стенокардии с очаговой дистрофии миокарда, т.е. промежуточная форма.
длительность боли от 15 мин. до 1 часа, не более;
при обеих отсутствует эффект от нитроглицеринов;
изменения ЭКГ характеризуются смещением сегмента ST ниже изоуровня, появляется отрицательный зубец Т. В отличии от стенокардии: приступ прошел, а изменения на ЭКГ остаются. В отличии от инфаркта: изменения ЭКГ держатся только 1-3 дня и полностью обратимы;
нет повышения активности ферментов, т.к. нет некроза.
. Перикардит: болевой синдром сходен с таковым при инфаркте миокарда.
боль длительная, постоянная, пульсирующая, но нет нарастающего волнообразного нарастания болей;
нет предвестников ( стабильной стенокардии );
боли четко связаны с дыханием и положением тела;
признаки воспаления ( повышение температуры, лейкоцитоз ) появляются не после начала болей, а предшествуют или появляются вместе с ними;
шум трения перикарда, сохраняется долго;
на ЭКГ: смещение сегмента ST выше изолинии, как и при инфаркте миокарда, но нет дискордантности и патологического зубца Q — главного признака инфаркта миокарда. Подъем сегмента ST происходит практически во всех отведениях, т.к. изменения в сердце носят диффузный характер, а не очаговый как при инфаркте миокарда.
При перикардите, при возвращении сегмента ST на изолинию, зубец Т остается положительным, при инфаркте — отрицательным.
. Эмболия ствола легочной артерии (как самостоятельное заболевание, а не осложнение инфаркта миокарда).
1. возникает остро, резко ухудшается состояние больного;
2. острые загрудинные боли, охватывающие всю грудную клетку;
. при эмболии на первый план выступает дыхательная недостаточность;
причиной эмболии бывает мерцательная аритмия, тромбофлебит, оперативные вмешательства на органах малого таза;
чаще наблюдается эмболия правой легочной артерии, поэтому боли чаще отдают вправо;
признаки острой сердечной недостаточности по правожелудочковому типу
ЭКГ напоминает инфаркт миокарда в правых V1, V2, есть признаки перегрузки правого сердца, может быть блока да правой ножки пучка Гисса. Эти изменения исчезают через 2-3 дня;
эмболия часто приводит к инфаркту легкого:
рентгенологически: затемнение клиновидной формы, чаще справа внизу.
. Расслаивающая аневризма аорты: чаще всего возникает у больных с высокой артериальной гипертензией. Нет периода предвестников. Боли сразу носят острый характер, кинжальные, характерно мигрирование болей по мере расслаивания. Боли распространяются в поясничную область и нижние конечности. В процесс начинают вовлекаться другие артерии — возникают симптомы окклюзии крупных артерий, отходящих от аорты. Отсутствует пульс на лучевой артерии, может наблюдаться слепота. На ЭКГ нет признаков инфаркта миокарда. Боли атипичны, не снимаются наркотиками.
. Печеночная колика: необходимо дифференцировать с абдоминальной формой инфаркта миокарда:
бывает чаще у женщин;
есть четкая связь с приемом пищи;
боли не носят нарастающего, волнообразного характера, чаще иррадиируют вправо вверх;
часто повторная рвота;
локальная болезненность, однако это бывает и при инфаркте миокарда в следствии увеличения печени;
Наши партнеры
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА БОЛЕЙ В ГРУДНОЙ КЛЕТКЕ
Опубликовано 27.08.2013 | Автор: oberarzt
Ирина Александровна Зборовская – директор Федерального бюджетного государственного учреждения «Научно-исследовательский институт клинической и экспериментальной ревматологии» РАМН, профессор кафедры госпитальной терапии с курсом клинической ревматологии факультета усовершенствования врачей Волгоградского государственного медицинского университета, д.м.н.
— стабильная стенокардия;
— нестабильная стенокардия;
— инфаркт миокарда;
— системные васкулиты
Клинический протокол диагностики и лечения «Инфаркт миокарда без подъема сегмента ST, без зубца Q осложненный»
протоколом Экспертной комиссии
4. Сокращения, используемые в протоколе:
АГ — артериальная гипертензия
АД — артериальное давление
АКШ — аортокоронарное шунтирование
АЛТ — аланинаминотрансфераза
АО — абдоминальное ожирение
БАК — биохимический анализ крови
БКА — болезнь коронарных артерий
БКК — блокаторы кальциевых каналов
БЛНПГ — блокада левой ножки пучка Гисса
ГКМП — гипертрофическая кардиомиопатия
ГЛЖ — гипертрофия левого желудочка
ЕОК — Европейское общество кардиологов
ЖЭ — желудочковая, экстрасистолия
ТТГ — тиреотропный гормон
УЗДГ — ультразвуковая допплерография
ФК — функциональный класс
ТФН — толерантсность к физической нагрузке
ФР — факторы риска
ХОБЛ — хроническая обструктивная болезнь легких
ХСН — хроническая сердечная недостаточность
ХС ЛПВП — холестерин липопротеидов высокой плотности
ХС ЛПНП — холестерин липопротеидов низкой плотности
ЧKB — чрескожное коронарное вмешательство
ЧСС — частота сердечных сокращений
ЭКГ — электрокардиография
ЭхоКГ — эхокардиография
GRACE — Глобальный регистр острых коронарных событий
DES — стент с лекарственным покрытием
BMS — стент без лекарственного покрытия
5. Дата разработки протокола: 2013 год.
6. Категория пациентов: пациенты с подозрением на ОКС без подъема сегмента ST.
7. Пользователи протокола: врачи скорой помощи, реаниматологи, терапевты, кардиологи, интервенционные кардиологи, кардиохирурги.
8. Указание на отсутствие конфликта интересов: отсутствует.
9. Определение: (EOK, 2012)
Термин «острый инфаркт миокарда» (асutе myocardial infarction) (ОИМ/АМІ) необходимо использовать, когда есть клинические доказательства некроза миокарда, обусловленные ишемией миокарда. В данных условиях при любом из ниже перечисленных случаев ставится диагноз инфаркта миокарда.
Обнаружение повышения и/или снижения уровня (значений) сердечных биомаркеров (предпочтительно тропонина) при условии, чтобы как минимум одно значение было выше 99-го процентиля верхнего референтного предела, и это повышение уровня биомаркера сочеталось как минимум с одним из следующих признаков:
— симптомы ишемии;
— новые или вероятно новые значительные изменения сегмента ST и зубца Т или появление блокады левой ножки пучка Гиса;
— появление патологических зубцов Q на ЭКГ;
— обнаружение новых очагов нежизнеспособного миокарда или новых очагов нарушения движения стенок при различных методах визуализации миокарда;
— выявление внутрикоронарного тромба при коронароангиографии или аутопсии.
Сердечная смерть с симптомами, указывающими на ишемию миокарда, и, возможно, вновь появившиеся ишемические изменения на ЭКГ или вновь появившаяся блокада левой ножки пучка Гиса (БЛНГТГ), в условиях когда смерть наступила до того, как были взяты анализы крови или до, того как могли повыситься уровни биомаркеров некроза миокарда.
Инфаркт миокарда, связанный с чрескожным коронарным вмешательством, по соглашению устанавливается при повышении уровня сердечных тропонинов более, чем в 5 раз по отношению к уровню 99-го процентиля верхнего относительного лимита или при повышении уровня тропонина более, чем на 20%, если отмечалось повышение исходного уровня при его стабильном значении или снижении в динамике. Кроме динамики уровня тропонинов должен наблюдаться один из следующих признаков:
— симптомы ишемии миокарда;
— новые признаки ишемии на ЭКГ или новая блокада ЛНПГ;
— ангиографически доказанное нарушение проходимости основных коронарных сосудов или ветвей;
— выраженное замедление кровотока или эмболия;
— обнаружение новых очагов нежизнеспособного миокарда или новых очагов нарушения движения стенок при различных методах визуализации миокарда.
Инфаркт миокарда, связанный с тромбозом стента по данным ангиографии или аутопсии, при установлении ишемии и подъема и/или снижения кардиальных биомаркеров так, чтобы как минимум одно значение было выше 99-го процентиля верхнего референтного предела, но при этом, смерть, наступила до того, как сердечные биомаркеры высвободились в кровь или до того, как повысились значения сердечных биомаркеров.
Инфаркт миокарда, связанный с коронарном шунтированием по соглашению устанавливается при повышении уровня сердечных тропонинов более, чем в 10 раз по отношению к уровню 99-го процентиля верхнего относительного лимита у пациентов с исходно нормальным уровнем тропонини (≤99-ого процентиля)
Кроме повышения уровня тропонинов должен наблюдаться один из следующих признаков:
— новый патологический зубец Q или новая блокада ЛНПГ;
— ангиографически документированная окклюзия шунта или новой артерии;
— обнаружение новых очагов нежизнеспособного миокарда или новых очагов нарушения движения стенок при различных методах визуализации миокарда.
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
10. Клиническая классификация:
Таблица 1 — Классификация типов инфаркта миокарда (ESC/ACCF/AHA/WHF, 2007)
Источник
