Инфаркта миокарда с блокадой
Оглавление темы “Аритмии при инфаркте миокарда.”:
- Классификация аритмий при инфаркте миокарда
- Фибрилляция желудочков (ФЖ) при инфаркте миокарда
- Желудочковая тахикардия (ЖТ) при инфаркте миокарда
- Фибрилляция предсердий (ФП) при инфаркте миокарда
- Брадикардия при инфаркте миокарда
- Атриовентрикулярная блокада при инфаркте миокарда
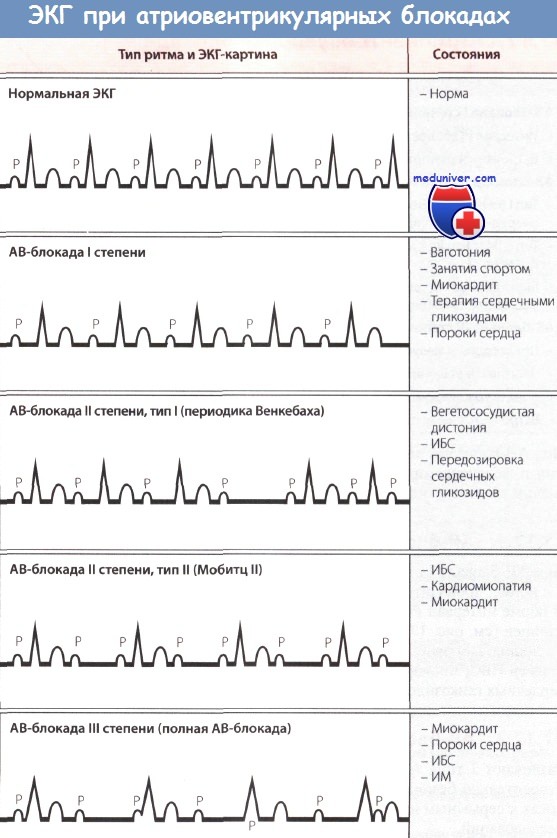
Атриовентрикулярная блокада при инфаркте миокарда
Лечение АВ-блокады и дальнейший прогноз при нижнем и переднем инфаркте миокарда (ИМ) существенно различаются.
Атриовентрикулярная блокада при нижнем инфаркте миокарда
При нижнем инфаркте миокарда (ИМ) АВ-блокада наблюдается довольно часто и нередко обусловлена ишемией АВ-узла. Необратимое поражение АВ-узла встречается лишь в исключительных случаях. Прогноз при нижнем ИМ считается относительно благоприятным, однако некоторые исследования указывают на увеличение госпитальной летальности.
АВ-блокада I степени и АВ-блокада II степени типа Мобитц 1 (блокада Венкебаха) не требуют каких-либо действий за исключением прекращения приема лекарственных средств, которые могут ухудшить АВ-проводимость (в частности, верапамила, дилтиазема, БАБ).
При развитии полной АВ-блокады ритм желудочков контролируется замещающими водителями ритма, локализующимися в пучке Гиса. Обычно эти водители ритма работают с адекватной частотой. Однако иногда частота сокращений желудочков падает до очень низких значений (ниже 40 уд./мин) с возможным развитием артериальной гипотензии, олигурии или желудочковых аритмий.
В такой ситуации требуется проведение временной ЭКС. Не следует применять стероиды или катехоламины, при этом в течение первых 6 часов эффективным может оказаться атропин.
Почти всегда АВ-блокада разрешается в течение 3 нед. после инфаркта. Необходимость постоянной ЭКС маловероятна.
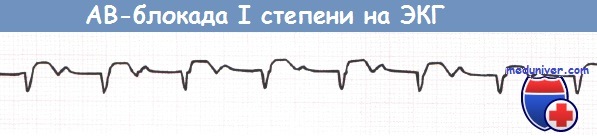
АВ-блокада I степени (отведение aVF).
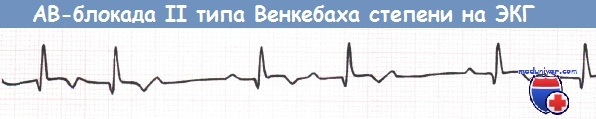
АВ-блокада II степени типа Венкебаха при нижнем ИМ (отведение aVF).
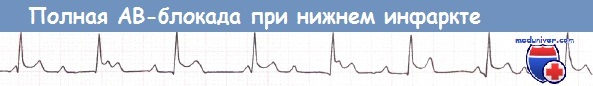
Нижний ИМ, осложнившийся полной АВ-блокадой (отведение II).
Атриовентрикулярная блокада при переднем инфаркте миокарда
При переднем инфаркте миокарда (ИМ) повреждению чаще подвергаются ножки пучка Гиса, а не АВ-узел. АВ-блокада более серьезна, чем при нижнем инфаркте, по двум причинам. Во-первых, водители ритма следующего порядка, располагающиеся ниже уровня блокады, в таких случаях локализуются в дистальных отделах проводящей системы сердца и функционируют с меньшей частотой и менее надежны. Таким образом, часто наблюдается гипотензия, обусловленная низкой частотой сокращений желудочков, нередко возникает асистолия.
Во-вторых, для повреждения обеих ножек пучка Гиса инфаркт должен быть достаточно обширным. Прогноз после ИМ зависит от объема повреждения. Следовательно, пациенты с передним ИМ, осложнившимся АВ-блокадой, имеют более тяжелый прогноз.
Признаки билатерального повреждения ножек пучка Гиса (альтернирующая блокада ЛНПГ и ПНПГ или блокада ПНПГ в сочетании с блокадой передней или задней ветви ЛНПГ) часто предшествуют развитию АВ-блокады II степени типа Мобитц 2 или полной АВ-блокады. Вероятность прогрессирования билатерального повреждения ножек пучка Гиса до АВ-блокады II или III степени составляет около 30%.
Причем первым проявлением этих блокад более высокой степени может служить асистолия желудочков. Поэтому при появлении признаков билатерального повреждения ножек пучка Гиса (на фоне острого переднего ИМ. – Прим. ред.) следует рассмотреть вопрос о временной ЭКС, но только при наличии опытного оператора – в противном случае риск процедуры превышает ее потенциальную пользу.
АВ-блокада II или III степени, развившаяся на фоне переднего инфаркта миокарда (ИМ), всегда является показанием для временной ЭКС. Нередко через несколько дней восстанавливается синусовый ритм, однако в некоторых случаях сохраняющаяся АВ-блокада может потребовать постоянной ЭКС.
Летальность высока в течение первых 3 недель переднего инфаркта миокарда (ИМ), осложненного АВ-блокадой, поэтому до истечения этого срока имплантацию постоянного ЭКС проводить не следует.
Несмотря на восстановление синусового ритма, бифасцикулярная блокада часто сохраняется. Полная АВ-блокада может рецидивировать через несколько недель или даже месяцев после ИМ. Тем не менее нет убедительных доказательств того, что имплантация ЭКС улучшит прогноз. Это связано с тем, что обширное поражение миокарда, имеющее место в таких случаях, само по себе способствует развитию ФЖ или прогрессированию сердечной недостаточности.
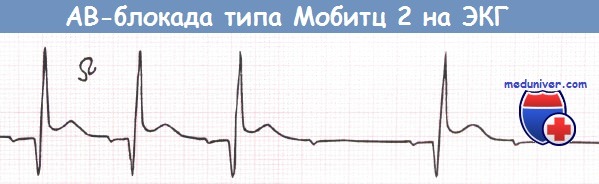
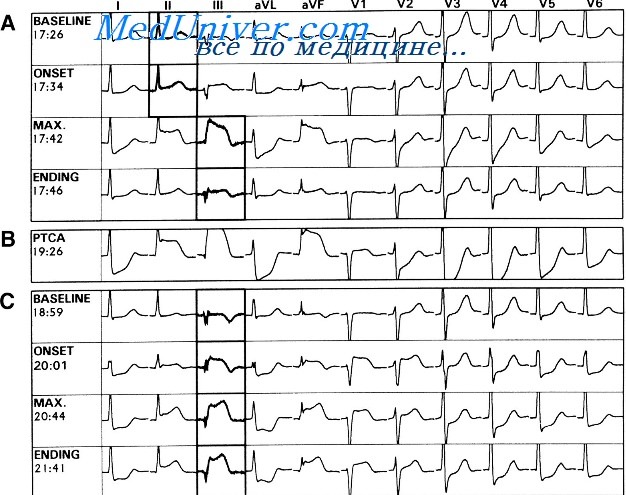
Интермиттирующая АВ-блокада типа Мобитц 2 у пациента с бифасцикулярной блокадой на фоне переднего инфаркта миокарда (ИМ) (отведение V2).
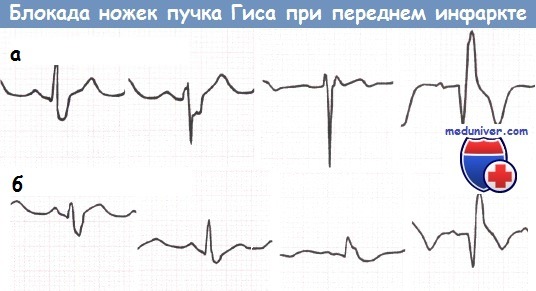
а – Блокада передней ветви ЛНПГ и блокада ПНПГ у пациента с передним ИМ (отведения I, II, III, V1).
б – Блокада задней ветви ЛНПГ и блокада ПНПГ у пациента с передним ИМ (отведения I, II, III, V1).
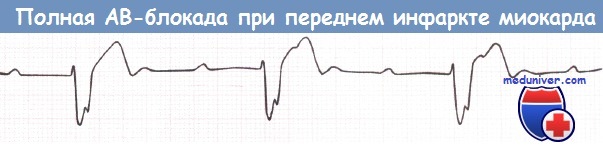
Полная АВ-блокада у пациента с передним инфарктом миокарда (ИМ).
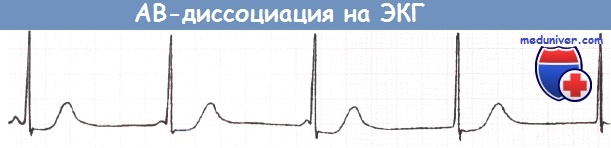
Атриовентрикулярная диссоциация
В отличие от полной АВ-блокады, при АВ-диссоциации ритм предсердий медленнее ритма желудочков. Специального лечения не требуется.
Учебное видео выявления АВ-блокады и ее степеней на ЭКГ
При проблемах с просмотром скачайте видео со страницы Здесь
– Вернуться в оглавление раздела “Кардиология.”
Источник
Диагностика блокады ЛНПГ при инфаркте миокарда значительно более сложная, чем блокады ПНПГ.
Причина заключается в том, что при блокаде ЛНПГ нарушается и ранняя, и конечная стадии возбуждения желудочков. Кроме того, возникают вторичные изменения комплекса ST-T. Как правило, блокада ЛНПГ маскирует инфаркт миокарда.
| У больного с хронической блокадой ЛНПГ при развитии острого инфаркта миокарда могут отсутствовать его типичные признаки, описанные в этом разделе. | |
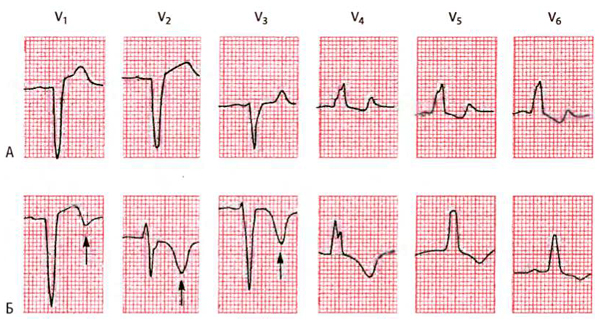
Иногда у больных с блокадой ЛНПГ выявляют первичные изменения комплекса ST-T, типичные для ишемии или инфаркта миокарда. Вторичная инверсия зубцов Т при неосложнённой блокаде ЛНПГ происходит в отведениях V4-V6 с выраженными зубцами R. Инверсия зубцов T в отведениях V1-V3 с выраженными зубцами S – изменение, связанное не только с блокадой ЛНПГ (рис. 8-21).

Рис. 8-21. Типичная блокада левой ножки пучка Гиса (А). Медленное нарастание зубца R в правых грудных отведениях, разнонаправленность векторов QRS и комплекса ST-T (в правых грудных отведениях – подъём сегмента ST, в левых – депрессия сегмента STc отрицательными зубцами T). Блокада левой ножки пучка Гиса и ишемия (Б). Первичная инверсия зубцов T в отведениях V1-V3 (стрелки), обусловленная ишемией передней стенки ЛЖ, возможно, инфарктом миокарда. (Из: Goldberger A.L Myocardial infarction: Electrocardiographic Differential Diagnosis. – 4th ed. – St. Louis: Mosby, 1991.)
Диагностика инфаркта миокарда с блокадой ЛНПГ затруднена, так как последняя несколько напоминает инфаркт миокарда. Для блокады ЛНПГ характерно медленное нарастание зубца R в грудных отведениях из-за того, что возбуждение межжелудочковой перегородки происходит обратным путём, справа налево (см. раздел «Нарушение внутрижелудочковой проводимости»). Следовательно, при блокаде ЛНПГ отсутствуют нормальные перегородочные зубцы R в правых грудных отведениях. Отсутствие нарастания зубца R напоминает картину инфаркта миокарда передней стенки ЛЖ.
На на рис. 7-5 представлен пример блокады ЛНПГ с медленным нарастанием зубца R. В этом случае инфаркт миокарда передней стенки ЛЖ отсутствует. Подъём сегмента ST в правых грудных отведениях напоминает электрокардиограмму в острейшей или в острой стадии инфаркта миокарда. Такие изменения в правых грудных отведениях типичны для блокады ЛНПГ при отсутствии инфаркта миокарда.
Как правило, у больного с ЭКГ-изменениями по типу блокады ЛНПГ для диагностики инфаркта миокарда недостаточно медленного нарастания зубца R или подъёма сегмента ST в правых грудных отведениях. Однако при блокаде ЛНПГ наличие зубцов Q как части комплексов QR в левых грудных отведениях (V5 и V6) – признак инфаркта миокарда (рис. 8-22).
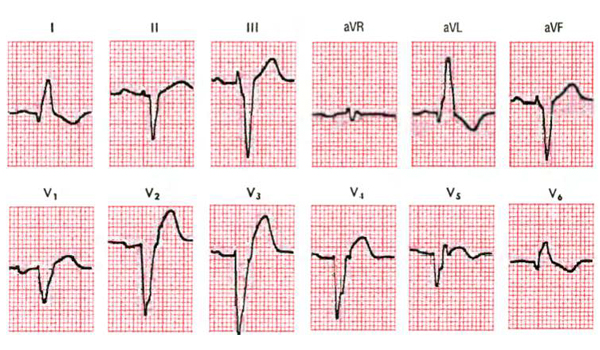
Рис. 8-22. Инфаркт миокарда передней стенки и блокада левой ножки пучка Гиса. Выраженные зубцы Q в левых грудных отведениях как часть комплексов QR. (Из: Goldberger A.L Myocardial infarction: Electrocardiographic Differential Diagnosis. – 4th ed. – St. Louis: Mosby, 1991.)
Кроме того, появление подъёма сегмента ST в левых грудных или других отведениях с высокими зубцами R предполагает ишемию (например, в отведении V5 на рис. 8-22). Появление депрессии сегмента ST в правых грудных или других отведениях с комплексами rS– или QS-типа также свидетельствует об ишемии.
Источник
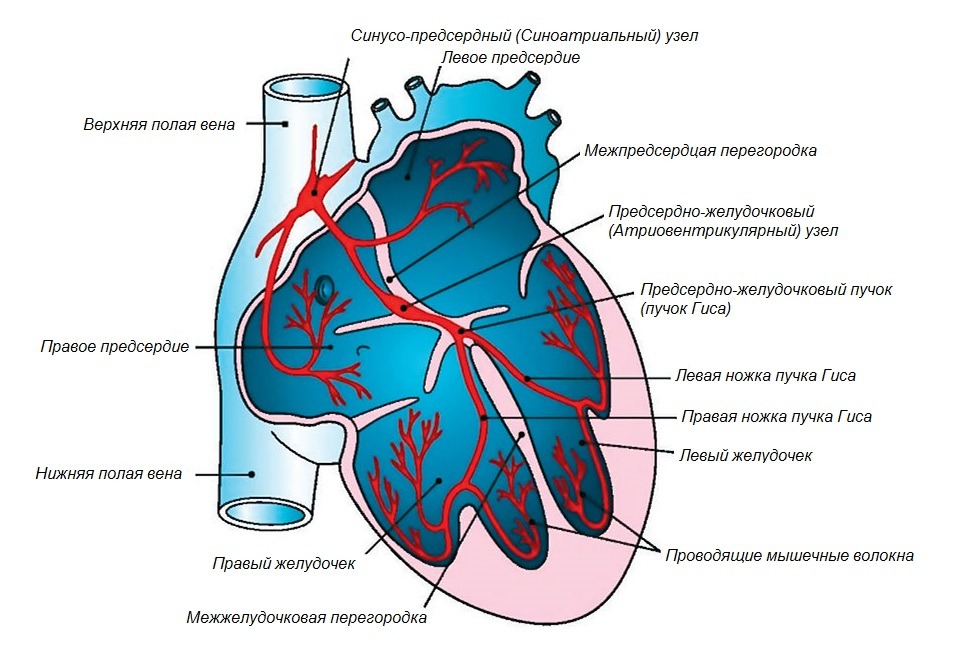
Проводящая система сердца обеспечивает синхронную работу сердечной мышцы, создавая условия для бесперебойной и эффективной подачи крови в сосудистую систему организма. Аритмия и блокада сердца нарушают слаженность и автоматизм проведения импульса, формируя патологические состояния, угрожающие здоровью и жизни человека. Большое прогностическое значение имеет уровень и степень поражения проводящей системы: полная синоатриальная блокада или атриовентрикулярная блокада 3 степени могут стать причиной внезапной смерти, а блокада ножек пучка Гиса крайне редко приводит к серьезным проблемам со здоровьем. В любом случае надо диагностировать блокады сердца на ЭКГ и проводить эффективную терапию, чтобы не создавать условий для опасных осложнений.
Варианты патологии проведения импульса
Любая сердечная блокада – это замедление или нарушение проведения электрофизиологического импульса на каком-либо отрезке проводящей системы.
Классификация разделяет патологию в зависимости от локализации:
- синоатриальная блокада (блок импульса между синусовым узлом и предсердием);
- внутрипредсердная блокада (нарушение проводимости между предсердиями);
- атриовентрикулярная блокада (предсердно-желудочковая);
- внутрижелудочковая блокада (двухстороннее поражение, блокада ножек пучка Гиса справа или слева).
В зависимости от степени блокирования сердечных импульсов выделяют:
- блокада 1 степени (замедление проведения);
- 2 степень (частичное нарушение — неполная блокада)
- полная блокада сердца (3 степень — прекращение проведения импульсов).
Генерирование импульсов, обеспечивающих синхронную работу сердца, начинается с синусового узла, который является водителем ритма. Вне зависимости от причин при кратковременном или постоянном блоке проведения на любом отрезке проводящей системы возникает высокий риск остановки сердца, обусловленный нарушением коронарного и церебрального кровотока.
Причинные факторы патологии
Для возникновения любого вида блока проводимости имеются причины, к которым относятся следующие болезни и состояния:
- острая или хроническая ишемия сердца;
- артериальная гипертензия;
- пороки сердца;
- миокардит любой этиологии;
- кардиомиопатия;
- наследственно обусловленные изменения в проводящей системе;
- эндокринная патология (болезни щитовидной железы, надпочечников);
- нейровегетативные дисфункции;
- болезни внутренних органов;
- обменные нарушения (недостаток калия и магния, изменения кислотно-щелочного равновесия);
- токсическое или лекарственное влияние;
- травматические повреждения.
Наиболее опасные варианты патологии (синоатриальная блокада, внутрипредсердная блокада, атриовентрикулярная блокада) возникают после инфаркта миокарда и воспалительных процессов миокарда. Более благоприятный вид (блокада ножек пучка Гиса) может быть у здоровых людей, но внутрижелудочковая блокада с поражением всех отделов пучка Гиса (бифасцикулярная блокада), возникшая на фоне инфаркта, может стать основной причиной остановки сердца.
Симптоматика заболевания
Для блокады сердца типичны симптомы, характерные для подавляющего большинства кардиальных заболеваний:

- слабость, быстрая утомляемость, снижение работоспособности;
- проблемы с памятью и вниманием;
- одышка при минимальной нагрузке;
- периодически возникающие боли в области сердца;
- склонность к отекам;
- головные боли;
- головокружение и склонность к обморочным состояниям.
Синоатриальная блокада обычно проявляется стандартной симптоматикой при 2-3 степени нарушения проведения. Остальные варианты (блокада желудочков сердца, межпредсердная блокада, атриовентрикулярная блокада) приводят к серьезным нарушения кровообращения при выраженной степени нарушенной проводимости. Чтобы не допустить опасных для жизни ситуаций, необходимо максимально рано выявить патологию проводящей системы и начать лечение кардиальной патологии.
Диагностика патологии проводящей системы
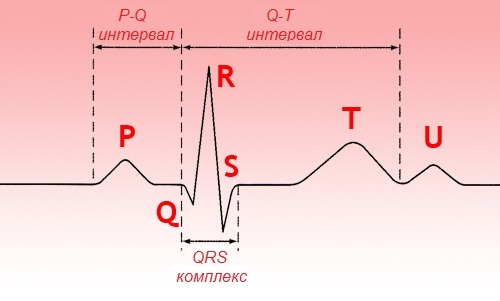
Основным и наиболее быстрым способом диагностировать проблему в сердце можно с помощью метода электрокардиографии. Синоатриальная блокада на ЭКГ определяется по типичному выпадению комплексов PQRST и укорочению интервалов P-P. Внутрипредсердная блокада проявляется только по ЭКГ, когда происходит раздвоение или расщепление зубцов P-P. Атриовентрикулярная блокада характеризуется:
- нарастающее увеличение интервала P-Q;
- выпадение комплексов QRS;
- возникают многообразные нарушение взаимосвязи зубца P и комплекса QRS.
Для блокирования внутрижелудочковых импульсов ниже разветвления (бифуркации) ножек пучка Гиса типичны минимальные изменения на ЭКГ, но при вовлечении в патологический процесс бифуркации высок риск полного блока. Электрокардиограмма поможет выявить все основные виды кардиальной патологии, поэтому метод применяется на первом этапе обследования. Кроме этого, врач направит на следующие дополнительные исследования:
- общеклинические анализы крови и мочи;
- эхокардиография;
- нагрузочные пробы;
- холтеровское мониторирование;
- ангиография;
- томография (МРТ или КТ).
Обязательным является консультативная помощь специалистов (эндокринолога, терапевта, невропатолога), особенно при наличии сопутствующей патологии. Выбор метода лечения нарушенной проводимости требует комплексного подхода к терапии.
Лечебная тактика
Специальная терапия не требуется при блокаде первой степени любого кардиального отдела, однако, учитывая последствия любого блока импульсов, обнаружение начальных признаков нарушения проводимости требует наблюдения и проведения профилактических мероприятий. Особенно это важно, если первые признаки заболевания выявлены у ребенка.
Основными принципами лечебной тактики при блокадах являются:
- обязательное лечебное воздействие на причинный фактор (противовоспалительная терапия миокардита, эффективное лечение инфаркта миокарда);
- коррекция нарушений кровообращения;
- выявление и лечение сопутствующей нейроэндокринной патологии;
- коррекция пищевого поведения с увеличением в рационе витаминов и микроэлементов;
- медикаментозная терапия;
- своевременное выявление показаний для оперативного вмешательства и применения кардиостимулятора.
Лекарственная терапия предполагает использование сердечных препаратов, которые не будут оказывать негативного влияния на проведение импульсов. Оптимально применять лекарства, учащающие ритм сердца, и препараты для улучшения метаболизма сердечной мышцы.
При отсутствии эффекта от консервативных методов врач предложит оперативное лечение. Показаниями к имплантации кардиостимулятора являются:
- синоаурикулярный блок 2-3 степени;
- АВ блокада 2-3 степени;
- критическое урежение частоты сердечных сокращений (брадикардия менее 40 ударов в минуту);
- признаки нарушения кровообращения в области сердца и мозговых сосудов;
- появление приступов потери сознания;
- полная блокада левого желудочка сердца;
- развитие сердечной недостаточности.
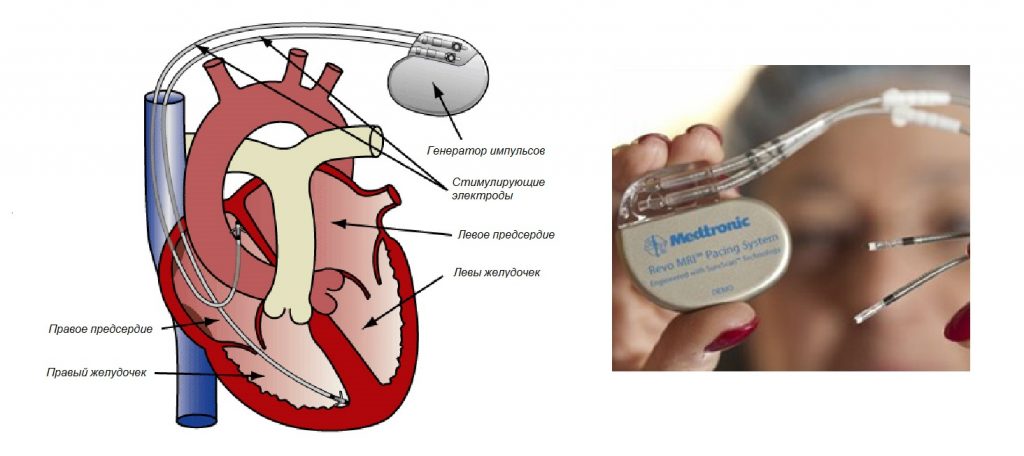
Зачастую только с помощью электрокардиостимулятора можно улучшить качество жизни больного человека и предотвратить внезапную остановку сердца.
Возможные осложнения
При обнаружении блокирования передачи импульсов в проводящей системе сердца следует опасаться следующих осложнений:
- ухудшение проводимости с прогрессированием степени тяжести;
- нарушение кардиального кровотока с развитием острой сердечной недостаточности;
- нарушение церебрального кровообращения с частыми эпизодами потери сознания;
- инфаркт миокарда;
- инсульт;
- хроническая сердечная недостаточность;
- тромбоэмболия;
- фибрилляция и асистолия желудочков;
- внезапная остановка сердца.
Надо знать, чем опасна патология с нарушением проводимости, чтобы своевременно и в полном объеме выполнять рекомендации специалиста по обследованию и лечению кардиальных болезней. Особенно важным для профилактики смертельно опасных осложнений является постоянное диспансерное наблюдение и проведение курсовой терапии.
Наблюдение и прогноз
Дети с любыми вариантами нарушений ритма и проводимости сердца состоят на диспансерном учете в поликлинике весь период детства (до 18 лет). Кратность осмотров – не реже 2 раз в год с обязательным комплексом обследования, включающего ЭКГ, УЗИ, анализы и консультации специалистов. Чаще всего, если нет порока сердца, любой вид аритмии у ребенка является функциональным нарушением, которое не оказывает выраженного негативного влияния на жизнедеятельность организма и не требует строгого ограничения физических нагрузок.
У взрослых, перенесших инфаркт или миокардит, прогноз значительно хуже: воспаление или постинфарктный кардиосклероз могут существенно ухудшить ритм и проводимость в сердце. Длительное наблюдение, курсы медикаментозной терапии и регулярный ЭКГ-контроль помогут предотвратить прогрессирование заболевания, рецидив инфаркта миокарда и снизит риск внезапной смерти.
Источник
Проявления рецидива инфаркта миокарда. Инфаркт миокарда в сочетании с блокадой ветвей пучка ГисаБольная С, 69 лет. Клинический диагноз: ИБС, острый повторный инфаркт миокарда 3/II-1974 г., постинфарктный кардиосклероз, хроническая коронарная недостаточность, гипертоническая болезнь IIIА стадии. На ЭКГ 5/Г74 г.: ритм синусовьш правильный, 67 в 1 мин. Р – Q = 0,16 сек. Р = 0,10 сек. QRS = 0,10 сек. Q – Т = 0,36 сек. RI>RII. QSIII,aVF. Комплекс QRSII типа QR. Зубец RV2-V5, высокий. SV1 глубокий. Сегмент RS – ТI,aVL,V2-V6 смещен вниз от изоэлектри-ческой линии (особенно RS – TV2-V3), переходит в отрицательный Т. RS – TIII,aVF слегка приподнят. Заключение. Рубцовые изменения задней стенки левого желудочка (нижняя и частично базальная область). Гипертрофия левого желудочка с изменением его миокарда. Изменения миокарда преимущественно в переднесептальной области, вероятно, связаны с коронарной недостаточностью. Заключение. Острый повторный инфаркт переднеперегородочной области левого желудочка. Неполная блокада левой задней ветви пучка Гиса. На последующих ЭКГ (6 — 25/II) развитие повторного инфаркта подтверждается появлением отрицательных TV2,V3,V4. ЭКГ — признаки заднебазального рубца исчезли, остались лишь признаки задненижнего рубца. Признаки острого переднеперегородочного инфаркта также менее четкие чем в случаях первичного инфаркта этой локализации. Больная Я., 63 лет. Клинический диагноз: задненижний и, возможно, заднебазальный инфаркт миокарда 21/I-1972 г. На ЭКГ 5/II: увеличение зубцов QII,III,aVF и RV1,V2, небольшое смещение сегмента RS – ТIII вверх и RS – TV3,V4 вниз от изоэлектрическои линии, отрицательный зубец ТIII,aVF и положительный коронарный TV2-V4. Эти изменения ЭКГ позволяют диагностировать обширный инфаркт задней стенки левого желудочка в конце острой стадии. На этом фоне 22/II-1972 г. развился болевой приступ в области сердца. На ЭКГ 22/II отмечается резкое смещение сегмента RS – TV1-V4 вниз от изоэлектрическои линии, одновременно исчез отрицательный ТIII,aVF, увеличился RV1 (RV1>SV1).
Инфаркт миокарда в сочетании с блокадой ветвей пучка ГисаИнфаркт миокарда нередко сочетается с блокадой одной или двух ветвей пучка Гиса. Инфаркт может развиться на фоне имевшейся ранее блокады ветвей или одновременно с ней, так как инфаркт является одной из причин нарушения внутрижелудочковой проводимости и блокада ножки или ветви может развиваться позже инфаркта. Блокада как обеих левых ветвей (левой ножки) пучка Гиса, так и одной передней или задней левой ветви часто затрудняет выявление на ЭКГ признаков инфаркта миокарда. Это особенно касается небольших инфарктов (мелкоочаговых и крупноочаговых) и обширных инфарктов, но без значительного поражения межжелудочковой перегородки. Чем больше выражена блокада левых ветвей, тем меньше шансов определить на ЭКГ признаки инфаркта. Основной причиной исчезновения признаков инфаркта на ЭКГ в случаях блокады ЛН, БЛЗВ и БЛПВ пучка Гиса является изменение направления начального вектора QRS, обусловленное блокадой левых ветвей. Это предотвращает увеличение зубца Q. Блокадные изменения конечной части желудочкового комплекса скрадывают, а иногда и полностью устраняют характерные для острого инфаркта изменения сегмента RS – Т и зубца Т. Блокада одной ветви левой задней или левой передней затрудняет диагностику задненижнего инфаркта или рубца. Однако при обширных инфарктах миокарда с поражением межжелудочковой перегородки и (или) при небольшой степени блокады левых ветвей пучка Гиса на ЭКГ могут определяться признаки инфаркта. Учебное видео ЭКГ при инфаркте миокарда
– Также рекомендуем “Однопучковая блокада правой ветви системы Гиса и инфаркт. Пример блокады пучка Гиса и инфаркта миокарда” Оглавление темы “ЭКГ при инфаркте миокарда”: |
Источник