Инфаркт в затылочной доле
[читать] (или скачать)
статью в формате PDF
Актуальность. Ишемические инсульты в бассейне задних мозговых артерий (ЗМА) составляют, по разным данным, от 5 – 10 до 25% случаев всех ишемических инсультов. Они могут явиться причиной целого ряда клинических симптомов, далеко не всегда своевременно и адекватно распознающихся самими пациентами, их родственниками и врачами, ведь остро возникший грубый моторный дефицит, с которым обычно ассоциируется инсульт, в этом случае может быть невыраженным или вовсе отсутствовать. При этом отсрочка в своевременной диагностике или некорректный диагноз ставят под сомнение возможность проведения больному адекватной терапии (прежде всего тромболизиса), что в свою очередь не может не влиять на исход болезни.
Этиология. Наиболее частой причиной изолированных инфарктов в бассейне ЗМА является эмболическая окклюзия ЗМА и ее ветвей, которая имеет место в 80% случаев (кардиогенная > артерио-артериальная эмболия из позвоночных и базилярной [син.: основной] артерий > криптогенная эмболия). В 10% случаев в ЗМА выявляется тромбоз in situ. Вазоконстрикция, связанная с мигренью, и коагулопатии являются причинами инфаркта мозга в 10% случаев. Если изолированные инфаркты в бассейне ЗМА в большинстве случаев имеют кардиоэмболическую природу, то вовлечение ствола мозга и/или мозжечка в сочетании с инфарктом в бассейне ЗМА наиболее часто связано с атеросклеротическим поражением сосудов вертебробазилярного бассейна (ВББ). Очень редкой причиной инфаркта в данном бассейне может быть и артериальная диссекция, затрагивающая ЗМА. Вне зависимости от причины инфаркта обычно он лишь частично захватывает бассейн ЗМА.
Анатомия. Парные ЗМА, которые формируются путем бифуркации основной артерии (ОА) и являются ее терминальными ветвями, служат основными источниками кровоснабжения верхней части среднего мозга, таламусов и задненижних частей полушарий головного мозга, включая затылочные доли, медиобазальные отделы височных долей и нижнемедиальные отделы темени.
На ранних стадиях развития организма человека задняя мозговая артерия представляет собой ветвь внутренней сонной артерии (ВСА) и кровоснабжается из системы каротид, при этом задняя соединительная артерия (ЗСА) исполняет роль ее проксимального сегмента. В последующем кровь в задние мозговые артерии начинает поступать из ОА, а ЗСА, являясь ветвью внутренней сонной артерии, становится наиболее значимым анастомозом между каротидным и вертебробазилярным бассейнами (ЗСА впадает в ЗМА примерно на 10 мм дистальнее места бифуркации базилярной артерии). По разным данным, от 17 до 30% взрослых людей имеют фетальный (эмбриональный) тип строения ЗМА, при котором ВСА в течение всей жизни остается основным источником кровоснабжения ЗМА. Фетальный тип строения ЗМА в большинстве случаев наблюдается унилатерально, при этом противоположная ЗМА обычно начинается от асимметрично расположенной, изогнутой ОА. В случаях, когда обе задние мозговые артерии являются ветвями внутренних сонных артерий, как правило, наблюдаются хорошо развитые крупные задние соединительные артерии, а верхний сегмент ОА бывает короче, чем обычно (ОА заканчивается отходящими от нее двумя верхними мозжечковыми артериями). Примерно в 8% случаев обе ЗМА исходят из одной и той же ВСА.
Каждую ЗМА условно можно разделить на 3 части:
■ предкоммуникационная часть (Р1-сегмент [по Фишеру]) – участок ЗМА проксимальнее места впадения в нее ЗСА; от этого сегмента отходят парамедианная мезенцефалическая, задняя таламоперфорирующая и медиальная задняя хороидальная артерии, участвующие преимущественно в кровоснабжении вентролатеральных ядер таламуса и медиального коленчатого тела (левая и правая задние таламоперфорирующие артерии могут отходить от общего ствола, называемого артерией Першерона; подобный вариант строения обычно встречается в сочетании с односторонней гипоплазией Р1-сегмента и фетальным строением ЗМА);
■ посткоммуникационная часть (Р2-сегмент) – участок ЗМА расположенный дистальнее места впадения ЗСА в ЗМА; от этого сегмента отходят педункулярные перфорантные, таламогеникулятная и латеральная задняя хороидальная артерии, кровоснабжающие латеральное коленчатое тело, дорсомедиальные ядра и подушку таламуса, часть среднего мозга и латеральную стенку бокового желудочка;
■ конечная (корковая) часть (P3 и Р4-сегменты), отдающая ветви к соответствующим областям коры головного мозга; основными корковыми ветвями ЗМА являются передняя и задняя височные, теменно-височная и шпорная артерии (границы водораздела бассейнов средней и задней мозговых артерий значительно колеблются; обычно границей бассейна ЗМА служит сильвиева борозда, но иногда средняя мозговая артерия кровоснабжает и наружные отделы затылочной доли вплоть до затылочного полюса; при этом ЗМА всегда снабжает кровью участки коры головного мозга в области шпорной борозды, а зрительная лучистость в ряде случаев получает кровь из средней мозговой артерии, соответственно, гомонимная гемианопсия не всегда подразумевает инфаркт в бассейне ЗМА).
Симптомы поражения. При ишемических инсультах в бассейне ЗМА в зависимости от локализации окклюзии сосуда, а также от состояния коллатерального кровоснабжения в клинической картине могут выявляться симптомы поражения среднего мозга, таламусов и полушарий головного мозга. В целом до 2/3 всех инфарктов в бассейне ЗМА являются корковыми, таламусы вовлекаются лишь в 20 – 30% случаев, а средний мозг менее чем в 10% случаев. Соответственно наиболее частым вариантом ишемического инсульта в бассейне ЗМА является изолированный инфаркт полушарий большого мозга, в первую очередь затылочных долей, реже встречается сочетанное поражение таламусов и мозговых полушарий, в небольшом проценте случаев – изолированный инфаркт таламуса и, наконец, комбинация поражения среднего мозга, таламуса и/или гемисфер является наиболее редким вариантом.
Синдром верхушки ОА. Иногда наблюдается билатеральное поражение областей мозга, кровоснабжаемых из ЗМА. Это имеет место в первую очередь при синдроме верхушки базилярной артерии (top of the basilar syndrome), который представляет собой эмболическую окклюзию дистального отдела основной артерии и характеризуется угнетением сознания, зрительными нарушениями, глазодвигательными и поведенческими расстройствами, часто без моторной дисфункции.
По данным ряда авторов, наиболее характерными признаками инфарктов в бассейне ЗМА являются: зрительные нарушения > гомонимная гемианопсия > центральный парез лицевого нерва > головная боль, преимущественно в затылочной области > нарушения чувствительности > афатические нарушения > гемипарез > неглект (игнорирование [одностороннее пространственное игнорирование, в основном, при поражении правого полушария]). Пациенты обычно имеют комбинацию симптомов.
Зрительные нарушения. Гомонимная гемианопсия возникает с контрлатеральной стороны при инфарктах в зонах кровоснабжения полушарных ветвей ЗМА вследствие поражения стриарной коры, зрительной лучистости или латерального коленчатого тела. В отсутствие вовлеченности затылочного полюса макулярное зрение остается сохранным. Дефект полей зрения может ограничиваться лишь одним квадрантом. Верхнеквадрантная гемианопсия возникает при инфаркте стриарной коры ниже шпорной борозды или нижней части зрительной лучистости в височно-затылочной области. Нижне-квадрантная гемианопсия – следствие поражения стриарной коры выше шпорной борозды или верхней части зрительной лучистости в теменно-затылочной области. Окклюзия шпорной борозды также может быть ассоциирована с болями в ипсилатеральном глазу. Нарушения зрения могут иметь и более сложный характер, особенно при двустороннем поражении затылочных долей, включая зрительные галлюцинации, зрительную и цветовую агнозию, прозопагнозию (агнозия на знакомые лица), синдром отрицания слепоты (синдром Антона), дефицит зрительного внимания и оптико-моторную агнозию (синдром Балинта). Часто нарушения зрения сопровождаются афферентными нарушениями в виде парестезий, расстройств глубокой, болевой и температурной чувствительности. Последние указывают на вовлечение таламуса, теменной доли либо ствола мозга (вследствие окклюзии проксимальных отделов ВББ).
Нейропсихологические нарушения, ассоциированные с инфарктами в ЗМА, значительно варьируют и присутствуют более чем в 30% случаях. Инсульт в бассейне мозолистых ветвей левой ЗМА у правшей, затрагивающий затылочную долю и валик мозолистого тела, проявляется алексией без аграфии, иногда цветовой, предметной или фотографической аномией. Правополушарные инфаркты в бассейне ЗМА нередко вызывают контрлатеральный геминиглект. При обширных инфарктах с вовлечением медиальных отделов левой височной доли или двусторонних мезотемпоральных инфарктах развивается амнезия. Также при моно- или билатеральном мезотемпоральном инфаркте может развиться ажитированный делирий. Обширные инфаркты в бассейне левой задней височной артерии клинически могут проявляться аномией и/или сенсорной афазией. Таламические инфаркты в зонах кровоснабжения пенетрирующих ветвей ЗМА могут вызывать афазию (при заинтересованности левой подушки), акинетический мутизм, глобальную амнезию и синдром Дежерина – Русси (расстройства всех видов чувствительности, грубые дизестезии и/или таламическая боль и вазомоторные нарушения в контрлатеральной половине тела, сочетающиеся с обычно преходящим гемипарезом, хореоатетозом и/или баллизмом). Также инфаркты в бассейне ЗМА могут быть ассоциированы с дискалькулией, пространственной и временной дезориентацией.
Билатеральные таламические инфаркты нередко связаны с глубокой комой. Так, окклюзия артерии Першерона вызывает развитие двусторонних инфарктов в интраламинарных ядрах таламусов, что приводит к тяжелому нарушению сознания.
Гемипарез при инфарктах в бассейне ЗМА встречается лишь у 1/5 больных, чаще является легким и преходящим и обычно ассоциирован с вовлечением в патологический процесс ножек мозга. Описаны случаи инфарктов в бассейне ЗМА, когда у больных выявлялся гемипарез без вовлечения ножек мозга. У этих пациентов имело место поражение дистальных отделов ЗМА, в первую очередь заинтересованность таламо-геникулятной, латеральной и медиальной задних хороидальных артерий. Предполагается, что гемипарез при инфарктах в бассейне задних хороидальных артерий может быть связан с поражением кортико-бульбарных и кортико-спинальных трактов, даже при отсутствии видимого поражения внутренней капсулы или среднего мозга по данным нейровизуализации. Существуют мнения, что развитие гемипареза связано со сдавлением внутренней капсулы отечной тканью таламуса.
Примерно у 1/5 пациентов инфаркты в бассейне ЗМА имитируют инфаркты в каротидном бассейне, особенно при сочетанном поражении поверхностных и глубоких ветвей ЗМА, которое наблюдается приблизительно в 1/3 случаев. Дифференциальная диагностика бывает затруднена вследствие наличествующих афатических нарушений, неглекта, сенсорного дефицита, а также обычно легкого и преходящего гемипареза, возникающего вследствие вовлечения пирамидных трактов. Кроме того, нарушения памяти и другие остро возникшие нейропсихологические нарушения могут существенно осложнять обследование таких пациентов. Среди других состояний, нередко клинически имитирующих инфаркты в бассейне ЗМА, следует выделить некоторые инфекционные заболевания (в первую очередь токсоплазмоз), синдром задней обратимой лейкоэнцефалопатии, неопластические поражения, как первичные, так и метастатические, и таламические инфаркты, вызванные тромбозом глубоких мозговых вен. Зачастую при постановке диагноза определяющую роль играют методы нейровизуализации.
Нейровизуализация. Компьютерная томография (КТ) обычно не выявляет ишемические изменения в паренхиме мозга в течение первых нескольких часов от начала инсульта, времени, наиболее важном для начала терапии, а иногда даже и в более поздние сроки заболевания. Особенно затруднительна визуализация задних отделов мозга вследствие артефактов, обусловленных костями черепа. Однако при инсультах в бассейне ЗМА, как и при инсультах в бассейне средней мозговой артерии, в ряде случаев КТ может показывать гиперинтенсивный сигнал от самой ЗМА, что является наиболее ранним признаком инсульта в ее бассейне и выявляется в 70% случаях в течение первых 90 минут от начала заболевания и в 15% случаях в сроки от 12 до 24 часов. Данный признак появляется за счет визуализации кальцифицированного эмбола или атеротромбоза in situ.
Магнитно-резонансная томография (МРТ) позволяет более точно определить наличие и характер ишемических изменений в головном мозге при инсульте. Получение диффузионно-взвешенных изображений (DWI) позволяет выявлять ранние ишемические изменения, часто в течение часа от начала симптомов, и определять локализацию и распространенность очагов более точно, чем КТ. Совместное использование режимов DWI, ADC и FLAIR позволяет дифференцировать острые, подострые и хронические ишемические изменения в паренхиме мозга, а также отличать цитотоксический отек мозга, наблюдающийся при ишемическом инсульте, от вазогенного отека при синдроме задней обратимой лейкоэнцефалопатии и гипертонической энцефалопатии.
В неинвазивной диагностике стено-окклюзивного поражения крупных экстра- и интракраниальных артерий немалую роль играет КТ ангиография (КТА). Эта методика позволяет выявить степень стеноза, морфологию бляшки, а также наличие артериальной диссекции как при поражениях сосудов ВББ, так и каротидного бассейнов. Кроме того, оцениваются анатомические особенности коллатералей и вариантов циркуляции ЗМА. Дополнительную информацию о сосудистой анатомии можно получить с помощью МР-ангиографии с контрастированием, которая в сочетании с КТА позволяет оперировать данными, которые раньше можно было получить только с помощью классической ангиографии. Кроме того, эти методы имеют значение в оценке эффективности тромболитической терапии в случае артериальной реканализации (в настоящее время тромболитическая терапия ишемического инсульта может применяться при поражении артерий как каротидного, так и вертебробазилярного бассейнов).
использованы материалы статьи «Ишемический инсульт в бассейне задних мозговых артерий: проблемы диагнос-тики, лечения» И.А. Хасанов (врач неврологического отделения для больных с острыми нарушениями мозгового кровообращения), Э.И. Богданов; Республиканская клиническая больница МЗ РТ, г. Казань; Казанский государственный меди-цинский университет (2013) [читать] или [читать] или [читать];
Читайте также:
статью (перевод с ангийского) «Задняя мозговая артерия» J.Ph. Kistler, A.H. Ropper, J.В. Martin [читать];
презентацию «Инсульт в бассейне артерии Першерона: анатомические предпосылки, клиника, диагностика, лечение» В.А. Сорокоумов, М.Д. Селькин, М.К. Барбухатти [читать];
статью «Клинические проявления дисфункции затылочной коры у детей» чл.-корр. РАМН, проф. В.А. Карлов, асп. И.О. Щедеркина; Московский государственный медико-стоматологический университет; Детская консультативная неврологическая поликлиника при Морозовской детской городской клинической больнице (кабинет эпилепсии и пароксизмальных состояний), Москва (Журнал неврологии и психиатрии, №5, 2011) [читать]
обратите внимание: ТРАНЗИТОРНАЯ НЕВРОЛОГИЧЕСКАЯ АТАКА
Термин «транзиторная неврологическая атака» (ТНА) был предложен Michiel L. Bots и соавт. в 1997 г. для определения любого эпизода преходящей неврологической дисфункции и учитывает неспецифические (нефокальные) симптомы, не отраженные в классификации NINDS (англ. National Institute of Neurological Disorders and Stroke) [Bots M.L. et al., 1997]. По мнению ряда авторов, признаками ТНА в ВББ могут являться изолированное вращательное головокружение (вертиго), вертиго в сочетании с нефокальными симптомами, изолированное двоение при бинокулярном зрении, транзиторная генерализованная слабость, неспецифические бинокулярные расстройства зрения [Hoshino T. et al., 2012, Paul N.L. et al., 2013, Blum C.A. et al., 2015].
источник: автореферат диссертации на соискание ученой степени кандидата медицинских наук «Клиническая характеристика транзиторных ишемий в вертебробазилярном бассейне в условиях первичного сосудистого центра» И.А. Хасанов; ФГБОУ ВО «Казанский государственный медицинский университет» МЗ РФ; Казань, 2017 [читать]
Источник
Инфаркт головного мозга — это острое нарушение церебрального кровотока по причине сужения или закупорки сосудов, и прочих патологий артерий. Встречаются и более редкие провокаторы.
Второе название процесса — инсульт (в классификаторах используются оба) По своей сути, это полные синонимы, разницы между ними нет. Состояние имеет собственные коды по МКБ-10, I63, 64.
Обнаружить проблему своевременно, еще до наступления неотложного состояния — задача несложная. Достаточно регулярно проходить профилактические осмотры.
Клиническая картина инфаркта мозга представлена широким перечнем признаков: общих вроде головной боли и очаговых, со стороны конкретной области нервных тканей.
Терапия сложная, требуется длительная реабилитация. Прогнозы строго индивидуальны.
Механизм развития
Острое нарушение мозгового кровообращения формируется в результате влияния одного или нескольких ключевых факторов.
Среди них:
- Атеросклероз. Бич современного человека. Встречается заболевание в двух ипостасях. Образование на стенках артерий холестериновых бляшек. Результат избыточной циркуляции жирных соединений в кровеносном русле.
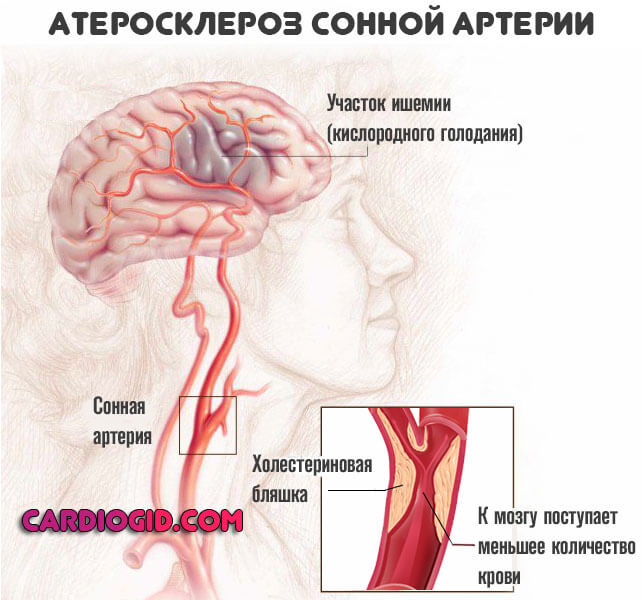
Встречается часто, процесс обусловлен питанием, образом жизни, в значительной мере также и обменными особенностями. Которые достаются от родителей и предков уходящих вглубь поколений.
Коррекция проводится на раннем этапе, потом справиться с проблемой труднее.
Вторая возможная форма — спонтанный стеноз сосудов, спазм артерий.
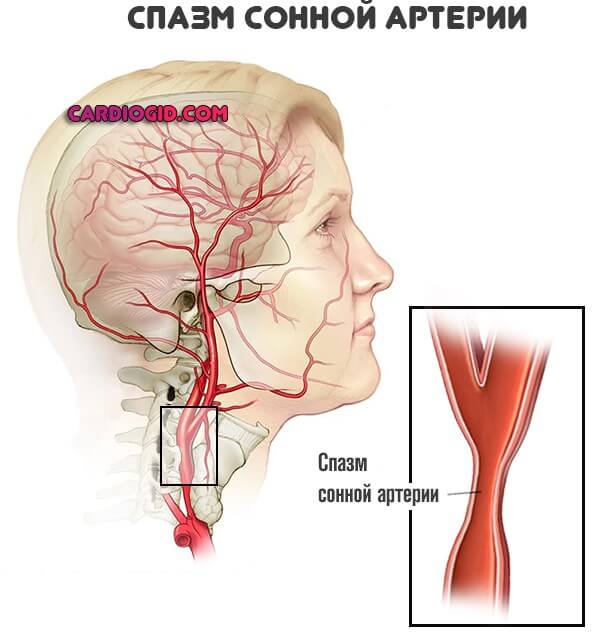
Как правило, это результат неуемной тяги к курению, потребления большого количества табака. Лечение в такой ситуации сводится к отказу от пагубной привычки и применения препаратов для нормализации микроциркуляции.
- Тромбоз. Суть остается прежней. Просвет сосуда, питающего головной мозг становится недостаточно широким. Однако причина в другом. Если в первом случае образуется бляшка, которая разрастается постепенно, в этой ситуации причиной нарушения оказывается тромб. Сгусток крови с фибрином в составе.
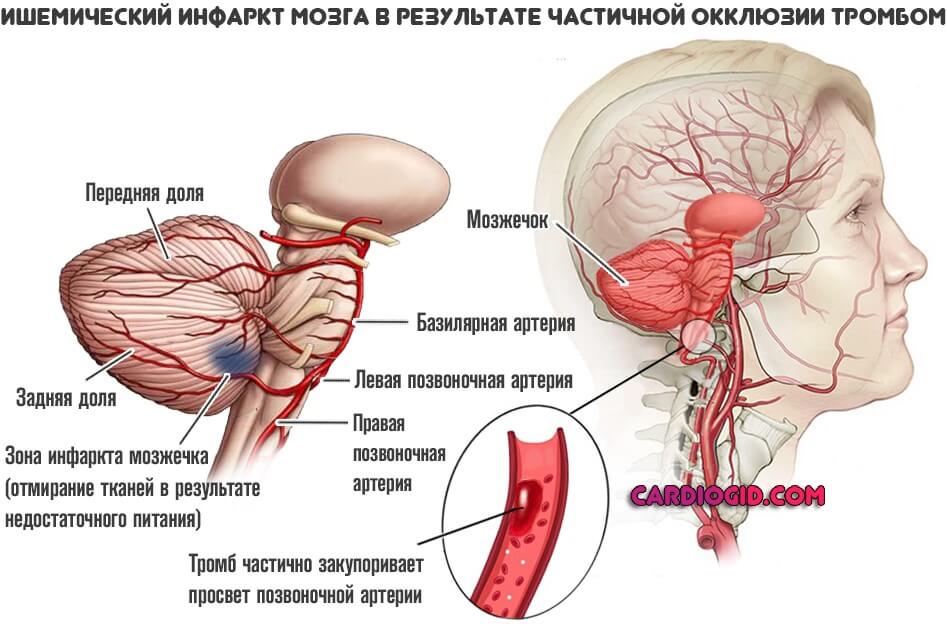
В зависимости от размера, образование может перекрыть часть артерии или тотально ее закупорить. В последнем случае может развиться геморрагическая форма инфаркта мозга (инсульта). При которой сосуд разрывается, начинается кровоизлияния, возникает гематома.
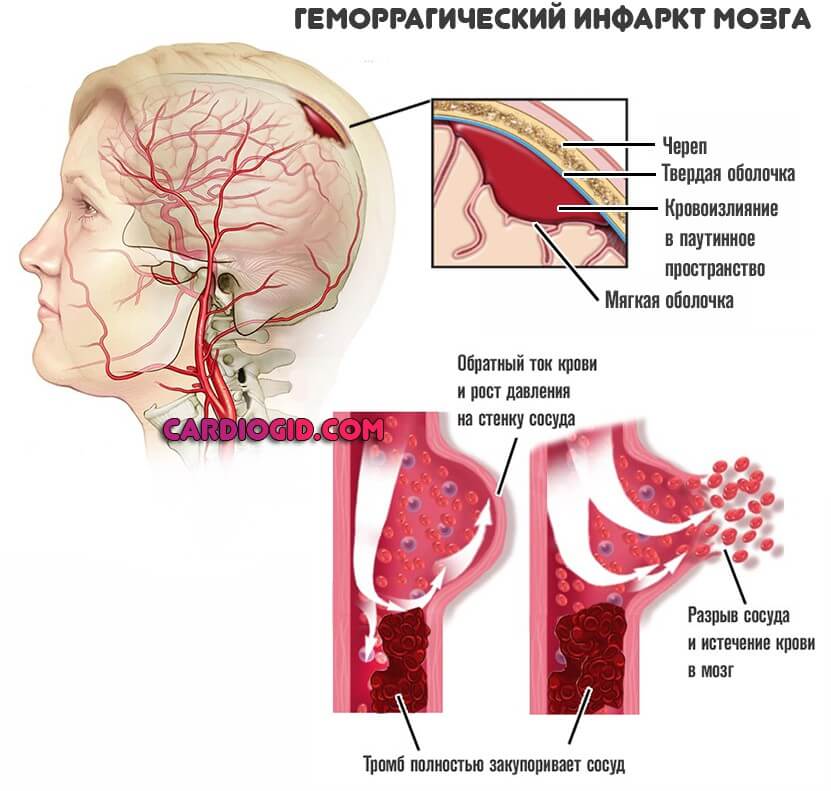
Такая разновидность состояния много опаснее ишемической. Когда наблюдается отмирание тканей в результате недостаточного питания.
- Блокирование обеспечения головного мозга кислородом. Как правило, отмечается при отравлениях ядовитыми веществами: парами синильной кислоты, угарным газом, при влиянии нейротоксинов. Страдают все системы тела. Нередко пациент погибает еще до того, как наступает инфаркт. Но не всегда.
Далее процесс движется по нарастающей. Нарушение трофики (питания) в результате малого просвета сосудов приводит к ишемии головного мозга.
Насколько выраженной, зависит от того, какова гемодинамика (кровоток) в данный момент. Чем больше крови поступает, тем менее заметны нарушения. При тотальной закупорке не избежать разрыва сосуда и обильного кровотечения.
После расстройства церебрального питания и дыхания, наступает период выраженной клиники. В зависимости от того, какая область пострадала больше прочих, развиваются очаговые признаки.
Всегда присутствует неврологический дефицит: проблемы с речью, зрением, слухом или интеллектом. Коррекция проводится в рамках реабилитации, этот процесс растягивается на годы.
Конечным итогом оказывается стойкое нарушение деятельности головного мозга или гибель пациента. Инсульт никогда не проходит без последствий. «Выправлять» итоги нарушения придется долго и упорно, не всегда достаточно успешно.
Классификация
Инфаркт и инсульт головного мозга не отличаются (это равнозначные понятия), поэтому и классификация будет одинакова. Подразделить патологический процесс можно по двум основаниям.
Первое и наиболее применимое в клинической практике, тип расстройства, его фундаментальные особенности.
- Ишемическая разновидность. Встречается особенно часто. Суть заключается в нарушении питания той или иной области без признаков деструкции сосудов. Однако, это совсем не значит, что ишемический инфаркт мозга — безобидное явление.
В зависимости от площади поражения, он может стать фатальным или сделать пациента инвалидом, влачащим вегетативное существование.
- Геморрагическая форма. Преимущественно, развивается у лиц склонных к образованию тромбов в организме или лиц с гипертонической болезнью. Основа та же самая: острое расстройство питания церебральных структур.
Отличие в другом. Нарушается целостность перекрытой артерии. Она разрывается, начинается обильное кровотечение. Это смертельно опасно.
Возникает дополнительный поражающий фактор. Пространство в черепной коробке крайне ограничено. Большие объемы жидкой соединительной ткани приводят к компрессии мозга в результате формирования гематомы.
Если ее не устранить оперативным путем, риск летального исхода увеличивается в разы.
Второй способ классифицировать инфаркт мозга — определить обширность поражения.
Тогда выделяют еще три формы:
- Мелкоочаговую. Как и следует из названия, поражен один участок нервных тканей, как правило, небольшой. Симптоматика ограничивается проявлениями локального неврологического дефицита.
Затронута какая-либо одна сфера высшей нервной деятельности. Чаще всего не полностью. Например, речь в отдельных аспектах, зрение и прочие.
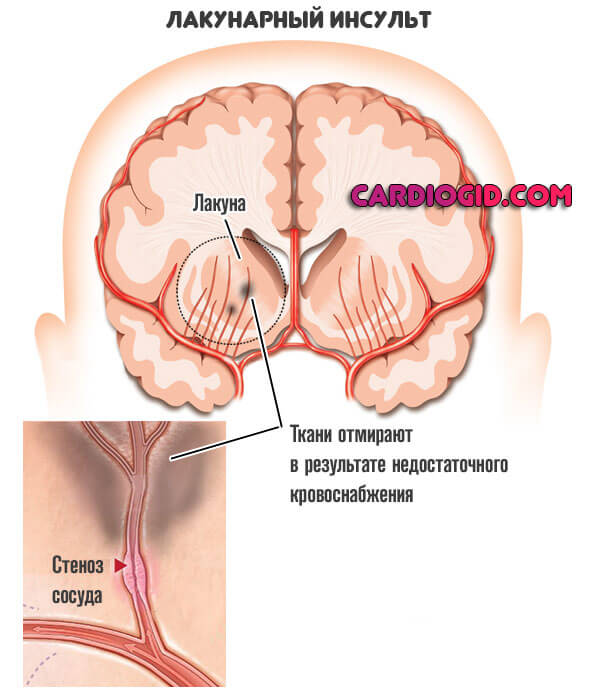
Частным случаем выступает лакунарный инфаркт головного мозга. Когда образуется множество мелких отмерших областей по всем церебральным структурам.
- Промежуточная форма. Сопровождается тем же поражением на уровне мелкого очага, но площадь отклонений выше. Структурные изменения более опасные, клиническая картина шире.
Это основная разновидность инфаркта головного мозга, с ней врачи и пациенты встречаются наиболее часто.
- Наконец, обширная форма. Поражение затрагивает существенные области церебральных структур.
В подавляющем большинстве случаев пациент погибает либо остается глубоким инвалидом с тяжелейшим неврологическим дефицитом. Ни о какой дееспособности речи не идет.
Известны единичные случаи более или менее качественного восстановления после такого массированного поражения нервных тканей. На уровне статистической погрешности.
Обе классификации используются для кодирования диагноза и более тщательного описания сути патологического процесса.
Это позволяет спланировать тактику лечения в каждом конкретном случае, исходя из известных факторов.
Симптомы
Клиническая картина зависит от обширности поражения и локализации очага инфаркта головного мозга.
Выделяют две большие группы проявлений. Первая — общие. Вторая — местные или локальные.
Если говорить о генерализованных моментах:
- Невозможность нормально ориентироваться в пространстве. Человек занимает вынужденное положение лежа на боку. Только так удается частично скорректировать негативное ощущение.
- Головная боль. Обычно крайне интенсивная. Пульсирующая. Но расположение дискомфорта не всегда соответствует той области, где произошло отмирание тканей. Симптом не проходит сам пока не будет окончена острая фаза патологического процесса или не последует медицинской помощи.
- Нарушение координации движений. В норме лишнюю активность «отсекает» мозжечок. Потому каждый двигается пластично и меняет характер моторики в зависимости от ситуации.
При развитии инфаркта мозга церебральные ткани получают хаотичные сигналы. Проще говоря, организму не до решения таких проблем, как обеспечение координации движений. При поражении собственно самого мозжечка симптом еще более выраженный.
- Тошнота, рвота. Обычно в начале неотложного состояния. Это может быть опасно, особенно, если пациент без сознания.
- Обмороки. Относятся к еще более тревожным симптомам. Поскольку почти со стопроцентной гарантией указывают на критические нарушения, которые быстро прогрессируют.
Эти симптомы присутствуют у каждого пациента без исключений. По тяжести возможны варианты.
Очаговые проявления более вариативны. Всего выделяют несколько функциональных областей церебральных структур.
Лобные доли
Поражение приводит к поведенческим и интеллектуальным нарушениям. Если говорить более конкретно:
- Дурашливость, несерьезность, неуместная веселость или, напротив, депрессивный настрой. Неадекватные реакции на раздражители. При этом пациент сам не осознает проблемы. Возможны резкие скачки эмоционального состояния.
- Параличи, парезы. Односторонние.
- Интеллектуальный дефицит. Пациент не может выполнить сложные действия, скорость мышления падает. А в запущенном случае обнаруживается критический дефект, когда человек становится беспомощным.
- Эпилептические эпизоды с потерей сознания и судорогами.
- Утрата способности говорить.

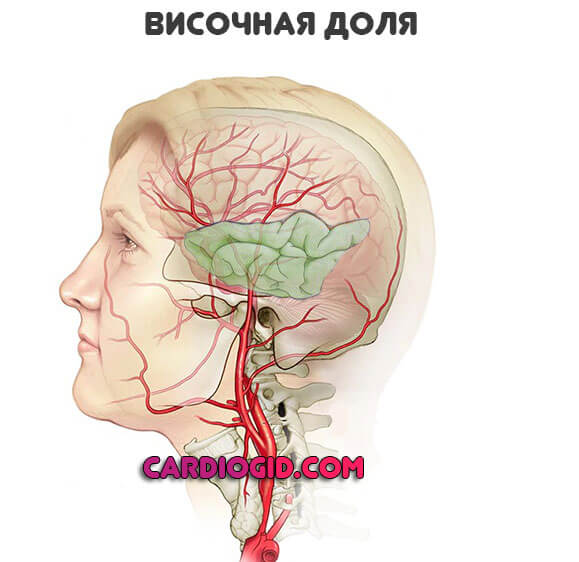
Височные доли
Отвечают за восприятие вербальной информации, частично память, некоторые иные моменты.
- Потеря слуха с одной или сразу двух сторон. Встречается часто.
- Галлюцинации. По типу голосов в голове. При этом пациент четко осознает иллюзорность такого проявления.
- Афазия. Утрата речевой функции.
- Эпилептические припадки. Как при поражении лобной доли. Могут быть и более продолжительными.
- Проблемы с памятью. Очаговая симптоматика такой локализации характеризуется различными амнезиями. Это визитная карточка поражения именно височной части мозга.
Теменные доли
Руководят тактильными ощущениями, также некоторыми интеллектуальными функциями, чувствами.
- Потеря обоняния с одной стороны.
- Невозможность определить предмет с закрытыми глазами на ощупь. Даже хорошо знакомый.
- В особо тяжелых случаях пациент не воспринимает собственное тело как единое целое. Например, может казаться, что отсутствует рука или некоторые ее сегменты.
- Потеря способности оперировать числами, читать.
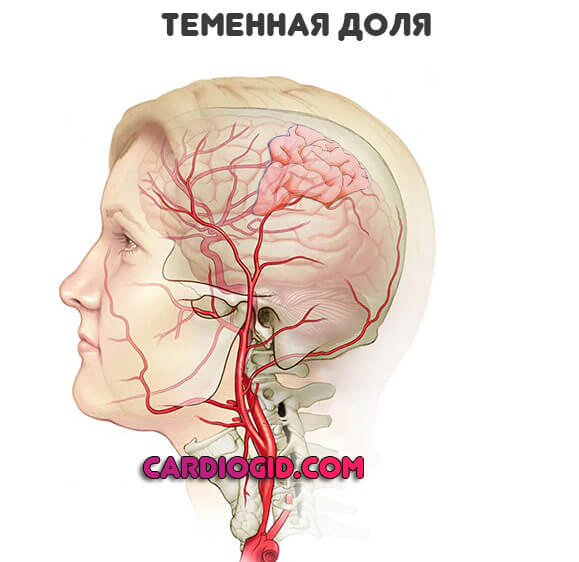
Затылочные доли
Здесь расположен зрительный анализатор. Высшая нервная деятельность — основной «гарант» способности видеть. Сам по себе глаз не может обрабатывать данные.
Симптоматика соответствующая:
- Мышки в поле видимости. Летающие туда-обратно точки. В больших количествах.
- Затемнения, скотомы. Выглядят как черные пятна по периферии картинки. Закрывающие часть обзора.
- Проблемы с фокусированием на нужной точке. Двоение.
- Резкое падение остроты зрения.
- Полная утрата способности видеть. Обычно даже при большой площади поражения удается восстановить хотя бы часть функции посредством реабилитации.
- Нарушение восприятия размеров объекта, расстояний до него.
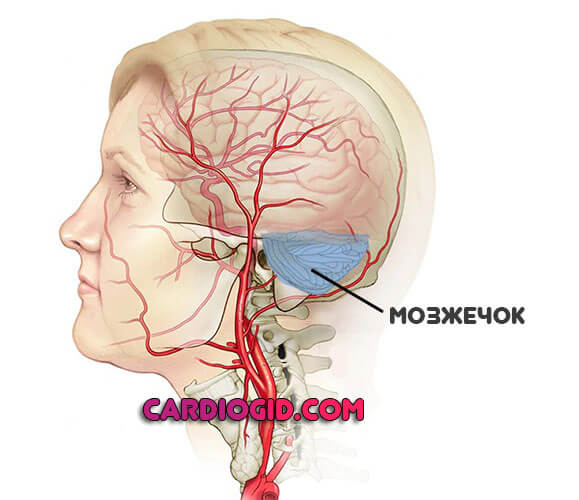
Экстрапирамидная система
Представлена мозжечком. Преимущественно возникают проблемы с двигательной активностью. Моторика раскоординирована, пациент не может нормально ориентироваться в пространстве из-за сильного головокружения.
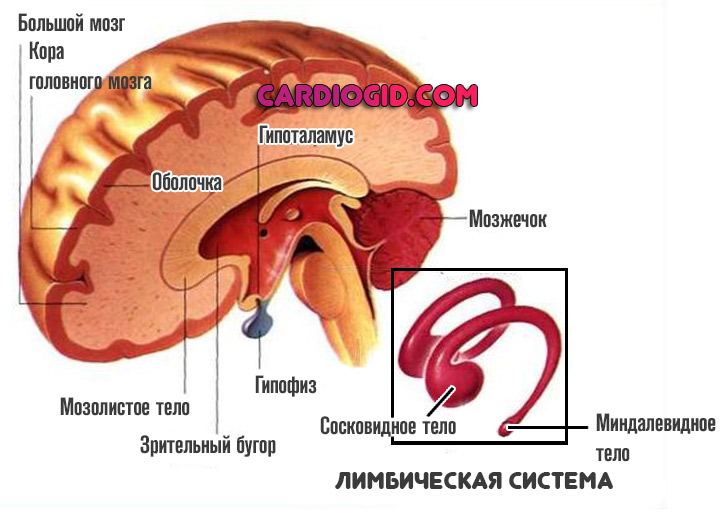
Лимбическая система
При поражении этой области человек утрачивает способность к обучению, возможно полное отсутствие обоняния.
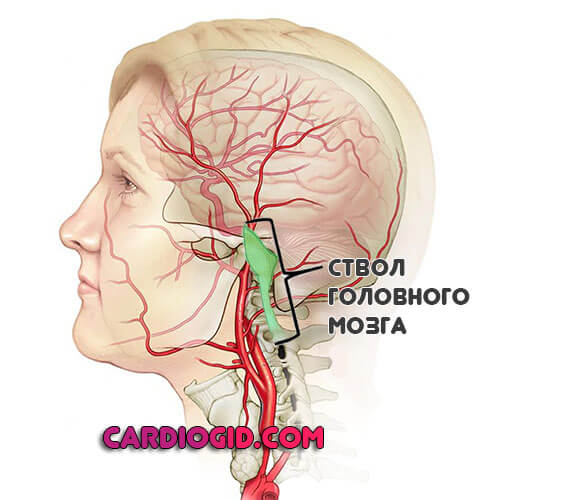
Ствол головного мозга
Поражение практически всегда летально. Возникают проблемы с дыханием, сердечной деятельностью. Терморегуляция нарушается. Даже незначительные дисфункции в данной области часто заканчиваются смертью человека.
Ключевые симптомы оцениваются врачами еще при первичном осмотре. Это позволяет лучше понять характер нарушения.
Инфаркт головного мозга отличатся не от инсульта в этом аспекте, также процессы идентичны в прочих моментах.
Причины
Факторы развития стандартны и повторяются почти всегда:
- Атеросклероз. О нем уже было сказано. Закупорка сосудов холестериновыми бляшками или же сужение артерий, нарушение кровотока и, как итог, острое отмирание нервных тканей.
- Токсическое поражение, сопровождающееся расстройством клеточного дыхания. Встречается сравнительно редко. Но и такое возможно.
- Тромбоз. Закупорка сосуда сгустком крови.
- Скачок артериального давления. Сопровождается критической перегрузкой и нередко разрывом кровоснабжающей структуры. Считается одной из самых частых причин. Почти всегда соседствует с атеросклерозом.
- Хрупкость, недостаточная эластичность стенок сосудов. Например, на фоне сахарного диабета или прочих нарушений.
Есть огромное количество факторов риска: ожирение, курение, потребление спиртного, недостаточная или избыточная физическая активность. И прочие.
Разбираться во всем массиве должен специалист по неврологии. Также возможно привлечение доктора, сфера деятельности которого находится в области заболеваний сердца и сосудов.
Первая помощь
Действовать нужно быстро даже при подозрениях на церебральный инфаркт.
Алгоритм несложный:
- Вызвать скорую помощь. Самостоятельно помочь не выйдет ничем.
- Усадить пациента. Голову повернуть на бок. Ноги чуть приподнять, поставить на валик. Это позволит скорректировать гемодинамику. А изменение положения шеи предотвратит захлебывание рвотными массами в случае потери сознания.
- Важно, чтобы пациент успокоился. Эмоциональные реакции сделают только хуже. Двигаться нельзя.
- Открыть форточку или окно, чтобы обеспечить нормальную вентиляцию помещения.
- Давать какие-либо препараты запрещено. Потому как состояние может усугубиться.
- Принимать пищу, пить также недопустимо. Возможен обморок и выход содержимого желудка. Это опасно.
- Нужно постоянно контролировать показатели артериального давления, частоты сердечных сокращений, дыхание.
По прибытии скорой сообщить о состоянии пострадавшего кратко и четко. Если есть возможность — помочь с транспортировкой, сопроводить человека в стационар.
Диагностика
В остром состоянии на полное обследование времени нет. Необходима визуальная оценка, рутинный неврологический осмотр, проверка базовых рефлексов, также краткий опрос больного, если он в сознании.
Как правило, все очевидно. Уже после оказания первой помощи и стабилизации положения вещей можно перейти к поиску причин патологического процесса.
Перечень мероприятий примерно такой:
- Измерение артериального давления и частоты сердечных сокращений в течение 24 часов. Суточное мониторирование.
- Анализы крови: общий, биохимический, на сахар.
- Исследование мочи.
- ЭКГ и ЭХО. Оценка работы сердца и сосудов.
- Допплерография артерий головного мозга, шеи. Дуплексное сканирование.
- При необходимости проводится люмбальная пункция. Для забора цереброспинальной жидкости и ее исследования на предмет крови.
- Электроэнцефалография. Выявление мозговой активности в отдельных областях.
По необходимости перечень расширяют.
Лечение
Терапия строго в стационаре. Назначается группу медикаментов:
- Антиагреганты при ишемической форме поражения. Аспирин и его аналоги. Возможны родственные, но более мощные средства на основе гепарита и прочих веществ. Пентоксифиллин. Восстанавливают кровоток и питание.
- Ноотропы. Глицин, Фенибут. Ускоряют регенерацию.
- Цереброваскулярные. Пирацетам. Актовегин. Чтобы стабилизировать обеспечение нервных волокон необходимыми веществами.
- Противогипертензивные. Если есть повышение артериального давления. Бета-блокаторы (Метопролол), антагонисты кальция (Дилтиазем), диуретики в обязательном порядке (Фуросемид, при необходимости — Маннитол). Чтобы снизить нагрузку на мозг и предотвратить его отек.
Геморрагическая форма требует удаления гематомы. Оперативно.
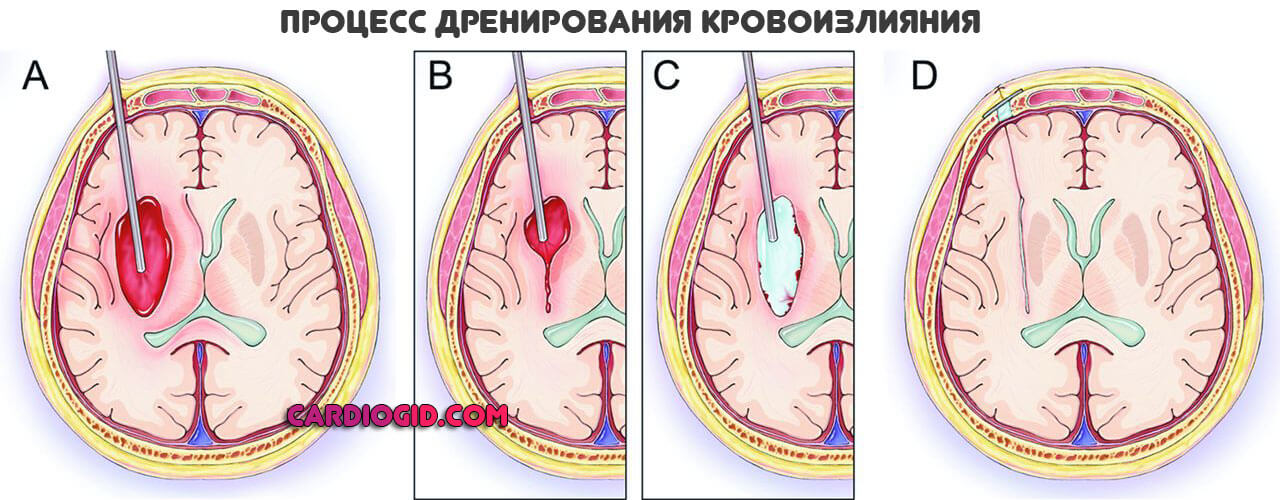
В дальнейшем все решает реабилитация и ее качество. На восстановление нужно от 12 до 24 месяцев. Наиболее активное переориентирование головного мозга происходит в первый год. Затем результаты не столь заметные.
Подробнее о реабилитации после инсульта читайте в этой статье.
Показана коррекция образа жизни: отказ от курения, спиртного, ограничение соли (до 6 граммов), сахара, исключение жирных блюд из рациона. Также оптимизация физической активности.
Прогноз
Зависит от формы, типа и локализации расстройства. Ишемический инфаркт головного мозга лечится лучше в отличие от геморрагич
