Инфаркт тромбоз венечной артерии

Сердце расположено в окружении трех основных коронарных артерий, которые снабжают его кровью и кислородом. Если в одной из этих артерий образуется тромб (сгусток крови), кровоснабжение этой области сердечной мышцы замедляется, а позднее блокируется. Такое состояние называют сердечным приступом или коронарным тромбозом, который вызывает инфаркт миокарда. Однако коронарный тромбоз может представлять собой и следствие инфаркта миокарда, это заболевание нередко приводит к повторному инфаркту.
- Как образуется тромбоз коронарных артерий. Причины коронарного тромбоза и факторы риска
- Виды тромбозов сердца (желудочка, предсердия, ушка предсердия)
- Симптомы тромбоза коронарных артерий
- Лечение коронарного тромбоза
Если тромб не растворить при помощи необходимых лекарств или хирургических процедур, участки сердечной мышцы (миокарда) не получают необходимое количество кислорода, следовательно, начинается некроз тканей. Целью лечения как инфаркта миокарда, так и его осложнений, является максимальное сохранение тканей миокарда и минимизация некротических поражений.
Как образуется тромбоз коронарных артерий. Причины коронарного тромбоза и факторы риска

Рисунок 1. Коронарный тромбоз
Холестериновые отложения накапливаются на стенках артерий и сосудов, сначала в виде бляшек — небольших белых пятен округлой формы, а позднее в виде плотного белого жирового налета с кальциевыми вкраплениями. Эти бляшки и холестериновый слой с возрастом лишь утолщаются и уплотняются, особенно если человек не хочет вносить изменений в свой рацион и режим питания. В пожилом возрасте риск инсультов и инфарктов значительно возрастает, в первую очередь из-за растяжения стенок сосудов и высокой вероятности отсоединения бляшки или тромба. Химические вещества, выбрасываемые в кровь, направлены прежде всего на процесс заживления и восстановления сосудов, однако под воздействием этих веществ кровеносный сосуд становится липким.
В конце концов сужение коронарной артерии вызывает блокирование кровеносных сосудов, передающих кровь к сердцу, особенно в результате спазмов, вызванных стрессами, перепадами давления. В некоторых случаях тромбы полностью блокируют приток крови к сердечной мышце, вызывая сердечный приступ.
Если блокируется кровеносный сосуд в мозгу, возникает ишемический инсульт. Предпосылками к нему являются такие симптомы: артериальная гипертензия, геморрагический инсульт.
Причины коронарного тромбоза и факторы риска
Основной причиной коронарного тромбоза является атеросклероз. Это заболевание выражается в накоплении холестериновых (жировых) и кальциевых бляшек на стенках артерий. С течением времени артерии становятся более узкими и твердыми, их эластичность понижается, а кровь проходит сквозь них медленнее. Жировые бляшки могут вызвать разрыв артерий, в результате чего кровь сворачивается около места разрыва. Если кровь не может пройти в месте образования тромба, начинается отмирание тканей. Разрыв атеросклеротической бляшки является наиболее распространенной причиной сердечного приступа.
Дополнительными факторами риска являются следующие состояния и привычки:
- курение;
- дефицит физических упражнений;
- большой избыточный вес;
- стрессовые ситуации (хронические);
- семейная история атеросклероза;
- высокий уровень холестерина;
- высокое кровяное давление;
- диабет 1 или 2 типа.
Виды тромбозов сердца (желудочка, предсердия, ушка предсердия)
Тромбоз желудочка
Тромбоз левого желудочка — наиболее часто встречающийся вид тромбоза в левой стороне сердца. Является частным осложнением острого инфаркта миокарда, как правило, тромб прикрепляется к стенке желудочка. При его образовании многократно возрастает риск сердечной эмболии, при которой тромб, отрываясь от стенок желудочка, проходит в кровоток и блокирует кровеносный сосуд. Эта блокировка приводит к некрозу сердечных тканей или инсульту.
Тромбоз предсердия и ушка предсердия
Тромбоз ушка левого предсердия (ТУЛП) является не менее распространенным заболеванием, возникающим в результате осложнений инфаркта миокарда. Ушко левого предсердия прикреплено к левому предсердию с левой стороны, состоит оно из мышечных трабекул. На общий уровень сердечного выброса ушко предсердия не влияет, однако тромб в этой части сердца не менее опасен, чем тромб в желудочке. Для этого состояния характерны следующие симптомы: потеря сократительной способности левого предсердия, фибрилляция предсердий, трепетание предсердий. Всё это приводит к снижению скорости потока крови и формированию монетных столбиков эритроцитов, которые формируют «спонтанное эхо» в процессе эхокардиографии. Если происходит эмболия тромба, случается инсульт, кроме того, может наступить эмболия нижних конечностей, почек, селезенки или мезентериальных сосудов.
Симптомы тромбоза коронарных артерий
Признаком того, что атеросклероз распространился на область коронарных артерий, является стенокардия, болевые ощущения в груди. Некоторые пациенты могут не иметь никаких симптомов до тех пор, пока не произойдет разрыв артерии бляшкой. После чего появляются такие симптомы:
- острая боль в груди, в особенности в левой части грудной клетки, эта боль распространяется вниз на левую руку, живот;
- боль может отзываться «эхом» в челюсти, ухе, желудке или правой руке;
- стягивающее ощущение вокруг горла;
- затрудненное дыхание;
- обмороки, головокружения, сопровождаемые головной болью.
Лечение коронарного тромбоза
Основным средством экстренной помощи при тромбозе любого типа является аспирин. В количестве 300 мг аспирин дается пациенту сразу по прибытии в больницу. Этот препарат предотвращает слипание тромбоцитов вокруг тромба, блокирующего артерии. Схема лечения определяется в зависимости от участка, заблокированного тромбом.
Распространенной процедурой является расширение артерии при помощи баллонной ангиопластики. При ишемической болезни сердца такая процедура так же проводится, но называется она чрескожным коронарным вмешательством. Проводится данная процедура исключительно в специализированных медицинских центрах при наличии соответствующего оборудования.
Тромболитические препараты показаны для рассасывания тромбов, в особенности при экстренной транспортировке пациента в больницу. Примерами тромболитических лекарственных препаратов являются альтеплаза и ретеплаза, они наиболее эффективны при использовании сразу после сердечного приступа или в первые часы после инсульта.
Хирургическое вмешательство при тромбозе заключается в разблокировании закупоренной артерии или восстановлении тока крови вокруг закупорки.
Источники статьи:
https://www.netdoctor.co.uk/
https://www.cts.usc.edu
https://www.medscape.com
https://www.thrombosisadviser.com
https://www.nhs.uk
https://www.webmd.com
https://www.healio.com
По материалам:
Dr Sabine Gill, Dr Steen Dalby Kristensen.
University of Southern California, 1520 San Pablo Street,
HCC2 Suite 4300, Los Angeles, CA 90033.
Yumiko Kanei, MD; Rajesh Janardhanan, MD;
John T. Fox, MD; Ramesh M. Gowda, MD.
© 2015 Bayer Pharma AG.
NHS Choices.
WebMD Medical Reference, by James Beckerman, MD, FACC.
By Steven Lome
Смотрите также:
У нас также читают:
Источник
Инфаркт при тромбозе левой огибающей артерии. Инфаркт при тромбозе правой коронарной артерии
На данной коронарограмме, сделанной в левой передней косой проекции, хорошо видны ветви ЛКА. Передняя межжелудочковая (нисходящая) ветвь не изменена, тогда как огибающая ветвь ЛКА закупорена в проксимальной части.
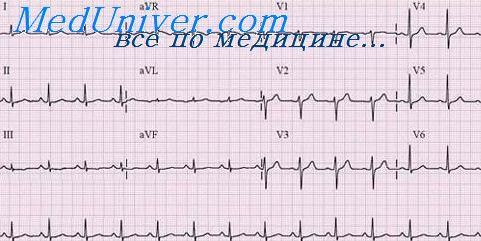
На ЭКГ видны подъём сегмента ST и формирование зубца QS в отведениях II, III, aVF, а также высокие зубцы R в сочетании с реципрокной депрессией сегмента ST в правых грудных отведениях (так называемая перевёрнутая инфарктная ЭКГ). Эти изменения на ЭКГ свидетельствуют о развитии обширного инфаркта миокарда задней стенки левого желудочка, как диафрагмальных, так и базальных её отделов.
Как уже отмечалось, 15 % всех случаев развития инфаркта миокарда в области задней стенки левого желудочка связано с тромбозом не ПКА, а огибающей ветви ЛКА, которая у этих больных обеспечивает кровоснабжение задней стенки левого желудочка. У данного больного как раз и отмечалась (неправо-) левовенечная форма кровоснабжения сердца.
Инфаркт при тромбозе правой коронарной артерии
На коронарограмме, сделанной в правой передней косой проекции хорошо виден проксимальный участок правой коронарной артерии. Этот крупный сосуд обтурирован тромбом в проксимальном отделе (выше места отхождения ветви к правому желудочку). Закупорка сосуда в этом отделе приводит к развитию обширного инфаркта задней стенки левого желудочка с вовлечением правого желудочка. Напомним, что задняя межжелудочковая (нисходящая) и задние левожелудочковые ветви доминирующей правой коронарной артерии обеспечивают кровоснабжение задней стенки левого желудочка приблизительно у 85 % случаев правовенечная форма кровоснабжения сердца).
На ЭКГ виден подъём сегмента ST в отведениях II, III, aVF с его реципрокной депрессией в грудных отведениях, а также I, aVL. Иногда депрессия сегмента ST у больных в остром периоде инфаркта задней стенки может быть связана также с сопутствующей ишемией передней стенки левого желудочка.
Независимо от причины развития у этих больных депрессии сегмента ST в передних грудных отведениях, это считается неблагоприятным признаком, свидетельствующем о повышенном риске развития таких осложнений, как атриовентрикулярная блокада, сердечная недостаточность, инфаркт правого желудочка. Напомним, что диагностировать инфаркт правого желудочка помогает запись отведений V3R, V4R, в которых можно выявить подьём сегмента ST и формирование патологического зубца Q.
В современных кардиологических клиниках метод эхокардиографии имеет существенное значение в диагностике инфаркта миокарда, его осложнений, выборе и оценке эффективности терапии, а также определении прогноза течения заболевания.
Когда в первые часы коронарной катастрофы ЭКГ неинформативна, а лабораторные маркеры поражения миокарда ещё “молчат”, эхокардиография может помочь в постановке диагноза инфаркта миокарда. Правда, реалии жизни таковы, что широко использовать этот метод в ранней диагностике инфаркта миокарда не удаётся по целому ряду причин. Прежде всего, не у всех больных можно получить приемлемое для “чтения” изображение. Кроме того, нужен опытный глаз, чтобы отличить глобальную дисфункцию у больных с кардиомиопатиями и болевым синдромом (пусть даже нетипичным) от нарушения регионарной сократимости левого желудочка при инфаркте миокарда.
– Также рекомендуем “Эхокардиография при инфаркте миокарда. Диагностика осложнений инфаркта миокарда”
Оглавление темы “Диагностика и тактика при инфаркте миокарда”:
1. Тромбоз межжелудочковой ветви левой коронарной артерии. Инфаркт при тромбозе межжелудочковой ветви
2. Инфаркт при тромбозе левой огибающей артерии. Инфаркт при тромбозе правой коронарной артерии
3. Эхокардиография при инфаркте миокарда. Диагностика осложнений инфаркта миокарда
4. Значение эхокардиографии. Практическая ценность эхокардиографии при инфаркте миокарда
5. Эхокардиография при инфаркте правого желудочка. Значение эхокардиографии при патологии правого желудочка
6. Дифференциация инфаркта миокарда. Особенности инфаркта миокарда
7. Сердечно-легочная реанимация. Пути развития отечественной сердечно-легочной реанимации
8. Как проводить сердечно-легочную реанимацию? Техника сердечно-легочной реанимации
9. Отказ от искусственного дыхания при реанимации. Дефибрилляция сердца
10. Лечение инфаркта миокарда. Этапы терапии инфаркта миокарда
Источник
Дата публикации 7 мая 2020Обновлено 7 мая 2020
Определение болезни. Причины заболевания
Тромбоз артерии — внезапное острое прекращение артериального кровотока, вызванное перекрытием тромбом кровеносного сосуда. Тромб (с др.-греч. — ком, сгусток) — прижизненный сгусток крови, образующийся при заболеваниях или травмах. В норме в кровеносной системе тромбы не содержатся. Их появление в сосуде угрожает жизни пациента.
Артерии — кровеносные сосуды, по которым обогащённая кислородом кровь направляется от сердца к конечностям, органам и тканям. Артериальные тромбозы приводят к резкому прекращению или ухудшению артериального кровотока в конечности или органе с потенциальной угрозой их жизнеспособности [1].
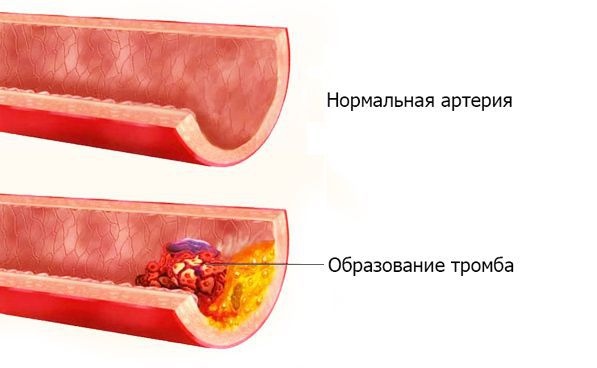
Артериальные тромбозы в 40 % случаев становятся причиной острой ишемии конечности (недостаточности кровоснабжения), а в 37 % — эмболии [2][3]. Эмболия (с греч. — вторжение) — отрыв тромба от места его первоначального образования, либо перенос патологического субстрата с током крови по сосудистому руслу c последующей закупоркой артериального сосуда. Патологическим субстратом могут служить твёрдые, жидкие или газообразные образования: капли жира, пузырьки газа или воздуха, массы из “лопнувшей” холестериновой бляшки, гной и т. д.
Артериальные тромбозы и эмболии нельзя считать самостоятельными заболеваниями. Они всегда возникают как следствие других патологических состояний.
Причины возникновения тромба в просвете сосуда описаны немецким учёным Рудольфом Вирховым. Они объединены в известную триаду:
- Повреждение сосудистой стенки.
- Замедление кровотока.
- Нарушение состава крови.
Тромб образуется под воздействием всех трёх факторов с доминированием одного из них.
Повреждения сосудистой стенки вызывают:
- травмы — механические, термические, электрические и т. д.;
- воспалительные заболевания артерий — артерииты, облитерирующий атеросклероз с развитием атеротромбоза;
- тяжёлые инфекционные заболевания — сыпной тиф, грипп, сепсис.
Замедление кровотока возникает в следующих случаях:
- экстравазальные компрессии — сдавление сосуда извне опухолью, излившейся кровью, добавочным шейным ребром, костным фрагментом при переломе, механическим давлением при катастрофах и т. д.;
- аневризмы (расширения сосудов);
- артериальные спазмы;
- острая недостаточность кровообращения;
- длительное обездвиживание конечностей;
- онкологические заболевания.
К нарушению состава крови приводят патологии [11]:
- заболевания крови — лейкоз, эритроцитоз, полицитемия;
- значительное обезвоживание организма;
- наследственная или приобретённая тромбофилия (патологическое тромбообразование);
- системный атеросклероз;
- сахарный диабет;
- гипертоническая болезнь;
- злокачественные новообразования;
- эндотоксинемия (накопление в крови и тканях токсичных продуктов распада и жизнедеятельности бактерий);
- шоковые состояния;
- приём лекарственных препаратов — глюкокортикостероидов, эстрогенов и гестагенов (заместительная гормональная терапия и комбинированные оральные контрацептивы), гемостатиков, антифибринолитических средств.
Эмболии могут быть вызваны как заболеваниями сердца, так и другими причинами.
Кардиальные причины эмболии:
- ишемическая болезнь сердца;
- инфаркт миокарда;
- постинфарктный кардиосклероз;
- постинфарктные аневризмы левого желудочка;
- ревматические пороки сердца;
- септические бактериальные эндокардиты;
- опухоли сердца (миксомы).
В этих случаях тромб образуется в полостях сердца. Затем под влиянием гипертонического криза, смены сердечного ритма и других причин происходит его дефрагментация. Тромб устремляется с потоком крови, перекрывает участок артериального русла меньшего диаметра или развилку в области деления сосуда.
Внекардиальные причины:
- аневризма аорты;
- изъязвленные артериальные бляшки;
- пневмония;
- опухоль лёгких.
В редких случаях возможны парадоксальные эмболии — миграция тромба из венозной системы через правые отделы сердца в левые. Это возникает при врождённом пороке сердца и эмболии инородными предметами (например пулей или дробью) [4].
Частота острой ишемии конечностей составляет один случай на 6000 человек ежегодно [12]. С возрастом заболеваемость резко повышается. В подавляющем большинстве случаев патологией страдают люди старше 60 лет [8]. Ишемия, возникшая как осложнение тромбоза, чаще поражает мужчин, чем женщин.
Курение, малоактивный образ жизни и неправильное питание ведут к развитию атеросклероза, гипертонической болезни и сахарного диабета. Одновременно с этим повышается и риск развития артериальных тромбозов.
К индивидуальному риску сосудистой патологии относят:
- возраст моложе 50 лет при наличии сахарного диабета и одного из факторов риска атеросклероза: курение, дислипидемия (нарушение соотношения липидов в сыворотке крови), гипертензия, гипергомоцистеинемия (повышение уровня аминокислоты гомоцистеина в крови);
- возраст 50—69 лет и наличие сахарного диабета или курения;
- возраст 70 лет и старше [8].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы тромбоза артерии
Патологические симптомы при артериальном тромбозе или эмболии вызваны прекращением кровоснабжения органа или конечности. Их выраженность зависит от уровня поражения сосуда и степени ишемии.
Как правило, заболевание развивается достаточно остро, на фоне “полного благополучия”. При тромбозах клиническая картина более смазана по сравнению с эмболиями, т. к. при последних закупорка просвета артерии наступает внезапно.
Основные клинические симптомы:
- боль;
- бледность;
- парестезии (жжение, онемение, покалывание, “ползание мурашек”);
- паралич;
- отсутствие пульса в определённых местах конечности;
- снижение температуры кожи на несколько градусов.
Для удобства применяют симптомокомплекс “5 П” (в англоязычном варианте – 5 Р):
- появление болей (Pain) в поражённой конечности;
- отсутствие пульсации (Pulselessness) артерий;
- побледнение и похолодание (Pallor) кожных покровов;
- парестезия (Paresthesia) ;
- парез или паралич (Paralysis) с уменьшением активных движений вплоть до их полного отсутствия [5].
Заболевание в первую очередь проявляется болью в поражённой конечности. Следом возникает чувство онемения, похолодания, парестезии в виде покалываний, жжения, “ползания мурашек”. Затем — нарушения как поверхностной, так и глубокой чувствительности вплоть до полного её отсутствия. Побледнение кожи сочетается со снижением температуры поражённой конечности, особенно отстоящих её отделов. При выраженной ишемии вскоре присоединяются нарушения двигательных функций в виде пареза со снижением мышечной силы и до полной обездвиженности конечности. Если кровоток не восстанавливается, появляется болезненность и отёчность поражённых тканей конечности. На финальных этапах наступает контрактура, при которой невозможны даже пассивные движения в конечности, а в дальнейшем — некроз.
Симптомы не оторвавшегося тромба точно такие же, но наступают не так резко, как при эмболиях.
Патогенез тромбоза артерии
Первичными нарушениями, ведущими к образованию тромба является триада Вирхова. В процессе образования и тромба участвуют три компонента:
- сосудистая стенка (эндотелий);
- тромбоциты;
- каскад коагуляции.
Разрушение тромбоцитов сопровождается высвобождением фермента тромбопластина. Под действием тромбопластина неактивный фермент плазмы крови протромбин, образующийся в печени, переходит в активную форму — тромбин. Тромбин действует на растворимый белок плазмы — фибриноген. Фибриноген превращается в нерастворимый волокнистый белок фибрин. Нити фибрина захватывают форменные элементы крови и образуется плотный субстрат — тромб.
Мигрировавший эмбол, как правило, достигает места деления артерии. В ряде случаев при хорошо развитой сети обходных коллатералей (ветвей сосудов) закупорка артерии не приводит к существенным изменениям. В других случаях даже небольшого размера эмбол может значительно ухудшить кровообращение в конечности, особенно при изначальном выраженном поражении артериального русла.
К нарушениям гемодинамики начинают присоединяться микроциркуляторные нарушения. В дальнейшем происходят функциональные изменения нервно-мышечного аппарата и структурные и метаболические нарушениями в тканях. Наступает острое голодание ишемизированных тканей. Развивается отёк мышц со сдавлением тканей, находящихся в фасциальном футляре, что усугубляет нарушение тканевого кровотока [1].
Классификация и стадии развития тромбоза артерии
Классификация основана на прогрессировании острой артериальной непроходимости. В нашей стране наиболее часто применяется клиническая классификация острой артериальной непроходимости, разработанная В.С. Савельевым. Она состоит из 4-х степеней:
- 0 степень — жалобы появляются в ответ на нагрузку;
- IА — парестезии, онемение и похолодание в покое;
- IБ — боли в покое;
- IIА — парез конечности (ослабление мышечной силы);
- IIБ — плегия конечности (отсутствие мышечной силы);
- IIIА — субфасциальный отёк мышц;
- IIIБ — частичная мышечная контрактура (ограничение пассивных движений в суставе);
- IIIВ — тотальная мышечная контрактура;
- IV — гангрена конечности.
Классификация Савельева не всегда отражает выраженность ишемии при артериальных тромбозах. Клинически более востребована классификация, созданная И. И. Затевахиным. Она позволяет определять тактику лечения вне зависимости от причины ишемии и состоит из 3-х степеней:
- I степень ишемии — онемение, боли и/или парестезии в покое либо при малейшей физической нагрузке. Угрозы для конечности в ближайшее время нет.
- II степень ишемии — двигательные расстройства. Развитие болезни неминуемо ведёт к гангрене конечности:
– ишемия IIА степени — парез конечности, активные и пассивные движения сохранены, но мышечная сила ослаблена;
– ишемия IIБ степени — паралич конечности, пассивные движения возможны, активные отсутствуют, подвижность суставов сохранена;
– ишемия IIВ степени — присоединяется отёк мышц.
- III степень ишемии — финальная стадия ишемических повреждений тканей конечностей и мышц с развитием мышечных контрактур на разном уровне. Поражения носят необратимый характер:
– ишемия IIIА степени — ограниченные дистальные контрактуры;
– ишемия IIIБ степени — полная контрактура конечности.
Таким образом, I степень поражения не угрожает жизнеспособности конечности. II степень — угрожает потерей конечности, III — необратимая стадия [2].
По расположению в сосуде различают тромбы:
- пристеночный — ток крови сохранён;
- выстилающий (облитерирующий) — для тока крови остаётся лишь малый просвет;
- центральный, расположенный в центре сосуда — фиксирован к стенке тяжами, кровоток ограничен;
- закупоривающий (обтурирующий) — закрывает просвет сосуда полностью.
По форме:
- шаровидные тромбы в аневризмах или полостях сердца;
- мелкие тромбы, напоминающие бисер, часто встречаются на створках клапанов;
- продолговатые.
По механизму образования и строению выделяют следующие виды тромбов:
- Белый — состоит из тромбоцитов, лейкоцитов и фибрина с незначительным количеством эритроцитов. Образуется постепенно, чаще в артериальном русле, где скорость кровотока высока.
- Красный — формируется из тромбоцитов, фибрина и большого количества эритроцитов, которые попадают в сети фибрина, как в ловушку. Красные тромбы обычно возникают в венозной системе, где медленный кровоток способствует захвату красных клеток крови.
- Гиалиновый — возникает в сосудах микроциркуляторного русла. Состоит из тромбоцитов, гемолизированных эритроцитов и выпавших в осадок белков плазмы. Белковые соединения тромба напоминают гиалиновую массу (плотное образование, похожее на хрящевую ткань).
- Смешанный — встречается чаще всего, имеет слоистое строение. Слоистые тромбы образуются, как правило, в венах, в полости аневризмы аорты и сердца.
Осложнения тромбоза артерии
Осложнения зависят от того, как долго длилась ишемия конечности до момента оказания медицинской помощи. Также на возникновение осложнений влияет снижение компенсаторных свойств организма. При несвоевременном лечении конечность теряет функциональную активность, может возникнуть тромбоэмболия венозного русла, а также за несколько дней развиться гангрена, которая приведёт к летальному исходу [10].
Во время операции по удалению тромба возможны следующие осложнения:
- отрыв атеросклеротической бляшки;
- распространение тромба из одной ветви в другую;
- перфорация артериального русла, поражённого атеросклеротическим процессом.
После запуска кровотока в ишемизированную конечность в 15 % случаев возникают метаболические осложнения в виде миопатического (снижение силы мышц) и нефротического (воспаление почек с отёками и появлением белка в моче) синдромов. Они могут привести к потере конечности и летальному исходу [6].
Редким осложнением артериального тромба служит его гнойное расплавление при инфицировании. Это осложнение проявляется местной (покраснение, отёк, болезненность) и общей (повышение температуры, септическое состояние) симптоматикой.
Диагностика тромбоза артерии
Диагностика включает клинические и инструментальные методы.
Клинические методы диагностики:
- оценка кожной температуры, поверхностной чувствительности и венозного рисунка;
- определение артериальной пульсации конечности в сравнении с оценкой пульсации второй конечности;
- измерение артериального давления;
- выслушивание шумов над зоной деления аорты и бедренных артерий;
- выявление резкой болезненности при пальпации мышечных тканей;
- оценка амплитуды движений в суставах.
К инструментальной диагностике относят ультразвуковые и лучевые методы обследования.
Ультразвуковая допплерография позволяет выявить наличие либо отсутствие допплеровских сигналов от артериального сосуда. С помощью ультразвукового дуплексного ангиосканирования можно определить характер, степень и протяжённость тромба.
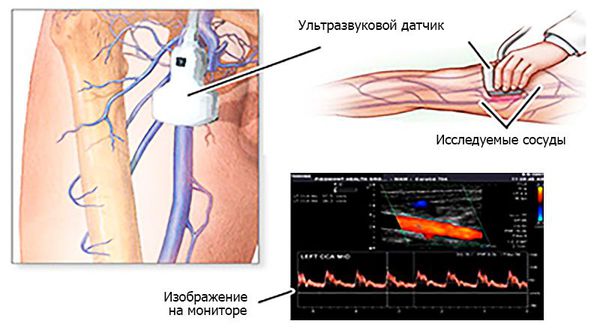
Если предыдущие исследования недостаточно определяют локализацию, степень, протяжённость и анатомо-топографические особенности поражения и не позволяют выбрать оптимальную тактику оперативного лечения, применяют высокоточные лучевые методы диагностики. К ним относятся:
- рентгеноконтрастная ангиография;
- мультиспиральная компьютерная томография;
- магнитно-резонансная ангиография.
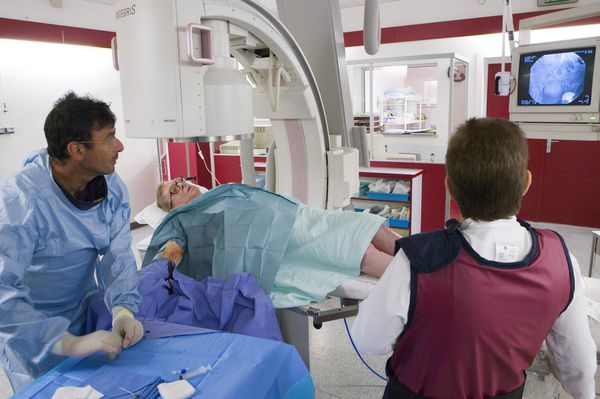
С помощью этих исследований уточняют характер анатомо-топографических особенностей поражения и выбирают тактику оперативного лечения [1]. Все эти исследования позволяют определить протяжённость и локализацию тромба.
Лечение тромбоза артерии
Лечебные мероприятия зависят от степени ишемического поражения конечности. В настоящее время препаратов с доказанной эффективностью лечения острой ишемии не существует. Консервативная терапия возможна при I степени острой ишемии в качестве пробного метода лечения. Также она показана всем пациентам при подготовке к операции и послеоперационном ведении [7][8].
Цели консервативной терапии:
- профилактика нарастания и распространения тромба;
- растворение тромба;
- улучшение кровообращения в поражённой конечности;
- восстановление функции поражённых органов.
Для терапии применяют:
- антикоагулянты;
- активаторы фибринолиза;
- анальгетики и спазмолитики;
- раствор натрия гидрокарбоната.
Тромболитическую терапию с введением препаратов фибринолизина, стрептокиназы, урокиназы и стрептодеказы назначают на начальных этапах заболевания для растворения тромба. В качестве самостоятельного лечения применение препаратов ограничено. Их эффективность повышается в сочетании с баллонной ангиопластикой и катетерной аспирационной тромбэктомией.
Консервативная терапия является профилактикой прогрессирования ишемических явлений. При отсутствии эффекта от медикаментозного лечения назначают операцию, которая также предотвращает развитие ишемии.
Хирургическое лечение включает:
- тромбэмболэктомию;
- реконструктивные операции;
- фасциотомию;
- ампутацию конечностей.
Тромбэмболэктомией называют удаление патологических тромбоэмболических масс из просвета поражённого сосуда. При прямой тромбэмболэктомии удаление масс проводят через хирургический доступ артерии непосредственно над ними. Непрямая тромбэмболэктомия подразумевает удаление патологического субстрата вне артериального доступа специальным баллонным катетером Фогарти. Этот катетер вводят в артерию через её разрез и продвигают дальше патологических масс. После чего раздувают баллон, которым перекрывают просвет сосуда и путём обратной тракции катетера извлекают его вместе с этими массами.
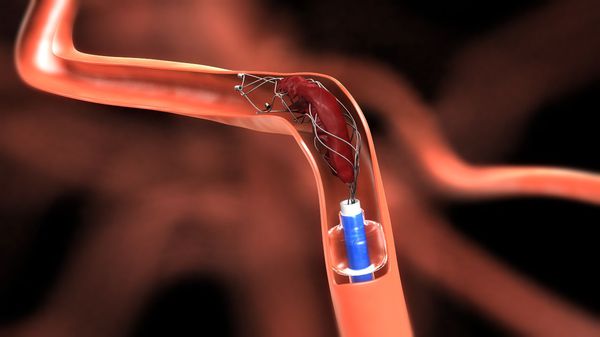
В ряде случаев проводят хирургическое устранение причины эмболии — резекцию добавочного шейного ребра и аневризмы, митральную комиссуротомию и т. д.
Необходимость реконструктивных операций возникает примерно в 10 % при выраженных атеросклеротических и атеротромботических процессах, когда результаты тромбэмболэктомии не могут обеспечить полноценное поступление крови в поражённую конечность. К реконструктивным операциям относят различные виды шунтирований, например бедренно-подколенное или бедренно-берцовые шунтирования.
При ишемии IIВ степени операцию необходимо завершить рассечением поверхностных фасций (фасциотомия) для предотвращения некроза мышц вследствие их отёка. Всего в данной операции нуждается от 5 до 25 % пациентов с острой артериальной непроходимостью.
При необратимых процессах, произошедших в тканях конечности, проводят её ампутацию на различных уровнях [8].
Прогноз. Профилактика
Острую ишемию конечностей ежегодно выявляют у 14 пациентов на 100 тыс. населения. Её распространённость достигает 16 % среди всех сосудистых заболеваний.
Прогноз в отношении сохранения нижних конечностей зависит от локализации и характера поражения артерий, степени и остроты ишемии конечности, возможностей восстановления артериального кровообращения.
Тромб, как правило, отрывается при высоком давлении, резких движениях, низкой фиксированности к сосудистой стенке, его “хрупкости”. Полностью тромб заполнит просвет или нет, зависит от системы коагуляции (свёртываемости крови). Станет ли тромб причиной ишемии, обусловлено его размером и сосудом, в котором он находится, а также степенью компенсации.
Прогноз для жизни зависит как от тяжести ишемии конечности, так и от сопутствующих патологий.
Естественное течение заболевания без специализированного лечения ведёт к усугублению клинической симптоматики с возможной потерей конечности либо летальным исходом. Гангрена конечности развивается у 5—24 % пациентов с эмболиями и у 28—42 % с тромбозами. Инвалидизация наступает в 15—25 % случаев. Летальность среди неоперированных больных составляет от 15 до 38 % [4].
Профилактические мероприятия сводятся к предупреждению развития заболеваний, которые служат причиной артериальных тромбозов и эмболий и борьбе с факторами риска атеротромбоза.
К факторам риска относятся:
- малоподвижный образ жизни;
- артериальная гипертония;
- сахарный диабет;
- ожирение;
- курение;
- гиперхолестеринемия.
Для профилактики тромбозов европейское общество кардиологов предлагает стратегию “0-3-5-140-5-3-0”:
- 0 – избегать курения табака;
- 3 – ежедневно заниматься физкультурой в течение 30 минут или ходить 3 км;
- 5 – ежедневно употреблять 5 фруктов и овощей;
- 140 – артериальное давление не выше 140/90 мм рт. ст.;
- 5 – показатель общего холестерина менее 5 ммоль/л;
- 3 – уровень холестерина низкой плотности менее 3 ммоль/л;
- 0 – индекс массы тела менее 25 кг/м2[9].

Источник
