Инфаркт спинного мозга мкб 10
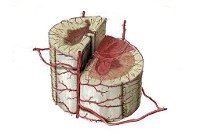
Рубрика МКБ-10: G95.1
МКБ-10 / G00-G99 КЛАСС VI Болезни нервной системы / G90-G99 Другие нарушения нервной системы / G95 Другие болезни спинного мозга
Определение и общие сведения[править]
Кровоизлияние в спинной мозг
Гематомиелия – кровоизлияние в спинной мозг или внутримозговая гематома.
Этиология и патогенез[править]
Причинами кровоизлияний в спинной мозг могут быть как прямые травматические воздействия на позвоночник, так и опосредованная его травма при падении с высоты, при дорожно-транспортных происшествиях, насильственном сгибании при завалах и т.д., а также различные сопутствующие заболевания и лечение антикоагулянтными препаратами.
Клинические проявления[править]
Целесообразно выделять следующие варианты нарушений спинномозгового кровообращения.
• Начальные проявления недостаточности спинномозгового кровообращения возникают обычно при нагрузке (дозированная ходьба, приседания, бег и др.). Изучение субклинических и начальных спинномозговых сосудистых расстройств имеет большое значение для профилактики прогрессирования миелоишемии в любом возрасте человека. Начальные симптомы миелоишемии – периодическая утомляемость, слабость в конечностях, чувство зябкости, ползания мурашек, потливость, боли по ходу позвоночника с иррадиацией. Эти ощущения продолжаются от нескольких минут до 2-3 ч и возникают в условиях повышенной потребности мозга в притоке крови к отдельным его областям; они бесследно проходят после отдыха. Для объективизации начальных проявлений неполноценности кровообращения спинного мозга решающее значение имеют данные реовазографии, электромиографии и других исследований, выполняемых с нагрузками.
• Преходящие нарушения спинномозгового кровообращения следует рассматривать по аналогии с церебральными. Это остро проявляющиеся симптомы нарушения функции спинного мозга в виде парапарезов или плегии с нарушениями чувствительности или без них, расстройствами функции тазовых органов, которые восстанавливаются в течение 24 ч. Наиболее типичным признаком преходящего нарушения спинномозгового кровообращения считают миелогенную перемежающуюся хромоту (по Д.К. Богородинскому и А.А. Скоромцу). Клинически это характеризуется быстро нарастающей при ходьбе слабостью одной или обеих ног с возникновением ощущения их подкашивания. Спинномозговые симптомы продолжаются от нескольких минут до часа. Клинические признаки выражаются в виде центрального или вялого парапареза ног с отсутствием глубоких рефлексов и снижением мышечного тонуса. Расстройства чувствительности проявляются гиперестезией по сегментарному или проводниковому типу. Нарушения работы сфинктеров отмечают в виде императивных позывов к мочеиспусканию или задержки мочеиспускания и стула.
Преходящие нарушения спинномозгового кровообращения имеют быстрое обратное развитие. Первыми восстанавливаются двигательные функции. У большинства пациентов заболевание имеет ремиттирующее течение. Провоцирующими факторами могут быть резкие движения, падения, интеркуррентные инфекции, интоксикации и т.п.
Сосудистые миелопатии: Диагностика[править]
Дифференциальный диагноз[править]
Сосудистые миелопатии: Лечение[править]
Изолированная гематомиелия, особенно в сочетании с блоком ликворных путей является показанием к экстренному хирургическому лечению.
Хирургическое лечение сдавления спинного мозга при отсутствии противопоказаний к операции необходимо проводить в возможно ранние сроки, так как на первые 6-8 ч приходится 70% всех необратимых ишемических изменений, возникающих вследствие сдавления мозга и его сосудов. Поэтому имеющиеся противопоказания к оперативному лечению нужно устранять активно в максимально короткие сроки в палате интенсивной терапии или реанимационном отделении.
Профилактика[править]
Прочее[править]
Инфаркт спинного мозга
Инфаркт спинного мозга обычно развивается остро, однако степень остроты может варьировать от молниеносной до нескольких часов. Миелоинфаркту нередко сопутствует боль в позвоночнике. Эта боль исчезает вскоре после развития параанестезии и паралича. Следует отметить, что у ряда пациентов в первые минуты ишемии спинного мозга возникали мышечные подергивания и дрожание конечностей. Эти признаки напоминали наблюдения при перевязке брюшной аорты у экспериментальных животных.
В момент развития тяжёлого спинального инфаркта нередко отмечают рефлекторные церебральные расстройства в виде обморока, головной боли, тошноты, общей слабости. Однако все эти общемозговые симптомы сравнительно быстро проходят, а спинномозговые расстройства остаются выраженными и зависят от локализации инфаркта (тетраплегия, параплегия или миотомный парез). Практически у всех пациентов нарушена чувствительность и обнаруживаются расстройства функции тазовых органов. “Бичом” больных со значительным поражением поперечника спинного мозга являются трофические расстройства в виде пролежней. Часто они развиваются быстро, несмотря на тщательный уход. Буквально в течение несколько дней развиваются некротические язвы на крестце и области трохантеров. Возникаюшая в таких случаях местная инфекция всегда грозит переходом в септическое состояние, что ухудшает прогноз. Детали клинической картины целиком зависят от топографии инфаркта по длине и по поперечнику спинного мозга.
Нередко представляется возможность установить ангиотопические синдромы выключения отдельных радикуло-медуллярных артерий.
Источники (ссылки)[править]
“Неврология [Электронный ресурс] : национальное руководство / Под ред. Е.И. Гусева, А.Н. Коновалова, В.И. Скворцовой, А.Б. Гехт. – М. : ГЭОТАР-Медиа, 2016. – (Серия “Национальные руководства”).” – https://www.rosmedlib.ru/book/ISBN9785970436202.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: G95,1 Сосудистые миелопатии.
G95.1 Сосудистые миелопатии
Описание
Сосудистая миелопатия. Хроническое или остро развивающееся размягчение тканей спинного мозга, возникающее в результате нарушения его кровообращения. Проявляется соответствующими уровню спинального поражения двигательными и сенсорными расстройствами, характер которых обуславливает топография зоны размягчения. Сосудистая миелопатия устанавливается по данным анамнеза, неврологического статуса, МРТ позвоночника, спинальной ангиографии и ЭФИ нервно-мышечной системы. Лечение включает сосудистую, противоотечную, антиоксидантную и нейропротекторную терапию. По показаниям возможно проведение оперативных вмешательств на сосудах или структурах позвоночного столба.
Дополнительные факты
Сосудистая миелопатия — резко возникающее или постепенно развивающееся поражение спинного мозга, обусловленное расстройством его кровоснабжения. Следует отметить, что подобная патология может являться следствием не только местного патологического изменения спинальных сосудов, но и быть результатом гемодинамических сдвигов, обусловленных поражением сосудов отдаленной локализации. Публикация исследований сосудистых спинальных заболеваний началась в конце XIX века. На сегодняшний день согласно МКБ-10 в понятие сосудистая миелопатия включены: инфаркт спинного мозга, гематомиелия, тромбоз спинальных артерий, спинальный флебит и тромбофлебит, подострая некротическая миелопатия, отек спинного мозга. Миелопатия сосудистого генеза возможна в любом возрасте, но чаще встречается у лиц средней возрастной категории и у пожилых. Вопросы диагностики и лечения спинальной сосудистой патологии являются актуальной проблемой современной неврологии, нейрохирургии и сосудистой хирургии.
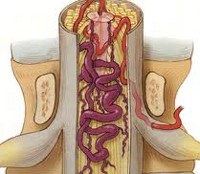
G95.1 Сосудистые миелопатии
Причины
Все возможные причины возникновения сосудистой миелопатии могут быть объединены в три группы. К первой относятся факторы внешней компрессии кровоснабжающих спинной мозг сосудов: позвоночно-спинномозговые травмы, переломы позвоночника, опухоли позвоночного столба, межпозвоночные грыжи, смещения позвонков при нестабильности, костные разрастания при остеохондрозе и спондилоартрозе позвоночника, аневризма грудной аорты.
Вторую группу составляют патологические изменения, происходящие в самих сосудах: аневризма и гипоплазия спинномозговых сосудов, атеросклероз, системные васкулиты, тромбоз, эмболия, узелковый периартериит, сифилитический артериит и тд Возникновению сосудистых расстройств способствуют врожденные пороки сердечно-сосудистой системы (например, коарктация аорты) и особенности гемодинамики (артериальная гипотония).
Третья группа факторов — это манипуляции и оперативные вмешательства, осложнением которых может выступать сосудистая миелопатия. В их числе — эпидуральная блокада, спинальная анестезия, вмешательства на аорте (клипирование, резекция аневризмы, пластика), операции в брюшной и грудной полостях.
В результате воздействия одного из выше перечисленных факторов на участке спинного мозга возникает ишемия — недостаточное кровоснабжение. Следствием нарушения спинномозгового кровообращения является кислородное голодание и недостаточность метаболизма нервной ткани. Первоначально это приводит к функциональным расстройствам, имеющим обратимый характер. Затем, если ишемия не устранена, то возникают необратимые некротические изменения — размягчение вещества спинного мозга, что приводит к стойкому выпадению его функции. При этом важное значение играет состояние гемодинамики и развитие коллатерального кровообращения. Чем дальше от спинного мозга локализовано поражение сосудов и чем более медленный характер имеет развитие патологического процесса, тем больше условий и времени для формирования альтернативного коллатерального кровоснабжения ишемизированного участка.
Диагностика
Сосудистая миелопатия диагностируется неврологом на основании анамнеза, выявленных нарушений неврологического статуса и данных инструментальных обследований. Лучшая визуализация спинного мозга достигается на МРТ позвоночника, при ее отсутствии проводится КТ позвоночника или контрастная миелография. Для выявления сосудистых нарушений (окклюзии, компрессии, аневризмы, аномалий строения) назначается спинальная ангиография, по показаниям — аортография. Люмбальная пункция с исследованием цереброспинальной жидкости может выявить признаки гематомиелии и позволяет исключить инфекционно-воспалительный характер миелопатии.
ЭФИ нервно-мышечной системы (электромиография, вызванные потенциалы, электронейрография) помогает установить степень и топику поражения нервных путей. Сосудистая миелопатия требует дифференцировки от опухолей спинного мозга, миелита, компрессионной миелопатии, БАС, рассеянного склероза, сирингомиелии, воспалительной и инфекционной миелопатии.
Лечение
Как правило, сосудистая миелопатия лечится в стационарных условиях. Острая сосудистая миелопатия нуждается в ургентном лечении; при этом, чем ранее удается восстановить адекватное спинальное кровообращение и остановить некротические изменения спинальных тканей, тем менее выражены в будущем остаточные явления сосудистой катастрофы. Первоочередной задачей лечения сосудистой миелопатии компрессионного генеза является устранение источника компрессии. С этой целью возможно удаление опухолей спинного мозга, пластика аорты при ее аневризме, устранение подвывиха позвонков с последующей фиксацией позвоночника, удаление грыжи диска (дискэктомия) Оперативные вмешательства в зависимости от их вида проводят нейрохирурги, онкологи, ортопеды или сосудистые хирурги.
Медикаментозная терапия сводится к комплексному назначению вазоактивных препаратов. С целью улучшения коллатерального кровотока назначают эуфиллин, бендазол, никотиновую кислоту, папаверин; для поддержания спинального кровообращения — винпоцетин; для стимуляции венозного оттока — экстракт каштана конского, троксерутин; для улучшения микроциркуляции — пентоксифиллин, дипиридамол; с противоотечной целью — фуросемид; для уменьшения гипоксии нейроцитов — мельдоний, гопантеновая кислота. Гематомиелия является показанием к назначению антикоагулянтов (надропарина кальция, фениндиона, гепарина).
При острой миелопатии спустя несколько дней интенсивность сосудистой терапии снижают, в комплексное лечение добавляют ноотропы и нейропротекторы: гемодиализат из крови телят, витамины гр. В, галантамин, ипидакрин и тд Хроническая сосудистая миелопатия является показанием для назначения нейропротекторов с первого дня терапии. В качестве реабилитационного лечения эффективны ЛФК, массаж и физиотерапия (электромиостимуляция, магнитотерапия, электрофорез, грязелечение).
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Диагностика
- Лечение
- Прогноз
- Профилактика
Другие названия и синонимы
инфаркт спинного мозга.
Названия
Название: Ишемический спинальный инсульт.
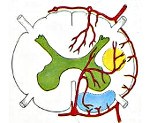
Ишемический спинальный инсульт
Синонимы диагноза
Инфаркт спинного мозга.
Описание
Ишемический спинальный инсульт. Остро возникшее омертвление участка ткани спинного мозга, вследствие прекращения его кровоснабжения. Происходит по причине закупорки сосуда тромбом, атеросклеротической бляшкой или сдавления артерии извне. Характеризуется развитием парезов и параличей конечностей, расстройством функций мочевого пузыря и прямой кишки. Диагноз устанавливается на основании клинических проявлений и подтверждается на КТ или МРТ спинного мозга. Консервативное лечение направлено на улучшение кровоснабжения участка в зоне инсульта, а также на устранение причин, вызвавших нарушение кровотока. При неэффективности применяются хирургические методы.

Ишемический спинальный инсульт
Дополнительные факты
Ишемический спинальный инсульт – остро развившееся нарушение кровообращения в спинном мозге, в основе которого лежит прекращение поступления крови по питающим его сосудам. Характеризуется стойкими неврологическими симптомами. В своей практике со спинальными инсультами невролог сталкивается довольно редко, так как на них приходится всего около 1% от всего числа острого нарушения кровообращения в центральной нервной системе.
Ишемический спинальный инсульт может поражать пациентов самых разных возрастных категорий; нередки случаи, когда патологический процесс имеет место быть у молодых людей в возрасте 30—35 лет. Мужчины и женщины болеют примерно с одинаковой частотой.
Симптомы
Слабость мышц (парез).
Причины
Все причины ишемического спинального инсульта можно разделить на 3 категории: поражение сердца и сосудов – встречается в 20% случаев; сдавление сосуда извне – наблюдается у 75% больных; осложнение медицинских манипуляций – у 5% пациентов.
Поражение сердца и сосудов представлено врожденными аномалиями строения сердечно-сосудистой системы и приобретенными поражениями сосудов. Врожденное нарушение может быть связано с недоразвитием спинномозговых сосудов, аневризмами, аномалиями строения аорты, варикозным расширением вен. Приобретенные поражения – атеросклероз стенок сосудов; закупорка просвета артерии тромбом, эмболом; низкое давление в кровеносных сосудах, питающих спинной мозг, вследствие тяжелой сердечной недостаточности, инфаркта миокарда.
Компрессия извне может осуществляться за счет сдавления аорты и отходящих от нее кровеносных сосудов каким-либо образованием в грудной или брюшной полости. Это может быть беременная матка, увеличенные скопления лимфатических узлов, в которые метастазировала опухоль, или пораженные лимфогранулематозом. Сдавление корешково-мозговых артерий происходит при позвоночной грыже, опухолях спинного мозга, травмах с переломами позвонков.
Ишемический спинальный инсульт может развиться как следствие нарушения техники выполнения операций на позвоночнике или окружающих его тканях, когда для предотвращения кровотечения артерии на долгое время пережимаются хирургическим зажимом. Также причиной острого нарушения кровообращения могут стать спинномозговая анестезия, блокада корешков спинальных нервов при радикулите.
Диагностика
Диагностировать ишемический спинальный инсульт довольно трудно, так как он по своему проявлению напоминает такие заболевания, как полиомиелит, сирингомиелию, спинальную форму рассеянного склероза, поражение мозжечка. Очень важным является детальное изучение предвестников и скорости развития клинических проявлений. Вместе взятые, они позволяют предположить причину развития нарушения спинномозгового кровообращения.
Знание того, какой сегмент спинного мозга отвечает за произвольные движения и чувствительность в определенных участках тела, помогает установить предполагаемую локализацию очага инсульта. Подтвердить диагноз позволяют инструментальные методы: ангиография; КТ и МРТ спинного мозга; спондилография, миелография; электрофизиологические исследования.
Ангиография дает возможность увидеть, просвет какого кровеносного сосуда сузился или закупорился. Компьютерная и магнитно-резонансная томографии позволяют точно установить, на каком уровне спинного мозга находится очаг инсульта. Спондило- и миелография незаменимы при подозрении на сдавление кровеносного сосуда извне опухолью спинного мозга, межпозвоночной грыжей, обломками позвонков после травмы. Электрофизиологические исследования (ЭМГ и ЭНГ) необходимы для уточнения нарушения иннервации мышц.
Лечение
При лечении ишемического инсульта ставятся следующие цели: улучшение кровоснабжения спинного мозга в зоне инсульта; устранение факторов, ставших причиной нарушения тока крови; восстановление утраченных спинномозговых функций. Улучшение кровоснабжения обеспечивается за счет увеличения притока крови по соседним артериям. Для этого назначаются сосудорасширяющие, средства, улучшающие текучесть крови (антиагреганты), венотонизирующие и противоотечные лекарственные препараты. В обязательном порядке назначаются лекарства, способствующие повышению устойчивости ткани спинного мозга к кислородному голоданию.
Устранение факторов, ставших причиной нарушения тока крови, производится консервативным и оперативным путем. Выбор метода лечения зависит от причины, приведшей к развитию спинального инсульта. Если просвет кровеносного сосуда перекрыт тромбом, то назначаются антиагреганты ( ацетилсалициловая кислота, дипиридамол) и антикоагулянты (гепарин). Если причиной спинального инсульта стало пережатие артерии межпозвоночной грыжей, то в этом случае восстановить кровообращение поможет ношение ортопедических корсетов, занятие лечебной физкультурой, физиопроцедуры.
При неэффективности консервативного лечения показано проведение хирургического вмешательства. Оно также необходимо при сдавлении кровеносных сосудов опухолями позвоночника и спинного мозга. Восстановление утраченных спинномозговых функций проводится на стадии обратного развития и включает в себя мануальную терапию, массаж, физиопроцедуры, ЛФК, санаторно-курортное лечение.
Прогноз
Прогноз при ишемическом спинальном инсульте зависит от площади поврежденного участка спинного мозга и его месторасположения. В 50% случаев при своевременно оказанной медицинской помощи и грамотно проведенной реабилитации можно ожидать практически полного выздоровления пациента или значительного восстановления утраченных функций.
В остальных случаях у больных, перенесших спинальный инсульт, наблюдаются стойкие неврологические нарушения (парезы, параличи, расстройства мочеиспускания и дефекации), которые становятся причиной признания человека инвалидом. Смертельные исходы, как правило, наблюдаются при крупных неоперабельных опухолях позвоночника, тяжелых повреждениях аорты, а также при присоединении осложнений со стороны сердца (инфаркт миокарда) и мочевой системы (уросепсис).
Профилактика
Профилактика ишемического спинального инсульта проводится в следующих направлениях: раннее выявление и лечение заболеваний сердца и сосудов; контроль уровня холестерина крови и недопущение развития атеросклероза; профилактика и своевременное лечение остеохондроза позвоночника, в том числе таких его осложнений, как протрузия и грыжа межпозвоночного диска; немедленное обращение к врачу при появлении хотя бы одного предвестника спинального инсульта; подвижный образ жизни и борьба с ожирением.
Источник
