Инфаркт сердца при аритмии

В первые сутки развития инфаркта миокарда нарушения ритма присутствуют практически у всех пациентов. Их опасность для состояния здоровья и жизни неодинакова. Степень нарушения кровообращения зависит от вида аритмии, распространенности, глубины и расположения очага разрушения миокарда. Для лечения используются антиаритмические препараты, в некоторых случаях требуется дефибрилляция.
Причины появления аритмии после инфаркта, стентирования
Первые часы после острого нарушения коронарного кровообращения сопровождаются всевозможными нарушениями образования импульсов и их проведения по миокарду. Один вид аритмии сменяет другой, они исчезают и возобновляются. Это связано с такими факторами:
- снижение притока крови к клеткам сердца – ишемия, гипоксия, нарушения обмена;
- разрушение миокардиоцитов с потерей ими калия и повышением его содержания во внеклеточном пространстве;
- изменение соотношения основных электролитов, кислотно-основного равновесия;
- избыток стрессовых гормонов в крови;
- повреждающее действие свободных радикалов.
Разнообразие нарушений ритма вызвано тем, что разные части миокарда испытывают неодинаковые патологические влияния. Поэтому даже соседние зоны имеют разные свойства – одни клетки уже выходят из стадии рефрактерности (неспособности реагировать на сигнал), а другие еще не могут изменять полярность мембраны.
В результате миокард приобретает мозаичность, образуются очаги, по которым импульсы двигаются по кругу, не имея возможности перейти дальше. Так формируются экстрасистолы и желудочковые тахикардии, трепетание и фибрилляции.
Отдельной группой являются реперфузионные (реперфузия – возобновление кровоснабжения) нарушения ритма. Они появляются при растворении тромба, стентировании или шунтировании коронарных артерий. Аритмии в этом случае возникают вследствие резкого притока крови в зону ишемии и окружающий ее оглушенный миокард.
Спазм мелких артериол и распространенное нарушение микроциркуляции вызывают сбой функций возбудимости и проводимости, подавляют процессы восстановления полярности клеток и стимулируют образование множества петель повторной циркуляции сигналов. Происходит парадоксальная дисфункция миокарда при улучшении питания клеток, что снижает эффективность операции. Реперфузия может способствовать:
- расширению зоны разрушения сердечной мышцы;
- снижению сократимости миокарда левого желудочка;
- электрической нестабильности, приводящей к различным вариантам желудочковых аритмий.
Рекомендуем прочитать статью об аритмии после инсульта. Из нее вы узнаете о причинах аритмии после инсульта, диагностике аритмии и методах лечения.
А здесь подробнее об осложнениях инфаркта миокарда.
Виды нарушений ритма
Аритмии, имеющие существенное влияние на кровообращение, при инфаркте миокарда могут протекать в виде мерцания предсердий, желудочковых экстрасистол, пароксизмальной тахикардии и фибрилляции.
Мерцательная аритмия
Чаще всего возникает при таких патологических состояниях:
- выраженном повреждении передней стенки левого желудочка;
- недостаточности кровообращения;Импульсы сердца
- активизации симпатических импульсов;
- тромбоэмболии легочной артерии.
Характеризуется очень частым предсердным ритмом (250 — 350 в минуту), но не все импульсы проходят до желудочков через атриовентрикулярный узел.
Если их ритм близок к нормальному, то может достаточно хорошо переноситься пациентами. При редких сокращениях способствует снижению поступления крови в аорту, появлению кардиогенного шока.
Чрезмерное возрастание скорости усугубляет сердечную недостаточность, так как нарушается заполнение кровью желудочков из-за короткой диастолы, еще больше падает коронарный кровоток, а высокая частота сокращений увеличивает потребность сердца в кислороде. Последствиями мерцательной аритмии бывают:
- расширение зоны инфаркта;
- тяжелое падение артериального давления;
- острая левожелудочковая недостаточность, отек легких.
Расширение зоны инфаркта
Появление этого вида аритмии расценивается как осложнение, представляющее опасность для жизни.
Желудочковые
Наиболее часто встречается экстрасистолия желудочкового происхождения. Ее не обнаруживают менее чем у 5% больных, поэтому воспринимают как признак инфаркта, а не его осложнение. Само по себе это нарушение ритма не так опасно, особенно при очаге возбуждения в синусовом узле.
Но если внеочередное сокращение накладывается на зубец Т предыдущего нормального комплекса, то повышается вероятность трансформации экстрасистолии в фибрилляцию желудочков и внезапной смерти.
Помимо экстрасистол R на Т (ранняя форма), к неблагоприятным вариантам относятся:
- из нескольких очагов (полиморфные);
- двойные;
- залповые (несколько подряд).
Пароксизмальная тахикардия бывает краткой или продолжительной. Во втором случае кровообращение нарушается вплоть до кардиогенного шока, недостаточности по левожелудочковому типу.
У половины пациентов она переходит в самый неблагоприятный вариант аритмии – фибрилляцию желудочков. При ней мышечные волокна сокращаются не скоординированно, что не дает осуществить эффективный сердечный выброс. Такое состояние является опасным для жизни, так как без немедленного восстановления ритма приводит к смерти.
Фибрилляция бывает первичной, вторичной и поздней. Первичная отмечается в первые часы или сутки инфаркта до других осложнений. Она является проявлением нестабильности мышцы сердца, острого прекращения притока крови к зоне разрушения. Нередко приводит к внезапной остановке сердца.
Вторичная связана с отеком легких или шоковым состоянием. Время ее выявления – 1 — 3 сутки заболевания. Поздняя форма возникает на 15 — 45 день или даже к концу второго месяца, чаще при передней локализации некроза или на фоне другого нарушения ритма.
Желудочковая фибрилляция характеризуется последовательным появлением таких симптомов:
- резкая слабость, головокружение;
- быстрая потеря сознания;
- судорожное сокращение мышц;
- непроизвольное выделение мочи и кала;
- расширение зрачков;
- хрипящее дыхание;
- редкие и неритмичные вдохи-выдохи;
- клиническая смерть – нет сознания, дыхания, пульса на сонной артерии, зрачки не реагируют на свет.
Проявления аритмии на ЭКГ
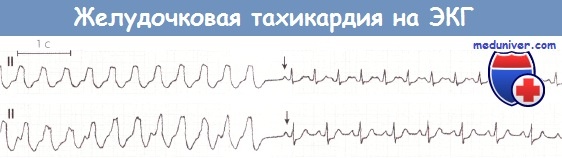
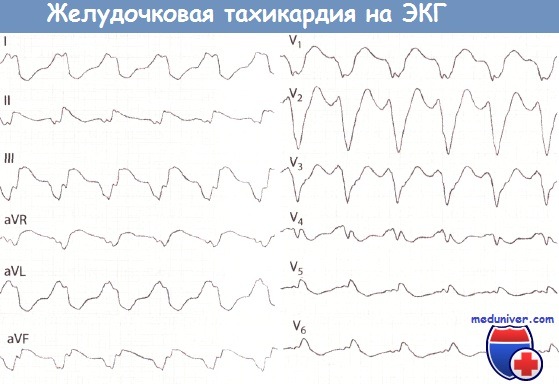
При мерцании предсердий типичных предсердных зубцов нет, а комплексы желудочков расположены хаотично. При желудочковых экстрасистолах внеочередные сокращения деформированы и расширены, перед ними нет Р, а последующая пауза полная. Так же выглядят и комплексы при пароксизмальной тахикардии, но их частота достигает 140 ударов в минуту.
При фибрилляции обнаруживают неритмичные, хаотично расположенные волны деформированной формы с разной шириной. Вначале амплитуда волн высекая, это время оптимально для дефибрилляции. На необратимой стадии волны редкие, низкие и широкие, затем превращаются в сплошную линию при наступлении асистолии.
Купирование аритмий после инфаркта
При мерцательной аритмии и нормальных показателях кровообращения, частоте сокращений от 60 до 90 ударов в минуту специальная антиаритмическая терапия не назначается. При более высокой частоте пульса внутривенно вводится Дигоксин, Изоптин, Соритмик. Также возможно применение Кордарона. Их обычно сочетают с инъекциями Гепарина для профилактики тромбоэмболических осложнений.
Медикаментозное лечение экстрасистол показано при ранних, частых, групповых и полиморфных вариантах, а также рецидиве после тахикардии или фибрилляции. На фоне инфаркта для нарушений ритма желудочкового происхождения применяется Лидокаин. Реже назначают Эсмолол. Если эти препараты не устранили нарушение ритма, то переходят на Новокаинамид или Кордарон.
Смотрите на видео о том, как лечить аритмию сердца:
Лечение желудочковой тахикардии предусматривает купирование приступа при помощи медикаментов в случае коротких или длительных эпизодов, которые не сопровождаются выраженным нарушением кровообращения. Для этого назначают вначале Лидокаин и Новокаинамид (Ритмилен), а при отсутствии результата – Кордарон.
Если есть удушье, симптомы сердечной астмы или отека легочной ткани, нарушения сознания или резкое понижение давления, то показана дефибрилляция. Ее применяют и при неэффективности фармпрепаратов.
Если нет пульса на сонной артерии, то наносится прекардиальный удар, начинают наружный массаж сердца и подключают дефибриллятор. Затем проверяют состояние кровообращения и вводят в вену последовательно Адреналин, Лидокаин, Бретилат. После инъекции каждого препарата проводится дефибрилляция.
Аритмии при инфаркте миокарда возникают из-за нарушения кровообращения в сердечной мышце и неравномерности ее повреждения. Из предсердных вариантов чаще развивается мерцательная аритмия. Ее последствия зависят от частоты пульса, снижения сердечного выброса.
При экстрасистолии и пароксизмальной тахикардии с очагом в миокарде желудочков есть опасность их трансформации в критическое состояние – фибрилляцию. При неэффективной терапии она завершается клинической смертью.
Рекомендуем прочитать статью о причинах и симптомах мерцательной аритмии. Из нее вы узнаете о том, что представляет собой мерцательная аритмия, а также какие виды и типы мерцательной аритмии существуют.
А здесь подробнее о давлении при инфаркте.
Для восстановления нормального ритма вводят внутривенно Лидокаин, Кордарон, а при неэффективности проводится дефибрилляция.
Источник
Виды аритмий при инфаркте миокарда. Прогноз при аритмиях из-за инфаркта миокарда.Прогностически неопасные, незначительные (не приводят к нарушениям гемодинамики, существенно не влияют на прогноз и не требуют специального лечения): синусовая тахикардия (СТ); суправентрикулярные нарушения ритма (с ЧСС от 90 до 120 уд/мин); миграция водителя ритма по предсердиям; редкие (менее 5 раз в минуту) пЭС и жЭС. Так, выраженная СТ (неблагоприятный симптом) возникает вследствие боли, страха гипоксемии, существенной дисфункции ЛЖ и гиповолемии из-за избыточной компенсаторной активности симпатической нервной системы при стабильной гемодинамике. Эта СТ не требует лечения, но если она сохраняется более 48 ч с момента появления ИМ, то вторичные причины ее развития должны корригироваться, также назначают небольшие дозы АБ. Прогностически неблагоприятные (ЧСС менее 40 уд/мин или более 140 уд/мин): СТ или СБ; частые пЭС или групповые, политопные и ранние жЭС (как предвестники ЖТ); АВ-блокады I и II степени; острая блокада правой или левой ножки пучка Гиса; двухпучковые блокады. Эти аритмии не приводят к нарушениям гемодинамики, но могут существенно отягощать состояние больного. ААП назначаются индивидуально, по показаниям. «Тяжелые» (ЧСС менее 40 уд/мин или более 140 уд/мин): СПТ; отказ СУ; АВ-блокада II (Мобитц-2) и III степени; СССУ (тахи-, брадиформа), неустойчивая ЖТ. Они приводят к выраженным нарушениям гемодинамики и осложнениям (коллапс, КШ, ОЛ). Угрожающие жизни желудочковые аритмии: устойчивая ЖТ (резко ухудшает гемодинамику и приводит к ФЖ); ФЖ (вызывает 60% догоспитальной летальности, чаще возникает в первые 12 ч); асистолия желудочков. Последняя возникает редко, если не служит терминальным проявлением прогрессирующей СН или КШ. Эти аритмии требуют, главным образом, проведения электроимпульсной терапии (ЭИТ), т.е. дефибрилляции или электрокардиостимуляции (ЭКС). Иногда (при рецидивирующих пароксизмах устойчивой ЖТ или ФЖ) дополнительно вводят внутривенно амиодарон либо лидокаин.
Предсердные экстрасистолы (пЭС) часто выявляются на фоне инфаркта миокарда (обычно вследствие повышения давления в ЛПр, избыточной автономной стимуляции или наличия скрытой ХСН), не опасны для жизни (не связаны с повышенной летальностью и развитием выраженной дисфункции ЛЖ в последующем) и редко требуют специального лечения. Наличие пЭС часто указывает на формирование дилатации предсердий вследствие наличия скрытой СН и иногда может предшествовать более серьезным формам аритмии. При предсердных экстрасистолах специфического лечения не требуется, но необходима настороженность — больные должны находиться под мониторным наблюдением и иногда получать внутрь с профилактической целью верапамил, амиодарон или Р-АБ. Так, при частых пЭС (более 6 в 1 мин) появляется возможность развития ФП, ТП, СПТ и ОСН. Для купирования частых пЭС внутривенно вводят новокаинамид. Желудочковые экстрасистолы (жЭС) — наиболее частое нарушение ритма при инфаркте миокарда. Так, жЭС 1-го класса (менее 30 в 1 ч) и 2-го (более 30 в 1 ч, изолированные, одинаковые) по классификации Лауна регистрируются более чем у 2/3 больных ИМ, но не влияют на частоту возникновения ФЖ. Эти жЭС не требуют лечения, поскольку сами ААП могут спровоцировать появление аритмий. Показано, что жЭС в первые двое суток ИМ часто безопасны — не являются предвестником ФЖ и не требуют лечения. Но частые жЭС, появляющиеся через 2 суток после ИМ (вследствие выраженной дисфункции ЛЖ), имеют плохой прогноз — запускают ЖТ и ФЖ. При пароксизме неустойчивой желудочкой тахикардии (продолжительностью от 4 комплексов до 1 мин) прогноз заметно ухудшается. Первичная ФЖ часто возникает и без предшествующей аритмии либо даже может развиться на фоне лечения имеющейся аритмии; жЭС 3-го класса (полиморфные, частые – более 5 в 1 мин), жЭС 4-го класса (парные, залповые из трех и более — короткий эпизод ЖТ) и жЭС 5-го класса (ранние, «R на Т») должны срочно купироваться, так как может развиться быстрый выход на ФЖ, особенно на фоне снижения ТФН и кардиомегалии. Обычно ААП (лидокаин) назначают только при частых, групповых жЭС, вплоть до «пробежек» неустойчивой ЖТ. Лечение желудочкой тахикардии в первые 24 ч госпитализации по поводу инфаркта миокарда похоже на таковое в более ранний период.
– Также рекомендуем “Лечение желудочковых экстрасистол. Желудочковая тахикардия.” Оглавление темы “Аритмии при инфаркте миокарда.”: |
Источник
Из статьи вы узнаете о влиянии коронавируса на сердце и сосудистую систему человека, как отличить коронавирусную инфекцию и сердечный приступ, меры профилактики.

Влияние коронавируса на сердце
Сегодня уже ясно, что для проникновения в любую клетку организма человека коронавирусу достаточно зафиксироваться на определенном белке – ACE2. Больше всего такого белка в легких, поэтому именно они стали мишенью №1 для коронавирусной инфекции. Но подобный белок присутствует в клетках сердечной мышцы, сосудов. Значит, Ковид способен оказать разрушительное действие и на сердце.
При этом коронавирус влияет на рост сердечно-сосудистых заболеваний прямо и косвенно. Лица с ИБС, ХСН в группе риска декомпенсации этих патологий в случае заражения острыми респираторными вирусными инфекциями, к которым относится коронавирус. ОРВИ способствуют развитию аритмий, декомпенсируют сердечную недостаточность, провоцируют ОИМ.
ВОЗ отмечает, что смертность от COVID-19 среди пациентов всех возрастов без отягощенного сердечного анамнеза составляет 1,4%, а среди пациентов пациентов-сердечников – в 10(!) раз выше.
Действие коронавируса на сердце фиксируется в двух направлениях: накапливании воспалительного экссудата при отеке легких в грудной полости и повышении тропонина, маркера повреждения миокарда.
По сути, коронавирус SARS-CoV2 вызывает острый вирусный миокардит, который нередко заканчивается летальным исходом. Присоединение к поражению легких, ковидных патологий сердца, особенно утяжеляет общее состояние пациентов. Инактивировать все рецепторы, проводящие вирус в клетки, заставляя их воспроизводить самого себя, практически невозможно.
Симптомы сердечно-сосудистой недостаточности при коронавирусе
Классический симптом стенокардии, ишемии сердца – загрудинная боль. Предшествуют такой симптоматике физические нагрузки, прием пищи, стресс, перепад температур. Купируется приступ Нитроглицерином. Однако если загрудинный дискомфорт не проходит спустя 20 минут даже на фоне приема нитратов, нужна Скорая.
Боль при ОИМ не спутаешь ни с чем: она настолько сильна, что вызывает страх смерти, сопровождается профузным холодным потом, иррадиирует в левую руку или в обе руки, нижнюю челюсть, в верх живота. Это симптомы закупорки сердечных сосудов разной локализации. Результат – ишемия и некроз отдельного участка миокарда. Насколько способно противостоять коронавирусу сердце, напрямую зависит от площади омертвения ткани органа. Итог инфаркта – сердечная недостаточность разной степени тяжести.
Поскольку при инфаркте повреждается сердечная мышца, растет тропонин, вся эта симптоматика характерна и для COVID-19.
Коронавирус или сердечный приступ?
Отличить коронавирусный приступ от стенокардии или инфаркта достаточно сложно. Симптомы напоминают друг друга, как близнецы-братья. В обоих случаях беспокоит загрудинная боль, учащенное сердцебиение, одышка.
Однако есть и особенности в течении коронавирусной инфекции, которая вызывает сердечную недостаточность:
- боль в грудной клетке сжимающего характера, не разлитая, не иррадиирующая;
- присутствует ощущение удушья;
- спонтанно возникает вертиго;
- появляется умереннее потоотделение;
- возникает подташнивание, абдоминальные боли;
- человек лишается сил, он не в состоянии сделать никакого движения.
У людей с проблемами сердца наряду с одышкой возникают давящие боли за грудиной, как камень на грудь положили. В отличие от Ковида эти боли не проходят. Коронавирус вместе с одышкой повышает температуру до 38°C. Параллельно возникает сильнейшая слабость. Надо сказать, что сердечники, досконально знакомые с характером загрудинных болей, при начинающемся приступе без труда распознают эти нюансы и точно знают, что присоединилась незнакомая симптоматика.
Мнение ученых
Медицинская зарубежная статистика подтверждает проблемы с сердцем при COVID-19. Считается, что коронавирус проникает внутрь клеток организма человека, благодаря рецепторам, которые соединяются с белками, контролирующими артериальное давление. Такие белки локализуются на внешней оболочке сердца, поэтому коронавирус поражает его.
Американские эксперты говорят, что во время инфицирования человека SARS-CoV-2 меняются основные физиологические характеристики сердечной мышцы из-за воспаления или формировании специфического ковидного очага внутри миокарда.
В результате сердечная недостаточность развивается в результате двух моментов:
- сердечная мышца плохо перекачивает кровь, теряя сократительную способность;
- возникает аритмия как побочный эффект от приема лекарств, используемых для санации коронавируса.
О долгосрочной перспективе пока говорить рано. Врачи рекомендуют пациентам с заболеваниями сердца заниматься дозированными физическими нагрузками, сбалансировать рацион и соблюдать особенно тщательно гигиенические мероприятия.
Китайские ученый говорят, что риск летальных исходов у пациентов-сердечников в 4 раза выше.
Наши ученые связывают повышенный риск смерти от поражения сердца Ковидом с изменением системы свертываемости крови, развитием тромбозов, эмболии. Отмечают наши эксперты и влияние COVID-19 на формирование атеросклеротических бляшек, которые так же перекрывают просвет сосудов, провоцируя ишемию, ОИМ, ХСН.
Профилактика сердца при коронавирусной инфекции
Профилактика неспецифична. При коронавирусе пациентам с сердечными проблемами нужно следить за рационом питания, питьевым балансом, физической активностью и личной гигиеной. Несмотря на то, что есть сведения о положительном влиянии на сердце при коронавирусной инфекции препаратов, понижающих давление, в профилактических целях их принимать нельзя. Использование антикоагулянтов для профилактики тромбозов – строго под наблюдением врача.
Людмила Жаворонкова
Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об авторе
Последнее обновление: 26 сентября, 2020
Источник