Инфаркт селезенки при лейкозе
Инфаркт селезенки — это некроз органа вследствие тромбоза, эмболии или длительного спазма селезеночных сосудов. При небольших инфарктах симптомы болезни могут отсутствовать. При обширных повреждениях появляются боли и тяжесть в левом подреберье, тошнота, рвота, лихорадка, диарея или запор. Диагностика основывается на данных анамнеза заболевания, хирургического осмотра, УЗИ и МРТ селезенки. Дополнительно применяют пункцию и КТ органа. При малых повреждениях показан покой, холод на область подреберья слева. При множественных и генерализованных инфарктах выполняют удаление части или всего органа, назначают антибиотики, обезболивающие, противовоспалительные препараты.
Общие сведения
Инфаркт селезенки — патологическое состояние, при котором развивается ишемия паренхимы и гибель участка или всей селезеночной ткани. Селезенка принимает участие в кроветворении, а ее поражение оказывает влияние на иммунные и обменные процессы в организме. Ишемические изменения и некроз паренхимы органа представляют интерес для врачей различных специальностей: абдоминальных хирургов, иммунологов, гематологов. Распространённость заболевания в мире составляет 3%. Инфаркт селезенки в равной степени поражает мужчин и женщин. Патология встречается преимущественно у лиц пожилого возраста (60-70 лет).
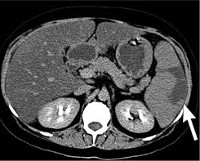
Инфаркт селезенки
Причины
Болезнь развивается при полной или частичной окклюзии селезеночной артерии в результате спазма или закупорки ее основного ствола либо ветвей. К формированию данной патологии могут привести следующие состояния:
- Злокачественные гематологические заболевания. Лимфома, лейкоз, лимфогранулематоз могут провоцировать образование тромбов, эмболизацию магистральных сосудов и развитие инфаркта.
- Изменение свойств крови. Нарушение белкового обмена, продолжительный прием пероральных контрацептивов, лечение эритропоэтином, серповидно-клеточная и гемолитическая анемии, врожденные и приобретенные дефекты свертывающей системы крови изменяют состав и реологические свойства крови, способствуя тромбообразованию.
- Патология сердца. Болезни сердца (инфекционный эндокардит, пороки клапанного аппарата, инфаркт миокарда, нарушение сердечного ритма) влияют на скорость кровотока, приводя к его замедлению и образованию тромбов, которые с током крови попадают в артериальные сосуды селезенки.
- Системные и воспалительные заболевания сосудов. Васкулит, атеросклероз, эндартериит вызывают сужение просвета сосуда и его закупорку, могут способствовать образованию тромбов на поврежденном участке сосуда, их отрыву и эмболизации селезеночных сосудов.
- Травматические поражения. Открытое или закрытое повреждение органов брюшной полости, переломы ребер могут привести к эмболизации лиенальных сосудов различной этиологии (воздушная, жировая эмболии).
- Инфекции и паразитарные заболевания. Тяжелые состояния (сепсис, тиф, малярия) могут повлечь за собой развитие инфекционно-токсического шока, централизацию кровообращения, спазм сосудов селезенки и формирование инфаркта.
- Патология селезенки. Перекрут подвижной селезенки, кисты органа вызывают сдавление сосудов, нарушение питания и ишемию.
Патогенез
Селезенка локализуется в области левого подреберья кзади от желудка. В результате различных факторов (эмболия, тромбоз, спазм) возникает закупорка лиенальной артерии или ее ветвей, нарушается транспорт кислорода с кровью в клетки органа. Длительная ишемия приводит к гибели участка (при закупорке артериальных ветвей) или всей селезенки (при окклюзии основной артерии). Орган выглядит бледно-желтым с воспалительной инфильтрацией.
Инфаркт может возникать в результате разрыва одного из сосудов селезенки. При закупорке артерии кровь по коллатералям продолжает поступать в орган, возникает избыточное давление на стенки сосуда, нарушение целостности оболочек и кровотечение. Паренхиматозная селезеночная ткань красного цвета, пропитана кровью, имеет выраженные границы, инфильтраты и участки некроза. В результате инфаркта нарушается нормальное функционирование селезенки, угнетаются защитные, эндокринные функции, процессы лимфо-, эритро- и лейкопоэза.
Классификация
Инфаркт селезенки может быть мелкоочаговым и обширным (захватывает весь орган), одиночным и множественным, неинфицированным и септическим. В зависимости от причин возникновения патологии в хирургии выделяют:
- Ишемический (белый) инфаркт. Образуется в результате закупорки основной артерии селезенки или ее артериальных ветвей, кровоснабжающих паренхиму органа. При недостатке анастомозов и коллатералей лиенальное сосудистое русло запустевает. Происходит постепенная гибель паренхимы.
- Геморрагический инфаркт. Развивается вследствие венозного застоя, связанного с нарушением оттока крови по венам, а также переполнением мелких сосудов селезенки кровью, поступающей по коллатералям. Стенка сосуда не справляется с возникшим напряжением и разрывается, в паренхиме органа образуется гематома.
Симптомы инфаркта селезенки
Клиническая картина болезни обусловлена масштабом поражения органа. При одиночном инфаркте небольшого размера симптомы заболевания могут отсутствовать или проявляться легким недомоганием и слабостью. По мере увеличения размеров или количества некротизированных участков возникает тупая боль и чувство тяжести в подреберье слева. Появляются диспепсические расстройства: диарея, метеоризм, тошнота, рвота. Ухудшается общее состояние пациента, развивается одышка, тахикардия, повышается температура тела.
Массивный инфаркт сопровождается острой колющей или режущей болью в зоне левого подреберья, иррадиирущей в левую лопатку, поясничную область, грудную клетку и область эпигастрия. Уменьшается подвижность диафрагмы слева, возникают запоры, нарастают симптомы интоксикации. При осмотре селезенка увеличена в размерах и болезненна при пальпации.
Осложнения
При инфицировании некротизированной части органа образуется один или несколько абсцессов селезенки. Гнойники могут увеличиваться в размерах, прорываться в брюшную полость с возникновением жизнеугрожающих состояний: перитонита и сепсиса. Летальность при инфаркте селезенки составляет 1,8%. К осложнениям обширного геморрагического инфаркта относят кровотечения. Исходом заболевания может стать образование псевдокист больших размеров.
Диагностика
Диагностика инфаркта селезенки вызывает значительные трудности в связи с длительным отсутствием специфической симптоматики и стертой клинической картиной в начале болезни. Для подтверждения диагноза необходимо провести следующие диагностические мероприятия:
- Осмотр хирурга. После изучения анамнеза жизни и заболевания, физикального осмотра пациента специалист ставит предварительный диагноз и назначает дополнительные методы исследования.
- УЗИ селезенки. Распространённый и доступный метод выявления инфаркта. Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение.
- МРТ селезенки. Наиболее современный и эффективный метод диагностики. Оценивает состояние паренхимы и выявляет очаги некроза.
- КТ селезенки. Является дополнительным способом исследования, используется для уточнения природы лиенальных образований (абсцесс селезенки, киста, гематома).
- Пункция селезенки. Данный метод ввиду травматичности и инвазивности применяется редко. Специалист в стерильных условиях проводит забор материала для лабораторного исследования.
Лабораторная диагностика малоинформативна на начальной стадии болезни. При присоединении инфекции или массивных очагах некроза в ОАК наблюдается лейкоцитоз, повышение СОЭ, анемия, угнетение ростков кроветворения. Дифференциальная диагностика инфаркта проводится с другими острыми заболеваниями селезенки: абсцессом, кистой. Инструментальные исследования инфаркта позволяют оценить состояние органа и поставить правильный диагноз. Если возникновению симптомов болезни предшествовала травма, инфаркт дифференцируют с подкапсульным разрывом органа.
Лечение инфаркта селезенки
При подтверждении диагноза требуется срочная госпитализация в отделение абдоминальной хирургии. Тактика лечения зависит от размеров некротизированных очагов и общего состояния пациента. Вначале необходимо устранить причину, вызвавшую появление инфаркта, после чего приступают к непосредственному лечению патологии. При небольших некрозах показан строгий постельный режим, холод на область левого подреберья, применение антикоагулянтных и обезболивающих (при необходимости) препаратов.
При генерализованной форме инфаркта осуществляют хирургическое вмешательство. Операция может проводиться открытым доступом или лапароскопическим методом. Производится удаление части пораженного органа (резекция селезенки) или его целиком (спленэктомия). Лапароскопическая операция является наиболее современным и малотравматичным способом, при котором значительно сокращается реабилитационный период.
После вмешательства пациентам проводят антибактериальную, дезинтоксикационную, обезболивающую, антикоагулянтную терапию. В некоторых случаях применяют иммуностимулирующие препараты. В период реабилитации рекомендовано придерживаться специальной щадящей диеты, проводить физиотерапию. После открытой операции несколько недель показано ношение бандажа.
Прогноз и профилактика
Прогноз болезни зависит от объема поражения, грамотной диагностики и лечения. При небольших размерах инфаркта селезенки, своевременном распознавании болезни и проведении лечебных мероприятий прогноз благоприятный. На месте некроза образуется рубцовая ткань. Массивный инфаркт, осложненный образованием кисты и абсцесса, может привести к распространению инфекции и развитию сепсиса. Профилактика инфаркта направлена на рациональное лечение хронических заболеваний, способных спровоцировать развитие ишемии и некроза, прохождение периодических осмотров необходимых специалистов. При первых симптомах заболевания необходимо обратиться к хирургу.
Источник
Инфаркт селезенки – некроз селезеночных тканей вследствие тромбоза, эмболии или длительного спазма кровеносных сосудов. Причиной расстройства могут быть как инфекционные, так и сердечно-сосудистые заболевания. В большинстве случаев селезеночный инфаркт протекает бессимптомно. Методы лечения во многом зависят от степени некроза тканей и состояния пациента. Осложнения возникают крайне редко при своевременно начатом лечении. В международной классификации болезней (МКБ-10) некроз селезенки обозначается кодом D73.5.
Что это такое – инфаркт селезенки?

Инфаркт селезенки в равной степени поражает мужчин и женщин, но патология встречается преимущественно у лиц пожилого возраста
Проводится различие между острым и хроническим рецидивирующим инфарктом селезенки. Наиболее характерной симптоматикой закупорки кровеносных сосудов является так называемый синдром острого живота. Он характеризуется сильной болью в животе, которая также может отдавать в другие области тела – плечи, руки или пальцы. При несвоевременно начатом лечении пациент может погибнуть от обширного некроза и сильного внутреннего кровотечения.
Классификация
Классификация проводится по клиническому течению, патофизиологии, распространенности и причине возникновения некроза тканей. В медицине выделяют мелкоочаговый, обширный, одиночный и множественный инфаркт селезенки. По причине возникновения выделяют:
- Ишемический инфаркт – образуется вследствие закупорки основной артерии, которая снабжает селезенку кровью.
- Геморрагический инфаркт – развивается вследствие застоя крови, что приводит к переполнению мелких сосудов селезенки. Высокое давление, которое возникает при застое венозной крови, приводит к разрыву сосудов и образованию гематомы в селезенке.
Симптомы
Инфаркт селезенки сначала проявляется в виде сильной боли в левой верхней части живота, которая возникает внезапно и отдает в окружающие области. У пациентов может возникать тошнота и рвота. Иногда могут быть признаки (симптоматика) инфекционного заболевания – лихорадка, озноб, недомогание и усталость. Боль, которая обычно локализуется в селезенке, усиливается в течение часа по интенсивности.
Пациенты обычно страдают сильной болью в сочетании с внезапной потливостью. Внешне инфаркт селезенки может иногда проявляется в виде аномальной припухлости, которая может быть очень болезненной на ощупь и красноватого цвета. В более редких случаях возникает спленомегалия и ишемия других органов.
В некоторых случаях селезеночный инфаркт протекает бессимптомно. Вследствие повреждения ткани возникает полная дисфункция органа. Поврежденная селезенка проявляется, среди прочего, усталостью при легком физическом стрессе, отсутствием аппетита, нарушением заживления ран и чрезмерным кровотечением. В редких случаях инфаркт также может вызывать диспепсию, хронические боли в желудке и гормональные расстройства. Также может возникать сильное воспаление селезенки в результате полного или частичного инфаркта.
Причины

К формированию данной патологии может привести травматическое поражение вследствие падения (открытое или закрытое повреждение органов брюшной полости, переломы ребер )
Инфаркт селезенки часто возникает при раковых заболеваниях – хроническом миелоидном лейкозе. Нередко некроз тканей может быть вызван воспалением внешней оболочки сердца. Тромбоэмболии могут также привести к закупорке артерий и вызвать инфаркт.
Другие распространенные причины септического инфаркта селезенки включают отравление крови, воспаление артерий и различные инфекционные заболевания. В результате серповидноклеточной анемии кровеносные сосуды быстрее закупориваются из-за деформированных эритроцитов. Эти рецидивирующие нарушения кровообращения могут также влиять на селезенку.
Инфильтративные гематологические заболевания перегружают селезеночное кровообращение аномальными клетками. Механизм развития инфаркта селезенки при серповидноклеточной анемии связан с кристаллизацией аномального гемоглобина в периоды гипоксии или ацидоза. Жесткие эритроциты закупоривают артерии селезенки.
При злокачественных гематологических заболеваниях (например, хроническом миелоидном лейкозе) повышенные требования в кислороде, вторичные по отношению к увеличенной массе селезенки, приводят к инфаркту.
Эмболия сосудов может возникнуть в результате различных сердечно-сосудистых заболеваний, включая желудочковую стенокардию, которая образуется в результате острого инфаркта миокарда или фибрилляции предсердий. В докладе, посвященном 108 пациентам с левосторонним эндокардитом, перенесшим операции на клапанах сердца, выявлено 19% случаев инфаркта селезенки; у почти половины пациентов с инфарктом диагноз был поставлен случайно при компьютерной томографии (КТ).
Регулярные профилактические обследования помогают вовремя выявить заболевания различной степени тяжести. При возникновении любых подозрений рекомендуется обращаться к врачу и проходить соответствующие обследования. Раннее начало лечения во многих случаях помогает обратить вспять болезнь или улучшить состояние здоровья пациента.
Гиперкоагуляционные состояния могут вызвать селезеночный инфаркт. В испанских исследованиях было выявлено, что наследственный дефицит белка С может привести к инфаркту селезенки. Приобретенные гиперкоагуляционные синдромы включают миелопролиферативные расстройства, терапию волчаночным антикоагулянтом и эритропоэтином.
Тромбоз селезеночной вены – чаще всего вследствие панкреатита или хирургии – может привести к венозному инфаркту. Необычные причины селезеночного инфаркта включают малярию, панкреатит и применение высокой дозы кокаина.
Норвежские исследователи выявили один случай обширного инфаркта селезенки у человека с множественными тупыми повреждениями. При первоначальном исследовании селезенка была неповрежденной, перфузируемой и жизнеспособной. Затем пациенту потребовалась повторная операция. Последующая КТ после второй операции выявила обширный селезеночный инфаркт, приписываемый закупорке венозного оттока селезенки из-за тяжелой внутрибрюшной гипертензии.
Анатомический вариант, который делает селезенку более восприимчивой к обширному инфаркту, – это синдром блуждающей селезенки. Она прикреплена длинной сосудистой ножкой без обычных фиксирующих связок к диафрагме, толстой кишке, левой почке и боковой брюшной стенке. Такое состояние может привести к сильной закупорке сосудов и, следовательно, селезеночному инфаркту.
В чем опасность инфаркта селезенки?

Инфаркт селезенки может снизить продолжительность жизни пациента, так как человек становится более восприимчивым к различным заболеваниям и инфекциям
Инфаркт селезенки – неотложное медицинское состояние, которое должно лечиться врачом во всех случаях. Без лечения инфаркт селезенки во многих случаях может привести к гибели пациента. По этой причине при симптомах омертвения селезеночной ткани всегда следует обращаться к врачу, чтобы избежать возможных последствий и летального исхода. Пациенты иногда страдают от боли в животе, которая также вызывает рвоту и тошноту. Точно так же может возникнуть лихорадка.
В некоторых случаях селезенка может самостоятельно восстанавливаться после инфаркта. В тяжелых случаях селезенка должна быть полностью удалена. В большинстве случаев спленэктомия не вызывает осложнений. Человек способен жить долгое время без селезенки. Однако пациенты более восприимчивы к различным заболеваниям и инфекциям, поэтому должны регулярно проходить профилактическую терапию. Инфаркт селезенки может снизить продолжительность жизни пациента.
Диагностика
Вначале проводится физический осмотр и собирается анамнез. Характерной особенностью инфаркта селезенки является боль в левой верхней части живота, которая во многих случаях отдает в левое плечо. Абсцесс селезенки также следует рассматривать как дифференциальный диагноз.
Для подтверждения диагноза инфаркта селезенки проводится так называемая дуплексная сонография. Инфаркт селезенки обычно хорошо виден на УЗИ. Если ультразвуковое исследование не дает четкого указания на заболевание, может быть выполнена компьютерная томография.
Лечение
Если возникает мелкоочаговый инфаркт, он в большинстве случаев протекает бессимптомно. В таких ситуациях селезенка не требует лечения. При образовании рубцовой ткани функция селезенки может быть частично ограничена. Повторный инфаркт селезенки может в конечном итоге привести к полной дисфункции паренхиматозного органа. В острых случаях часто назначают гепарин, который ингибирует свертывание крови; цель состоит в том, чтобы устранить полную закупорку кровеносных сосудов в селезенке.
Использование антикоагулянтов важно, поскольку в противном случае это может привести к разрыву или полной дисфункции селезенки.
Легкий инфаркт селезенки, который не сопровождается серьезными симптомами или осложнениями, не всегда требует медицинского лечения. Самой важной мерой является предотвращение дальнейшего инфаркта – регулярные медицинские обследования. В зависимости от причины септического или асептического инфаркта селезенки можно предпринять дальнейшие действия.
Если причиной является тромбоэмболия, рекомендуется спорт и физиотерапия. Эффективные профилактические меры – здоровый вес тела и воздержание от психостимуляторов. Серьезный инфаркт селезенки категорически запрещено лечить самостоятельно. Важнейшей мерой профилактики является соблюдение предписанной терапии. Кроме того, следует обратить внимание на сигналы организма и вовремя обращаться к врачу.
Прогноз

При первых симптомах заболевания необходимо обратиться к хирургу
Прогноз селезеночных инфарктов значительно варьируется и зависит от причины и тяжести заболевания. Пациенты с доброкачественными заболеваниями и бессимптомными инфарктами имеют очень хороший прогноз. У пациентов со вторичным (вследствие злокачественного заболевания) инфарктом селезенки прогноз менее благоприятный.
При септическом абсцессе прогноз крайне неблагоприятный. Большинство пациентов погибают при несвоевременно начатом антибактериальном лечении. Диагноз может быть подтвержден компьютерной томографией в сочетании с анализом крови (повышенная скорость оседания эритроцитов и увеличение концентрации С-реактивного белка). Чаще всего проводят хирургическое вмешательство для окончательного подтверждения и уточнения диагноза.
Совет! При возникновении острой боли в животе, тошноты, рвоты, поноса и других симптомов инфаркта селезенки необходимо немедленно обратиться к врачу. При своевременно начатой терапии обширного некроза селезеночной ткани можно избежать летального исхода. Если лечение начинается на поздней стадии некроза, пациент может погибнуть. Не рекомендуется заниматься самолечением, поскольку это может привести к серьезным и непредсказуемым последствиям.
Источник
