Инфаркт правого желудочка на эхо

Эхокардиография при инфаркте правого желудочка. Значение эхокардиографии при патологии правого желудочка
Эхокардиографическая диагностика изолированного поражения правого желудочка требует хорошей подготовки, так как врачу редко приходится сталкиваться с этой патологией. Обычно вовлечение правого желудочка (как правило, его задней и боковой стенок) наблюдается при обширном инфаркте задней стенки левого желудочка. Передняя стенка правого желудочка (ближе к верхушке) иногда страдает при закупорке передней межжелудочковой ветви ЛКА.
Оценить сокращение стенок правого желудочка по данным эхокардиографии сложно не только потому, что его стенка тонкая и может плохо визуализироваться, но и в связи с тем, что направление движения его стенок отличается от характерного для левого желудочка. Стенки последнего, сокращаясь, движутся в направлении центра его полости. Правый же желудочек, сокращаясь, как бы скользит по поверхности левого, в направлении от основания к верхушке, выталкивая кровь в лёгочную артерию. Разумеется, при эхокардиографическом исследовании правого желудочка надо знать, как выбрать оптимальный доступ. Скажем, при парастернальном доступе (длинноосевая проекция) виден не столько правый желудочек, сколько его выносящий тракт. Наоборот, субкостальный доступ позволяет хорошо визуализировать правый желудочек и оценить сократимость его стенок.
На практике оценку функционального состояния правого желудочка нередко проводят по косвенному признаку — амплитуде движения кольца трёхстворчатого клапана по направлению к верхушке сердца в систолу. Это простой и надёжный показатель функции правого желудочка, который хорошо коррелирует с данными радионуклиднои вентрикулографии (S. Kaul et al., 1984). Амплитуда движения кольца трёхстворчатого клапана по направлению к верхушке сердца менее 15 мм, но более 10 мм свидетельствует о снижении сократимости правого желудочка. Если этот показатель меньше 10 мм — это признак резкого снижения систолической функции правого желудочка. В норме этот показатель > 15 мм.
Следует отметить, что если в диагностике инфаркта миокарда левого желудочка главный признак — это нарушение регионарной сократимости в бассейне затромбированного сосуда, то в диагностике инфаркта миокарда правого желудочка основное значение имеет глобальное снижение его сократимости (оценка регионарной сократимости нередко трудновыполнима). При диагностике поражения правого желудочка обращают также внимание на увеличение его размеров (дилятацию).
В связи с дилятацией правого желудочка и повышением в нём конечного диастолического давления межжелудочковая перегородка в парастернальной короткоосевой позиции выглядит в диастоле уплощённой, а в систоле — вновь принимает полукруглый вид (признак “перегрузки объёмом”). Это хорошо было проиллюстрировано в экспериментальном исследовании инфаркта правого желудочка (S. W. Sharkey et al., 1985). При “перегрузке давлением” (в частности, у больных лёгочной гипертензией) межжелудочковая перегородка не “выправляется” даже в систоле.
Как правило, возникает также недостаточность трикуспидального клапана, регистрируемая при доплеровском исследовании кровотока (в норме может отмечаться только физиологическая, т. е. минимальная, недостаточность трикуспидального клапана). У больных с повреждением правого желудочка можно также выявить выбухание межпредсердной перегородки в сторону левого предсердия из-за повышения давления в правом предсердии (в норме межпредсердная перегородка чуть выбухает в сторону правого предсердия). Наличие этого признака лучше анализировать в систолу (в четырёхкамерной, разумеется, позиции). Он выявляется у больных с более выраженной дисфункцией правого желудочка и худшим прогнозом (J. Lopez-Sendon et al, 1990).
Основные эхокардиографические диагностические признаки поражения правого желудочка:
– снижение сократимости и дилятация правого желудочка, признаки его “перегрузки объёмом”;
– патологическая недостаточность трёхстворчатого клапана вследствие дилятации правого фиброзного кольца.
Дополнительную информацию об эхокардиографической диагностике инфаркта правого желудочка можно найти, например, в пятом томе “Клинического руководства по ультразвуковой диагностике” под редакцией В. В. Митькова, В. А. Сандрикова (1998).
– Также рекомендуем “Дифференциация инфаркта миокарда. Особенности инфаркта миокарда”
Оглавление темы “Диагностика и тактика при инфаркте миокарда”:
1. Тромбоз межжелудочковой ветви левой коронарной артерии. Инфаркт при тромбозе межжелудочковой ветви
2. Инфаркт при тромбозе левой огибающей артерии. Инфаркт при тромбозе правой коронарной артерии
3. Эхокардиография при инфаркте миокарда. Диагностика осложнений инфаркта миокарда
4. Значение эхокардиографии. Практическая ценность эхокардиографии при инфаркте миокарда
5. Эхокардиография при инфаркте правого желудочка. Значение эхокардиографии при патологии правого желудочка
6. Дифференциация инфаркта миокарда. Особенности инфаркта миокарда
7. Сердечно-легочная реанимация. Пути развития отечественной сердечно-легочной реанимации
8. Как проводить сердечно-легочную реанимацию? Техника сердечно-легочной реанимации
9. Отказ от искусственного дыхания при реанимации. Дефибрилляция сердца
10. Лечение инфаркта миокарда. Этапы терапии инфаркта миокарда
Источник
Особенности инфаркта правого желудочка: анатомия и физиология процесса
 Правый желудочек (ПЖ) – это камера сердца с тонкой стенкой, которая через легочные артерии выталкивает кровь, обедненную кислородом, в легкие. Вследствие этого ПЖ работает в условиях низкого давления и гипоксии. Он снабжается кровью и в систолу, и в диастолу – и при напряжении, и при расслаблении сердечной мышцы. Эти факторы делают правый желудочек более устойчивым к развитию инфаркта миокарда (ИМ) по сравнению с левым. Тем не менее, он не защищен от негативного влияния атеросклероза.
Правый желудочек (ПЖ) – это камера сердца с тонкой стенкой, которая через легочные артерии выталкивает кровь, обедненную кислородом, в легкие. Вследствие этого ПЖ работает в условиях низкого давления и гипоксии. Он снабжается кровью и в систолу, и в диастолу – и при напряжении, и при расслаблении сердечной мышцы. Эти факторы делают правый желудочек более устойчивым к развитию инфаркта миокарда (ИМ) по сравнению с левым. Тем не менее, он не защищен от негативного влияния атеросклероза.
Изолированный некроз клеток сердечной мышцы возникает, когда перекрываются тромбами или критически сужаются терминальные (конечные) веточки правой венечной артерии.
Крупноочаговый инфаркт миокарда левого желудочка может переходить на правый, при этом поражается вся задняя стенка сердца. Это частая причина возникновения гастралгической клиники ИМ с характерной болью в животе, рвотой и тошнотой.
При нарушении питания миокарда изменяются условия работы проводящей системы (она посылает электрические импульсы, которые заставляют сердце сокращаться). Это неизбежно приводит к развитию аритмии с особенно опасными формами – фибрилляцией предсердий, синусовой брадикардией и атриовентрикулярной блокадой.
Отличия в клинике и диагностике от других форм
Инфаркт правого желудочка случается примерно у 30% пациентов с нижнезадним (диафрагмальным) инфарктом левого. Изолированный некроз правого встречается значительно реже, всего в 10% случаев.
Из-за омертвения тканей снижается сократимость ПЖ и нарастают симптомы острой сердечной недостаточности. Главная черта инфаркта правого желудочка – отсутствие застоя крови, накопления жидкости в малом круге кровообращения (легких), а также низкое давление.
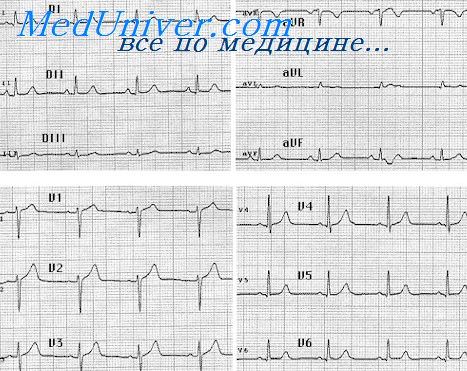
Инфаркт правого желудочка на ЭКГ выглядит как подъем сегмента ST в нижних грудных отведениях (V3R и V4R) выше изолинии. Его оценивают у всех пациентов с острым ИМ и стенокардией.
Также в диагностике золотым стандартом остается измерение содержания сердечных ферментов и факторов некроза миокарда в сыворотке крови.
Основные клинические признаки инфаркта правого желудочка:
- Набухание яремных (шейных) вен на вдохе.
- Низкое артериальное давление, которое проявляется слабостью, головокружением, тошнотой.
- Увеличение печени. Она растягивается из-за повышенного объема проходящей через нее крови. Возникает боль как, например, при беге или интенсивной нагрузке.
- Накопление жидкости в брюшной полости.
- Отечность нижних конечностей, которая поднимается вверх от лодыжек к животу. При прогрессировании ИМ переходит в отек всего тела.
- Перебои в работе сердца при поражении проводящей системы. Симптоматика бывает разной: от снижения пульса и головокружения до потери сознания вследствие фибрилляции предсердий.
- Боли в области сердца с иррадиацией, характерные для инфаркта в целом, также возникают при поражении правого желудочка. Однако у пожилых, у диабетиков симптомов может не быть вовсе. В этих случаях часто обнаруживают рубцовые изменения на контрольной кардиографии.
Прогноз и нюансы реабилитации
Здоровье и жизнь пациента зависят от умения врача распознать симптоматику и патологические изменения на электрокардиограмме, поставить диагноз и назначить правильное лечение.
Важно знать, что при инфаркте правого желудочка строго запрещено самостоятельно принимать нитраты (нитроглицерин). При их назначении требуется тщательное наблюдение пациента в условиях стационара. Морфин также не подходит для обезболивания и применяется только при острой необходимости, поскольку он расширяет сосуды и приводит к понижению артериального давления и нарушению гемодинамики.
Основное задание терапии – умеренное снижение нагрузки на правый желудочек, контроль частоты и ритмичности сердечных сокращений, регуляция низкого артериального давления путем внутривенного капельного введения физраствора и других восстанавливающих недостающий объем крови препаратов (Реополиглюкин, Реосорбилакт, Стирофундин).
Процесс лечения контролируется с помощью ЭхоКГ и ЭКГ. Для пациента важно сохранять покой, поскольку лишние движения, даже такие, как переход из горизонтального положения в вертикальное при вставании с постели, нагружают сердце и могут привести к усугублению состояния.
Еще одним нюансом восстановления после перенесенного инфаркта является предпочтение медикаментозному лечению, поскольку инвазивные вмешательства и исследования могут дестабилизировать работу сердечно-сосудистой системы. При своевременном назначении тромболитиков операция может не понадобиться.
Последствием трансмурального инфаркта правого желудочка часто является аритмия, которую нужно контролировать во время восстановительного периода, регулярно проводить электрокардиографии и использовать антиаритмические препараты.
Выводы
Клиника инфаркта миокарда правого желудочка может характеризоваться нетипичной симптоматикой, поэтому требует внимательного отношения со стороны врача и самого пациента. Острый и постинфарктный периоды должны протекать наиболее щадяще, учитывая склонность к дестабилизации артериального давления.
Рекомендации по постинфарктному периоду включают постоянный электрокардиографический контроль, коррекцию образа жизни и прием препаратов, регулирующих ритм сердца.
Источник
Эхокардиографическая оценка правого желудочка при остром инфаркте миокарда
Ключевые слова: эхокардиография, инфаркт миокарда, правый желудочек, оценка функции, прогноз
Эхокардиография (ЭхоКГ), как неинвазивный, доступный, относительно недорогой и без побочных эффектов метод, является средством выбора при исследовании морфологии и функции правого желудочка (ПЖ), хотя нередко ее проведение затруднено из-за сложной геометрии и трабекуляции ПЖ, его расположения в грудной клетке [16,20]. В клинической практике нередко пропускается диагностика инфаркта миокарда (ИМ) ПЖ из-за недостаточного внимания к исследованию ПЖ. Практические протоколы ЭхоКГ часто включают ограниченное количество изображений ПЖ и редко – количественную оценку или региональный анализ функции ПЖ [17,24].
Кровоснабжение правого желудочка
ПЖ полностью кровоснабжается из системы правой коронарной артерии. Передняя межжелудочковая или нисходящая артерия дает маленькие проксимальные ветви к выносящему тракту ПЖ и верхушечной части ПЖ. У большинства людей (около 60%) правая коронарная артерия кровоснабжает также нижнюю часть межжелудочковой перегородки и нижнезаднюю стенку левого желудочка через заднюю нисходящую артерию и заднебоковые левожелудочковые ветви. Этот тип коронарного кровообращения называется правый доминантный. Приблизительно в 25% случаев эти участки кровоснабжаются огибающей коронарной артерией (левый доминантный тип). В остальных 15% кровоснабжение вышеуказанных участков осуществляется кодоминантно огибающей и правой коро-нарной артериями. Поэтому ИМ ПЖ вследствие окклюзии правой коронарной артерии, как правило, сопровождается ИМ нижней стенки левого желудочка. Изолированная окклюзия недоминантной правой коронарной артерии приводит к изолированному ИМ ПЖ. Однако этот феномен клинически редко распознается, скорее всего, из-за отсутствия рутинного применения правогрудных отведений и несущественного повышения уровня сердечных ферментов в крови ввиду маленькой массы пораженного миокарда ПЖ. Истинная частота изолированного ИМ ПЖ неизвестна. Вовлечение миокарда ПЖ (верхушка и/или выносящий тракт ) может иметь место также при окклюзии передней межжелудочковой артерии, но оно очень редко бывает клинически значимым. ИМ нижней стенки , обусловленный окклюзией огибающей артерии, не поражает ПЖ.
Литературные данные относительно частоты ИМ ПЖ коле-блются в широких пределах. По данным патологоанатомических исследований, вовлечение миокарда ПЖ имеет место при 24-90% случаев ИМ нижней стенки [6,19]. Клинические проявления ИМ ПЖ наблюдаются у 15-20%, выраженное поражение ПЖ – у 3-8% этих больных [22]. ЭхоКГ исследования показали, что у 40% больных ИМ нижней стенки вовлекается ПЖ [10]. Принято считать, что при наличии гипертрофии миокард ПЖ более подвержен ишемизации.
ЭхоКГ ИМ ПЖ
Эхокардиографисты долгое время применяли качественный (визуальный) подход для начальной оценки глобальной и региональной функций левого желудочка (ЛЖ). Несмотря на определенные ограничения этот подход позволял диагностировать ИМ ЛЖ с высокой степенью достоверности. Более того, существует высокая корреляция между региональным нарушением сократимости стенки и локализацией коронарной окклюзии. Это основа 17-сегментной модели ЛЖ, адаптированной для ультразвукового исследования сердца [7]. Качественная оценка ЛЖ подразумевает использование множественных ЭхоКГ окон, что позволяет визуализировать каждый сегмент больше, чем в одном сечении [13,18,23]. Регистрация нарушения региональной сократимости стенки больше чем в одной проекции увеличивает достоверность диагностики региональной дисфункции.
Такой же подход может быть применен к ПЖ. ПЖ должен изучаться в множественных проекциях и только в таком случае можно оценивать функцию ПЖ. К сожалению, во многих ЭхоКГ исследованиях оценка ПЖ ограничивается четырехкамерной проек-цией из верхушки. Однако рутинное двухмерное ЭхоКГ исследование ПЖ включает указанные в таблице и рисунке проекции.
Таблица
Рекомендуемые ЭхоКГ сечения для оценки ПЖ
ЭхоКГ сечение | Рекомендуемые измерения |
Парастернальное сечение по длинной оси Парастернальное сечение приносящего тракта ПЖ (модифицированная длинная ось) Проекция выносящего тракта ПЖПарастернальное сечение по короткой оси на различных уровнях Апикальное четырехкамерное сечение Субкостальные сечения (четырехкамерное ипо короткой оси) | КДД ВТПЖ Анатомия и функция ТК (задняя и передняя створки) Клапан легочной артерии КДД и КСД ВТПЖ, фракция укорочения ВТПЖ, индекс эксцентричности ЛЖ Диаметры ПЖ по короткой и длин- ной оси, ССТК, ФИПС , ТК (передняя и септальная створки) Толщина свободной стенки ПЖ |
Примечание. КДД – конечно-диастолический диаметр, КСД – конечно-систо-лический диаметр, ВТПЖ – выносящий тракт правого желудочка, ТК – трикуспи-дальный клапан, ССТК – систолическое смещение трикуспидального кольца, ФИПС – фракция изменения площади сечения

Рисунок. Стандартные сечения для двухмерной ЭхоКГ оценки ПЖ:
PLA – парастернальное сечение по длинной оси, RVIT – приносящий тракт ПЖ, PSA – парастернальное сечение по короткой оси, A4C – апикальное четырехкамерное сечение, S4C – субкостальное четырехкамерное сечение, SSA – субкостальное сечение по короткой оси
Сегментарный подход к ПЖ важен, особенно когда наряду с нарушением глобальной сократимости имеет место также нарушение региональной сократимости, что характерно, например, для ИМ ПЖ и аритмогенной правожелудочковой дисплазии. При этом определено четыре сегмента ПЖ: выносящий тракт ПЖ (в типичных случаях кровоснабжается ветвями левой передней нисходящей артерии) и передняя, боковая и нижняя (диафрагмальная) свободные стенки (все кровоснабжаются из системы правой коронарной артерии: передняя и боковая стенки – по ветви острого края, нижняя стенка – по задней нисходящей артерии). Однако нет стандартизированной дифференциации сегментов на апикальные и базальные.
Парастернальное сечение приносящего тракта демонстрирует переднюю и нижнюю стенки ПЖ и переднюю и заднюю створки трикуспидального клапана. Существует множество вариаций этого сечения, при котором межжелудочковая перегородка визуализируется лучше нижней стенки ПЖ. Парастернальное сечение по длинной оси показывает выносящий тракт ПЖ, тогда как парастернальное и субкостальное сечения по короткой оси – переднюю, боковую и нижнюю стенки ПЖ. Апикальное четырехкамерное сечение демонстрирует боковую стенку, а субкостальное четырехкамерное сечение – нижнюю стенку ПЖ. Таким образом, субкостальное четырехкамерное сечение не идентично апикальному четырех-камерному сечению. Сегментарный подход к ПЖ важен также потому, что объем пораженного миокарда при ИМ ПЖ зависит от уровня окклюзии правой коронарной артерии. По данным Gemayel C.Y. et al., выраженная дисфункция ПЖ (с нарушением сократимости переднего, нижнего и бокового сегментов) в подавляющем большинстве случаев обусловлена окклюзией проксимальнее первой ветви острого края [14]. При дисфункции с вовлечением переднего и нижнего сегментов окклюзия обычно располагается проксимальнее второй маргинальной ветви, тогда как при вовлечении только нижнего сегмента – проксимальнее или дистальнее третьей маргинальной ветви. При отсутствии дисфункции ПЖ обструкция обычно дистальнее третьей маргинальной ветви. Не описана изолированная дисфункция выносящего тракта ПЖ или передней, или боковой стенок. Таким образом, нижняя стенка ПЖ кровоснабжается от дистальной части системы правой коронарной артерии и поражается как при проксимальной, так и дистальной окклюзии, тогда как передняя стенка – только при проксимальной окклюзии правой коронарной артерии. Этот факт имеет важное значение для ЭхоКГ диагностики ИМ ПЖ. Например, при ограничении ЭхоКГ исследования апикальным четырехкамерным сечением лоцируется только боковая стенка ПЖ и можно не обнаружить ИМ ПЖ, когда инфарктзависимая окклюзия располагается дистально и нарушение сократимости ограничивается нижней стенкой. Поскольку трудно лоцировать нижнюю стенку в сечениях по короткой оси, субкостальное четырехкамерное сечение приносящего тракта ПЖ обязательно для исследования ПЖ.
Количественная оценка ПЖ
Предложено несколько методов для количественной оценки глобальной функции ПЖ, однако ни один из них не пользуется широкомасштабным клиническим применением. В настоящее время применяются следующие методы двухмерной ЭхоКГ для оценки ПЖ:
1.Фракция изменения площади сечения (ФИПС) ПЖ (Fractional area change): этот показатель легко определяется в апикальном четырехкамерном сечении.В конце систолы и диастолы в плоскости трикуспидального кольца проводится прямая линия, от которой очерчивается граница эндокарда. ФИПС просчитывается по формуле:
ФИПС = (КДП – КСП)/КДП,
где КДП – конечно-диастолическая площадь, КСП – конечно-систоли-ческая плошадь.
Нормальная величина больше 35%. ФИПС имеет хорошую корреляцию с фракцией выброса ПЖ, определенной МРТ, и имеет прогностическое значение для больных с ИМ и легочной гипертензией [4,5,32]. Основное ограничение связано с необходимостью иметь хорошее очерчивание границ эндокарда, что может быть затруднено при трабекуляции ПЖ.
2. Систолическое смещение трикуспидального кольца (ССТК) (Tricuspid annular plane systolic excursion – TAPSE): показано, что оно хороший показатель для оценки продольной функции ПЖ и показывает степень систолического движения латеральной части трехстворчатого кольца к верхушке [20]. По данным литературы, ССТК имеет хорошую корреляцию с ФВ ПЖ, определенной сцинтиграфией [21]. Его можно легко определять при апикальном четырехкамерном сечении, используя М- или двухмерный режим. При М-режиме курсор направляется от верхушки к латеральной части трикуспидального кольца. В норме его смещение в сторону верхушки превышает 2см [27]. При остром ИМ ПЖ оно снижается и может служить маркером плохого прогноза [3,28]. По нашим данным, ССТК ≤ 14мм при остром ИМ ЛЖ нижней локализации ассоциируется с увеличением госпитальной смертности [1]. ССТК простой при применении, но имеет свои ограничения: оценка ограничена про-дольной функцией свободной стенки ПЖ без учета вклада межжелудочковой перегородки и выходящего тракта ПЖ [9]. Так как на значение ССТК влияет положение трансдюсера и функциональное состояние ЛЖ, осторожность должна быть проявлена при интерпретации этого показателя у больных, прошедших процедуры, которые влияют на глобальную функцию сердца (операция сердца) [15].
3. Индекс производительности миокарда (the myocardial performance index) или индекс Tei первоначально описанный для ЛЖ может быть адаптирован также для ПЖ. Этот показатель отличается от предыдущих тем, что характеризует больше физиологические,чем структурные особенности и является параметром глобальной функции, отражающий как систолу, так и диастолу. Индекс просчитывается по следующей формуле:
Индекс Tei = (ВИС + ВИР)/ВВ,
где ВИС – время изоволюметрического сокращения, ВИР – время изо-волюметрического расслабления, ВВ – время выброса.
В отличие от левых отделов сердца, где эти временные интервалы можно определять в течение одного сердечного цикла из-за возможности лоцировать митральный и аортальный клапаны в одной и той же проекции, для определения индекса Tei ПЖ необходимы два разных сердечныех цикла.Так как, обычно, ввиду диспозиции трехстворчатого клапана и клапана легочной артерии, трудно одновременно записывать трикуспидальный приток и легочный отток, практикуется последовательная запись кровотоков на обеих клапанах. ВВ можно определять в парастернальном сечении по короткой оси на уровне клапана легочной артерии, а ВИС и ВИР – на основании кровотока на трикуспидальном клапане. Для взрослых значение индекса Tei ≤ 0.3 считается нормой, а увеличивается – при патологиях, приводящих к дисфункции ПЖ [29]. При ИМ ПЖ индекс повышается до 0,5 и выше [8,25,26,31]. По нашим данным, высокое значение индекса Tei ПЖ при остром ИМ ЛЖ нижней локализации ассоциируется с достоверным увеличением госпитальной смертности [2]. По данным литературы, индекс хорошо коррелирует с легочными давлениями [30]. Его можно использовать для идентификации ранней дисфункции ПЖ при ИБС и других патологиях [11,12]. Применение этого параметра ограничено в случаях, когда при нормальном ПЖ отсутствуют изоволюметрические периоды, а также при псевдо-нормализации индекса при повышении давления в правом предсердии [31]. Повышенное давление в правом предсердии приводит к укорочению ВИР, что в свою очередь – к снижению индекса Tei.
Осложнения ИМ ПЖ
ЭхоКГ является лучшим методом диагностики таких осложнений ИМ ПЖ, как дефект межжелудочковой перегородки, образование право-левого шунта через овальное окно вследствие повышения давления в правых отделах и дилатации левого предсердия, внутрижелудочковый тромб, разрыв свободной стенки ПЖ, трикуспидальная регургитация и легочная гипертензия.
Литература
- Айрапетян Г.Г., Адамян К.Г. Систолическое смещение трикуспидального кольца при остром нижнем инфаркте миокарда левого желудочка с элевацией сегмента ST: прогностическое значение и влияние на эргометрические параметры. Мед. наука Армении НАН РА, 2011, т. LI, 1, с.80-87.
- Айрапетян Г.Г. Суммарный индекс Tei обоих желудочков как маркер прогноза при остром инфаркте миокарда левого желудочка нижней локализации с элевацией сегмента ST. Мед. наука Армении НАН РА, 2011, т. LI, 2, с.91-100.
- Alam M., Wardell J., Andersson E., Samad B.A., Nordlander R. Right ventricular function in patients with first inferior myocardial infarction: assessment by tricuspid annular motion and tricuspid annular velocity. Am. Heart. J., 2000, 139:710–715.
- Anavekar N.S., Gerson D., Skali H., et al.Two dimensional assessment of right ventricular function: an echocardiographic-MRI correlative study.Echocardiography, 2007;24:452-56
- Anavekar N.S., Skali H., Bourgoun M., et al. Usefulness of right ventricular fractional area change to predict death, heart failure, and stroke following myocardial infarction (from the VALIANT ECHO study). Am. J. Cardiol., 2008; 101:607-12.
- Anderson H.R., Falk E., Nielsen D. Rightventricularinfarction: frequency, size, and topog-raphyin coronary heart disease: a prospective study comprising 107 consecutive autopsies from a coronary care unit. J. Am. Coll. Cardiol., 1987; 10(6):1223–1232.
- Cerqueira M.D., Weissman N.J., Dilsizian V. et al. Standardized myocardial segmentation and nomenclature for tomographic imaging of the heart: a statement for healthcare professionals from the Cardiac Imaging Committee of the Council on Clinical Cardiology of the American Heart Association. Circulation, 2002;105(4):539–542.
- Chockalingam A., Gnanavelu G., Alagesan R., Subramanian T. Myocardial performance index in evaluation of acute right ventricular myocardial infarction. Echocardiography, 2004; 21:487–494.
- Coghlan JG, Davar J. How should we assess right ventricular function in 2008?, Eur. Heart J., Suppl, 2007; 9:H22-8.
- D’Arcy B., Nanda N.C. Two dimensional echocardiographic features of right ventricular-rinfarction. Circulation, 1982; 65:167–173.
- Eidem B.W., O’Leary P.W., Tei C., Seward J.B. Usefulness of the myocardial performance index for assessing right ventricular function in congenital heart disease. Am. J. Cardiol., 2000; 86:654-8.
- Eidem B.W., Tei C., O’Leary P.W.et al. Nongeometric quantitative assessment of right and left ventricular function: myocardial performance index in normal children and patients with Ebstein anomaly. J. Am. Soc. Echocardiogr., 1998; 11:849-56.
- Foale R., Nihoyannopoulos P., McKenna W. et al. Echocardiographic measurement of the normal adult right ventricle. Br. Heart J., 1986; 56:33-44.
- Gemayel C.Y., Fram D.B., Fowler L.A. et al. In vivo correlation of the site of right coronary artery occlusion and echocardiographically defined right ventricular infarction. Circulation, 2000; 102: II-542.
- Giusca S., Dambrauskaite V., Scheurwegs C. et al. Deformation imaging describes RV function better than longitudinal displacement of the tricuspid ring (TAPSE). Heart, 2010; doi:10.1136/hrt.2009.171728.
- Greil G.F., Beerbaum .P, Razavi R., Miller O. Imaging the right ventricle: non-invasive imaging. Heart, 2008; 94:803-8.
- Herzog E., Chaudhry F. Echocardiography in acute coronary syndrome: diagnosis treatment and prevention. 2009.
- Ho S.Y., Nihoyannopoulos P. Anatomy, echocardiography, and normal right ventricular dimensions. Heart, 2006; 92:i2-i13.
- Isner J.M., Roberts W.C. Right ventricular infarction complicating left ventricular infarction secondary to coronary artery disease. Frequency, location, associated findings and signifi-cance from analysis of 236 necropsy patients with acute or healed myocardial infarction. Am. J. Cardiol., 1978;42(6):885 -894.
- Jurcut R., Giusca S., La Gerche A., et al. The echocardiographic assessment of the right ventricle:what to do in 2010? Eur. J. Echocardiogr., 2010; 11:81-96
- Kaul S., Tei C., Hopkins J.M., Shah P.M. Assessment of right ventricular function using two-dimensional echocardiography. Am. Heart., J., 1984; 107:526-31.
- Kinch J.W., Ryan T.J. Right ventricular infarction. N. Engl. J. Med., 1994; 330(17):1211– 1217.
- Lang R.M., Bierig M., Devereux R.B., et al. Recommendations for chamber quantification. Eur. J. Echocardiogr., 2006; 7:79-108.
- Lindqvist P., Calcutteea A., Henein M. Echocardiography in the assessment of right heart function Eur. J. Echocardiogr., 2008 Mar;9(2):225-34.
- Müller J., Sündergaard E., Poulsen S.H.,et al. Serial Doppler echocardiographic assessment of left and right ventricular performance after a first myocardial infarction. J. Am. Soc. Echocardiogr., 2001, Apr;14(4):249-55.
- Ramzy I., O’Sullivan C., Lam Y., et al. Right ventricular stunning in inferior myocardial infarction. Int. J. Cardiol., 2009 Aug 21; 136(3):294-9.
- Ryding A. Essential echocardiography. 2010.
- Samad B.A., Alam M., Jensen-Urstad K. Prognostic impact of right ventricular involvementas assessed by tricuspid annular motion in patients with acute myocardial infarction. Am. J. Cardiol., 2002; 90(7):778–781.
- Tei C., Dujardin K.S., Hodge D.O., et al. Doppler echocardiographic index for assessment of global right ventricular function. J. Am. Soc. Echocardiogr., 1996;9:838-47.
- Vonk M.C., Sander M.H., van den Hoogen F.H., et al. Right ventricle Tei-index: A tool to increase the accuracy of non-invasive detection of pulmonary arterial hypertension in connective tissue diseases. Eur. J. Echocardiogr., 2006. July 14 [Epub ahead of print].
- Yoshifuku S., Otsuji Y., Takasaki K., et al. Pseudonormalized Doppler total ejection isovolume (Tei) index in patients with right ventricular acute myocardial infarction. Am. J. Cardiol., 2003; 91:527-31.
- Zornoff L.A.M., Skali H., Pfeffer M.A. et al. Right ventricular dysfunction and risk of heart failure and mortality after myocardial infarction. J. Am. Coll. Cardiol., 2002; 39:1450-5.
Источник
