Инфаркт правого желудочка экг критерии
Особенности инфаркта правого желудочка: анатомия и физиология процесса
 Правый желудочек (ПЖ) – это камера сердца с тонкой стенкой, которая через легочные артерии выталкивает кровь, обедненную кислородом, в легкие. Вследствие этого ПЖ работает в условиях низкого давления и гипоксии. Он снабжается кровью и в систолу, и в диастолу – и при напряжении, и при расслаблении сердечной мышцы. Эти факторы делают правый желудочек более устойчивым к развитию инфаркта миокарда (ИМ) по сравнению с левым. Тем не менее, он не защищен от негативного влияния атеросклероза.
Правый желудочек (ПЖ) – это камера сердца с тонкой стенкой, которая через легочные артерии выталкивает кровь, обедненную кислородом, в легкие. Вследствие этого ПЖ работает в условиях низкого давления и гипоксии. Он снабжается кровью и в систолу, и в диастолу – и при напряжении, и при расслаблении сердечной мышцы. Эти факторы делают правый желудочек более устойчивым к развитию инфаркта миокарда (ИМ) по сравнению с левым. Тем не менее, он не защищен от негативного влияния атеросклероза.
Изолированный некроз клеток сердечной мышцы возникает, когда перекрываются тромбами или критически сужаются терминальные (конечные) веточки правой венечной артерии.
Крупноочаговый инфаркт миокарда левого желудочка может переходить на правый, при этом поражается вся задняя стенка сердца. Это частая причина возникновения гастралгической клиники ИМ с характерной болью в животе, рвотой и тошнотой.
При нарушении питания миокарда изменяются условия работы проводящей системы (она посылает электрические импульсы, которые заставляют сердце сокращаться). Это неизбежно приводит к развитию аритмии с особенно опасными формами – фибрилляцией предсердий, синусовой брадикардией и атриовентрикулярной блокадой.
Отличия в клинике и диагностике от других форм
Инфаркт правого желудочка случается примерно у 30% пациентов с нижнезадним (диафрагмальным) инфарктом левого. Изолированный некроз правого встречается значительно реже, всего в 10% случаев.
Из-за омертвения тканей снижается сократимость ПЖ и нарастают симптомы острой сердечной недостаточности. Главная черта инфаркта правого желудочка – отсутствие застоя крови, накопления жидкости в малом круге кровообращения (легких), а также низкое давление.
Инфаркт правого желудочка на ЭКГ выглядит как подъем сегмента ST в нижних грудных отведениях (V3R и V4R) выше изолинии. Его оценивают у всех пациентов с острым ИМ и стенокардией.
Также в диагностике золотым стандартом остается измерение содержания сердечных ферментов и факторов некроза миокарда в сыворотке крови.
Основные клинические признаки инфаркта правого желудочка:
- Набухание яремных (шейных) вен на вдохе.
- Низкое артериальное давление, которое проявляется слабостью, головокружением, тошнотой.
- Увеличение печени. Она растягивается из-за повышенного объема проходящей через нее крови. Возникает боль как, например, при беге или интенсивной нагрузке.
- Накопление жидкости в брюшной полости.
- Отечность нижних конечностей, которая поднимается вверх от лодыжек к животу. При прогрессировании ИМ переходит в отек всего тела.
- Перебои в работе сердца при поражении проводящей системы. Симптоматика бывает разной: от снижения пульса и головокружения до потери сознания вследствие фибрилляции предсердий.
- Боли в области сердца с иррадиацией, характерные для инфаркта в целом, также возникают при поражении правого желудочка. Однако у пожилых, у диабетиков симптомов может не быть вовсе. В этих случаях часто обнаруживают рубцовые изменения на контрольной кардиографии.
Прогноз и нюансы реабилитации
Здоровье и жизнь пациента зависят от умения врача распознать симптоматику и патологические изменения на электрокардиограмме, поставить диагноз и назначить правильное лечение.
Важно знать, что при инфаркте правого желудочка строго запрещено самостоятельно принимать нитраты (нитроглицерин). При их назначении требуется тщательное наблюдение пациента в условиях стационара. Морфин также не подходит для обезболивания и применяется только при острой необходимости, поскольку он расширяет сосуды и приводит к понижению артериального давления и нарушению гемодинамики.
Основное задание терапии – умеренное снижение нагрузки на правый желудочек, контроль частоты и ритмичности сердечных сокращений, регуляция низкого артериального давления путем внутривенного капельного введения физраствора и других восстанавливающих недостающий объем крови препаратов (Реополиглюкин, Реосорбилакт, Стирофундин).
Процесс лечения контролируется с помощью ЭхоКГ и ЭКГ. Для пациента важно сохранять покой, поскольку лишние движения, даже такие, как переход из горизонтального положения в вертикальное при вставании с постели, нагружают сердце и могут привести к усугублению состояния.
Еще одним нюансом восстановления после перенесенного инфаркта является предпочтение медикаментозному лечению, поскольку инвазивные вмешательства и исследования могут дестабилизировать работу сердечно-сосудистой системы. При своевременном назначении тромболитиков операция может не понадобиться.
Последствием трансмурального инфаркта правого желудочка часто является аритмия, которую нужно контролировать во время восстановительного периода, регулярно проводить электрокардиографии и использовать антиаритмические препараты.
Выводы
Клиника инфаркта миокарда правого желудочка может характеризоваться нетипичной симптоматикой, поэтому требует внимательного отношения со стороны врача и самого пациента. Острый и постинфарктный периоды должны протекать наиболее щадяще, учитывая склонность к дестабилизации артериального давления.
Рекомендации по постинфарктному периоду включают постоянный электрокардиографический контроль, коррекцию образа жизни и прием препаратов, регулирующих ритм сердца.
Источник
Изолированный инфаркт миокарда правого желудочка встречается крайне редко. Инфаркт правого желудочка обычно отмечается в ассоциации с нижним инфарктом. Встречаемость инфаркта правого желудочка в таких случаях составляет от 10-50%.
Истинная частота инфаркта правого желудочка в настоящее время неизвестна. Несмотря на хорошо известную клиническую картину, правые грудные отведения регистрируются не у всех пациентов, нуждающихся в них. Кроме того, дисфункция правого желудочка и его оглушение часто носят преходящий характер, так что оценка истинной заболеваемости становится еще сложнее.
Согласно рекомендациям AHA/ACC по стандартизации и интерпретации ЭКГ 2009 года, грудные отведения V3R и V4R должны быть зарегистрированы у всех пациентов, имеющих ЭКГ признаки острой ишемии/инфаркта нижней стенки.
У половины пациентов элевация сегмента ST в V1 и правых грудных отведениях исчезает менее, чем за 10 часов после ее появления.
| ЭКГ пациента с нижним инфарктом и инфарктом правого желудочка. Отмечается элевация сегмента ST в отведениях II, III,и aVF, признаками поражения правого желудочка являются зубцы Q и элевация сегмента ST в правых грудных отведениях (с V3R до V6R). |
Классическими ЭКГ признаками вовлечения правого желудочка при нижнем инфаркте являются:
- признаки нижнего инфаркта миокарда
- элевация сегмента ST в отведении III > II
- элевация сегмента ST в отведении V1 более 1 мм
- элевация сегмента ST в отведении V4R более 1 мм
Несмотря на это, только некоторые из них являются достаточно чувствительными для диагностики ИМ ПЖ (см. таблицу).
| Электрокардиографические находки у пациента с инфарктом правого желудочка. |
Наиболее точными критериями поражения ПЖ оказались:
Элевация ST в V4R более 1 мм (SN 88-100%, SP 68-100%)
Элевация ST в V4R-V6R более 1 мм (SN 90%, SP 91%)
Отношение депрессии ST V2 и элевации ST aVF менее 50% (SN 79%, SP 91%)
В статье 1986 года оценивалось соотношение депрессии сегмента ST в V2 и элевации ST в нижних отведениях. В исследовании приняло участие 68 пациентов с подозрением на нижний ИМ. У 27 из 34 пациентов инфаркт миокарда был результатом окклюзии правой коронарной артерии, проксимальнее ПЖ-ветви; величина депрессии сегмента ST в V2 была равна или менее 50% от величины подъема сегмента ST в отведении аVF. И только у 3 из 34 пациентов, у которых инфаркт был вызван окклюзией ПКА дистальнее ПЖ-ветви или левой огибающей артерии это соотношение было более 50%. У пациентов с нижним ИМ, наличие отношения депрессии ST в V2 к элевации ST в аVF 50% и менее, является полезным признаком (SN 79%, SP 91%, PPV 90% и NPV 82%) сопутствующего поражения правого желудочка.
В статье 1994 года, описано небольшое исследование (из 51 пациента с нижним ИМ, у 25 имелся подъем ST в правых грудных отведениях более 1 мм. У 5 из них имелась одновременная элевация ST в V1 более 1 мм и депрессия ST в V2 более 1 мм), в котором показано, что сочетание элевации ST в V1 и депрессия ST в V2, являются важным и специфичным признаком ИМ правого желудочка.
В статье 1995 года, были описаны наиболее полезные параметры для определения ответственной артерии при нижнем ИМ со 100% специфичностью:
окклюзия ПКА – арифметическая сумма сегментов ST: AVF + V2 > 0 с SN 86,9% (р<0,001)
окклюзии ЛОГ – арифметическая сумма сегментов ST: III + V2 < 0, с SN 90% (p <0,001)
проксимальная окклюзия ПКА: аVF + V2 >= 1, с SN 96,2% (р <0,001)
конкретных признаков дистальной окклюзии ПКА не выявлено.
Значение арифметической суммы сегмента ST: III + V2 между 0 и 0,9 было наиболее значимым, с SN 94,7% и SP 95,7% (p <0,001).
Значение депрессии сегмента ST в отведении аVL в диагностике инфаркта правого желудочка. У пациентов с инфарктом правого желудочка характерна: элевация сегмента ST >= 0,1 мВ в отведении V4R с SN 91%, SP 100%, депрессия сегмента ST в отведении аVL >= 0,1 мВ с SN 100%, SP 57%. Показано, что при нижнем инфаркте миокарда, наличие депрессии ST в отведении аVL является чувствительным, но не очень специфическим признаком поражения правого желудочка ИМ.
В обзоре Right Ventricular Infarction-Diagnosis and Treatment 2000 года, показано, что кроме инфаркта правого желудочка, другие состояния также могут приводить к подъему сегмента ST в отведении V4R, в том числе: острая легочная эмболия, гипертрофия левого желудочка, острый передний инфаркт миокарда, перикардит и ранее перенесенный передний инфаркт с формированием аневризмы. Есть сообщения об инфаркте правого желудочка, проявляющегося элевацией сегмента ST в отведениях V1-V5, имитирующих передних инфаркт. Наиболее частыми аритмиями при инфаркте ПЖ были блокада правой ножки пучка Гиса и полное АВ-блокада, реже фибрилляция предсердий и синусовая брадикардия.
Выводы:
1. Элевация сегмента ST в отведении V4R является самым мощным предиктором вовлечения правого желудочка у пациентов с нижним инфарктом миокарда.
2. Необходимо использовать более сложные критерии в диагностике ИМ ПЖ, чем просто элевация ST в каком-либо отведении:
- STD V2 / STE aVF < 50%
- STD V2 + STE аVF >= 1
- STE V1 >= 0,1 мВ + STD V2 >= 0,1 мВ
- STE V4R >= 0,1 мВ + STD аVL >= 0,1 мВ
(STD = ST depression, STE = ST elevation)
Источник
В последние годы были описаны некоторые клинические и гемодинамические аспекты, которые считаются весьма характерными для инфаркта правого желудочка и которые были подтверждены патологическими исследованиями. Cohn и сотр. обнаружили значительную дисфункцию правого желудочка, увеличенное давление в правом предсердии и недостаточность правых отделов сердца.
Гипотензия и различные степени АВ блокады также имели место. Иногда отмечались патолого-анатомические признаки инфаркта правого желудочка и без таковой гемодинамической картины.
Различные авторы подтвердили возможность электрокардиографического диагноза сочетанного инфаркта правого желудочка. Varriale опубликовал сообщение о том, что однополюсная регистрация ЭКГ из полости правого желудочка может оказать помощь в диагностике инфаркта правого желудочка у больных с предположительными клиническими и гемодинами-ческими проявлениями.
Согласно этому автору, однополюсная ЭКГ, зарегистрированная в верхушечной области полости правого желудочка с помощью электрода, не контактирующего со стенкой, регистрирует депрессию сегмента ST более чем на 1,5 мВ.

Были попытки поставить диагноз инфаркта правого желудочка с помощью наружных отведений. Erhard и сотр. считали, что CR прекардиальные отведения являются более точными, чем прекардиальные V отведения в распознавании такого поражения правого желудочка.
Для того чтобы это подтвердить, они размещали CR электрод отведения по срединно-ключичной линии над пятым правым межреберьем. По мнению этих авторов, подъем сегмента ST более чем на 1 мм в этом отведении у больных с инфарктом нижней стенки указывает на распространение зоны инфаркта на правый желудочек. Candell сообщил, что аномальный зубец Q и подъем сегмента ST в одном или нескольких правых прекардиальных отведениях (V3R—V6R) являются высокочувствительными (>70%) и специфичными (>80%) признаками в идентификации больных с инфарктом правого желудочка, что было подтверждено сцинтиграфией, выполненной с пирофосфатом технеция. Недавно Lopez Sendon проанализировал значение обычной ЭКГ в диагностике инфаркта правого желудочка и пришел к следующим выводам;
а) нет ни одного признака, указывающего на инфаркт передней стенки правого желудочка;
б) специфичность увеличения зубца Q и подъема сегмента ST относительно невелика, поскольку оба изменения могут быть следствием различных локализаций инфаркта (правый желудочек, межжелудочковая перегородка и передняя стенка левого желудочка). Специфичность является максимальной (68%) Для подъема сегмента ST в отведении V4R и V3R;
в) критерий подъема сегмента ST в отведении V4R, который более выражен в отведении V4R, чем в V1—V3, является менее чувствительным, чем увеличение сегмента ST в отведении V4R, но обеспечивает более высокую специфичность, прогностическую ценность и эффективность в диагностике острого инфаркта правого желудочка;
г) хотя критерии подъема сегмента ST в отведении V4R и изучение относительного смещения сегмента ST в правых прекардиальных отведениях являются, видимо, чрезвычайно полезными неинвазивными диагностическими методами при остром инфаркте правого желудочка, нет ни одного электрокардиографического нарушения, патогномичного для инфаркта правого желудочка, поскольку все эти ЭКГ изменения могут быть выявлены и при других локализациях инфаркта.
Более того, подъем сегмента ST указывает скорее на трансмуральную ишемию, нежели на инфаркт. Так, возможно, правильнее утверждать, что подъем сегмента S в отведении V4R представляет гобой фазу трансмуральной ишемии в правом желудочке и может не обязательно сопровождаться инфарктом, как это часто наблюдается в левом желудочке.
– Читать далее “Верификация инфаркта правого желудочка. Диагностика инфаркта при наличии блокады ножек пучка Гиса”
Оглавление темы “ЭКГ критерии инфаркта миокарда”:
1. Диагностика инфаркта миокарда по ЭКГ. Зубец Q в прекардиальных отведениях
2. Определение локализации инфаркта миокарда. Топография инфаркта миокарда по ЭКГ
3. Инфаркт нижней стенки левого желудочка. Инфаркт передней стенки
4. Инфаркт боковой стенки. Инфаркт перегородочной области и задней стенки
5. Субэндокардиальный инфаркт. Инфаркт предсердий
6. Изменение сегмента ST и зубца Т. Инфаркт правого желудочка
7. Диагностика инфаркта правого желудочка. ЭКГ критерии инфаркта правого желудочка
8. Верификация инфаркта правого желудочка. Диагностика инфаркта при наличии блокады ножек пучка Гиса
9. ЭКГ диагностика инфаркта при наличии блокады левой ножки пучка Гиса. Конфигурация QRS при инфаркте миокарда
10. Зубец Q при инфаркте миокарда. Критика критериев инфаркта миокарда на ЭКГ
Источник

Изолированный инфаркт в правом желудочке встречается редко, его развитие обычно является распространением поражения задней стенки левого желудочка. Клинические проявления связаны со слабостью выброса крови в легочную артерию и застойными процессами в организме. Увеличивается печень, нарастает отечность конечностей, падает артериальное давление. При присоединении правожелудочковой недостаточности прогноз для выздоровления ухудшается.
Симптомы инфаркта правого желудочка
Возникновению правожелудочкового некроза миокарда может способствовать патологический процесс, который усиливает нагрузку на правую половину сердца, то есть склеротические изменения в легких, пороки развития, бронхит и бронхиальную астму.
Острая боль в сердце или затянувшийся приступ стенокардии, общая слабость, холодный пот, повышение активности специфических ферментов (тропонина, миоглобина, креатинфосфокиназы и других), а также типичные ЭКГ-признаки не зависят от локализации поражения. При инфаркте правого желудочка они могут присутствовать полностью или частично, но бывает и бессимптомный вариант болезни.
Особенностями такой локализации являются:
- Набухание вен шеи, больше на вдохе. В норме вдох вызывает прилив крови к правому желудочку – и ударный объем возрастает, полностью освобождая его полость. Вены при этом спадаются. При инфаркте объем крови, выбрасываемый сердцем, понижается, что приводит к переполнению венозной сети.
- Увеличение печени на фоне боли в правом подреберье.
- Отсутствие затрудненного дыхания, хрипов в легких, так как кровь в них поступает в уменьшенном количестве.
- Низкое артериальное давление связано с небольшим объемом крови, приходящей в левое предсердие, а затем в желудочек и аорту.
- Формирование блокад проведения импульсов и замедление пульса происходит из-за закупорки правой коронарной артерии, питающий синусовый узел.
- Парадоксальное падение систолического давления крови на вдохе.
Рекомендуем прочитать статью о боли при инфаркте миокарда. Из нее вы узнаете о причинах инфаркта миокарда и возможных видах болевых ощущений, клинических формах патологии, различиях боли при инфаркте и стенокардии.
А здесь подробнее о блокаде ножек пучка Гиса.
Поможет ли Нитроглицерин?
Препараты из группы нитратов, которые используют при лечении инфаркта миокарда, обладают способностью расширять периферические сосуды и понижать преднагрузку на правый желудочек.
Большая часть циркулирующей крови остается депонированной в сосудах, ее мало поступает в правое предсердие. Низкий ударный объем еще больше падает, признаки недостаточности кровообращения нарастают.
Поэтому выявление или подозрение на инфаркт правого желудочка является абсолютным противопоказанием к использованию любых средств, понижающих сосудистый тонус и артериальное давление:
- нитраты (Изокет, Нитроглицерин);
- наркотические анальгетики (Морфин, Промедол);
- ингибиторы ангиотензинпревращающего фермента (Энап, Лизиноприл);
- мочегонные (Лазикс, Торасемид).
Диагностика острого приступа
Триадой признаков, которые присущи правожелудочковому инфаркту считают: гипотонию, повышение объема шейных вен и то, что при прослушивании легких нет хрипов.
Данные обследования помогают обнаружить такие нарушения:
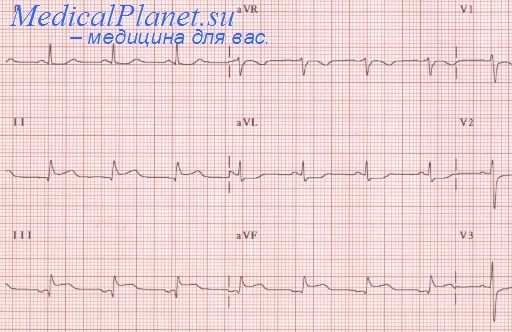
- ЭКГ – ST выше изолинии в V4R, зубец Q в V1-3, нарушение ритма в виде фибрилляции предсердий или блокады. Изменения могут ограничиваться смещением Т в правых грудных отведениях.
- ЭхоКГ – повышено давление в правом предсердии, полость желудочка расширена, подвижность стенки, на которой есть зона некроза, понижена. Перегородка между желудочками смещается по направлению к левому. Нижняя полая вена шире, чем в норме, в период вдоха недостаточно спадает.
- ФоноКГ – патологический 3 тон, ритм галопа, систолический шум.
- Катетеризация и коронарография – давление в правом предсердии превышает 10 мм рт. ст., систолический показатель давления крови в системе легочных и других центральных артерий в норме или понижен.
ЭКГ при инфаркте правого желудочка
Лечение больного
Терапию инфаркта миокарда правого желудочка нужно начинать с увеличения величины преднагрузки на сердце. Это достигается введением через капельницу физиологического раствора, Полиглюкина, Реополиглюкина, коллоидов. Критерием успешности этого этапа служит повышение давления в правом предсердии до 15 мм рт. ст.
Если же после инфузии 1 — 1,5 литра жидкости давление не повысилось, то используют внутривенные инъекции кардиотонических препаратов – Дофамина или Добутамина.
Сосудосуживающие препараты назначать опасно, так как они не могут изолированно повысить давление в артериальной сети, не влияя на легочной круг. Высокое давление в сосудах легких создает избыточную нагрузку на сердце.
При слабой эффективности медикаментозной терапии назначается баллонная пластика коронарных артерий. Тромболитическая терапия проводится Гепарином или его низкомолекулярными аналогами, ферментами.
Развитие фибрилляции предсердий усугубляет правожелудочковую недостаточность, поэтому нужно добиться восстановления ритма препаратами или электрической кардиоверсией.
Формирование блокады проводимости или синдрома слабости синусового узла – это показание для временной электрической стимуляции сердца.
При замедлении сердечного ритма по типу брадикардии подкожно вводится Атропин.
Инфаркт миокарда правожелудочковой локализации чаще бывает следствием обширного трансмурального поражения. Его развитие провоцирует перегрузка легочного круга кровообращения. Типичными признаками является низкое давление, отсутствие хрипов над легкими и переполнение кровью шейных вен.
Рекомендуем прочитать статью о постинфарктном кардиосклерозе. Из нее вы узнаете о причинах и симптомах патологии, видах постинфарктного кардиосклероза, проведении диагностики, лечении и реабилитации.
А здесь подробнее о гипертрофии миокарда.
Для стабилизации гемодинамики вводят плазмозамещающие растворы и кардиотоники, нитраты использовать не рекомендуется. Течение болезни тяжелое при комбинированном инфаркте обоих желудочков.
Источник
