Инфаркт после пересадки почки
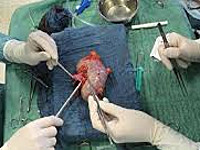

Осложнения трансплантации почки — это расстройства, этиологически связанные с пересадкой нефротрансплантата. В раннем периоде проявляются гипертермией, олигоанурией, артериальной гипертензией, болью в области трансплантата. Поздние осложнения длительно протекают бессимптомно, в последующем превалируют признаки почечной недостаточности и нарушений в работе других органов. Патология диагностируется с помощью исследований крови и мочи, УЗИ, УЗДГ, МРТ почек, пункционной биопсии. Для лечения применяют иммуносупрессоры, антибиотики, антиагреганты, антикоагулянты, проводят хирургическую ревизию раны, оперативные вмешательства на мочеточниках, нефротрансплантатэктомию.
Общие сведения
Выживаемость пациентов, перенесших трансплантацию почки, на протяжении первого послеоперационного года достигает 94-98%, однако развитие осложнений существенно влияет на функциональность пересаженного органа и качество жизни реципиентов. В раннем и позднем посттрансплантационном периоде могут возникать как урологические заболевания, так и повреждения других органов, способные спровоцировать гибель пациента.
По результатам наблюдений, 33,2% смертей после трансплантации почек вызваны кардиальными причинами, из них 11,3% — острым инфарктом миокарда, 17,8% — инфекционными заболеваниями, 11,9% — опухолевым процессом, 6,9% — нарушением мозгового кровообращения, 30,3% — другими факторами. В течение первых 12 месяцев после вмешательства отторгается от 6 до 12% нефротрансплантатов, что требует возобновления заместительной почечной терапии и проведения повторной пересадки. До 36% реципиентов переносят инфекционные заболевания мочевыделительных органов и оппортунистические инфекции.

Осложнения трансплантации почки
Причины
Несмотря на накопленный опыт и внедрение эффективных стандартов проведения операции, техническая сложность ее выполнения и использование аллотрансплантата повышают риск осложненного течения послеоперационного периода. Специалисты в сфере современной урологии, нефрологии и трансплантологии выделяют следующие группы причин, провоцирующих возникновение осложнений после нефротрансплантации:
- Возраст и состояние здоровья реципиента. Кроме абсолютных противопоказаний, при которых проведение трансплантации в большинстве случаев завершается неблагоприятным исходом, существуют относительные, существенно повышающие вероятность осложнений. В группу риска входят пациенты старше 65-70 лет, а также страдающие рядом сопутствующих заболеваний — активным гепатитом, циррозом печени, СКВ, васкулитом, гемолитико-уремическим синдромом, системными заболеваниями в активной фазе, сахарным диабетом, острыми инфекционными процессами, ХСН IIБ ст.
- Особенности трансплантируемой почки. Осложнения чаще возникают при AB0 и HLA-несовместимости тканей, пресенсибилизации реципиента. Приживление органа ухудшается при длительной (более 24 ч) холодовой ишемии почки, по результатам некоторых наблюдений этот фактор оказывается более значимым, чем гистосовместимость. Функциональность трупной почки зависит от причин смерти донора, электролитных нарушений, степени и длительности гипотонии, других особенностей агонального периода. На течение посттрансплантационного периода также влияет техника забора органа.
- Медицинские факторы. Исход трансплантации зависит от полноты предоперационного обследования реципиента и прижизненного донора, правильности оценки выявленных противопоказаний, проведения предтрансплантационной подготовки при обнаружении гистологической несовместимости тканей. На качество приживления почки оказывают влияние техническая точность пересадки, соблюдение требований асептики и антисептики, профилактика ишемического повреждения органа, качество наблюдения за пациентом, выбор оптимального режима иммуносупрессии (ИСТ).
- Иммунодефицит. Ряд постнефротрансплантационных осложнений связан с медикаментозным угнетением иммунитета реципиента. Назначение иммуносупрессивных препаратов — важное условие профилактики отторжения трансплантата. Однако на фоне иммунодефицита повышается вероятность возникновения ранних и отдаленных инфекционных заболеваний. Кроме того, иммуносупрессия является фактором риска онкогенеза. У части пациентов нарушения гуморального и клеточного иммунитета стимулируют возникновение аллергических и аутоиммунных реакций.
Патогенез
Механизм развития осложнений трансплантации почек зависит от этиологических факторов, спровоцировавших патологическое состояние. Зачастую в основе расстройства лежит иммунное или инфекционное воспаление. В первом случае наблюдается отторжение нефротрансплантата вследствие Т-клеточного ответа или гуморальной реакции типа антиген-антитело. При попадании в рану инфекционных агентов воспалительная деструкция тканей происходит под действием бактериальных эндо- и экзотоксинов.
Ситуация часто усугубляется ишемическими нарушениями, возникшими на фоне расстройств микроциркуляции, артериальной окклюзии, венозного тромбоза. Отдельную роль в патогенезе постнефротрансплантационных осложнений играет иммуносупрессия, снижающая или извращающая нормальную защитную реакцию организма на действие повреждающих факторов. В отдаленные сроки преобладают процессы склерозирования почечной паренхимы.
Классификация
Систематизация вариантов осложнений после трансплантации почки создана с учетом времени возникновения, причин, механизма развития и клинической симптоматики расстройства. Такой подход соответствует принципам своевременной диагностики и адекватной этиопатогенетической терапии постнефротрансплантационных нарушений. Осложнения при нефротрансплантации могут быть ранними, возникшими остро в ходе операции или в первые месяцы после пересадки, и поздними, с постепенным нарастанием симптомов. Различают следующие формы патологии:
- Отторжение почечного трансплантата. Применение современной иммуносупрессивной терапии позволило увеличить выживаемость пересаженной почки в течение года после вмешательства до 88-94% с последующим ухудшением показателя на 3-8% в год. Большинство случаев отторжения наблюдается в первые 3-4 посттрансплантационных месяца, связано с реакциями клеточного и гуморального иммунитета.
- Хирургические осложнения. Возникают в процессе трансплантации или раннем послеоперационном периоде. Обычно обусловлены нарушением техники операции, норм асептики, антисептики. Проявляются кровотечениями разной интенсивности вплоть до геморрагического шока, стенозом почечных артерий, тромбозом сосудов пересаженной почки, развитием раневой инфекции, образованием лимфоцеле.
- Урологические осложнения. Наибольшему риску поражения подвержен мочеточник. При его повреждении из-за несоблюдения техники трансплантации возможно развитие полного некроза, обтурации уретерального просвета, обструкции извне швом или лигатурой, точечного некроза с формированием уриномы. В части случаев наблюдается несостоятельность созданного неоуретероцистоанастомоза.
- Сопутствующее поражение других органов. Пересадка почки и назначение иммуносупрессорной терапии могут провоцировать активацию бактериальных, вирусных и грибковых инфекций, желудочно-кишечные кровотечения, нарушения кальциевого обмена, вторичный сахарный диабет, усиление атеросклеротических процессов. У реципиентов возрастает риск образования злокачественных неоплазий.
Симптомы
Ранние острые нарушения обычно отличаются бурной клинической картиной. Вскоре после трансплантации у пациента возникает ярко выраженный интоксикационный синдром с высокой температурой, ознобом, суставными и мышечными болями, тошнотой, рвотой, кожным зудом, резкой слабостью. При внутреннем кровотечении наблюдается головокружение, бледность кожных покровов, возможна потеря сознания.
У большинства реципиентов о появлении осложнений свидетельствует значительное уменьшение мочеотделения вплоть до его полного прекращения в сочетании с высоким артериальным давлением. В области трансплантированной почки может пальпироваться болезненное уплотнение. Распространенным признаком инфекционного воспаления является наличие обильного раневого отделяемого. При вовлечении в воспалительный процесс брюшины и развитии перитонита возникает резкая боль в брюшной полости, живот становится напряженным, доскообразным, отмечается учащение пульса, резкое падение АД, часто отсутствует стул.
Проявлением поздних осложнений обычно становится прогрессирующее снижение фильтрационной способности почек. Клиническая симптоматика длительное время отсутствует. В последующем пациент начинает предъявлять жалобы на быструю утомляемость, снижение работоспособности. Уменьшается суточный диурез. Утром на лице преимущественно в области век появляются отеки, которые по мере развития почечной недостаточности сохраняются в течение дня и распространяются на другие части тела. Часто повышается артериальное давление.
Возникают и нарастают симптомы уремии — заторможенность, апатичность, бледность и сероватый оттенок кожи, интенсивный кожный зуд, жажда, нарушения сна, низкая температура тела, отсутствие аппетита, тошнота, рвота, диарея. При сочетанном поражении других органов и систем отмечается соответствующая симптоматика. Из-за угнетения иммунитета реципиенты часто болеют ОРВИ, у них развиваются тяжелые длительные бронхиты, пневмонии. Возможны различные формы пиодермий.
Нарушение всасывания кальция приводит к остеопорозу, гиперплазии паращитовидных желез. Из-за недостаточного синтеза эритропоэтинов часто формируется анемия. У пациентов, длительно принимающих иммуносупрессоры, могут диагностироваться онкологические заболевания. При этом преобладают новообразования предположительно вирусного происхождения — плоскоклеточная (сквамозная) и базальноклеточная карциномы, лимфопролиферативная болезнь (преимущественно В-клеточная неходжкинская лимфома), аногенитальные неоплазии, в том числе рак шейки матки, саркома Капоши.
Диагностика
Диагностический поиск при подозрении на осложнение трансплантации почки направлен на уточнение характера расстройства, оценку жизнеспособности и функциональной состоятельности почечного трансплантата, выявление критических органных и метаболических нарушений, угрожающих жизни реципиента. Наиболее информативными методами обследования являются:
- Общий анализ крови. Вероятное развитие острых осложнений подтверждается значительным повышением уровня лейкоцитов, падением содержания тромбоцитов, ускорением СОЭ. В отдаленном периоде часто наблюдается снижение концентрации эритроцитов, гемоглобина, на фоне иммуносупрессии возможно возникновение лейкопении.
- УЗИ почечного трансплантата. Эхография почки является безопасным скрининговым методом, позволяющим выявить изменение размеров пересаженного органа, деструкцию паренхимы, наличие патологических изменений в паранефральном пространстве. Исследование дополняют УЗДГ почечных сосудов для комплексной оценки состояния кровотока.
- Биохимический анализ крови. О нарушении фильтрационной функции клубочков свидетельствует нарастание уровней креатинина, остаточного азота, мочевины, калия. Поражение гломерулярного аппарата подтверждается данными пробы Реберга, нефрологического комплекса. Характерен высокий уровень ЛДГ, С-реактивного белка.
В зависимости от типа осложнения в общем анализе мочи может обнаруживаться повышение или снижение удельной плотности, наличие эритроцитов, лейкоцитов, цилиндров, бактерий. Для исключения отторжения нефротрансплантата рекомендовано проведение расширенного комплексного иммунологического исследования, пункционной биопсии с последующим гистологическим анализом полученного материала. Исследования с введением рентгеновского контраста (экскреторная урография, КТ, МСКТ почек) производятся с осторожностью из-за возможного усугубления клинической ситуации за счет развития контраст-индуцированной нефропатии.
В качестве дополнительных методов может назначаться МРТ для выявления возможных структурных нарушений в тканях трансплантата и нефросцинтиграфия, позволяющая уточнить функциональность пересаженной почки. Для мониторинга состояния пациента в раннем посттрансплантационном периоде оценивают волемический статус (гемогидробаланс, уровень ЦВД), электролитное состояние (уровни калия, натрия, кислотно-щелочного равновесия), коагулограмму, обеспечивают контроль диуреза, суточное мониторирование АД, регулярно выполняют ЭКГ.
Дифференциальную диагностику обычно проводят между различными видами осложнений. При поздних урологических последствиях трансплантации исключают развитие возвратного гломерулонефрита, рецидивирующей волчаночной нефропатии, пиелонефрита, гидронефроза. По назначению врача-нефролога или уролога пациента консультирует трансплантолог, анестезиолог-реаниматолог, абдоминальный хирург, инфекционист, ревматолог, иммунолог, онколог.
Лечение осложнений трансплантации почки
Основными врачебными задачами являются скорейшая коррекция возникших расстройств и поддержание основных жизненных функций реципиента. При отсутствии острых хирургических осложнений лечение обычно представлено комплексной медикаментозной терапией. С учетом выявленных нарушений пациентам, перенесшим трансплантацию почки, назначаются:
- Коррекция иммуносупрессорной терапии. Применение пульс-методов, изменение дозировки ингибиторов кальциневрина, антиметаболитов, глюкокортикоидов, ингибиторов интерлейкинов, биологических антилимфоцитарных агентов, замена одних препаратов другими зачастую позволяет купировать эпизод отторжения. Коррекция назначений также может потребоваться при связи осложнений с принимаемыми иммунодепрессантами.
- Лечение ишемии пересаженной почки. При возникновении сосудистых и тромботических нарушений используются дезагреганты, антикоагулянты, антигипоксанты, цитопротекторы, синтетические простагландины. С их помощью удается эффективно улучшить почечный кровоток, микроциркуляцию, перфузию тканей. Для увеличения кислородной емкости крови может назначаться гипербарическая оксигенация.
- Антибактериальные препараты. Показанием к проведению активной антибиотикотерапии служит наличие инфекционно-воспалительных осложнений. Предпочтительны противобактериальные средства с минимальным риском нефротоксического эффекта — хинолоны, комбинации диаминопиримидинов с синтетическими сульфаниламидами. При лечении оппортунистических инфекций учитывается чувствительность микроорганизмов.
Инфузионная терапия под контролем диуреза проводится при возникновении острых, угрожающих жизни состояний, метаболических расстройств. С учетом клинической картины реципиенту почки могут вливаться коллоидные и кристаллоидные растворы, отдельные электролиты, цельная кровь и ее компоненты. При нарастании признаков почечной недостаточности возобновляется заместительная терапия (гемодиализ, перитонеальный диализ, гемофильтрация, гемодиафильтрация). Лечение заболеваний, спровоцированных трансплантацией почки, осуществляется согласно протоколам для соответствующей патологии.
Оперативные методы лечения требуются при выявлении хирургических осложнений, деструкции мочеточника или почечного трансплантата. Объем вмешательств зависит от особенностей осложнения. Может выполняться ревизия и дренирование раны, ушивание поврежденных сосудов, лапароскопическая марсупиализация лимфоцеле. При повреждении мочеточника возможно проведение эндоскопического рассечения уретероцеле, уретеропластики, уретерокутанеостомии, наложение неоуретероцистоанастомоза. Необратимая деструкция трансплантированной почки служит показанием для нефротрансплантатэктомии с последующим назначением ЗПТ и возможной повторной пересадкой органа.
Прогноз и профилактика
Возникновение осложнений ощутимо ухудшает показатели выживаемости пациентов, однако своевременное выявление и грамотная коррекция расстройств делают прогноз более благоприятным. Профилактика возможных осложнений начинается с комплексного обследования больного перед операцией для определения всех абсолютных и относительных противопоказаний, оценки гистосовместимости с донором. При предстоящей AB0-несовместимой трансплантации требуется проведение предоперационной десенсибилизации. По показаниям на предтрансплантационном этапе может назначаться превентивная антибиотикотерапия.
С учетом вероятной компрометации заживления раны на фоне иммуносупрессивной терапии важна прецизионная хирургическая техника, повышенное внимание к деталям, строгое соблюдение правил асептики, тщательный гемостаз. После трансплантации ключевую роль играет правильный выбор индукционной и поддерживающей ИСТ, послеоперационный мониторинг состояния реципиента.
Источник
В этой статье приводятся конкретные рекомендации для реципиентов с пересаженной почкой, которые способствуют здоровому образу жизни и уменьшают риск повреждения новых органов.
1. Медицинская идентификация.
Рекомендуется, чтобы любой реципиент трансплантата органа все время носил медицинский идентификационный браслет (указать иммунокомпрометированный статус).
2. Принимать лекарства по назначению.
Пациентам, получившим пересадку почки, необходимо регулярно принимать определенные лекарства, чтобы гарантировать, что их новая почка работает правильно. Хотя некоторые лекарства нужно принимать на неопределенный срок, другие могут потребоваться только в течение определенного периода времени.
Эти препараты включают:
– Иммунодепрессанты (препараты против отторжения).
– Антибиотики / противовирусные препараты.
– Симптоматические препараты.
Симптоматические препараты используются для снижения общих побочных эффектов после трансплантации почки, в том числе:
- Пищевые нарушения.
- Боль.
- Понос.
- Язва желудка.
- Запор.
Пациентам также настоятельно рекомендуется всегда консультироваться со своим специалистом по трансплантации о приеме любых новых препаратов – в том числе безрецептурных или травяных средств, так как многие лекарства могут взаимодействовать с иммунодепрессантами.
3. Курение после трансплантации.
Настоятельно рекомендуется, чтобы пациенты после пересадки почки, которые ранее курили, бросали эту привычку – как можно скорее. В целом, сигареты связаны со значительным увеличением риска заболевания сердца, рака и болезней легких. Пациенты, которые продолжали курить после приема пересадки почки, в 2 раза чаще страдают от почечной недостаточности по сравнению с теми, кто не курят.
4. Избегайте употребления алкоголя.
Пить чрезмерно может быть опасным для реципиентов почки, поскольку это повышает кровяное давление. Кроме того, алкоголь содержит большое количество калорий, что может привести к тому, что пациенты набирают вес, если они пьют на регулярной основе.
5. Нужна ли диета?
Получателям новой почки рекомендуется употреблять в целом здоровую диету, которая включает по крайней мере 5 порций фруктов и овощей ежедневно. Кроме того, рекомендуется, чтобы основная часть здорового питания пациента включала крахмалистые продукты, такие как картофель, хлеб, рис и макароны.
Важное значение имеет также потребление некоторых молочных продуктов, мяса, рыбы, яиц, бобов и других немолочных источников белка. Жиры и сахара следует принимать в умеренных количествах, тогда как соли следует избегать как можно больше, так как соленая пища может повышать кровяное давление.
6. Потеря веса и физические нагрузки.
После того, как пациент оправился от операции, рекомендуется регулярная физическая активность. Для взрослых идеальная продолжительность как минимум 150 минут (2 часа 30 минут) физической или аэробной активности средней интенсивности.
Умеренно интенсивная деятельность должна включать любые виды упражнений, которые увеличивают сердечный ритм и частоту дыхания, а также заставляют потеть человека. Некоторые примеры этого вида упражнений включают в себя бег трусцой, плавание, быструю ходьбу, теннис и др.
Пациентам с пересаженной почкой, имеющие избыточный вес или ожирение, настоятельно рекомендуется включать в их жизнь как регулярные физические упражнения, так и здоровую и контролируемую калорийностью диету.
7. Как избежать инфекции?
Пациенты, принимающие иммунодепрессанты, иммунокомпрометированы (снижен иммунитет) и поэтому подвергаются более высокому риску заражения инфекциями по сравнению с здоровыми людьми.
Чтобы предотвратить инфекции, следует поддерживать хорошую личную гигиену, такую как обычное мытье рук перед едой и после нахождения в туалете. Кроме того, следует избегать контакта с людьми с инфекциями, такими как грипп или ветряная оспа.
Следует избегать порезов и ссадин кожи, чтобы избежать потенциальных инфекций.
8. Сексуальная активность.
Полового акта следует избегать до тех пор, пока брюшной разрез раны от операции по пересадке не будет полностью излечен, что может занять от 4 до 6 недель.
Также важно признать, что либидо пациента также может быть затронуто после трансплантации почки. Например, почечная недостаточность может вызвать импотенцию у мужчин, а также нерегулярные менструальные циклы у женщин.
Поскольку получатели пересадки почки должны часто принимать препараты артериального давления после операции, эти препараты могут влиять на сексуальную функцию. Некоторые эффекты этих препаратов включают сонливость, усталость, снижение сексуального влечения, нарушения менструального цикла и / или снижение вагинальный выделений.
9. Беременность после пересадки почки.
Рекомендуется, чтобы женщины, пережившие трансплантацию почек, не забеременели, по крайней мере, в течение одного года после операции.
Поскольку пересадка почки несет множество рисков как для здоровья матери, так и для плода, женщина, планирующая забеременеть в будущем, должна обсудить эти риски со своим клиницистом.
10. Вакцинация.
Вакцины против инфекций необходимы. Однако некоторые вакцины, содержащие живые вирусы, нельзя вводить. Например, как вакцина против эпидемического паротита, кори и краснухи (MMR).
Понравился материал, будем признательны, если:
– Поставите оценку.
– Подпишитесь на наш канал.
Будьте здоровы!
Источник
