Инфаркт переднебоковой стенки левого желудочка
Заболевания сердечно-сосудистой системы в XXI веке занимают лидирующую позицию среди причин смерти населения. Инфаркт передней стенки левого желудочка — самый встречаемый вариант локализации повреждения. Он ежегодно инвалидизирует миллионы людей и при отсутствии своевременного лечения может закончиться летальным исходом. Но нужно ли паниковать? Обсудим этот вопрос ниже.
Причины, факторы риска и механизм развития
Для начала постараюсь вкратце изложить суть проблемы. Острый инфаркт миокарда – один из вариантов ишемической болезни сердца (ИБС). Основой патологии остается критическое несоответствие потребности сердечной мышцы в кислороде и питательных веществах. Проще говоря, отдельные участки миокарда попросту не снабжаются кровью, что ведет к гибели сначала изолированных клеток (кардиомиоцитов), а потом уже целых зон мышечной ткани.
Мои пациенты часто спрашивают меня о том, что же может такого произойти, чтоб сосуд, который питает сердце кровью, закрылся. В 70-80% случаев основой проблемы является атеросклероз. Болезнь сопровождается отложением жиров на поверхности сосудистой стенки и воспалением клеток ее внутреннего слоя. С течением времени эти элементы образуют бугорок, после чего происходит сужение просвета артерии. Результатом может стать их разрыв бляшки с образованием тромба и полной закупоркой сосуда. Острый инфаркт миокарда передней стенки левого желудочка встречается в моей практике чаще остальных форм. Это обусловлено анатомическими особенностями кровоснабжения сердца.
Согласно современным взглядам кардиологов на причины развития инфаркта миокарда, стоит выделить следующие ключевые факторы, способствующие прогрессированию патологии:
- Неправильное питание. Я имею в виду чрезмерное употребление продуктов, богатых быстрыми углеводами и жирами (фаст-фуд, различные сладости, энергетические напитки, алкоголь).
- Ожирение. Избыточная масса тела свидетельствует об активном процессе отложения жиров в стенке сосудов. Определить свой индекс массы тела можно перейдя по ссылке.
- Курение. Никотин способствует дополнительному спазму коронарных артерий.
- Гиподинамия. Чем меньше вы двигаетесь, тем выше шанс развития ожирения с дальнейшим прогрессированием атеросклероза.
- Повышенное артериальное давление (АД). Шанс развития переднего, бокового или нижнего инфаркта миокарда у гипертоников выше, чем у пациентов с нормальным АД.
- Стресс. Эмоциональное перенапряжение ведет к спазму сосудов, что на фоне наличия бляшек повышает риск их разрыва с развитием острого тромбоза и закупорки артерии.
- Возраст, пол. Мужчины после 50 занимают лидирующее место среди пациентов с инфарктами разной локализации.
Генетическая предрасположенность также играет определенную роль в развитии болезни. При наличии близких родственников, перенесших или умерших от инфаркта, стоит более внимательно относиться к факторам риска и чаще посещать врача.

Симптомы
Инфаркт передней стенки сердца (также, как и другой локализации) сопровождается возникновением характерных клинических признаков, которые позволяют сразу же заподозрить болезнь.
Типичные признаки
При беседе с пациентами, страдающими от гипертензии или других сердечных болезней, я всегда обращаю внимание на признаки, которые могут свидетельствовать о начале развития острого инфаркта передней стенки левого желудочка:
- Жгучая, давящая боль в области сердца. Многие мои пациенты описывали симптом, как «сжатие в тисках» или «слон наступил на грудь». Особенностью инфаркта является иррадиация (распространение) боли на левую руку, шею, челюсть или под лопатку.
- Длительность приступа может превышать 30 минут.
- Неэффективность применяемых таблеток. Мои пациенты всегда хранят дома антигипертензивные лекарства, «Нитроглицерин» и «Валидол». При инфаркте указанные препараты не принесут облегчения.
В большинстве мои больные четко могут указать момент возникновения боли. Приступ часто оказывается связанным со стрессовой ситуацией или чрезмерной физической нагрузкой. Однако в моей практике неоднократно были и такие пациенты, у которых инфаркт развился при отсутствии каких-либо провоцирующих факторов.
Атипичные проявления
Описанная выше клиническая картина остается классической. Она характерна преимущественно для переднего инфаркта. Тем не менее, разрыв бляшки с тромбозом может возникать и в артериях, которые снабжают кровью другие отделы сердца.
При инфаркте миокарда нижней стенки левого желудочка на первый план выходят следующие атипичные признаки:
- Тошнота, рвота. Мне один больной рассказывал, как он плотно поел и у него резко начал нарастать дискомфорт в животе. До момента обращения за помощью он выпил 4 таблетки препаратов для улучшения пищеварения. Бригада «скорой помощи» диагностировала нижний инфаркт.
- Изолированная одышка с тенденцией к нарастанию интенсивности симптома. В данном случае речь идет об астматической «маске» болезни.
- Слабость с эпизодами головокружения. Сознание пациенты теряют крайне редко.
- Безболевая форма ишемии. Относительно редкий вариант развития болезни. Пациент может отмечать исключительно слабость и желание отдохнуть.
Я всегда говорю своим больным, что при возникновении хотя бы одного из описанных выше симптомов стоит обратиться к специалисту. Пропустить инфаркт, который развивается в нижней стенке левого желудочка, довольно просто. Однако лечить его после потери драгоценного времени нелегко.
Диагностика
Нижний, задний или передний инфаркт миокарда диагностируется одинаково. Сначала я всегда собираю анамнез болезни и оцениваю жалобы пациента. Чаще всего одной боли в груди достаточно для возникновения соответствующих подозрений.
Для подтверждения догадки я пользуюсь вспомогательными инструментальными и лабораторными обследованиями.
Инструментальные методы
Основа диагностики любого инфаркта миокарда – это ЭКГ. Переоценить значение электрокардиограммы при ИБС невозможно. Методика позволяет на бумаге или экране увидеть малейшие отклонения в электрической функции сердца, которые всегда возникают при нарушении снабжения отдельных участков миокарда кровью.
Возможные изменения на пленке:
- элевация (подъем) или депрессия (проседание) сегмента ST относительно изолинии;
- инверсия (смена полярности на противоположную) зубца T;
- формирование глубокого и широкого (патологического) зубца Q.
Существуют косвенные признаки на ЭКГ, которые могут указывать на передний инфаркт или поражения другой стенки левого желудочка.
Для уточнения локализации и степени повреждения сердечной мышцы я всегда дополнительно назначаю следующие исследования:
- Ангиография коронарных сосудов. После введения в венечные артерии контраста я на экране монитора вижу место закупорки, что позволяет быстро провести восстановление проходимости сосуда методом стентирования.
- Эхокардиография (Эхо-КГ). Ультразвуковое исследование сердца позволяет увидеть снижение или полное отсутствие сокращений пораженного участка миокарда (гипо- или акинезия).
В 98% случаев описанных выше инструментальных методик хватает для постановки окончательного диагноза.
Лабораторные методы
Лабораторные тесты являются отличными помощниками на раннем этапе верификации заболевания. Наиболее достоверным остается анализ крови на тропонин I. Последний являет собой белок, содержащийся в кардиомиоцитах. При гибели клеток миокарда тропонин попадет в кровь, где его можно зафиксировать. Подробнее о том, как его делают, читайте в статье по ссылке.
Дополнительные лабораторные тесты:
- Общий анализ крови. При инфаркте может возрастать количество лейкоцитов, увеличиваться скорость осаждения эритроцитов (СОЭ).
- Биохимический анализ крови. Может возрастать количество C-реактивного пептида, АсАТ, АлАТ.
- Коагулограмма. Анализ демонстрирует функцию свертываемости крови. У инфарктных больных она часто выражена слишком сильно.
Среди лабораторных тестов я, как и превалирующее большинство кардиологов, в первую очередь делаю анализ на тропонин. Другие тесты носят второстепенный характер.
Последствия и возможные осложнения
Прогноз для больного с инфарктом всегда зависит от своевременного обращения к врачу. При оказании квалифицированной помощи пациенту в течение первых 2 часов после начала приступа вполне вероятно предотвращение развитие некроза сердечной мышцы. Подобный прогноз доступен благодаря проведению быстрого тромболизиса и стентирования. Однако люди нередко терпят боль, надеются, что «само пройдет», тем самым теряя драгоценные минуты и увеличивая площадь поражения.
Наиболее частые осложнения болезни, с которыми я часто встречаюсь:
- Ухудшение сократительной функции сердца с развитием недостаточности.
- Различного рода нарушения ритма и проводимости.
- Хроническая аневризма сердца. Из-за истончения пораженного миокарда в стенке формируется выпячивание, в котором могут образовываться тромбы.
Наиболее тяжелым последствием инфаркта остается летальный исход. Однако при условии адекватной терапии и удачного стечения обстоятельств больные могут прекрасно жить десятилетиями даже после перенесенного сердечного удара. О том, какие медикаменты и как долго нужно принимать после выписки с больницы, можно прочесть тут.
Совет специалиста
Мои советы больным достаточно просты:
- бросить курить;
- меньше нервничать по пустякам;
- рационализировать питание: отказываться от любимых блюд не нужно, главное – умеренность;
- регулярно проходить профилактические медицинские осмотры;
- больше двигаться и заниматься посильной физкультурой.
Полностью обезопасить себя от инфаркта практически невозможно. Однако благодаря базовым моментам, указанным выше, можно не только улучшить самочувствие, но и предотвратить прогрессирование более двух десятков внутренних болезней.
Клинический случай
К нам в клинику поступил мужчина 49 лет с выраженной давящей болью за грудиной, которая отдавала в левую руку. Пациент связывает симптомы со стрессом из-за ссоры с женой. От момента появления признака до обращения за помощью прошло 2 часа. На кардиограмме элевация сегмента ST в V1-V4 и формирование патологического зубца Q в I, aVL, V1-V4. При проведении прикроватного Эхо-КГ зон гипокинезии не выявлено. Анализ на тропонин положительный. АД – 130/90 мм рт. ст.
Больной направлен на ургентную коронарную ангиографию. Была обнаружена тотальная окклюзия передней нисходящей ветви левой коронарной артерии. Проведено стентирование с постановкой металлического стента. В итоге установлен диагноз: передне-перегородочный инфаркт миокарда. На третьи сутки после стентирования и приема соответствующей медикаментозной терапии пациент отмечает практически полную нормализацию состояния.
Источник
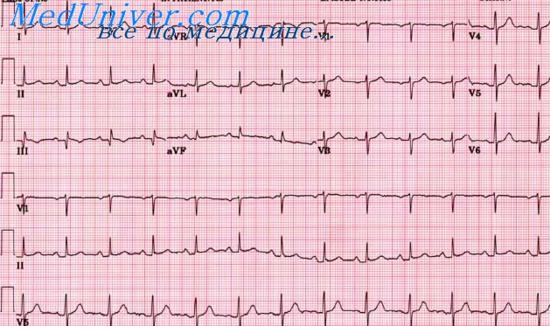
Переднебоковой инфаркт миокарда. ЭКГ при переднебоковом инфаркте миокардаНа ЭКГ регистрируется увеличенный зубец Q в отведениях I,aVL,V4,V5,V6. В этих же отведениях отмечается смещение сегмента RS – Т вниз (или вверх) от изолинии и отрицательный коронарный зубец Т. Векторный анализ. Отклонение Aqrs вниз, конечных векторов QRS вправо (SI и rIII) и уширение комплекса QRS указывают на наличие неполной блокады левой задней ветви пучка Гиса. Увеличение зубца Q в отведениях I,aVL,V4 – V6 связано с преобладанием начальной ЭДС задней и перегородочной области левого желудочка, ориентированной вправо и несколько назад, вследствие выключения ЭДС переднебоковых отделов левого желудочка из-за их некроза. Наличие неглубоких отрицательных зубцов Tl,aVL,V5,V6 указывает на подострую или рубцовую стадию инфаркта (конец подострой стадии). Уширение зубца Р, вероятно, связано с замедлением внутрипредсердной проводимости. Его двугорбый вид с увеличением левопредсердной (второй) части указывает на перегрузку левого предсердия. Заключение. Замедление предсердно-желудочковой и внутрипредсердной проводимости. Неполная блокада левой задней ветви пучка Гиса. Инфаркт миокарда переднебоковой стенки левого желудочка в подострой стадии. Перегрузка левого предсердия.
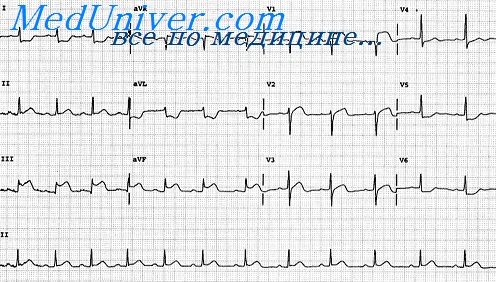
Больной С, 53 лет. Клинический диагноз: ИБС, переднеперегородочный инфаркт миокарда 28/IV 1974 г., хроническая коронарная недостаточность. На ЭКГ 22/IV (до развития инфаркта миокарда): ритм синусовый правильный, 50 в 1 мин. Р – Q = 0,20 сек. Р = 0,12 сек. QRS = 0,09 сек. Q-T =0,41 сек. RI>rII<SII<SIII (глубокий). AQRS = – 33°. Комплекс QRS, типа qR. Комплекс QRSIII,V1-V4 типа rS. QRSV5,V6 типа RS. Переходная зона смещена влево. Сегмент RS – TV1-V4 слегка приподнят. Зубец TaVL сглажен. Зубец P1 двухфазный (+ -) с увеличенной второй фазой. Заключение. Синусовая брадикардия. Блокада левой передней ветви пучка Гиса. Гипертрофия левого предсердия. Векторный анализ. Исчезновение RV1-V2 и снижение RV3 связаны с отклонением начального вектора QRS назад и влево к отрицательному полюсу отведений V1 – V3, что указывает на развитие крупноочагового инфаркта в переднеперегородочной области и выпадение из суммарной ЭДС сердца направленных вперед ЭДС этой области. Снижение R1,V4,V5 указывает на распространение некроза на переднюю стенку и верхушку левого желудочка. Смещение вверх сегмента RS – TV1-V4 указывает на острую фазу переднего инфаркта. Отрицательный зубец TV2 обусловлен уменьшением ЭДС в период угасания возбуждения в переднеперегородочной области и передней стенке левого желудочка вследствие развития трифокального воспаления. Это привело к отклонению вектора Т назад. Описанные изменения произошли на фоне увеличения отклонения электрической оси сердца и переходной зоны влево, вероятно, вследствие увеличения блокады левой передней ветви пучка Гиса. Заключение. Инфаркт миокарда переднеперегородочной области и передней стенки (в области верхушки) левого желудочка, острая стадия. Блокада ЛПВ пучка Гиса. ГЛП. Учебное видео ЭКГ при инфаркте миокарда
– Также рекомендуем “Пример переднебокового инфаркта. Течение переднебокового инфаркта миокарда” Оглавление темы “ЭКГ при инфаркте миокарда”: |
Источник
Инфаркты передней стенки левого желудочка. Переднебоковой инфаркт на ЭКГ
Инфаркты передней стенки левого желудочка. При обширном переднем инфаркте в связи с отсутствием электродвижущей силы некротизированных передней и переднебоковой стенок левого желудочка и переднего отдела межжелудочковой перегородки векторы электродвижущей силы возбуждения (QRS) направлены в сторону, противоположную очагу некроза, то есть назад несколько вправо.
Во фронтальной плоскости они отклонены вправо, вследствие чего на ЭКГ в отведениях I и aVL регистрируется и широкий зубец Q и небольшой зубец Р. В этих отведениях отмечаются значительное смещение сегмента S—Т вверх от изолинии и коронарный отрицательный зубец Т. В острой стадии могут быть кратковременно коронарный положительный зубец ТIII, aVF, aVR и смещенный вниз сегмент S—ТIII, aVF, aVR. В горизонтальной плоскости векторы QRS отклонены назад и слегка вправо, вследствии чего на ЭКГ в грудных отведениях регистрируются глубокие зубцы Qv1-6 или невысокие зубцы R v,-е. Сегмент S—Т смещен вверх от изолинии, определяются отрицательные коронарные зубцы Т.
Переднебоковой инфаркт. Векторы электродвижущей силы сердца в продолжении первой половины QRS отклоняются вправо и назад, так как очаг некроза расположен в переднем отделе боковой стенки левого желудочка. На ЭКГ — увеличенный зубец Q в отведениях I, aVL, V4-6. В этих же отведениях отмечаются смещение сегмента S—Т вверх от изолинии и отрицательный коронарный зубец Т.
Переднеперегородочный инфаркт. Очаг некроза расположен в правой части передней стенки левого желудочка и в переднем отделе межжелудочковой перегородки, которая также является правой стенкой левого желудочка. Вследствие этого векторы электродвижущей силы возбуждения сердца отклоняются назад и влево, что обусловливает характерные для инфаркта изменения на ЭКГ только в правых грудных отведениях.

Обычно в этих отведениях регистрируются глубокий и широкий зубец QV1-3(QS или QR), смещение сегмента S—Т вверх от изолинии и отрицательный коронарный зубец Т. Иногда в отведениях I и V4 в острой и подострой стадиях также определяется отрицательный зубец Т, так как область ишемии обширнее некротической зоны. В рубцовой стадии и нередко в острой и подострой стадиях в стандартных отведениях и V4 изменений, указывающих на инфаркт, не обнаруживается.
Верхушечный инфаркт. Очаг инфаркта располагается преимущественно в передненижнеи части левого желудочка, поэтому патологические векторы, образующие увеличенный зубец Q, отклоняются назад и вверх и слегка направо. На ЭКГ — в отведении V4 (обычно и в V3 и V5) регистрируются увеличенный зубец Q, приподнятый сегмент S—Т и отрицательный зубец Т. Иногда отрицательный зубец Т обнаруживается и в отведениях III, aVF.
Высокий передний инфаркт ведет к отклонению патологических суммарных векторов вниз и лишь слегка назад, так как противолежащая неповрежденная заднедиафрагмальная стенка левого желудочка располагается преимущественно внизу сердца, а не сзади. Оси грудных отведений V2, V3, V4, V5, в которых обычно отражаются изменения на ЭКГ при передних инфарктах, отрицательной своей половиной направлены вверх и вниз. Вследствие этого проекции патологических векторов на оси этих отведений вначале будут направлены к плюсу и дадут зубец Р.
Однако, этот зубец будет снижен и расщеплен, так как векторы вскоре отклоняются назад к минусу V2-4. Таким образом, при высоком переднем инфаркте в грудных отведениях патологический зубец Q не определяется. Такая же нивелировка возможна и в отношении зубца Т. В части случаев высоких передних инфарктов регистрируются отрицательные зубцы Т или регресс зубца R с расщеплением его в одном-двух грудных отведениях. Патологические изменения могут быть в отведении aVL. Эти изменения на ЭКГ дают некоторое представление о процессе. Для уточнения диагноза необходимо снять грудные отведения на 2 ребра выше общепринятого уровня — отведения V1-6.
Учебное видео ЭКГ при инфаркте миокарда
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
– Также рекомендуем “Высокий переднебоковой инфаркт. Инфаркты задней стенки левого желудочка на ЭКГ”
Оглавление темы “ЭКГ при инфаркте миокарда”:
1. Признаки предынфарктного состояния на ЭКГ. Инфаркт миокарда
2. Зубцы R и Q при инфаркте миокарда. Проявления инфаркта миокарда на ЭКГ
3. Сегмент S—Т при инфаркте миокарда. Причины смещения сегмента S-T на ЭКГ
4. Субэндокардиальное повреждение и ишемия миокарда. Признаки распространенного инфаркта миокарда на ЭКГ
5. Изменения ЭКГ при инфаркте миокарда. ЭКГ при острой фазе инфаркта миокарда
6. Подострая стадия инфаркта миокарда. Остаточные явления инфаркта миокарда на ЭКГ
7. Инфаркты передней стенки левого желудочка. Переднебоковой инфаркт на ЭКГ
8. Высокий переднебоковой инфаркт. Инфаркты задней стенки левого желудочка на ЭКГ
9. Высокий заднебоковой инфаркт. Глубокий перегородочный инфаркт на ЭКГ
10. Мелкоочаговый интрамуральный инфаркт миокарда. Инфаркт правого желудочка на ЭКГ
Источник