Инфаркт миокарда варианты течения
Клинические варианты инфаркта миокарда. Клиника инфаркта миокарда.Ангинозный (болевой) вариант инфаркта миокарда является наиболее распространенным (типичным) вариантом острого инфаркта миокарда. Его частота колеблется от 76% при повторном и до 95% при первичном ИМ. Клиническая картина инфаркта миокарда при этом варианте складывается из тяжелого приступа грудной жабы, отличающегося большой интенсивностью и длительностью (более 20 мин.) болей, с трудом поддающийся лечебным мероприятиям. Боли обычно локализуются за грудиной, чаще сверху, иногда внизу в подложечной области, иногда несколько слева от грудины на уровне II—III ребра («на северо-востоке» по Венкебаху) и редко справа от грудины. Бытует выражение: об инфаркте миокарда нужно думать при локализации болей «от кончика носа до пупка». Боль иррадиирует по всем направлениям, преимущественно влево, иногда вправо и влево и очень редко только вправо. Чаще боли отдают в руки и плечо, иногда в шею, лопатки, спину, в отдельных случаях – в область живота и нижних конечностей. Нитроглицерин редко приносит облегчение. Характер болей самый разнообразный – боли бывают жгучими, сверлящими, давящими, тянущими и т.д. У многих больных грудной жабой за несколько дней до возникновения ИМ усиливаются явления коронарной недостаточности, болевые приступы начинают возникать чаще при менее значительной нагрузке, продолжаются дольше, труднее купируются. Больных нередко беспокоит чувство тревоги, страх приближающейся смерти; они стонут, меняют положение в поисках облегчения болей. До 5% больных ИМ могут находиться (при выраженном болевом синдроме) в состоянии соматического психоза. Из других симптомов можно выделить одышку, тошноту и слабость (обычно сопровождается потливостью), но эти симптомы встречаются менее постоянно, чем боль. Нужно помнить, что эквивалентом стенокардических болей являются состояние дискомфорта в грудной клетке, стеснения в груди, прежде всего у лиц с пониженной чувствительностью к висцеральной боли (женский пол, при выраженном склерозе сосудов головного мозга, больные сахарным диабетом, лица пожилого возраста, лица злоупотребляющие алкоголем).
Астматический вариант инфаркта миокардаВ 5-10% случаев первым клиническим проявлением инфаркта миокарда и его ведущим симптомом является одышка. Одышка связана с острой недостаточностью левого желудочка и развитием отека легких. Этот вариант чаще наблюдается при обширных инфарктах миокарда, нередко повторных, особенно если повторный инфаркт миокарда развивается вскоре после перенесенного. В половине случаев удушье может сочетаться с загрудинными болями. Этому варианту ИМ более подвержены женщины в возрасте от 50 до 61 года и мужчины пожилого и старческого возраста. Приступу удушья вначале может предшествовать беспокойство. Удушье нередко развивается среди ночи и заставляет больного проснуться, встать и подойти к окну для того, чтобы вдохнуть свежий воздух. Больные могут испытывать страх смерти, у многих отмечается похолодание конечностей, учащение пульса, резкая слабость. Гастралгический вариант инфаркта миокардаГастралгический вариант (абдоминальная форма) начала инфаркта миокарда наблюдается у 2-3% больных и характеризуется появлением болевого приступа обычно в верхней части живота. Боли могут локализоваться в правом подреберье, в области пупка, а также в правой подвздошной области; нередко они начинаются «кинжальным ударом» и ощущаются во всем животе. Иногда боли иррадиируют вверх – в область грудины, сердца, в правую лопатку. Одновременно у больных возникают диспепсические жалобы: отрыжка воздухом, икота, тошнота, многократная рвота, вздутие живота. Это заставляет думать о печеночной колике, перфоративной язве желудка, об остром панкреатите и других формах абдоминальной катастрофы. Сходство усугубляется коллапсом. Механизм возникновения боли в животе при инфаркте миокарда объясняется общностью иннервации грудной клетки, брюшной полости и стенки живота, а также раздражением симпатических, блуждающих нервов при патологических состояниях органов грудной клетки. Таким образом, зоны сегментарной иннервации различных органов грудной клетки и брюшной полости могут совпадать. Поэтому, инфаркт миокарда может симулировать любую форму острой желудочно-кишечной патологии («кардиоабдоминальный синдром»). И наоборот, – острая патология органов брюшной полости может имитировать клинику острого инфаркта миокарда («панкреато-кардиальный синдром», «холецисто-кардиальный синдром», «желудочно-дуоденально-кардиальный синдром»). Такое начало инфаркта миокарда наблюдается у людей с гипертонической болезнью, с выраженным атеросклерозом и при повторных инфарктах миокарда, а также может встречаться и у больных, у которых имеется сочетание стенокардии с патологией желудочно-кишечного тракта. Гастралгический вариант инфаркта миокарда представляет значительные трудности при дифференциальной диагностике и выборе лечебных мероприятий. Как показывает клинический опыт, для решения этих вопросов следует учесть, что: При нечетко очерченной клинике инфаркта миокарда считаем необходимым придерживаться следующей тактики: – Также рекомендуем “Церебральный вариант инфаркта миокарда. Безболевой вариант инфаркта миокарда. Аритмический, отечный вариант инфаркта миокарда.” Оглавление темы “Неотложная помощь в при инфаркте миокарда.”: |
Источник
Инфаркт – это атрофическое изменение участка миокарда с высоким риском некроза поврежденных тканей и последующим их рубцеванием. Развивается при нарушении кровообращения в сердечной мышце с обтурацией коронарных сосудов тромбом. Представляет собой тяжелую форму ишемической болезни сердца и проявляется жгучей, давящей, колющей болью в области грудины и окружающих структур. Требует экстренной госпитализации с оказанием неотложной помощи.
Причины развития инфаркта
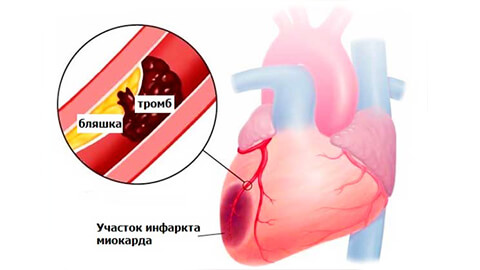
Основные причины инфаркта миокарда – атеросклероз сосудов сердца, повышенная вязкость крови с формированием тромба и спазм венечных артерий. Провоцируют и усугубляют развитие этих причин следующие факторы:
- гормональные нарушения и сбои – климакс, сахарный диабет;
- длительный прием некоторых медикаментов – гормональных препаратов (оральные контрацептивы, кортикостероиды), жирорастворимых витаминов, гемостатиков;
- гипертония;
- курение – вредная привычка вызывает сужение сосудов и кислородное голодание тканей;
- ожирение и нарушение липидного обмена в целом – изменение липидограммы крови в сторону повышения липопротеинов низкой плотности (ЛПНП) приводит к образованию атеросклеротических бляшек и атеросклерозу сосудов, в том числе коронарных;
- малоподвижный образ жизни;
- злоупотребление алкоголем провоцирует ослабление сердечной мышцы;
- частые стрессы и психологическое напряжение на фоне повышенной эмоциональной восприимчивости и ИБС.
Инфаркт миокарда: симптомы и признаки
Развитие симптомов зависит от формы инфаркта, его обширности и типа проявлений.
Самое важное для пациента – умение распознать симптомы предынфарктного состояния. Это поможет своевременно среагировать и предпринять спасительные меры.
Первые признаки инфаркта:
- выраженная стенокардия;
- одышка;
- затрудненное дыхание;
- болезненность в животе;
- головная боль;
- неприятные ощущения в области груди – чувство сжатия, давления;
- дискомфорт в верхней части тела;
- ощущение тревожности и сильного беспокойства, бессонница.
Предынфарктная стадия наблюдается в 50% случаев. Длиться она может от 2-3 суток до нескольких недель.
Вслед за ней начинается собственно острый инфаркт миокарда, который состоит из нескольких стадий.
Острейшая стадия – проявляется сильной резкой загрудинной болью, которая отдает в шею, руки, под лопатки. Характер боли может быть жгучим, распирающим. К общим прединфарктным симптомам добавляются повышенное потоотделение (пот липкий, холодный), приступы панической атаки, тошнота, рвота, бледность покровов и слизистых, резкие скачки давления, головокружение с потерей сознания.
Острая стадия – наиболее опасный и решающий период развития инфаркта, длится несколько суток. В этот период может произойти:
- разрыв сердечной мышцы;
- закупорка коронарного сосуда тромбом;
- нарушение кровообращения мозга.
Повышается температура тела, резко возрастает уровень лейкоцитов.
Подострая стадия – начало затихания патологического процесса, может занимать до 1 месяца. В это время необходимо добиться снижения температуры и уровня лейкоцитов до нормальных значений, восстановить кровообращение, запустить процессы регенерации тканей и не допустить развития постинфарктного синдрома.
Постинфарктная стадия – завершающий этап развития патологии с периодом активного формирования рубцовой ткани на месте повреждения. Именно на этой стадии следует ждать возможных осложнений. Если все проходит благополучно, состояние пациента быстро приходит в норму.
Внимание! Без должного ухода и репаративной терапии у 35% пациентов в течение 3-х лет может наблюдаться повторный инфаркт.
Формы и типы поражений миокарда
В зависимости от объема повреждений различают:
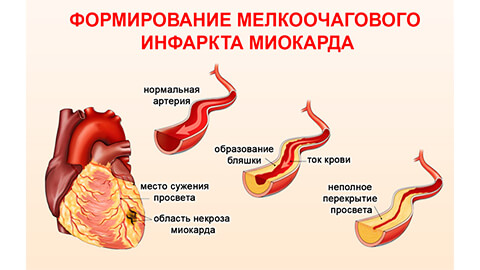
- мелкоочаговый инфаркт – поражает небольшой участок миокарда и редко ведет к тяжелым последствиям;
- крупноочаговый инфаркт – симптомы более серьезные, поражение значительной площади сердечной мышцы требует длительного лечения, часто приводит к осложнениям и в течение 6-12 недель может рецидивировать, возможен летальный исход.

С учетом особенностей симптоматики различают:
- ангинозную форму – с выраженной стенокардией и болезненными ощущениями в области горла;
- астматическую форму – с сильной одышкой и загрудиной болью, которые быстро переодят в удушье и сердечную астму. Сопровождается отеком легких, посинением губ, сильным кашлем и хрипами;
- гастралгическую форму – проявляется неспецифической колющей болью во всем животе и напоминает приступ язвенной болезни. Наблюдаются характерные кишечные реакции: тошнота, рвота, отрыжка, вздутие живота, диарея. Как правило, развивается при сильном физическом и психическом истощении;
- церебральную форму – с отсутствием боли в области сердца и общим набором симптомов прединсультного состояния: головные боли, головокружение, тошнота, рвота. онемение или паралич рук, замедленная речь;
- аритмическую форму – с выраженной аритмией и снижением артериального давления; сопровождается кардиогенным шоком, который вызывает снижение сократительной способности миокарда с высоким риском смертельного исхода. Ситуацию усугубляет сложности выявления данной формы с помощью ЭКГ;
- отечную форму – наблюдается обширный отек тканей организма с увеличением печени. Часто развивается у людей с сердечной недостаточностью;
- безболевую форму – когда болезненные ощущения в организме отсутствуют полностью или сильно сглажены;
- малосимптомную форму – может проявляться только выраженной усталостью и сонливостью. Считается самым опасным вариантом инфаркта, так как диагностируется слишком поздно для успешного исхода лечения.
Осложнения
Если обструкцию коронарного сосуда вовремя не устранить, участок мышечной ткани отмирает и замещается рубцовой тканью. Это провоцирует развитие целого ряда сердечных патологий:
- аритмия – если при инфаркте миокарда наблюдается повреждение участка проводящей системы сердца, происходит «короткое замыкание» с нарушением сердечного ритма различной степени тяжести;
- сердечная недостаточность – при обширном поражении возникает недостаток мышечной ткани для полноценного сокращения сердца и циркуляции крови; возникают одышка, усталость, отеки;
- патологии работы клапанов – при поражении близрасположенных участков миокарда;
- остановка сердца – при ослаблении мышечной ткани, особенно при повторном инфаркте, возможны разрывы миокарда с мгновенным летальным исходом.
Постинфарктный синдром, или синдром Дресслера – осложнение с аутоиммунным механизмом развития. Возникает на 2-й неделе от начала приступа с частотой 3-4%. Организм начинает воспринимать клетки сердечной мышцы как чужеродные и атакует их, вызывая аутоиммунные плевриты, перикардиты, пневмониты, синовииты с выраженным повышением температуры тела до 39 С и общей слабостью организма. Риск возникновения патологии особенно высок при обширных и повторных инфарктах.
Диагностика инфаркта

Своевременный и грамотный диагноз способен спасти жизнь пациенту. При немедленно начатом лечении есть шанс восстановить функциональную активность сердца даже при обширном поражении.
Внимание! При врачебном опросе очень важно описывать любые субъективные ощущения, даже самые незначительные. Также необходимо предоставить исчерпывающую информацию о своем здоровье в целом.
Основные методы диагностики – инструментальное обследование и лабораторные тесты.
Проводят:
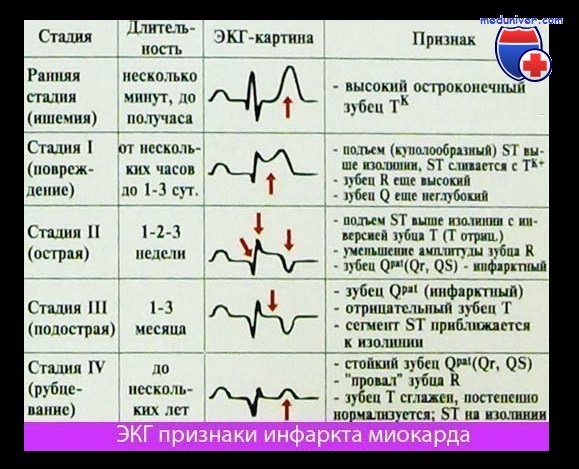
- ЭКГ – график с рабочими характеристиками сердечных структур помогает выявить основную зону инфаркта; определяет частоту и ритм сердцебиения, наличие тромбоэмболий, изменений сердечной мышцы и др;
- эхокардиографию (УЗИ) – выявляет сбой сократимости сердечной мышцы и локализацию патологического очага;
- сцинтиграфию миокарда (радиоизотопное исследование) – принцип работы метода в том, что радиоизотопное вещество накапливается в зоне повреждения;
- коронарографию – определяет состояние сосудов сердца и наличие тромбов;
- позитронно-эмиссионную томографию – для выявления участков мышечной ткани с нарушением кровообращения;
- МРТ, КТ – для формирования общей картины структур сердца – размер, состояние камер, наличие гипертрофий, тромбов.
Лабораторные исследования включают общий и биохимический анализ крови, а также тесты с определением кардиоспецифических маркеров – ферментов, которые высвобождаются в кровь при повреждении тканей сердечной мышцы.
Кардиоспецифические тесты:
- тропониновый тест – наиболее чувствителен при остром процессе, стандарт быстрого выявления некротических изменений в сердечной мышце. Чем выше концентрация, тем больше очаг некрозных изменений. Уровень фермента начинает повышаться через 3-4 часа после приступа и достигает пиковых значений через 48 часов;
- миоглобиновый тест – миоглобин начинает повышаться через 2-3 часа и достигает максимума через 10 часов, его концентрация зависит от пола – у мужчин она при равном объеме поражений будет выше;
- лактатдегидрогеназный тест – определяет уровень ЛДГ-1, который выбрасывается в кровь через 8 часов после приступа и достигает наибольших значений через 3 суток;
- креатинфосфокиназный тест – выявляет МВ-фракцию креатинфосфатокиназы; ее значения повышаются через 4-8 часов, достигая максимума через сутки, но быстро опадают;
- аспартатаминотрансферазный (АСТ) тест – наименее специфичный тест, так как АСТ в больших количествах содержится в других органах и тканях; применяют как дополнительный показатель острого состояния. при котором его уровень может повысится в 5-20 раз от нормы.
Общий и биохимический анализы крови выявляют:
- увеличение уровня лейкоцитов;
- повышение СОЭ;
- «воспалительные» белки – С-белок, фибриноген, гамма-глобулин и др.
Лечение
Для получения наилучшего результата, лечение инфаркта миокарда следует начинать как можно скорей. Базовые мероприятия проводят сразу после госпитализации, до окончания основной диагностики:
- устраняют болевой синдром – используют медикаментозную терапию с использованием различного спектра лекарственных средств – начиная от нитроглицерина (подъязычно, внутривенно) и заканчивая инъекциями морфина;
- восстанавливают кровообращение – применяют тромболитики, антикоагулянты, антиагреганты.
Дальнейшая терапия, в зависимости от данных обследования, направлена на предупреждение и устранение аритмий, кардиогенного шока, сердечной недостаточности. Назначают прием антиаритмических средств, спазмолитиков, седативных препаратов, адреноблокаторов и т.п.
Первая помощь при инфаркте
При обнаружении симптомов прединфарктного состояния или свершившегося инфаркта, первое, что следует сделать – вызвать «скорую помощь»:
- 103 – телефон медслужбы;
- 112 – единый номер экстренных служб.
Эти номера действуют как для мобильных, так и для стационарных телефонов.
До прибытия кардиобригады:
- отстраните пострадавлшего от любой физической нагрузки;
- уложите его в постель, слегка приподняв изголовье;
- ослабьте стягивающую одежду – расстегните ворот блузки/рубашки, ремень, снимите узкую обувь;
- постарайтесь успокоить человека – поговорите с ним, дайте выпить воды;
- если нет негативной реакции на аспирин, дайте 1-2 таблетки, чтобы замедлить рост тромба;
- обеспечьте доступ свежего воздуха в помещение – откройте окна, двери;
- контролируйте АД и пульс, дожидаясь приезда «скорой»;
- при потере сознания выполняйте сердечно-легочную реанимацию.
Важно! При высоком АД, если пострадавший принимает нитроглицерин, положите под язык таблетку. Если пациент не сталкивался с этим препаратом, а также при невысоких значениях АД, использование нитроглицерина может сильно «уронить» давление.
Профилактика

Учитывая тяжесть последствий инфаркта, намного перспективнее направить свои усилия на его предотвращение. В список основных профилактических мер входят:
- коррекция рациона питания – исключите жирные, жареные, копченые, соленые и сладкие блюда; отдавайте предпочтение растительным маслам с высоким содержанием ЛПВП (льняное, горчичное, кедровое), свежей рыбе и морепродуктам, свежим овощам, фруктам, ягодам, орехам и семенам, цельнозерновым крупам, мясу, птице и молочным продуктам с низким процентом жирности;
- поддержание режима физической активности – занимайтесь кардиотренировками, фитнесом, плаванием; практикуйте вечерние прогулки или пробежки, старайтесь почаще бывать на свежем воздухе – это не только способствует сжиганию жиров, но и укрепляет сердечную мышцу, поддерживает сосуды в тонусе;
- откажитесь от вредных привычек;
- старайтесь избегать длительных стрессов и психологических перегрузок;
Периодически отслеживайте показатели липидограммы, уровень сахара, значения артериального давления.
На заметку! Диабет тесно связан с атеросклерозом – там, где имеется одна патология, незримо присутствует тень другой. Поэтому для тех, кто находится в зоне риска, следует утроить внимание за показателями крови.
И, конечно же, не забывайте о профилактических осмотрах у специалиста.
Источник