Инфаркт миокарда тромб в аневризме

Тромбоз камер сердца – широко распространенная патология, обусловленная нарушениями в комплексе систем и реакций. Чаще всего в основе возникновения находится кардиальные заболевания, а главную роль в формировании тромба играет патологическая активация плазменных факторов свертывания крови. Морфологический субстрат патологии заключается в образовании кровяных сгустков в полости сердца. Этот процесс грозит не только возникновением серьезных осложнений, но и возможностью летального исхода.
Что такое тромб и как он образовывается?
 Для запуска процесса тромбообразования необходимы несколько условий:
Для запуска процесса тромбообразования необходимы несколько условий:
- поврежденная стенка сосуда;
- снижение скорости кровотока;
- расстройства реологических свойств крови.
Эти факторы являются пусковым механизмом для целого ряда биохимических реакций, принимающих участие в образовании тромба.
Выделяют три основные стадии процесса:
- Высвобождение из разрушенных тромбоцитов фермента тромбопластина.
- Тромбопластин с помощью ионов Са2+ ускоряет превращение неактивного белка плазмы протромбина в тромбин.
- Под влиянием тромбина из фибриногена образуется нерастворимый фибрин. Из нитей последнего формируется сетка, в которой задерживаются клетки крови. Образовавшееся конструкция плотно закрывает повреждённое место, останавливая кровотечение. В норме этот процесс занимает 5-10 минут.
После заживления пораженного участка рассасывание образовавшегося тромба обеспечивает система фибринолиза. Нарушение баланса между взаимодействием этих двух систем определяет риск возникновение и развития тромбоза.
Почему происходит формирование згустка?
В норме тромбообразование – физиологический процесс, который не ведет к развитию патологий. И только под воздействием некоторых факторов, образовавшиеся сгустки не рассасываются, а прикрепляются к сосудам, закупоривая их просвет и нарушая кровоток.
К факторам риска относятся такие заболевания сердечно-сосудистой системы:
- аневризма сердца;
- мерцательная аритмия;
- инфаркт миокарда;
- ишемическая болезнь сердца;
- врождённые и приобретённые пороки клапанов;
- дилатационная кардиомиопатия;
- хроническая сердечная недостаточность (ХСН).
Риск развития тромбоза значительно увеличивается при наличии у больного нескольких из вышеперечисленных болезней.
Образовавшийся тромб в сердце классифицируют на право- или левосторонний, предсердный и желудочковый (пристеночные). Особая разновидность сгустков (шаровидные) встречаются при митральном стенозе.
Осложнения и их последствия
 Наиболее опасным осложнением тромбоза сердца является отрыв флотирующей части и закупорка сосудов. При расположении кровяного сгустка в венах большого круга кровообращения, правом предсердии или желудочке наибольшей опасностью обладает тромбоэмболия легочной артерии. Тяжесть состояния зависит от калибра закупоренного сосуда.
Наиболее опасным осложнением тромбоза сердца является отрыв флотирующей части и закупорка сосудов. При расположении кровяного сгустка в венах большого круга кровообращения, правом предсердии или желудочке наибольшей опасностью обладает тромбоэмболия легочной артерии. Тяжесть состояния зависит от калибра закупоренного сосуда.
При обтурации больших — наступает легочной инфаркт. В таком случае пациенты могут чувствовать боль за грудиной, нарушение дыхания, повышение температуры и выраженную слабость. Возможно падение артериального давления и нарастание частоты сердцебиений. Прогноз неблагоприятный — в большинстве случаев наступает мгновенная смерть.
В большой круг кровообращения тромбы попадают из левых отделов, откуда могут перемещаться в двух направлениях — вверх и вниз. Если отрывается тромб в сердце и двигается вверх, он в конечном итоге попадает в сосуды головного мозга (ГМ). Как результат — развиваются симптомы ишемического инсульта.
Тромбоэмболии артерий нижних конечностей, поражение почечных и мезентериальных сосудов возникает при движении тромба вниз. Наиболее сложно протекает тромбоз брыжеечных артерий – развивается клиника перитонита с последующим некрозом брыжейки. Обтурация в нижних конечностях имеет более благоприятный исход из-за развитого в них коллатерального кровотока.
Отрыв тромба из левой половины сердца может привести к таким последствиям:
- тромбоз артерий ГМ с клиникой ишемического инсульта;
- обтурация яремной вены, для которой характерно выраженная головная боль, головокружение, сильное сердцебиение и нарушения зрения;
- клиника острого инфаркта миокарда (ИМ) при попадании эмбола в коронарные артерии;
- тромбоз почечных артерий сопровождается сильной болью в поясничной области, нарушением мочеиспускания;
- закупорка мезентериальных сосудов проявляется перитонитом с последующим некрозом кишечника;
- наличие тромба в артериях конечностей сопровождается побледнением и посинением кожи, исчезновением в них пульсации, при отсутствии своевременной помощи может образоваться гангрена.
Каждое из этих осложнений требует специально подобранной терапии, основная цель которой — удаление оторвавшегося сгустка и избежание появления новых. Кроме того, важно помнить, что отслоение тромба в независимости от его первичной локализации является самой распространенной причиной сердечных приступов.
Профилактика внутрисердечного тромбоза
Профилактика возникновения и прогрессирования данного заболевания заключается в правильном питании, регулярных физических нагрузках и поддержании нормальной вязкости крови. Также важное место в предотвращении развития тромбоза занимает своевременное и адекватное лечение способствующих ему заболеваний.
Существуют специальные шкалы, по которым можно классифицировать степень риска развития венозного или артериального тромбоэмболизма. Последние включают:
-
 возраст пациента старше 65 лет;
возраст пациента старше 65 лет; - наличие злокачественных ноовобразований;
- повышенная свертываемость крови;
- беременность;
- длительный постельный режим после травмы;
- ожирение;
- прием гормональных препаратов (пероральных контрацептивов, стероидная терапия ревматологических патологий);
- большие полостные операции;
- наличие сопутствующих патологий сосудов (атеросклероз, тромбофлебит, варикозное расширение вен).
Кроме того, оценивается общее состояние пациента, наличие признаков сердечной недостаточности (тотальной или для отдельного желудочка) и симптомов со стороны других органов и систем.
Трудности в постановке диагноза внутрисердечного тромбоза возникают из-за того, что неподвижные тромбы никак себя не проявляют, которые только усиливают характерные признаки основного заболевания.
Диагностика и лечение пациента
После выявления пациента из группы высокого риска необходимо проведение комплекса исследований. Стандартная процедура электрокардиографии (ЭКГ) в данном случае не информативна. Лабораторные маркеры повышенной свертываемости крови и угнетение фибринолиза не являются специфическими, так как характерны для многих заболеваний сердечно-сосудистой системы.
Для верификации диагноза потребуются:
-
 УЗИ с допплерографией – отображает скорость и направление тока крови в сердце;
УЗИ с допплерографией – отображает скорость и направление тока крови в сердце; - сцинтиграфия — определяет локализацию нарушений в коронарных сосудах и степень кровоснабжения миокарда;
- МРТ – отображает состояние сердечных тканей;
- рентген сердца — позволяет диагностировать аневризму, гипертрофию миокарда, дилатационную кардиомиопатию, а также наличие тромботических бляшек;
- рентгенокимограмма – позволяет диагностировать место локализации тромба.
Постановка диагноза тромбоза требует начала лечения. Препараты выбора для длительной медикаментозной терапии:
- антиагреганты, которые снижает степень агрегации и адгезии тромбоцитов. К ним относятся Ацетилсалициловая кислота, Дипиридамол, Клопидогрель;
- антикоагулянты, механизм действия которых направлен на угнетение процессов активации факторов свёртывания крови. Наиболее часто используются Дабигатран, Ривароксабан, Гепарин.
Больным с тромбоэмболией легочной артерии, инфарктом миокарда и ишемическим инсультом показана тромболитическая терапия (Альтеплаза, Урокиназа, Тенектоплаза), в последующем добавляются антиагрегантные и антикоагулятные средства.
Процедура тромболизиса противопоказана при наличии аневризмы аорты, кишечных кровотечений, инсультов и тяжелых травм черепа в анамнезе. Заболевания сетчатки, состояние беременности и лактации, повышенное или пониженное артериальное давление являются относительными противопоказаниями.
Кроме побочных эффектов, тромболитическая терапия может сопровождаться следующими осложнениями:
- реперфузионные аритмии;
- феномен «оглушенного миокарда»;
- повторная окклюзия;
- кровотечения;
- артериальная гипотония;
- аллергические реакции.
Терапию тромболитиками рекомендовано прекратить, если её применение несёт большую угрозу для жизни пациента, чем само заболевание.
 Удаление внутрисердечных сгустков хирургическим методом возможно только в специализированных отделениях. Суть операции лежит в извлечении тромботических масс с помощью эндоскопа, проведенного в сердечную полость.
Удаление внутрисердечных сгустков хирургическим методом возможно только в специализированных отделениях. Суть операции лежит в извлечении тромботических масс с помощью эндоскопа, проведенного в сердечную полость.
Также эффективными в случае тромбоза венечных артерий будут аортокоронарное шунтирование и стентирование под контролем рентгена (на экран постоянно поступают фото в режиме реального времени). Суть первой операции лежит в обходе пораженного участка с помощью сосудистых протезов, а второй – в установлении в просвете сосуда специального каркаса для его расширения.
Важно помнить, что оперативное вмешательство не ликвидирует сам патологический процесс, а проводится для возобновления кровотока или же во избежание возможных осложнений в случае отрыва сгустка.
Выбор метода лечения и рекомендации по реабилитации индивидуален в каждой конкретной ситуации. Необходимо учитывать все возможные риски и противопоказания для получения максимально позитивного результата.
Выводы
На сегодняшний день профилактика и лечение тромбоза полости сердца является передовым направлением кардиологии. Сам процесс тромбообразования имеет две стороны: с одной – защита организма от больших кровопотерь, с другой – возникновение тяжелых заболеваний с риском смерти. Поэтому необходимо знать какие болезни приводят к патологическому формированию кровяных сгустков, симптомы и возможные осложнения тромбоза сердца, чтобы успеть вовремя получить медицинскую помощь и шанс на полное выздоровление.
Источник

Одно из тяжелых осложнений инфаркта – аневризматическое выпячивание стенки в зоне некроза. Признаками его развития являются: недостаточность кровообращения, тромбоэмболия, аритмия. Для лечения необходима операция, без нее больные погибают от сердечной декомпенсации или разрыва аневризмы.
Причины появления аневризмы после инфаркта
У большинства пациентов предшествующим состоянием был обширный инфаркт миокарда с трансмуральным (все слои стенки) некрозом. При этом аневризма может возникнуть как в первую неделю, так и через несколько месяцев от начала болезни.
Самое частое место формирования – верхушка и передняя стенка левого желудочка. Разрушенная мышечная ткань обладает высокой растяжимостью и в период сокращения сердца выпячивается наружу или в просвет правого желудочка, если образование находится на перегородке.
К факторам, которые могут провоцировать развитие аневризмы после инфаркта, относятся:
- пожилой возраст пациентов, сахарный диабет, истощение (нарушается процесс рубцевания зоны инфаркта);
- ранняя физическая активность;
- тяжелая форма артериальной гипертензии;
- возникновение повторного инфаркта, особенно у больных с кардиомиопатией, дистрофией миокарда, кардиосклерозом;
- позднее начало лечения заболевания;
- атипичные, в том числе и безболевые формы;
- отсутствие коллатерального (обходного пути) кровотока при впервые возникшем тяжелом приступе стенокардии.
Рекомендуем прочитать статью о постинфарктном кардиосклерозе. Из нее вы узнаете о причинах и симптомах патологии, видах постинфарктного кардиосклероза, возможных осложнениях, проведении диагностики и лечения.
А здесь подробнее об осложнениях инфаркта миокарда.
Признаки и симптомы
При сокращении желудочка кровь частично переходит в аневризматический мешок, что снижает величину сердечного выброса и способствует проявлениям сердечной и сосудистой недостаточности:
- одышка,
- резкая слабость,
- головокружение,
- обморочные состояния,
- кашель,
- приступы удушья,
- отеки на ногах,
- увеличение печени.
Из-за турбулентного движения крови в полости аневризмы образуются сгустки крови – пристеночные тромбы. Они могут разрушаться, а их части передвигаются по артериальному руслу. Такие эмболы приводят к закупорке сосудов конечностей, головного мозга, легких, кишечника, почек, вызывая гангрену, инфаркты органов (в том числе и вторичный некроз миокарда), инсульт.
Если аневризма возникает в острый или подострый период болезни, то ее стенка содержит еще недостаточно сформированную рубцовую ткань, что может привести к разрыву сердца, кровоизлиянию в перикард, тампонаде и остановке сердечных сокращений.
Сколько живут с постинфарктной аневризмой без лечения
Формирование выпячивания стенки сердца относится к неблагоприятному варианту течения инфаркта миокарда. Если вовремя не провести операцию, то в течение 2 — 3 лет от момента образования аневризмы больные погибают от острой коронарной или сердечной декомпенсации, тромбоза. К факторам, которые повышают вероятность летального исхода, относятся:
- прогрессирование недостаточности кровообращения;
- возобновление приступов стенокардии на фоне лечения;
- относительная недостаточность митрального клапана из-за расширения полости левого желудочка;
- тяжелые виды нарушения ритма;
- большой размер аневризмы, мешковидная или грибовидная форма.
Более доброкачественное течение у бессимптомных и небольших образований, сформированных после 2 месяцев от начала инфаркта.
Смотрите на видео об аневризме и опасности, которую она несет:
Классификация образования
По месту расположения аневризмы могут быть:
- желудочковыми (преимущественно левого);
- септальными (межжелудочковая перегородка).
Встречаются опасные образования в форме мешка, гриба и многослойные (одна внутри другой), более прочными считаются плоские, имеющие изнутри конфигурацию чаши. Структурой стенки аневризмы бывает мышечные или соединительнотканные волокна, чаще они сочетаются в различных пропорциях.
Осложнение может возникать в остром (до 2-й недели), подостром (до 8-й) периодах, а хронические образуются после 2-го месяца от приступа.
Истинные аневризмы желудочка имеет в составе все три слоя миокарда, а ложные появляются при разрыве мышечной ткани, их ограничивает только эпикард и околосердечная сумка, вероятность разрыва в таком случае чрезвычайно высокая.
При инфаркте может появиться и функциональный вариант – жизнеспособные клетки находятся в спящем состоянии (зона гибернирующего сердца), они не сокращаются в фазу систолы, а выпячиваются под давлением крови. После восстановления притока крови в эту область аневризма исчезает.
Методы диагностики
К признакам, которые можно обнаружить при обследовании больного, относятся:
- осмотр и пальпация – асинхронная пульсация в 3 — 4 межреберном промежутке вне зоны верхушечного толчка (симптом коромысла);
- аускультация – шум на протяжении систолы при относительной митральной недостаточности;
- рентгенография – патологическое выпячивание дуги левого желудочка, расширение границ сердца, легочной застой;
- ЭКГ – «застывшие» симптомы инфаркта, нет улучшения (восстановления ST);
- ЭхоКГ – определяется аневризма, можно исследовать ее размеры, наличие сгустков крови, а также гемодинамические показатели – фракцию выброса, конечные объемы желудочка в систолу и диастолу;
- коронарография – закупорка венечной артерии и изменения кровотока за ней;
- вентрикулография и МРТ – помогают установить размер, форму, расположение, изменение сердечной мышцы вне аневризмы, тромбоз полости желудочка;
- ПЭТ сердца (позитронная эмиссионная томография) – нужна для определения «спящего» миокарда в смежных участках;
- ЭФИ (электрофизиологическое исследование) показано при наличии аритмии.
Операция как единственный вариант лечения
Медикаментозное лечение может быть назначено в исключительных случаях – при противопоказаниях к операции (опасность наркоза, погибшие клетки вокруг аневризмы, тяжелая митральная недостаточность), бессимптомной аневризме небольшого размера. Во всех остальных ситуациях показано хирургическое вмешательство.
Больного подключают к аппарату искусственного дыхания, после вскрытия мешка аневризмы ее очищают от тромбов, иссекают, оставляя около 2 см рубцовой ткани, затем сшивают линейным или кисетным швом. Для больших образований поверх швов накладывают заплату. Вместе с удалением аневризмы иногда проводится шунтирование коронарных артерий для восстановления кровотока в зоне инфаркта, операции на клапанах сердца.
Прогноз после для больного
Проведенная операция существенно снижает смертность больных. Но так как она проводится на открытом сердце, а объем желудочка после ушивания уменьшается, то в послеоперационном периоде возможны осложнения:
- сердечная и дыхательная недостаточность;
- низкий сердечный выброс (гипотония, обморок, коллапс);
- аритмия;
- кровотечение;
- инсульт;
- почечная недостаточность.
Пятилетняя выживаемость после резекции аневризмы составляет около 75%, а десятилетняя – примерно 35%. У большинства пациентов причиной смерти становится повторное острое нарушение коронарного кровообращения.
Рекомендуем прочитать статью об операции при аневризме аорты. Из нее вы узнаете о показаниях к проведению хирургического вмешательства, видах операций, реабилитационном периоде и прогнозе для больных.
А здесь подробнее о повторном инфаркте миокарда.
Постинфарктная аневризма образуется при обширных и трансмуральных поражениях миокарда. Чаще всего бывает в левом желудочке. Приводит к сердечной недостаточности, тромбозу сосудов, нарушениям ритма. При появлении в острый и подострый период имеет непрочную стенку, что угрожает разрывом сердца.
Наиболее точный диагноз ставится при помощи ЭхоКГ, вентрикулографии и МРТ. Для лечения нужна операция – иссечение тканей с последующим восстановлением целостности стенок желудочка.
Источник
Тромбоэмболические осложнения инфаркта миокарда. Тромбоэмболии при инфаркте миокарда.
Тромбоэмболические осложнения (системные тромбоэмболии) встречаются редко (у 4% больных, чаще с обширным передним ИМ, отягощенным СН), тогда как образование пристеночного тромба в ЛЖ отмечается у 20-50%. На вскрытии у половины больных ИМ находят тромбоэмболии. Следовательно, они часто протекают бессимптомно, обусловливают 15% летальности в первые 7 дней ИМ. Обычно тромбозы возникает в первую неделю ИМ, а большая часть тромбоэмболии — в течение первых 2—3 месяцев. Зона ИМ прямо связана с риском тромбоэмболии.
ФР тромбоэмболии: гиперкоагуляция, наличие пристеночного тромба в зоне ИМ или тромба в ушке левого предсердия, тромбофлебиты ног, длительный постельный режим.
Тромбоэмболические осложнения при ИМ можно разделить на четыре вида:
• периферический венозный тромбоз и ТЭЛА;
• пристеночные (муральные) тромбы в зоне субэндокардиального ИМ (обычно их можно выявить в первые 10 дней, даже уже через 36 ч; возникают у 20—40% больных с передним ИМ и, как правило, хорошо видны на ЭхоКГ) или аневризмы с последующей потенциальной опасностью системной артериальной эмболизации;
• прогрессирование тромбоза коронарных артерий и ИМ (его распространение) или тромбоза сосудов конечностей;
• повторная закупорка коронарной артерии после успешного тромболизиса.
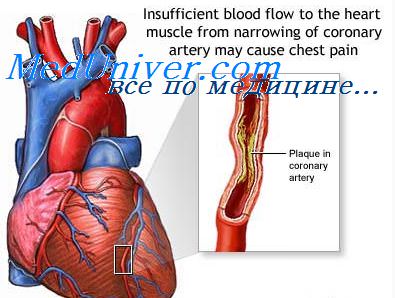
При ИМ эмболии возникают чаще в системе легочной артерии на фоне имеющихся тромбофлебитов ног (с последующими венозными эмболиями) вследствие длительного постельного режима и фоновой ФП. Так, тромбоз глубоких вен голеней отмечается у трети больных ИМ и гораздо чаще у лиц старше 70 лет с наличием ХСН, варикоза ног и гиперкоагуляции. Реже могут возникать ТЭЛА при ИМ ПЖ. Небольшие ТЭЛА отмечаются у 20% больных ИМ на секции. Массивные ТЭЛА ответственны в 10% случаев за летальность при ИМ. Обычно ТЭЛА мелких ветвей в клинике не диагностируется. Иногда на ЭКГ появляются признаки ОЛС, а на рентгенограмме легких — разнообразная инфильтрация и повышение купола диафрагмы на стороне поражения.
Несколько реже (в 5—10% случаев) эмболии из пристеночных тромбов ЛЖ (особенно при переднем ИМ) возникают в системе кровообращения большого круга (по убывающей частоте): почечные артерии -> артерии селезенки -» артерии мозга -> артерии нижних конечностей. Эти тромбоэмболические осложнения обычно возникают в первые 10 дней ИМ, их трудно распознать.
Симптоматика зависит от места тромбоэмболии (тромбоза). Так, при эмболии в сосуды почек появляется триада: сильные, но не иррадиирующие боли в животе или пояснице (несколько часов), повышение АД, мочевой синдром (микрогематурия, лейкоцитурия и белок; могут быть и олигурия, азотемия). Вскоре вслед за болями в пояснице может появиться лихорадка. При тромбоэмболии в мезентериальные сосуды возникают признаки «острого живота»: сильная, разлитая боль неопределенной локализации, резкое вздутие живота, кровавый понос и парез кишечника (симптомы перитонита). Позднее развивается клиническая картина кишечной непроходимости и симптоматика нарастающей интоксикации.
Проявления поражения артерий мозга могут быть различные: от легких неврологических до отека мозга с нарушением сознания и рвотой. При эмболии артерий нижних конечностей возникают: нарастающая сильная боль в ноге, мраморность кожи, похолодание ног, снижение их чувствительности, исчезновение пульса на бедренной артерии. Если кровообращение не восстанавливается, то на коже появляются пузыри, очаги некроза. Позднее развивается гангрена конечности.
Лечение тромбоэмболии. Лечение эмболии сводится к немедленному назначению внутривенно струйно гепарина — 5000—10 000 ЕД, затем внутривенно капельно, постоянно с начальной скоростью 1000 ЕД/ч (до 30 000 ЕД/сут) под контролем АЧТВ, которое должно повыситься в 2 раза по сравнению с исходным уровнем (до 50—65 с). Показания к полной дозе антикоагулянтов при ИМ: наличие ТЭЛА или системных эмболии в анамнезе; активный венозный тромбоз; большие размеры сердца; наличие пристеночных тромбов; ХСН; ФП; ожирение; выраженный варикоз ног. После 5—10 дней внутривенного введения гепарина назначают орально варфарин в течение 3-6 месяцев (больным с видимыми муральными тромбами, особенно если они мобильные, или тем, у кого уже были эпизоды эмболии).
Для профилактики артериальных тромбоэмболии всем больным ИМ назначают аспирин (тиклопидин).
– Также рекомендуем “Венозный тромбоз и ТЭЛА при инфаркте миокарда. Тромбоэндокардит.”
Оглавление темы “Разрыв миокарда. Аневризмы сердца. Постинфарктные тромбоэмболии и перикардиты.”:
1. Лечение разрыва сердца. Разрыв межжелудочковой перегородки.
2. Диагностика разрыва межжелудочковой перегородки. Лечение разрыва межжелудочковой перегородки.
3. Разрывы сосочковых мышц. Диагностика и лечение разрыва сосочковых мышц.
4. Острая дисфункция сосочковых мышц. Митральная регургитация при инфаркте миокарда.
5. Острая аневризма левого желудочка. Клиника аневризмы при инфаркте миокарда.
6. Диагностика аневризмы левого желудочка. Лечение аневризмы левого желудочка.
7. Тромбоэмболические осложнения инфаркта миокарда. Тромбоэмболии при инфаркте миокарда.
8. Венозный тромбоз и ТЭЛА при инфаркте миокарда. Тромбоэндокардит.
9. Перикардит при инфаркте миокарда. Синдром Дресслера.
10. Постинфарктный синдром Дресслера. Диагностика и лечение постинфарктного синдрома Дресслера.
Источник
