Инфаркт миокарда современная диагностика
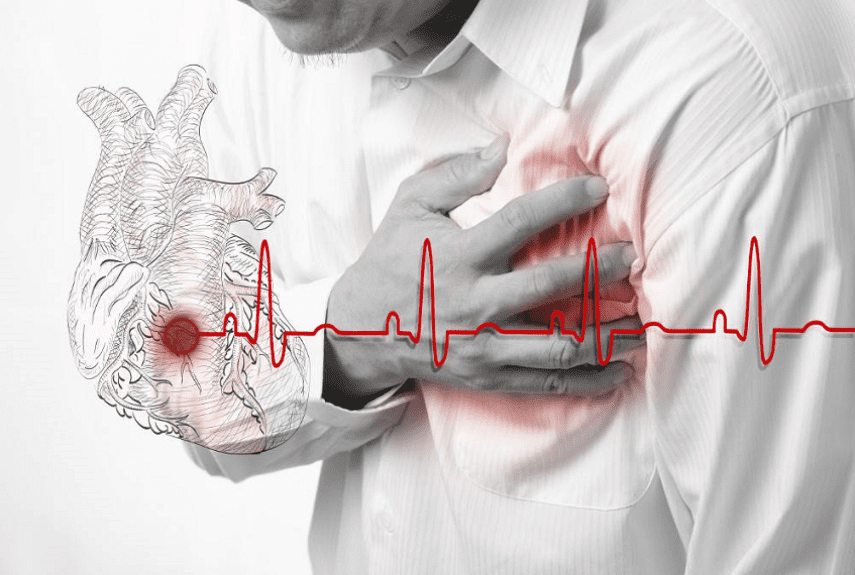
Инфаркт миокарда (ИМ) — одна из основных причин смертности работоспособного населения во всем мире. Главное предусловие летального исхода этой болезни связано с поздней диагностикой и отсутствием профилактических мероприятий у пациентов из группы риска. Своевременное установление диагноза подразумевает комплексную оценку общего состояния больного, результаты лабораторных и инструментальных методов исследования.
Опрос больного
Обращение пациента кардиологического профиля к врачу с жалобами на загрудинную боль всегда должны настораживать специалиста. Подробный расспрос с детализацией жалоб и течения патологии помогает установить направление диагностического поиска.
Основные моменты, которые указывают на возможность инфаркта у пациента:
- наличие ишемической болезни сердца (стабильная стенокардия, диффузный кардиосклероз, перенесенный ИМ);
- факторы риска: курение, ожирение, гипертоническая болезнь, атеросклероз, сахарный диабет;
- провоцирующие факторы: чрезмерная физическая нагрузка, инфекционное заболевание, психоэмоциональное напряжение;
- жалобы: загрудинная боль сдавливающего или жгущего характера, которая длится более 30 минут и не купируется «Нитроглицерином».
Кроме того, ряд пациентов отмечают за 2-3 дня до катастрофы «ауру» (подробнее о ней в статье «Предынфарктное состояние»):
- общая слабость, немотивированная усталость, обмороки, головокружение ;
- усиленное потоотделение;
- приступы сердцебиения.
Осмотр
Физикальное (общее) исследование пациента проводится в кабинете доктора с использованием методов перкуссии (поколачивания), пальпации и аускультации («выслушивания» сердечных тонов с помощью фонендоскопа).
Инфаркт миокарда — патология, которая не отличается специфическими клиническими признаками, позволяющими поставить диагноз без использования дополнительных методов. Физикальное исследование применяется для оценки состояния сердечно-сосудистой системы и определения степени нарушения гемодинамики (кровообращения) на догоспитальном этапе.
Частые клинические признаки инфаркта и его осложнений:
- бледность и высокая влажность кожных покровов;
- цианоз (синюшность) кожи и слизистых оболочек, холодные пальцы рук и ног — свидетельствуют о развитии острой сердечной недостаточности;
- расширение границ сердца (перкуторное явление) — говорит об аневризме (истончение и выпячивание стенки миокарда);
- прекардиальная пульсация характеризуется видимым биением сердца на передней грудной стенке;
- аускультативная картина — приглушенные тоны (из-за сниженной сократительной способности мышцы), систолический шум на верхушке (при развитии относительной недостаточности клапана при расширении полости пораженного желудочка);
- тахикардия (учащенное сердцебиение) и гипертензия (повышенные показатели артериального давления) вызываются активацией симпатоадреналовой системы.
Более редкие явления — брадикардия и гипотензия — характерны для инфаркта задней стенки.
Изменения в других органах регистрируются нечасто и связаны преимущественно с развитием острой недостаточности кровообращения. Например, отек легких, который аускультативно характеризуется влажными хрипами в нижних сегментах.
Изменение формулы крови и температура тела
Измерение температуры тела и развернутый анализ крови — общедоступные методы оценки состояния пациента для исключения острых воспалительных процессов.
В случае инфаркта миокарда возможно повышение температуры до 38,0 °С на 1—2 дня, состояние сохраняется в течение 4—5 суток. Однако гипертермия встречается при крупноочаговом некрозе мышцы с выделением медиаторов воспаления. Для мелкоочаговых инфарктов повышенная температура нехарактерна.
Наиболее характерные изменения в развернутом анализе крови при ИМ:
- лейкоцитоз — повышение уровня белых клеток крови до 12—15*109/л (норма — 4—9*109/л);
- палочкоядерный сдвиг влево: увеличение количества палочек (в норме — до 6 %), юных форм и нейтрофилов;
- анэозинофилия — отсутствие эозинофилов (норма — 0—5 %);
- скорость оседания эритроцитов (СОЭ) возрастает до 20—25 мм/час к концу первой недели (норма — 6—12 мм/час).
Сочетание перечисленных признаков с высоким лейкоцитозом (до 20*109/л и больше) свидетельствуют о неблагоприятном прогнозе для пациента.
Коронарография
Согласно современным стандартам, пациент с подозрением на инфаркт миокарда подлежит экстренному выполнению коронарографии (введение контраста в сосудистое русло и с последующим рентгеновским исследованием проходимости сосудов сердца). Подробнее об этом обследовании и особенностях его выполнения можно прочесть тут.
Электрокардиография
Электрокардиография (ЭКГ) по-прежнему считается основным методом диагностики острого инфаркта миокарда.
Метод ЭКГ позволяет не только поставить диагноз ИМ, но и установить стадию процесса (острая, подострая или рубец) и локализацию повреждений.
Международные рекомендации Европейского общества кардиологов выделяют следующие критерии инфаркта миокарда на пленке:
- Острый инфаркт миокарда (при отсутствии гипертрофии левого желудочка и блокады левой ножки пучка Гисса):
- Повышение (подъем) сегмента ST выше изолинии: >1 мм (>0,1 мВ) в двух и более отведениях. Для V2-V3 критерии >2 мм (0,2 мВ) у мужчин и >1,5 мм (0,15 мВ) у женщин.
- Депрессия сегмента ST >0,05 мВ в двух и более отведениях.
- Инверсия («переворот» относительно изолинии) зубца Т более 0,1 мВ в двух последовательных отведениях.
- Выпуклый R и соотношение R:S>1.
- Ранее перенесенный ИМ:
- Зубец Q длительностью более 0,02 с в отведениях V2-V3; более 0,03 с и 0,1мВ в I, II, aVL, aVF, V4-V6.
- Комплекс QS в V2-V
- R >0,04 c в V1-V2, соотношение R:S>1 и положительный зубец Т в этих отведениях без признаков нарушения ритма.
Определение локализации нарушений по ЭКГ представлено в таблице ниже.
| Пораженный участок | Отвечающие отведения |
|---|---|
| Передняя стенка левого желудочка | I, II, aVL |
| Задняя стенка («нижний», «диафрагмальный инфаркт») | II, III, aVF |
| Межжелудочковая перегородка | V1-V2 |
| Верхушка сердца | V3 |
| Боковая стенка левого желудочка | V4-V6 |
Аритмический вариант инфаркта протекает без характерной загрудинной боли, но с нарушениями ритма, которые регистрируются на ЭКГ.
Биохимические анализы на маркеры некроза сердечной мышцы
«Золотым стандартом» подтверждения диагноза ИМ в первые часы от начала приступа боли является определение биохимических маркеров.
Лабораторная диагностика инфаркта миокарда с помощью ферментов включает:
- тропонины (фракции І, Т и С) — белки, которые находятся внутри волокон кардиомиоцитов и попадают в кровь при разрушении миокарда (о том, как выполнить тест, читайте здесь;
- креатинфосфокиназа, сердечная фракция (КФК-МВ);
- белок, связывающий жирные кислоты (БСЖК).
Также лаборанты определяют менее специфические показатели: аспартатаминотрансфераза (АСТ, является также маркером поражения печени) и лактатдегидрогеназа (ЛДГ1-2).
Время появления и динамика концентрации сердечных маркеров представлены в таблице ниже.
| Фермент | Появление в крови диагностически значимых концентраций | Максимальное значение (часы от приступа) | Снижение уровня |
|---|---|---|---|
| Тропонины | 4 часа | 48 | В течение 10—14 суток |
| КФК-МВ | 6—8 часов | 24 | До 48 часов |
| БСЖК | Через 2 часа | 5—6 — в крови; 10 — в моче | 10—12 часов |
| АСТ | 24 часа | 48 | 4—5 дней |
| ЛДГ | 24—36 часов | 72 | До 2 недель |
Согласно приведенным выше данным, для диагностики рецидива инфаркта (в первые 28 дней) целесообразно определять КФК-МВ или БСЖК, концентрация которых снижается в течение 1—2 дней после приступа.
Забор крови на сердечные маркеры проводится в зависимости от времени начала приступа и специфики изменения концентраций ферментов: не стоит ожидать высоких значений КФК-МВ в первые 2 часа.
Неотложная помощь пациентам оказывается вне зависимости от результатов лабораторной диагностики, на основании клинических и электрокардиографических данных.
Рентгенография органов грудной клетки
Рентгенологические методы нечасто используются в практике кардиологов для диагностики инфаркта миокарда.
Согласно протоколам, рентгенография органов грудной клетки показана при:
- подозрении на отек легких (одышка и влажные хрипы в нижних отделах);
- острой аневризме сердца (расширение границ сердечной тупости, перикардиальная пульсация).
УЗИ сердца (эхокардиография)
Комплексная диагностика острого инфаркта миокарда подразумевает раннее ультразвуковое исследование сердечной мышцы. Метод эхокардиографии (ЭхоКГ) информативен уже в первые сутки, когда определяются:
- снижение сократительной способности миокарда (зоны гипокинезии), что позволяет установить топический (по локализации) диагноз;
- падение фракции выброса (ФВ) — относительный объем, который попадает в систему кровообращения при одном сокращении;
- острая аневризма сердца — расширение полости с формированием кровяного сгустка в нефункционирующих участках.
Кроме того, метод используется для выявления осложнений ИМ: клапанной регургитрации (недостаточности), перикардита, наличия тромбов в камерах.
Радиоизотопные методы
Диагностика инфаркта миокарда при наличии сомнительной ЭКГ-картины (например, при блокаде левой ножки пучка Гисса, пароксизмальных аритмиях) подразумевает использование радионуклидных методов.
Наиболее распространенный вариант — сцинтиграфия с использованием пирофосфата технеция (99mTc), который накапливается в некротизированных участках миокарда. При сканировании такой области зона инфаркта обретает наиболее интенсивный окрас. Исследование информативно с 12 часов после начала болевого приступа и до 14 дней.

Изображение сцинтиграфии миокарда
МРТ и мультиспиральная компьютерная томография
КТ и МРТ в диагностике инфаркта используются сравнительно редко из-за технической сложности исследования и невысокой информативности.
Компьютерная томография наиболее показательна для дифференциальной диагностики ИМ с тромбоэмболией легочной артерии, расслоения аневризмы грудной аорты и других патологий сердца и магистральных сосудов.
Магнитно-резонансная томография сердца отличается высокой безопасностью и информативностью в определении этиологии поражения миокарда: ишемическое (при инфаркте), воспалительное или травматическое. Однако длительность процедуры и особенности проведения (необходимо неподвижное состояние пациента) не позволяют проводить МРТ в острый период ИМ.
Дифференциальная диагностика
Наиболее опасные для жизни патологии, которые необходимо отличать от ИМ, их признаки и используемые исследования представлены в таблице ниже.
| Заболевание | Симптомы | Лабораторные показатели | Инструментальные методы |
|---|---|---|---|
| Тромбоэмболия легочной артерии (ТЭЛА) |
|
|
|
| Расслаивающая аневризма аорты |
| Малоинформативны |
|
| Плевропневмония |
| Развернутый анализ крови: лейкоцитоз со сдвигом формулы влево, высокая СОЭ |
|
Источник
Внимание!
Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Заболевания сосудов и сердца – наиболее частая причина смерти. Среди этих патологий одну из первых строк занимает инфаркт миокарда. Несмотря на то, что болезнь достаточно хорошо изучена, и медики в целом умеют с ней справляться, основная сложность заключается в быстром развитии необратимых повреждений сердечной мышцы. Счет, как правило, идет даже не на часы, а на минуты от появления первых признаков инфаркта миокарда. Поэтому каждый должен знать особенности этого состояния и представлять, как необходимо вести себя во время приступа.
Что собой представляет заболевание
Инфарктом миокарда принято называть тяжелейшую форму ишемии сердца, при которой у больного быстро развивается состояние, непосредственно угрожающее его жизни. Нарушается кровоснабжение тканей сердечной мышцы, из-за чего в ней быстро формируется область некроза – отмирания клеток. Спазматическое сужение либо закупорка просвета сосудов создает препятствие для кровотока. Поскольку миокард, т.е. средний слой мышечной ткани сердца, составляет основную часть этого органа, то его поражение представляет огромную опасность. Чем быстрее будет оказана медицинская помощь, тем больше шансов на благополучный исход приступа.
Почему может случиться приступ?
Ни одно заболевание, тем более столь тяжелое, не развивается внезапно у абсолютно здорового человека. К основным причинам инфаркта миокарда медики относят:
- атеросклеротическое поражение сосудов, следствием которого становится ишемия миокарда, приводящая к длительному нарушению кровоснабжения его тканей из-за критического сужения артериального просвета;
- тромбоз, т.е. полное или частичное закупоривание сосудов сгустком крови либо атеросклеротической бляшкой;
- эмболия артерий, которая приводит к образованию некротического очага в тканях сердечной мышцы;
- пороки либо наследственные заболевания сердца.
У многих пациентов к приступу приводит сочетание нескольких причин: инфаркт миокарда развивается из-за тромбирования суженного спазмом просвета артерии при наличии атеросклеротических бляшек либо кровоизлияния в стенку сосуда.
Факторы риска

Существует ряд объективных факторов, которые существенно повышают риск развития заболевания. К ним относят:
- возрастные показатели: после 40 лет частота инфарктов миокарда заметно увеличивается;
- пол больного: в период между 40 и 65 годами инфаркт миокарда встречается гораздо чаще у мужчин, чем у женщин, после этого возраста статистика выравнивается для обоих полов;
- наличие стенокардии, артериальной гипертонии, эндокардита, ревмокардита, других сердечных заболеваний;
- увеличенная масса тела, ожирение;
- психологический стресс либо физическое перенапряжение на фоне ишемии сердца, атеросклероза;
- наличие сахарного диабета;
- малоподвижный образ жизни;
- курение, употребление алкоголя.
Сочетание нескольких основных факторов риска инфаркта миокарда особенно опасно, поэтому людям, у которых они присутствуют, необходимо быть максимально осторожными и тщательно следить за своим здоровьем.
Формы заболевания
Существует медицинская классификация инфарктов миокарда, при помощи которой кардиологи выделяют варианты течения болезни в зависимости от локализации пораженного участка, его размеров, глубины и других признаков.
В соответствии с размерами участка некротизированной ткани инфаркт миокарда может быть:
- мелкоочаговым, когда в сердечной мышце образуется несколько разрозненных пораженных зон небольших размеров;
- крупноочаговым, для которого характерна обширная зона поражения тканей.
В зависимости от глубины некроза различают:
- трансмуральное поражение по всей толщине мышечной ткани;
- субэпикардиальное, когда зона поражения прилегает к эпикардиальной ткани;
- субэндокардиальное, с пораженным участком, прилегающим к эндокардиальной ткани;
- интрамуральное, находящееся в мышечной толще.
По частоте развития различают первичный, повторный и рецидивирующий инфаркт миокарда.
В зависимости от показателей электрокардиографии выделяют следующие формы инфаркта миокарда:
- Q-инфаркт, наиболее характерный для крупноочаговых приступов;
- не Q-инфаркт, чаще встречающийся при мелкоочаговом поражении тканей.
Кроме того, заболевание проявляется:
- типично, с болями в загрудинной или прекардиальной области;
- атипично, с болями, локализованными в других участках либо вовсе без болевых ощущений.
Определение вида инфаркта миокарда по его признакам и симптоматике позволяет выбрать оптимальную схему лечения, которая наилучшим образом подходит конкретному пациенту.
Как распознать сердечный приступ
Перечислить симптомы инфаркта миокарда довольно сложно, поскольку они различны для разных периодов развития патологического состояния. У многих пациентов присутствует собственный набор клинических проявлений, что наиболее характерно для атипичной формы протекания процесса.
Типичная форма
При типичной форме приступ протекает следующим образом.
- Продромальная стадия инфаркта миокарда. Примерно у 45% пациентов приступ начинается внезапно, и этот этап у них отсутствует. У остальных больных учащаются и усиливаются загрудинные боли, появляется чувство страха, ухудшается общий тонус. Антиангинальные препараты почти не помогают.
- Острейшая стадия. Она длится от 30 минут до нескольких часов и сопровождается сильнейшими болями, локализованными за грудиной. Боль может иррадиировать в левую руку, ключицу или левую сторону нижней челюсти, а также в спину между лопатками. Характер болей, как правило, режущий, жгучий либо сдавливающий, ощущения волнообразно усиливаются и ослабевают.
- Острый период. Его продолжительность составляет от 2 до 10 дней (при рецидивах). Как правило, в это время давящие боли прекращаются. Если они продолжаются, это означает, что некроз еще не остановлен. Артериальное давление снижается примерно на 20% от обычной величины. Ритмичность сердцебиений нарушена.
- Подострая стадия инфаркта миокарда. Длится примерно месяц, в течение которого пациент постепенно возвращается к своему обычному состоянию: нормализуется температура тела, проходит одышка, стабилизируется ритм сердцебиений.
- Постинфарктный период. В течение полугода формируется рубец на месте некротического повреждения. Если зона некроза была небольшой, сердечная недостаточность полностью устраняется. При обширном участке поражения формируется прогрессирующая сердечная недостаточность.
Симптомы инфаркта миокарда у мужчин и женщин практически одинаковы.
Атипичное протекание болезни
При атипичном течении заболевания сложно распознать признаки инфаркта миокарда, поскольку локализация болей может указывать и на другие недомогания. Различают следующие формы заболевания:
- абдоминальную, для которой характерны боли, локализующиеся в области желудка либо пищевода, а также тошнота и иногда рвота;
- отечную, признаком которой служат сильные отеки конечностей, сердечная недостаточность и одышка – свидетельство обширного очага некротизации тканей;
- церебральную, сопровождаемую шумом в ушах, головокружениями, потерей сознания, наиболее часто встречающуюся у пожилых людей;
- аритмическую, характеризующуюся приступами учащенного биения сердца;
- астматическую, с проявлениями в виде приступов удушья, кашлем, обильным холодным потом;
- периферическую, по симптоматике иногда напоминающую межреберную невралгию, с локализацией болевых ощущений в разных местах – в лопатке, нижней челюсти, кисти руки и т.д.
Кроме перечисленных, медики выделяют так называемую стертую форму, когда жалобы при инфаркте миокарда практически полностью отсутствуют.
Постановка диагноза
Помимо физикального обследования, изучения анамнеза и жалоб пациента, важную роль в диагностике инфаркта миокарда играют лабораторные и инструментальные исследования. В их число обычно входят:
- ЭКГ и ЭхоКГ;
- сцинтиграфия сердечной мышцы;
- коронарографическое исследование;
- МРТ пораженного органа;
- общий анализ крови;
- биохимические анализы крови для выявления маркеров некроза.
Эти исследования проводят как в первые часы после начала лечения, так и при наступлении последующих стадий процесса.
Проблемы и сложности лечения
Для успеха выздоровления чрезвычайно важна первая помощь при инфаркте миокарда, которую больной получает сразу после начала приступа. Желательно, чтобы рядом оказались люди, которые:
- помогут принять удобную полусидячую позу с ногами, согнутыми в коленях;
- расстегнут сдавливающую одежду, высвобождая грудь и шею для доступа воздуха;
- положат под язык больного таблетки нитроглицерина и аспирина, предварительно растертые в порошок для быстрого усвоения;
- вызовут бригаду неотложной помощи при инфаркте миокарда.
При этом заболевании важно без промедления доставить больного в специализированное медицинское учреждение, в котором есть условия для полноценной кардиологической реанимации. Чем быстрее будут предприняты усилия, тем более благоприятны перспективы восстановления здоровья и тем ниже риски развития осложнений инфаркта миокарда.
Внимание!
Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Лечение
Лечебный процесс включает несколько этапов, каждый из которых проходит в особых условиях.
- Догоспитальный. Бригада скорой помощи выполняет первичные реанимационные действия и доставляет пациента в стационар.
- Госпитальный. Врачи специализированного отделения сосудистой хирургии проводят непосредственное лечение инфаркта миокарда в острейшей и острой стадии болезни.
- Реабилитационный. В специальном отделении больницы или кардиосанатории больной проходит реабилитацию после инфаркта миокарда, позволяющую максимально восстановить функции организма под наблюдением врачей.
- Амбулаторный. В постинфарктном периоде пациент возвращается к обычной жизни, периодически посещая специалиста в поликлинике по месту жительства.
Лечение инфаркта миокарда в стационаре решает три основные задачи.
- Первая – купирование болей, возникающих при некрозе мышечной ткани.
- Вторая – ограничение зоны некроза введением антикоагулянтных препаратов и тромболитиков.
- Третья – предотвращение развития тяжелых осложнений (острой сердечной недостаточности, аритмии и т.д.) при помощи специальных лекарственных препаратов.
При несвоевременном оказании медицинской помощи либо при попытках лечения инфаркта миокарда дома так называемыми народными средствами, существенно повышается риск развития осложнений и даже становится возможным летальный исход.
Возможные осложнения
Основная проблема заключается в том, что осложнения при инфаркте миокарда могут развиваться уже в первые часы или первые дни. К ранним проявлениям относят различные виды аритмий, наиболее опасным из которых является мерцание желудочков, создающее высокий риск летального исхода. Кроме того, возможны расстройства кровообращения, травмы сердца, тромбоэмболии, перикардиты и др. Наиболее опасными из поздних осложнений инфаркта миокарда являются синдром Дресслера, эндокардит, нарушения иннервации, хроническая недостаточность сердечной функции.
Профилактические меры
Приложив определенные усилия, каждый человек может существенно понизить риск развития столь серьезного заболевания. Меры по профилактике инфаркта миокарда достаточно просты: нужно ограничить количество жирных продуктов и жареной пищи в рационе, отказаться от курения и минимизировать количество спиртных напитков, контролировать уровень холестерина и сахара в крови. Не следует забывать о физической активности, которая должна быть посильной и регулярной. Кроме того, следует избегать чрезмерного напряжения, как физического, так и эмоционального. Поддержание здоровья до глубокой старости всецело находится в наших руках.
Вопросы и ответы
Как избежать повторного заболевания?
В реабилитационном периоде и далее до конца жизни инфарктнику придется придерживаться определенных правил:
- исключить тяжелые физические нагрузки, но не отказываться от умеренной активности;
- соблюдать специальную диету с пониженным количеством животных жиров, соли и острых приправ;
- регулярно посещать лечащего врача.
В целом, следует избегать ситуаций, создающих резкую нагрузку на сердечную мышцу.
Какое давление оптимально после инфаркта миокарда?
Успешность реабилитации подтверждается:
- Отсутствием либо снижением загрудинных болей;
- Поддержанием давления в пределах 130/80 мм рт. ст.;
- Уровнем холестерина не выше 4-4,5 ммоль/л;
- Уровнем глюкозы не выше 6 ммоль/л.
При поддержании этих показателей в течение дальнейшей жизни риск повторного инфаркта миокарда снижается до минимума.
Бывает ли инфаркт правого желудочка?
Да, бывает, хотя и намного реже, чем инфаркт левого желудочка. Среди его симптомов следует назвать:
- одышку, недостаток воздуха для дыхания;
- загрудинные боли;
- головокружения, обморок;
- спутанное сознание;
- уменьшение выделения мочи;
- посинение конечностей из-за застоя венозной крови;
- вздутые вены на шее.
Основной задачей лечения становится восстановление кровообращения, особенно в поврежденных коронарных сосудах.
Источник
