Инфаркт миокарда с подъемом сегмента st карта вызова
Мужчина
65 лет.
Жалобы
на сильные боли давящего характера за грудиной с иррадиацией в оба плеча, шею
(сила боли по ВАШ 6-7 баллов). Боли в течение получаса, сопровождались резкой
слабостью, потливостью, снижением АД до 70 мм. До приезда СМП самостоятельно
принял кардиомагнил и верапамил. Со слов больного, страдает ИБС, перенес
инфаркт миокарда в 2008 году, имеется фибрилляция предсердий, персистирующая
форма. Принимает кардиомагнил, верапамил. У врача не наблюдается. Привычное АД
130/70 мм. Максимальное АД 160/90 мм.
Состояние
тяжелое. Сознание ясное. ШКГ 15 баллов. Кожа бледная, влажная, холодная на
ощупь. Отеков нет. Дыхание везикулярное. Хрипов нет. ЧД 16 в минуту. Тоны
сердца приглушены, ритмичные, пульс 66 в минуту. АД 70/40 мм. Живот мягкий,
безболезненный. Стул оформленный, 1 раз в сутки.
ЭКГ от
6:00. Ритм синусовый, 65 в минуту. Подъем сегмента ST в V2-V5 до
3 мм.
Диагноз.
ИБС. Острый коронарный синдром с подъемом ST. Кардиогенный шок.
Помощь: Кубитальный
катетер. Раствор Натрия хлорида 0,9% 200 мл струйно в/в. Допамин 200 мг + р-р
Натрия хлорида 200 мл в/в капельно. (20 кап в минуту); Клопидогрел 300 мг
внутрь, таб. Ацетилсалициловая кислота 300 мг внутрь.
АД
повысилось до 100/60 мм.
С целью
купирования болевого синдрома в/в дробно введен Морфин 1 мг в/в. Болевой синдром купирован полностью.
Медэвакуация больного на
носилках в больницу.
Источник
Инфаркт миокарда нижне-боковой локализации (острая фаза)
Критерии: Острый коронарный синдром с подъемом сегмента ST. Признаки трансмуральной ишемии миокарда в нижне-боковой стенке левого желудочка (подъем сегмента ST в отведениях II, III, aVF (нижняя стенка), V5,V6 (боковая стенка) > 2 мм). Реципрокная депрессия ST в отведениях V1-V3.
Патологический зубец Q как отражение инфаркта миокарда еще не успел сформироваться.
Обратите внимание, что депрессия ST в V5-V6 не является проявлением ишемии передней стенки левого желудочка, а является “зеркальным” отражением инфарктных изменений нижне-боковой локализации.
Четвертый и седьмой комплексы в стандартных отведениях – желудочковые экстрасистолы.
Легочное сердце (гипертрофия правого предсердия и правого желудочка)
Критерии гипертрофии правого предсердия: высокоамплитудные (>2,5 мм) заостренные зубцы Р в отведениях II, III, aVF
Критерии гипертрофии правого желудочка: отклонение электрической оси сердца вправо (в данном примере угол альфа +135 градусов), амплитуда зубца R > амплитуды зубца S в отведении V1, амплитуда зубца R в V1 >7 мм, депрессия ST и отрицательные Т в правых грудных отведениях
ЭКГ при остром перикардите
Критерии: Одновременный подъем сегмента ST разной степени выраженности во всех отведениях ЭКГ (кроме aVR).
ЭКГ-картину при остром перикардите следует отличать от ЭКГ-картины острой фазы инфаркта миокарда, для которого характерен подъем сегмента ST лишь в части отведений ЭКГ, при этом он сопровождается депрессией сегмента ST (реципрокные изменения) в отведениях, обратных зоне ишемии миокарда.
Кроме того, на данной ЭКГ выявляется депрессия сегмента PQ (лучше видна в V2-V4), что является специфичным, но необязательным признаком острого перикардита.
Второй комплекс в стандартных отведениях и третий комплекс в грудных отведениях – суправентрикулярная экстрасистола.
Инфаркт миокарда без Q-зубца
Критерии: Характерный признак инфаркта миокарда без Q-зубца – глубокие отрицательные (“коронарные”) зубцы Т.
В данном примере отрицательные Т выявляются в отведениях V2-V5, I, II, aVF, aVL – признак передне-бокового инфаркта миокарда.
Суправентрикулярная (наджелудочковая) тахикардия
Критерии: Ритм правильный с частотой 120-250 в минуту, интервал RR постоянный, комплексы QRS узкие (<0,12 с). В зависимости от частоты тахикардии и её локализации зубцы Р могут предшествовать комплексу QRS, накладываться на него или следовать за ним. В данном примере зубцы Р практически не видны.
Блокада правой ножки пучка Гиса
Критерии: Комплекс QRS уширен (>0,12 c), в отведении V1 типа rSR`; широкий («закругленный») зубец S в отведениях I, V5, V6, высокий R в III отведении.
В данном примере угол альфа +70 градусов.
Синусовая брадикардия. АВ-блокада I степени
Критерии: Синусовой брадикардией называют частоту сердечных сокращений < 60 ударов в минуту. О наличии АВ-блокады I степени свидетельствует увеличение интервала PQ > 0,20 с.
Блокада правой ножки пучка Гиса и гипертрофия миокарда левого желудочка
Критерии: Комплекс QRS уширен (>0,12 c), в отведении V1 типа rSR`. В отведениях I, V5, V6 отсутствует зубец S, характерный для блокады правой ножки пучка Гиса, что связано с наличием сопутствующей гипертрофии левого желудочка.
В пользу гипертрофии левого желудочка также свидетельствуют амплитудный критерий: R в V1 + S в V3 > 25 мм и вторичные изменения ST-T в левых грудных отведениях, а также отклонение электрической оси сердца влево (-11 градусов).
Синдром WPW
Синдром WPW с левосторонним расположением пучка Кента (дополнительного AV-соединения).
Критерии: укорочение интервала PQ <0,12 c (в данном примере 0,11 с), появление дельта-волны (наиболее отчетливо видна в грудных отведениях – указана стрелками) и уширение комплекса QRS >0,12 с (в данном примере – 0,14 с).
Желудочковая тахикардия
Критерии: Ритм правильный с частотой 100-250 в минуту. Комплексы QRS широкие (>0,12 с), имеют одинаковую морфологию. На стандартной ЭКГ зубцы Р обычно не видны. Может выявляться полная AV-диссоциация (независимый друг от друга ритм предсердий и желудочков), иногда регистрируются “захваты” или “сливные” комплексы QRS.
В данном примере в грудных отведениях (5 и 7 комплекс) отчетливо видно наложение зубцов Р на комплекс QRS (сливные комплекты – показаны стрелками).
Электрокардиостимулятор (желудочковая стимуляция)
На ЭКГ определяются спайки кардиостимулятора (показаны стрелками), вслед за которыми возникают уширенные комплексы QRS (0,22 с) напоминающие желудочковую экстрасистолу – это признак желудочковой стимуляции.
На данной ЭКГ также можно видеть зубцы Р, не связанные с комплексами QRS (АВ-диссоциация) из чего следует, что электрокардиостимулятор имплантирован по поводу полной АВ-блокады.
Желудочковая экстрасистолия по типу бигеминии
Критерии: появление преждевременных уширенных (ширина QRS экстрасистолы – 0,16 с) и деформированных комплексов QRS без предшествующего зубца Р.
В данном примере после каждого нормального комплекса следует экстрасистола – такая последовательность называется бигимения (экстрасистолы указаны стрелками).
Синусовая брадикардия, блокада передней ветви левой ножки пучка Гиса
Частота сердечных сокращений менее 60 уд./мин называется брадикардией.
Критерии блокады передней ветви левой ножки пучка Гиса: S>R (комплексы типа rS) в II, III, aVF (резкое отклонение ЭОС влево). В данном примере угол альфа = -59 градусам. Ширина комплексов QRS во всех отведениях <0,11 с (нормальная).
ЭКГ при экссудативном перикардите
Критерии: Выраженное снижение амлитуды зубцов и комплексов во всех отведениях.
Гипертрофия миокарда левого желудочка
Критерии: сумма амплитуд R (V5 или V6) + S (V1) > 35 мм (Критерий Соколова-Лайона); R V5>R V4 и R V6>R V5; вторичные изменения ST-T в виде появления негативных Т в V4-V6 и депрессии сегмента ST в V5-V6.
Блокада левой ножки пучка Гиса
Критерии: уширенные, деформированные R в I, aVL, V5, V6; глубокие S или QS в III, aVF, V1, V; уширение комплекса QRS > 0,12 с; дискордантность ST-Т по отношению к комплексу QRS.
В данном примере отмечается отклонение электрической оси сердца влево (-15 градусов), ширина комплекса QRS 0,15 с, вторичные изменения ST-T в виде негативных Т в I, aVL, V5-V6.
Передне-перегородочный инфаркт миокарда (подострая стадия)
Критерии: Подострая стадия инфаркта миокарда характеризуется формированием патологического зубца Q (комплекса QS) (указаны стрелками) и началом формирования отрицательного зубца Т при сохранении небольшой элевации ST.
В данном примере изменения локализуются в отведениях V1-V4, что сведетельствует о передне-перегородочной локализации ишемии.
Блокада правой ножки и передней ветви левой ножки пучка Гиса
Критерии блокады правой ножки пучка Гиса: Комплекс QRS уширен (>0,12 c), в отведении V1 типа rSR`; широкий неглубокий («закругленный») зубец S в отведениях I, V5, V6. В данном примере ширина QRS 0,14 с.
Критерии блокады передней ветви левой ножки пучка Гиса: S>R (комплексы типа rS) в II, III, aVF (резкое отклонение ЭОС влево). В данном примере угол альфа = -73 градусам при наличии блокады правой ножки пучка Гиса
АВ-блокада III степени (полная АВ-блокада)
Критерии: Полное разобщение предсердного (Р) и желудочкового (QRST) ритмов. Как правило, наблюдается снижение числа желудочковых сокращений до 30-60 уд./мин (в данном примере частота желудочковых сокращений 38/мин; частота предсердных сокращений – 125/мин [интервал РР – 0,48 с]).
Редкий желудочковый ритм может сопровождаться эпизодами потери сознания (синдром Морганьи-Адамса-Стокса). Таким больным показана установка электрокардиостимулятора.
Источник
Объём и тактика диагностических мероприятий
Выяснить жалобы, обратить внимание на характер ангинозного приступа:
- локализацию боли типичную или атипичную;
- продолжительность (более 20 минут);
- интенсивность боли;
- расширение зон иррадиации боли по сравнению с предыдущими приступами;
- снижение или отсутствие эффекта от приёма нитратов;
- сопровождение болевого синдрома одышкой, нарушением сердечного ритма;
- возникновение болевого приступа в покое или после физической и эмоциональной нагрузки.
Обратить внимание на проявления клинических вариантов ОКС:
- ангинозного;
- аритмического;
- цереброваскулярного;
- астматического;
- абдоминального;
- безболевого.
Провести объективное обследование, обратить внимание на:
- беспокойство, бледность, гипергидроз;
- стабильность показателей гемодинамики.
Оформить «Карту вызова СМП». Описать исходные данные основной патологии.
Регистрировать ЭКГ в 12 отведениях: оценить сердечный ритм, ЧСС, проводимость, выраженность признаков гипертрофии левого желудочка, наличие зон ишемии, некроза миокарда, остро возникшую блокаду ножек пучка Гиса, элевацию сегмента ST, сливающуюся с положительным или двухфазным зубцом Т, депрессию сегмента ST, изменение зубца Т, появление патологического зубца Q, комплекса QS.
Провести экспресс-диагностику: миоглобина, КФК, тропонина.
Заполнить «Карту тромболитической терапии».
Мониторинг на месте нахождения пациента и во время транспортировки общего состояния пациента, ЧДД, ЧСС, пульса, АД, ЭКГ, пульсоксиметрии. Во время транспортировки пациента в профильное отделение ЛПУ продолжать кардиомониторинг и пульсоксиметрию.
Помнить о побочном действии морфина:
- рвота;
- коллапс;
- угнетение дыхания.
Поставить диагноз в соответствии с классификациями.
Объём и тактика лечебных мероприятий
Придать пациенту физиологически выгодное (удобное) положение.
Оксигенотерапия по общим правилам.
Обеспечить гарантированный венозный доступ.
- Нитраты:
Нитроглицерин (спрей) по 1-2 дозы под язык.
- Антиагреганты:
Ацетилсалициловая кислота (Аспирин) 250 мг или Кардиомагнил 150-300 мг разжевать.
Клопидогрель 300 мг внутрь (пациентам моложе 75 лет), 75 мг (пациентам старше 75 лет).
- ß-адреноблокаторы:
Метопролол сукцинат (Беталок) 5-15 мг в/в струйно медленно по 5 мг 2-3 раза через 2 минуты.
- Антикоагулянты прямого действия:
Эноксапарин (Клексан) 30 мг в/в струйно, далее через 15 мин п/к в дозе 1 мг/кг (для пациентов моложе 75 лет) или только п/к в дозе 1 мг/кг или
Гепарин из расчета 60 МЕ/кг не более 4000 Ед. в/в струйно, далее в/в капельно в р-р Натрия хлорида 0,9 % – 500 мл со скоростью 12 МЕ/кг/ч, но не более 1000 МЕ/ч.
- Тромболитическая терапия (с учетом показаний и противопоказаний, вида тромболитика):
Альтеплаза 100 мг в/в по схеме или
Тенектеплаза согласно схемы введения в/в болюсом.
При сохраняющемся болевом синдроме
- Наркотические анальгетики:
Морфин 1 % -1 мл (10 мг) дробно по 2-3 мг в/в медленно в течение 10-15 минут до адекватного обезболивания
или
- Антагонисты-агонисты опиатов:
Налбуфин 1мл (10 мг) 10-20 мг в/в, при необходимости повторить 10 мг в/в медленно через 15 минут.
При продолжающемся болевом синдроме или признаках СН:
- Нитраты:
Нитроглицерин (Перлинганит) или
Изосорбида динитрат (Изокет) 0,1 % – 10 мл (10 мг) в р-ре Натрия хлорида 0,9 % – 200 мл в/в капельно со скоростью 4 капли в минуту, каждые 10 минут увеличивая скорость введения на 4 капли максимум до 80 капель в минуту или шприцевым дозатором в р-ре Натрия хлорида 0,9 % – 10 мл от 1,2 до 24 мл/час в/в (10-200 мкг/мин) под контролем АД и ЧСС до прекращения боли или снижения САД на 10-15 % у нормотоников, и на 25-30 % у гипертоников, но не ниже 100 мм рт. ст.
Выполнить транспортировку на носилках с фиксацией.
Госпитализация в профильное отделение ЛПУ.
Источник
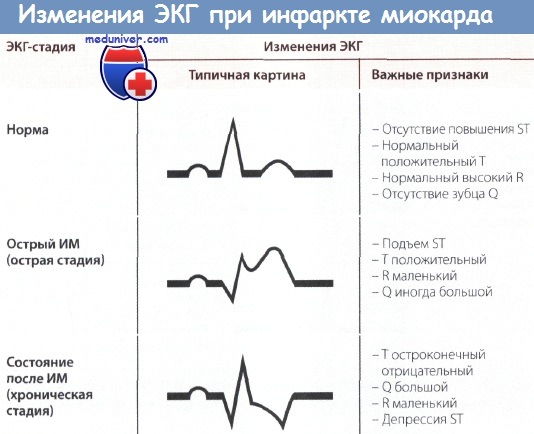
Признаки инфаркта миокарда с подъемом сегмента ST на ЭКГ
Синонимы: инфаркт миокарда с подъемом сегмента ST, острый инфаркт миокарда (ИМ), острый трансмуральный инфаркт, инфаркт миокарда (ИМ) с зубцом Q.
Среди сердечно-сосудистых заболеваний с возможным смертельным исходом важное место занимает острый инфаркт миокарда (ИМ), который в настоящее время называют ИМпST. Это наиболее тяжелая форма ОКС, если не считать внезапную сердечную смерть.
Патофизиология. Вследствие кровоизлияния в атеросклеротическую бляшку и постепенно нарастающего тромбоза коронарной артерии происходит стенозирование ее просвета с исходом в окклюзию. Это приводит к ишемии миокарда, кровоснабжаемого пораженной коронарной артерией, и его некрозу.
Тщательные многолетние эпидемиологические исследования больных инфарктом миокарда (ИМ) показали, что у них имеются факторы риска. Сочетание этих факторов способствует ускорению атеросклеротического процесса и многократному увеличению риска инфаркта миокарда (ИМ). К известным на сегодняшний день факторам риска относятся курение, повышенный уровень холестерина в крови, высокое АД и сахарный диабет.
Помимо перечисленных четырех главных факторов риска, известны и другие, в частности, избыточная масса тела, стресс, гиподинамия, наследственная предрасположенность.
Симптомы инфаркта миокарда с подъемом сегмента ST (ИМпST):
• Сильная ангинозная боль, длящаяся более 15 мин
• Подъем сегмента ST на ЭКГ
• Положительные результаты анализа крови на креатинкиназу, ее МВ-фракцию, тропонины (I или Т)
Диагностика инфаркта миокарда с подъемом сегмента ST (ИМпST)
ЭКГ, как правило, имеет решающее значение для установления диагноза. Уже через 1 ч после появления типичного болевого приступа в большинстве случаев на ЭКГ отмечаются четкие признаки ИМ. Поэтому диагностика ИМ является важнейшей задачей электрокардиографии.
При анализе ЭКГ у больных инфарктом миокарда (ИМ) следует обратить внимание на следующие особенности.
• Признаки ИМ должны быть однозначными. В большинстве случаев изменения на ЭКГ бывают настолько типичны, что диагноз можно поставить, не прибегая к дальнейшему обследованию.
• Другие важные заболевания, особенно в острой стадии, например приступ стабильной стенокардии у больного ИБС, перикардит или миокардит, не следует ошибочно интерпретировать как ИМ. Например, при перикардите на ЭКГ нет отчетливых признаков ИМ.
• В процессе диагностики ИМ необходимо установить также стадию ИМ, т.е. следует указать, по крайней мере, идет ли речь об острой фазе или это старый инфаркт. Это важно, так как лечение ИМ имеет свои особенности в зависимости от стадии заболевания.
• В диагнозе следует отразить также локализацию ИМ. В частности, следует дифференцировать инфаркт передней стенки ЛЖ от инфаркта его задней стенки. В зависимости от локализации ИМ можно ориентировочно определить, какая коронарная артерия поражена.

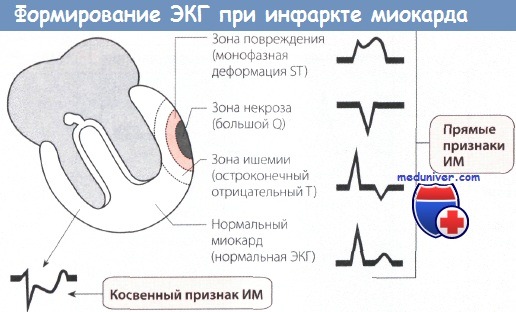
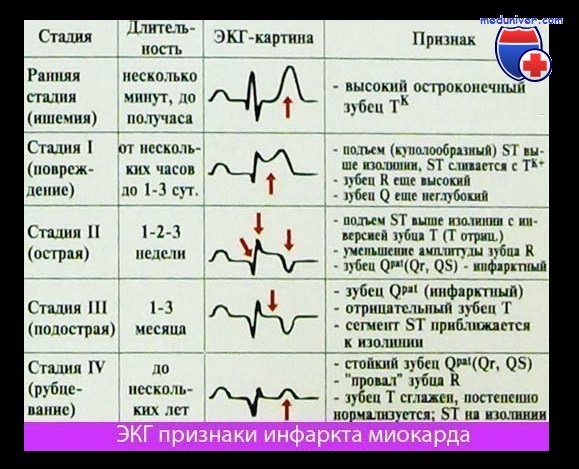
Интерпретация отдельных показателей ЭКГ при инфаркте миокарда (ИМ)
1. Большой зубец Q (зона некроза). Вследствие некроза миокарда в зоне инфаркта ЭДС не возникает. Результирующий вектор ЭДС направлен от зоны некроза. Поэтому на ЭКГ регистрируется глубокий и уширенный зубец Q (зубец Q Парди) в отведениях, которые располагаются непосредственно над зоной ИМ.
2. Подъем сегмента ST. Зона некроза миокарда окружена зоной повреждения. Поврежденная ткань по сравнению со здоровой в конце деполяризации желудочка несет меньший отрицательный заряд, поэтому менее возбудима. Поэтому в зоне повреждения возникает вектор, который соответствует сегменту ST и направлен от электрически отрицательного миокарда к электрически менее отрицательному, т.е. к части миокарда, которая заряжена относительно положительно. Поэтому на ЭКГ, соответствующей зоне повреждения, регистрируется подъем сегмента ST.
3. Остроконечный отрицательный зубец Т. ЭКГ зоны ишемии обнаруживает изменения в фазе реполяризации. Вектор реполяризации направлен от зоны ишемии к здоровому миокарду. При повреждении эпикардиальных слоев миокарда вектор ЭДС направлен снаружи внутрь. Поэтому в отведениях, в которых в норме регистрируются положительные зубцы Т, теперь появляются симметричные остроконечные отрицательные зубцы Т (коронарные зубцы Т Парди).
Результаты исследования сывороточных маркеров некроза миокарда становятся положительными через 2-6 ч после развития ишемии.
Появление тропонинов в сыворотке крови отражает образование тромба в коронарной артерии. Поэтому анализ крови на тропонины из-за высокой чувствительности (90% при выполнении через 6 ч) и специфичности (примерно 95%) является стандартным исследованием в экстренной диагностике острого инфаркта миокарда (ИМ).
Определение сывороточных маркеров некроза миокарда играет важную роль не только в диагностике острого инфаркта миокарда (ИМ), но и позволяет судить о его динамике. Особенно велико их значение в тех случаях, когда данные ЭКГ стертые или маскируются блокадой ножки ПГ либо синдромом WPW. Затруднительна диагностика инфаркта миокарда (ИМ) и в тех случаях, когда инфаркт локализуется в бассейне огибающей ветви левой коронарной артерии.
В настоящее время в диагностике инфаркта миокарда (ИМ) применяют оба указанных метода исследования: ЭКГ и анализ крови на сывороточные маркеры некроза миокарда. Причем они не конкурируют, а дополняют друг друга.
Несмотря на это, как показали ранее выполненные нами исследования, предсказательная ценность ЭКГ более высокая по сравнению с анализом крови на сывороточные маркеры некроза миокарда, так как в большинстве случаев острого ИМ изменения на ЭКГ при внимательном ее чтении появляются уже в течение 1-го часа после начала ишемии и являются надежными диагностическими признаками, в то время как повышение уровня сывороточных маркеров во многих случаях не связано с ишемическим повреждением миокарда.
Кроме того, существенное преимущество ЭКГ состоит также в том, что ее можно выполнять столько раз, сколько нужно, не причиняя больному какого-либо неудобства.
При появлении боли в груди следует во всех случаях зарегистрировать ЭКГ. При подозрении на ИМ рекомендуется выполнять контрольную ЭКГ по меньшей мере каждые 3 дня в сочетании с анализом крови на сывороточные маркеры некроза миокарда.
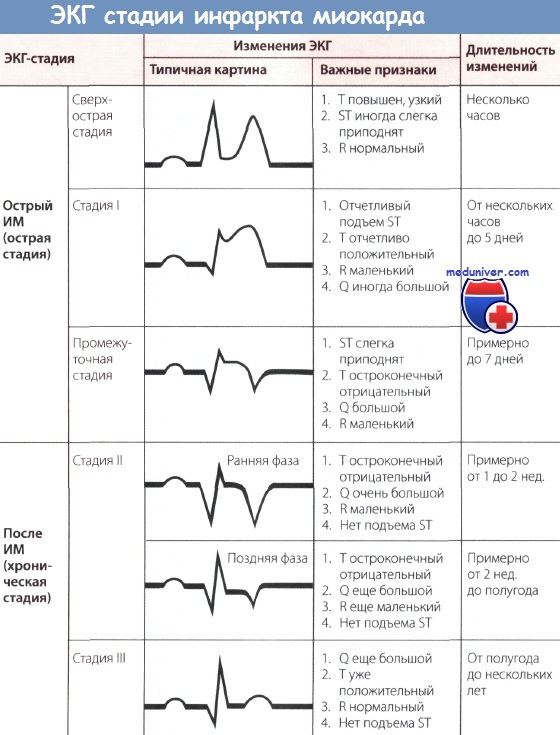
На ЭКГ при остром инфаркте миокарда (ИМ) появляются следующие изменения: независимо от локализации ИМ, т.е. как при инфаркте передней стенки, так и при инфаркте задней стенки в острой фазе происходит значительное изменение сегмента ST. В норме подъем сегмента ST отсутствует, хотя иногда возможны его незначительные подъем или депрессия даже у практически здоровых людей.
При остром инфаркте миокарда (ИМ) первым признаком на ЭКГ бывает отчетливый подъем сегмента ST. Этот подъем сливается со следующим за ним положительным зубцом Т, и, в отличие от нормы, граница между ними исчезает. В таких случаях говорят о монофазной деформации сегмента ST. Такая монофазная деформация патогномонична для острой фазы, т.е. для «свежего» ИМ.
Дифференциальная диагностика инфаркта миокарда с подъемом сегмента ST (ИМпST) с положительным зубцом Т показана на рисунке ниже.

Незадолго до появления монофазной деформации сегмента ST при внимательном анализе ЭКГ можно отметить чрезвычайно высокие остроконечные зубцы Т (так называемые асфиксические Т, или сверхострые Т), обусловленные острой субэндокардиальной ишемией.
Острый и уширенный зубец Q может регистрироваться уже в острой стадии ИМ, однако этот признак не является обязательным. Отрицательный зубец Т в острой стадии может еще отсутствовать.
При «старом» инфаркте миокарда (ИМ) имевший место ранее подъем сегмента ST уже не определяется, но появляются другие изменения, затрагивающие зубцы Q и Т.
В норме зубец Q неширокий (0,04 с) и неглубокий, не превышая по высоте четвертой части зубца R в соответствующем отведении. При «старом» ИМ зубец Q уширен и глубокий.
Зубец Т в норме положительный и составляет не менее 1/7 высоты зубца R в соответствующем отведении, что отличает его от зубца Т при ИМ после острой стадии (т.е. в ранней фазе II стадии), когда он становится глубоким, остроконечным и отрицательным (коронарный зубец Т Парди), кроме того, отмечается депрессия сегмента ST. Однако иногда зубец Т расположен на изолинии и не снижен.
Обычно для определения ЭКГ-стадии инфаркта миокарда (ИМ) бывает достаточно классификации, представленной на рисунке ниже. Классификация, представленная на рисунке выше, позволяет точнее оценить динамику ИМ.
В целом считается, что чем больше отведений, в которых отмечаются патологические изменения, тем обширнее зона ишемии миокарда.
Изменения ЭКГ, а именно большой зубец Q (признак некроза, зубец Q Парди) и отрицательный зубец Т с депрессией сегмента ST или без нее являются типичными для сформировавшегося рубца при «старом» ИМ. Эти изменения проходят по мере улучшения состояния больного. Однако известно, что, несмотря на клиническое улучшение и заживление, признаки старого инфаркта, особенно большой зубец Q сохраняются.
Подъем сегмента ST с положительным зубцом Т, т.е. монофазная деформация сегмента ST с большим зубцом Q, сохраняющаяся более 1 нед., и переход сегмента ST в медленно поднимающуюся дугу должны вызвать подозрение на аневризму сердца.
Дальнейшая тактика после диагностики инфаркта миокарда с подъемом ST (ИМпST) такая же, как и при инфаркте миокарда без подъема сегмента ST (ИМбпST).
Особенности ЭКГ при инфаркте миокарда с подъемом сегмента ST (остром трансмуральном инфаркте):
• Некроз миокарда, обусловленный окклюзией коронарной артерии
• Длительный приступ интенсивной сжимающей загрудинной боли
• В острой стадии: подъем сегмента ST и положительный зубец Т
• В хронической стадии: глубокий остроконечный отрицательный зубец T и большой зубец Q
• Положительный результат анализа крови на креатинкиназу и тропонины
Учебное видео ЭКГ при инфаркте миокарда
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
– Также рекомендуем “Признаки инфаркта миокарда передней стенки на ЭКГ”
Оглавление темы “ЭКГ (электрокардиограммы)”:
- Признаки нестабильной стенокардии напряжения на ЭКГ
- Признаки инфаркта миокарда без подъема сегмента ST на ЭКГ
- Признаки инфаркта миокарда с подъемом сегмента ST на ЭКГ
- Признаки инфаркта миокарда передней стенки на ЭКГ
- Признаки инфаркта миокарда задней и нижней стенки на ЭКГ
- Показания и противопоказания для ЭКГ с физической нагрузкой
- Методика проведения ЭКГ с физической нагрузкой
- Расшифровка ЭКГ после пробы с физической нагрузкой – велоэргометрии
- Изменение артериального давления (АД) при физической нагрузке
- Показания для холтеровского мониторинга электрокардиограммы (ЭКГ)
Источник
