Инфаркт миокарда разрыв мжп
Январь 23, 2019
Нет комментариев
Разрыв межжелудочковой перегородки (МЖП) является редким, но летальным осложнением инфаркта миокарда (ИМ). Событие наступает через 2-8 дней после инфаркта и часто провоцирует кардиогенный шок. Дифференциальный диагноз постинфарктного кардиогенного шока должен исключать свободный разрыв стенки желудочка и разрыв папиллярных мышц.

Чтобы избежать высокой заболеваемости и смертности, связанных с этим расстройством, пациенты должны проходить экстренное хирургическое лечение. В современной медицинской практике постинфарктный разрыв МЖП признана неотложной хирургической помощью, а наличие кардиогенного шока является показанием к вмешательству. Долгосрочная выживаемость может быть достигнута у пациентов, которые подвергаются оперативной хирургии. Может потребоваться сопутствующее шунтирование коронарной артерии (АКШ). Использование дополнительного АКШ позволяет улучшить долгосрочную выживаемость.
Операция выполняется с помощью трансинфарктного подхода, а вся реконструкция выполняется с использованием протезов, чтобы избежать напряжения. Достижения в области защиты миокарда и улучшенные материалы для протезирования внесли значительный вклад в успешное лечение разрыва МЖП. Улучшенные хирургические методы (например, инфарктэктомия) и лучшая периоперационная механическая и фармакологическая поддержка помогли снизить смертность. Кроме того, разработка хирургических методов для восстановления перфораций в различных областях перегородки привела к улучшению результатов.
В современной практике пациенты, подвергающиеся восстановлению шунта, как правило, старше и с большей вероятностью получали тромболитические средства, которые могут осложнить восстановление. После успешного восстановления выживаемость и качество жизни превосходны даже у пациентов старше 70 лет.
Патофизиология
Септальное кровоснабжение происходит из ветвей левой передней нисходящей коронарной артерии, задней нисходящей ветви правой коронарной артерии или периферической артерии, когда она является доминирующей. Инфаркт, связанный с разрывом МЖП, обычно трансмуральный и обширный. Около 60% случаев возникают при инфаркте передней стенки, 40% при инфаркте задней или нижней стенки. Задний разрыв МЖП может сопровождаться недостаточностью митрального клапана, вторичной к инфаркту или дисфункции папиллярной мышцы.
При вскрытии у больных с разрывом МЖП обычно наблюдается полная окклюзия коронарной артерии с небольшим или отсутствующим коллатеральным течением. Отсутствие коллатерального кровотока может быть вторичным по отношению к сопутствующим заболеваниям артерий, анатомическим аномалиям или отекам миокарда. Иногда возникают множественные перфорации перегородки. Это может произойти одновременно или в течение нескольких дней друг от друга.
Желудочковые аневризмы обычно связаны с разрывом межжелудочковой перегородки после инфаркта и вносят значительный вклад в нарушение гемодинамики у этих пациентов. Сообщаемая частота аневризм желудочков колеблется от 35% до 68%, тогда как частота только желудочковых аневризм после ИМ без разрыва МЖП значительно ниже (12,4%).
На естественный анамнез постинфарктного разрыва МЖП большое влияние оказывают гипертония , антикоагулянтная терапия, пожилой возраст и, возможно, тромболитическая терапия. Естественное течение у пациентов с разрывом межжелудочковой перегородки после инфаркта хорошо документировано и кратко. Большинство пациентов умирают в течение первой недели, и почти 90% умирают в течение первого года; В некоторых отчетах указывается, что менее 1% пациентов живы через 1 год.
Этот мрачный прогноз является следствием острой объемной перегрузки, вызванной обоими желудочками сердца, уже пораженного большим инфарктом миокарда и иногда обширным заболеванием коронарной артерии (ИБС) в местах, отличных от уже инфарктированных. Кроме того, может присутствовать наложенная ишемическая регургитация митрального клапана, желудочковая аневризма или комбинация этих состояний, что еще больше ухудшает работу сердца. Подавленная функция левого желудочка, как правило, приводит к нарушению перфузии периферических органов и смерти у большинства пациентов.
Несколько спорадических сообщений указывают на то, что некоторые лица с постинфарктным разрывом МЖП, получавшим медицинское лечение, живут в течение нескольких лет. Несмотря на то, что в нехирургическом лечении этих пациентов были достигнуты многие медицинские достижения, включая внутриаортальную баллонную контрпульсацию, данные методы не устранили необходимость в проведении хирургического вмешательства.
Разрыв межжелудочковой перегородки является редким осложнением инфаркта миокарда. Хотя исследования вскрытия показывают 11% случаев разрыва стенки миокарда после инфаркта миокарда, перфорация стенки перегородки встречается гораздо реже, встречаясь с частотой приблизительно 1-2%.
Диагностика
Рентгенография
По данным рентгенографии грудной клетки, 82% пациентов с разрывом межжелудочковой перегородки после инфаркта наблюдается увеличение левого желудочка, 78% имеют отек легких и 64% имеют плевральный выпот. Указанные данные неспецифичны и не исключают других причин, таких как разрыв папиллярной мышцы.
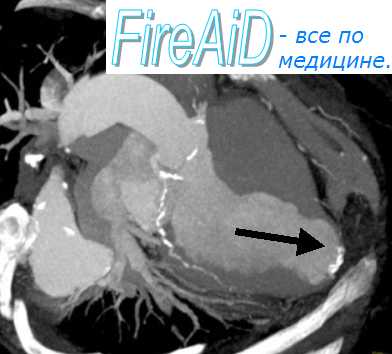
Трансторакальная эхокардиография в М-режиме и чреспищеводная эхокардиография также используются для диагностики постинфарктного разрыва МЖП. Результаты Эхо-КГ были улучшены с использованием цветных доплеровских методов визуализации. Помимо этого, эхокардиография позволяет изучить наличие любой патологии митрального клапана.
Электрокардиография
Никакие электрокардиографические (ЭКГ) признаки не могут служить диагностическими критериями для постинфарктного разрыва МЖП, хотя ЭКГ действительно может дать некоторую полезную информацию. Постоянное повышение сегмента ST, связанное с желудочковой аневризмой, является распространенным явлением. ЭКГ может выявить атриовентрикулярную блокаду у одной трети больных. ЭКГ также можно выполнять для прогнозирования анатомического расположения разрыва перегородки.
Катетеризация и измерение давления
Катетеризация левого сердца с коронарной ангиографией рекомендуется проводить для всех стабильных пациентов. Данная процедура отнимает много времени и имеет некоторую степень осложнений; соответственно, при назначении этого метода диагностики требуется здравый смысл.
Важным диагностическим тестом для дифференциации разрыва МЖП от недостаточности митрального клапана является катетеризация правого сердца с помощью катетера. При наличии разрыва межжелудочковой перегородки концентрация кислорода между правым предсердием и легочной артерией повышается. Помимо этого, отслеживание давления легочного капиллярного клина полезно для дифференциации острой митральной регургитации в результате разрыва МЖП.
Измерения давления слева и справа помогают исследовать степень бивентрикулярной недостаточности и полезны для мониторинга реакции на периоперационную терапию. В то время как правосторонняя недостаточность чаще встречается у больных с разрывом МЖП после инфаркта, левосторонняя недостаточность и рефрактерный отек легких более выражены у больных с разрывом папиллярной мышцы. Однако одна треть пациентов с постинфарктным разрывом МЖП также имеет некоторую степень МР, вторичную по отношению к дисфункции левого желудочка. Лишь в редких случаях разрыв МЖП также ассоциируется с разрывом папиллярной мышцы.
Лечение
Фармакологическая терапия
Начать фармакологическую терапию в попытке обеспечить гемодинамическую стабильность больного. Задача состоит в том, чтобы уменьшить постнагрузку на сердце и увеличить сердечный выброс вперед.
Вазодилататоры можно использовать для уменьшения шунтирования крови слева направо, связанного с механическим дефектом, и, следовательно, для увеличения сердечного выброса. Введение нитроглицерина внутривенно может быть использовано в качестве вазодилататора и может обеспечить улучшение кровотока миокарда у лиц с тяжелой ишемической болезнью сердца.
При отдельном применении, инотропные агенты могут увеличить сердечный выброс; однако, без изменений в соотношении легочного и системного кровотока (отношение Qp-к-Qs), они заметно увеличивают работу левого желудочка и потребление кислорода миокардом. Глубокий уровень кардиогенного шока у некоторых больных препятствует лечению вазодилататорами, что часто требует поддержки вазопрессоров.
Вазопрессоры заметно повышают работу левого желудочка и потребление кислорода миокардом. Кроме того, они увеличивают системную постнагрузку и дополнительно увеличивают отношение Qp к Qs, тем самым понижая сердечный выброс и значительно увеличивая потребление кислорода миокардом.
Внутриаортальная баллонная контрпульсация обеспечивает наиболее важные средства временной гемодинамической поддержки. Внутриаортальная баллонная контрпульсация уменьшает постнагрузку левого желудочка, таким образом увеличивая системный сердечный выброс и уменьшая отношение легочного и системного кровотока.
Хирургическая терапия
Показания и противопоказания
Ввиду плохого прогноза для больных, получающих медицинское лечение, диагноз постинфарктного разрыва межжелудочковой перегородки сам по себе является показанием для назначения операции. В настоящее время большинство хирургов согласны с тем, что ранняя операция эффективна для минимизации риска смертности и заболеваемости. Успех хирургического лечения зависит от быстрой медицинской стабилизации пациента и профилактики кардиогенного шока.
Установлена относительная безопасность ремонта через 2-3 недели и более после перфорации. Поскольку края дефекта стали более прочными и фиброзными, ремонт становится более безопасным и легко осуществимым. Успешный клинический результат связан с адекватностью закрытия МЖП; поэтому, если возможно, ищите множественные дефекты как до операции, так и во время операции.
Первоначально отсрочить восстановление следует только тогда, когда больной находится в гемодинамически стабильном состоянии, но должна быть высокая степень уверенности в том, что больной действительно стабилен. У таких больных может внезапно ухудшиться состояние и произойти летальный исход. Критерии задержки хирургического лечения включают в себя следующее:
Адекватный сердечный выброс
Нет признаков кардиогенного шока
Отсутствие признаков и симптомов застойной сердечной недостаточности (ЗСН) или минимальное использование прессорных агентов для контроля начальных симптомов
Отсутствие задержки жидкости
Хорошая почечная функция
Естественная история болезни такова, что немногие пациенты присутствуют с этими признаками и симптомами. У большинства больных разрыв межжелудочковой перегородки после инфаркта быстро приводит к ухудшению гемодинамического состояния, с кардиогенным шоком, выраженными и трудноизлечимыми симптомами ХСН и задержкой жидкости. Срочная операция обычно необходима. Высокий хирургический риск раннего восстановления принят из-за еще более высокого риска смерти без операции при таких обстоятельствах.
В отдельных случаях происходит задержка в постановке диагноза и назначении оперативного вмешательства. Хотя большинство пациентов с постинфарктным разрывом МЖП нуждаются в неотложной хирургии, случайный пациент из-за задержки в постановке диагноза или направления может находиться в состоянии полиорганной недостаточности и не может быть кандидатом на операцию. Шансы такого больного пережить операцию минимальны; в этих обстоятельствах поддерживающая медицинская терапия может быть адекватной. Больные, которые находятся в коме и имеют кардиогенный шок, имеют особенно плохой прогноз после операции, и хирургию лучше избегать в таких обстоятельствах.
Прогноз
Оперативная смертность напрямую связана с интервалом между ИМ и хирургическим вмешательством. В ретроспективном клиническом анализе 41 пациента, получавшего лечение постинфарктного дефекта межжелудочковой перегородки, подтвердили, что в то время как женский пол, пожилой возраст, артериальная гипертензия, острый инфаркт миокарда передней стенки, отсутствие предшествующего острого инфаркта миокарда и позднее прибытие в больницу были связанный с более высоким риском смертности от острого разрыва МЖП, время от возникновения острого инфаркта миокарда до операции было наиболее важным фактором, определяющим оперативную смертность и внутрибольничную выживаемость.
Если восстановление разрыва межжелудочковой перегородки после инфаркта выполняется через 3 недели или более после инфаркта, смертность составляет приблизительно 20%; если оно выполнено до этого времени, смертность приближается к 50%. Наиболее очевидная причина этого заключается в том, что чем выше степень повреждения миокарда и нарушения гемодинамики, тем острее необходимость в раннем хирургическом вмешательстве.
При использовании раннего оперативного подхода большинство исследований показывают общую смертность менее 25%. Смертность, как правило, ниже у больных с разрывом МЖП, расположенными спереди, и наименьшая у пациентов с апикальными разрывами МЖП. Для передних дефектов смертность колеблется от 10% до 15%; для задних дефектов смертность колеблется от 30% до 35%.
Загрузка…
Источник
Разрывы сердца при инфаркте миокарда. Причины разрыва сердца при инфаркте миокарда.Эту группу осложнений инфаркта миокарда составляют разрывы свободной стенки сердца (80% от общего числа разрывов) или межжелудочковой перегородки (15%), острая митральная регургитация вследствие разрывов сосочковых мышц (5%) Разрывы сердца возникают при инфаркте миокарда в 3% случаев, чаще в первую неделю (в 50% случаев) первого, как правило, переднего обширного трансмурального «ИМ с зубцом Q» и у пожилых женщин В дальнейшем риск развития разрыва снижается по мере формирования постинфарктного рубца Разрывы сердца являются причиной летальности в 15% случаев и занимают 3-е место после ФЖ и КШ Частота разрывов сердца резко увеличивается по мере старения человека и составляет около 4% у лиц до 50 лет, 20% — у больных в возрасте 50—59 лет, более 30% — у лиц старше 60 лет Вероятность разрыва сердца не зависит от размера зоны некроза С высоким риском развития разрыва сердца связаны пожилой возраст, женский пол, первый передний обширный трансмуральный ИМ с более чем 20% зоной поражения ЛЖ, слабое развитие коллатерального кровообращения, нижняя локализация ИМ, наличие АГ или СД в анамнезе, чрезмерная двигательная активность в острый период ИМ, проведение ТЛТ позднее 14 ч от начала развития ИМ Разрывы сердца обычно происходят в интервале от первых суток ИМ до 3 недель и имеют два пика в первые 24 ч и на 4— 7-й день от начала ИМ Подавляющая часть больных с разрывами сердца гибнет от гемоперикарда в течение нескольких минут Разрывы сердца могут быть • ранними (возникают чаще, в 80% случаев), пик — 3—5-й дни ИМ, когда еще нет рубцевания, • 1-й тип — неожиданное щелевидное нарушение целостности миокарда через всю его толщу,
Выделяют и другие три типа разрывов появляющийся в течение первых 24 ч и охватывающий всю стенку сердца, возникающий вследствие эрозии миокарда в зоне некроза, формирующийся поздно и локализующийся на границе зоны некроза и здоровой ткани Большая часть этих разрывов происходит в первые 1—4 дня (половина — в первые сутки), в период максимальной миомаляции и истончения миокарда (воспалительный приток нейтрофилов в зону ИМ, последующее размягчение и интенсивное рассасывание некротических масс), когда репаративные процессы только начинаются («где тонко, там и рвется») Причины разрывов миокарда истончение стенки ЛЖ, ослабление миокарда в зоне ишемии, выраженный некроз, попадание крови в зону ишемии (что ослабляет миокард); неблагоприятное влияние фибринолитиков на деградацию коллагена и его синтез; абсорбция коллагена вследствие наплыва лимфоцитов в зону ИМ; плохое развитие коллатералей; неадекватное моделирование миокарда; нагрузка на стенку миокарда в «жесткой» зоне некроза в период систолы и разрывы микроструктур миокарда; сохраняющееся высокое АД в первые дни ИМ; поздняя госпитализация (12—24 ч); сохраняющийся кашель, рвота или состояние психодвигательного возбуждения; распространенный ИМ (более 20% площади миокарда); возможное продолжение ИМ (поздние разрывы). Ранние разрывы сердца возникают чаще при обширных «ИМ с зубцом Q», на границе между сокращающимся (нормальным) и некротизированным миокардом. Поздние разрывы чаще возникают в центре острой аневризмы (где нет миокарда, а имеется только перикард). Ранний тромболизис останавливает трансмуральный некроз миокарда и снижает риск разрыва наружной стенки сердца. Разрыв свободной стенки ЛЖ частично вызван и тромболизисом. Так, летальность среди больных, получавших тромболитики, была несколько выше в первые 24 ч и частично обусловлена более частыми разрывами стенки ЛЖ. Чаще возникают разрывы боковой стенки ЛЖ, но может быть и разрыв нижней стенки миокарда. Характеристика больных: возраст старше 60 лет, первый ИМ, отсутствие СН, долговременное повышение интервала ST на ЭКГ, длительная, рецидивирующая боль в грудной клетке, коллапс или медленное снижение АД, или электромеханическая диссоциация. Клинические проявления наружного разрыва сердца зависят от скорости разрыва и представляют катастрофический синдром, приводящий к неминуемой смерти. В ряде случаев может развиваться неполный разрыв миокарда. Тогда в этой зоне формируются тромб и гематома, что предотвращает появление гемоперикарда. Со временем в том месте возникает псевдоаневризма (сообщается с полостью ЛЖ), которую выявляют на ЭхоКГ. Если возникает быстрый и массивный разрыв (и электромеханическая диссоциация), то смерть от гемотампонады сердца наступает мгновенно: больной вскрикивает, хватается за сердце от резчайшей боли (часто в период кашля), теряет сознание и умирает за несколько минут (это самый частый вариант, наблюдается в 80% случаев). В период, предшествующий разрыву стенки ЛЖ, могут появляться: некупируемая (не реагирует на введение ЛС) интенсивная боль в сердце с частой иррадиацией в межлопаточную область, выраженная клиническая симптоматика КШ, обусловленная быстро нарастающей тампонадой сердца. Иногда разрыв миокарда может быть первым проявлением недиагностированного ИМ. На ЭКГ в этот период отмечают признаки обширного ИМ с выраженным повышением сегмента ST и наличием зубца Q в двух и более отведениях. – Также рекомендуем “Классификация разрыва сердца при инфаркте миокарда. Диагностика разрыва сердца.” Оглавление темы “Принципы лечения инфаркта миокарда. Осложнения инфаркта миокарда.”: |
Источник
