Инфаркт миокарда профилактика третичная

Вторичная и первичная профилактика инфаркта миокарда
Профилактика инфаркта миокарда, в зависимости от состояния больного, может быть первичной, направленной на предотвращение возникновения инфаркта, его развития, и вторичной, предупреждающей повторный инфаркт.

Профилактика представляет собой целый комплекс мер, вносящих изменения в образ жизни человека, его питание, заботу о собственном здоровье.
Первичная профилактика
Основной мерой профилактики инфаркта миокарда является своевременное лечение ишемической болезни, особенно в ее хронической форме.
Предупреждение тромбозов, метаболических нарушений, нарушения кровообращения обеспечивает защиту сердечной мышцы от развития некроза.
На сохранение здоровье сердца влияет множество факторов, нельзя исключать ни один из них:

- Физические тренировки. Не следует забывать, что сердце — это мышца, а уже потом драгоценный сосуд, нуждающийся в бережном хранении. Ему необходимы ежедневные нагрузки, соответствующие возрасту, весу и физической подготовке. Специалисты рекомендуют определять оптимальные нагрузки вместе со своим лечащим врачом. Все занятия начинаются с разминки, постепенно разогревающей мышцы. Затем переходят к более сложным упражнениям, завершая процедуру успокаивающими занятиями (потягивания, например).
- Отказ от вредных привычек. Желание сохранить свое сердце здоровым однозначно запрещает курение и употребление алкоголя. Под действием никотина сосуды сужаются, что усугубляет течение ишемической болезни. Алкоголь активизирует все имеющиеся в организме заболевания, в том числе и ишемическую болезнь. Разовое употребление алкоголя в небольших дозах и во время еды допускается только с разрешения лечащего врача.
- Контроль состава крови. Одновременное наличие ишемической болезни и сахарного диабета значительно осложняет ситуацию. Необходимо постоянно контролировать уровень сахара, чтобы иметь возможность своевременного обращения к эндокринологу для коррекции курса лечения. Отслеживание уровня холестерина позволяет своевременно принять меры для предотвращения развития атеросклероза либо его прогрессирования.
- Наблюдение за артериальным давлением. Повышение артериального давления многократно увеличивает нагрузку на сердце, заставляя работать его в опасном режиме. Для профилактики отказываются от посещения бани и сауны (по рекомендации врача), проходят соответствующий курс препаратов.
Дополнительные рекомендации
 В основном больным советуют:
В основном больным советуют:
- Соблюдение диеты. Правильное питание — залог здоровья и самой надежной защиты от большинства опасных заболеваний. Тщательно сбалансированные блюда помогают обеспечить организм набором всех необходимых витаминов, восполнить потери кальция и других элементов, насытить белками, жирами, углеводами. Путь к здоровью начинается с отказа от копченой пищи, кондитерских сладостей, полуфабрикатов, содержащих консерванты и красители. Основная доля потребляемых жиров должна приходиться на растительные. Особое предпочтение следует отдать морепродуктам, рыбе, постной птице. Ограничить потребление соли.
- Регулярное посещение своего врача. Обращение к кардиологу необходимо не только после появления неприятных ощущений или подозрений на развитие болезни. Ежегодное обследование помогает предотвратить опасные ситуации, начать лечение на ранних сроках, когда оно наиболее эффективно.
- Контроль веса. Лишние килограммы повышают риск развития многих болезней, в том силе диабета, повышения артериального давления, которые перегружают сердце. Помочь в ситуации способен только опытный диетолог. Здесь важно не навредить организму еще больше бесконтрольным голоданием.
Значение ацетилсалициловой кислоты при профилактике инфаркта миокарда
 Предупреждающая инфаркт миокарда профилактика невозможна без назначения пациентам ацетилсалициловой кислоты. Доказанная способность препарата останавливать образование тромбов обеспечивает его популярность у людей, входящих в группу риска, и людей, страдающих от сердечно-сосудистых заболеваний. Для образования пристеночного тромба значение имеет процесс слипания тромбоцитов, именно его и изменяет препарат.
Предупреждающая инфаркт миокарда профилактика невозможна без назначения пациентам ацетилсалициловой кислоты. Доказанная способность препарата останавливать образование тромбов обеспечивает его популярность у людей, входящих в группу риска, и людей, страдающих от сердечно-сосудистых заболеваний. Для образования пристеночного тромба значение имеет процесс слипания тромбоцитов, именно его и изменяет препарат.
Средство, популярное благодаря обезболивающему и жаропонижающему действию, при небольших дозах обладает еще и антитромботическим эффектом. Циркуляция ацетилсалициловой кислоты в крови после приема отличается крайне небольшим промежутком времени. Однако даже его оказывается достаточно для получения ожидаемого положительного результата. Для ежедневного применения используют форму с маленькими дозировками, способными, однако, внести необратимые изменения в тромбоциты. Ацетилсалициловая кислота уже применяется на протяжении века. Последние 50 лет она подверглась дополнительному исследованию, позволившему открыть особенности ее противосвертывающего действия.
Согласно исследованиям, смертельный исход болезни сосудистого характера снижается на 25% в результате регулярного приема ацетилсалициловой кислоты. В ответ на вопросы о возможном развитии осложнении, побочном действии препарата специалисты уточнили, что все неприятные последствия зависят от дозировки. Если применять лекарственное средство в точном соответствии с предписаниями лечащего врача и под его контролем, то риск сводится к минимуму.
Вторичная профилактика инфаркта миокарда
Перенесенный инфаркт требует применения комплекса реабилитационных мер наряду с одновременной профилактикой повторного инфаркта. Оценивая общее состояние здоровья пациента, наличие сопутствующих заболеваний, лечащий врач рекомендует сделать акцент на одной из четырех форм терапии. Для проведения вторичной профилактики обращаются за результатами всех исследований, провести которые существует возможность (мониторирование, ЭКГ, эхокардиоскопия, радиовентрикулография, ВЭМ). После оценки данных пациенту рекомендуется обратиться к мерам первичной профилактики, расширив ее:
- Медикаментозной терапией. Для предотвращения образования тромбозов и развития тромбоэмболии используют антикоагулянты непрямого действия и антиагреганты. Продолжительность лечения может достигать года, требует регулярного контроля со стороны специалиста. Значительно снизить риск смерти у пациентов, перенесших инфаркт миокарда в результате роковой желудочковой аритмии или сердечной недостаточности, позволяет прием бета-блокаторов. Продолжительность лечения достигает 1,5 лет. Предупредить повторение инфаркта в первые полгода помогает прием антагонистов кальция.
- Физической терапией. Уже через 6 недель (но не позже 8 недель после перенесенного инфаркта) пациенту необходимо пройти тест с нагрузкой. Он помогает выявить оптимальную дозировку физических нагрузок. Прежде чем приступать к упражнениям, получают разрешение лечащего врача, убедившегося в отсутствии противопоказаний. Одним из самых популярных упражнений является ходьба по ровной местности. На первом этапе это небольшие расстояния и маленькая скорость. С улучшением самочувствия аккуратно увеличивают скорость и расстояние. Завершение реабилитационного периода не означает отмены физических упражнений. Для тех, кому сложно заставить себя выполнять их в одиночку, существуют специальные спортивные группы.
- Лечебным питанием. В первую очередь диета должна быть антихолестериновой. Чем быстрее удастся снизить уровень холестерина в крови, тем безопаснее для организма. Пациенту следует разнообразить свой рацион свежими овощами и фруктами.
- Половой терапией. Прибегать к ней можно при соблюдении нескольких условий. О сексе больному запрещается даже думать ранее, чем через 1,5 месяца после перенесенного инфаркта. Такая нагрузка допустима, если удалось восстановить физическое здоровье организма и есть разрешения врача после проведения тестов. Допускается позиция лежа на боку и снизу (для больного).
Положительные эмоции помогают быстрее восстановиться и избежать нагрузки в результате стресса. Будьте здоровы!
У меня был инфаркт миокарда
Почему я даже не знала о инфаркте миокарда?
Чем и как правильно лечить инфаркт миокарда?
Осложнения инфаркта миокарда: ранние и поздние, частые, клинические рекомендации, лечение, профилактика, диагностика
Препараты после инфаркта миокарда: какие принимать, лечение
Реабилитация после инфаркта миокарда: в домашних условиях, санатории, клинические рекомендации, сколько длится
Острый инфаркт миокарда (трансмуральный, передний, левого желудочка): помощь, лечение, МКБ-10. диагноз, клинические рекомендации, последствия
Остались вопросы?
???? Задайте свои вопросы ниже. Для получения полного ответа, сформулируйте свой вопрос нашему консультанту. Опишите подробно, в деталях всю суть вашей проблемы врачу.
???? Или воспользуйтесь поиском на сайте, здесь более 100000 ответов на разные темы.
Важно знать!
Будьте внимательны! Прежде, чем воспользоваться рецептами и советами нашего медицинского форума, проконсультируйтесь с лечащим врачом!
⛑ Задать вопрос врачу
Источник
Как предотвратить развитие инфаркта миокарда
 Ишемическую болезнь сердца, как и ее следствие, инфаркт миокарда, считают побочным продуктом цивилизации. В странах третьего мира сердечные патологии встречаются куда реже. Индустриальная и информационная эра принесла значительные изменения образа жизни, но это означает смертельного приговора. Каждый способен повлиять на свое здоровье.
Ишемическую болезнь сердца, как и ее следствие, инфаркт миокарда, считают побочным продуктом цивилизации. В странах третьего мира сердечные патологии встречаются куда реже. Индустриальная и информационная эра принесла значительные изменения образа жизни, но это означает смертельного приговора. Каждый способен повлиять на свое здоровье.
Понятие о группах риска
Далеко не у всех людей одинаковые шансы развития инфаркта миокарда. Существуют определенные факторы, которые хотя и не вызывают непосредственно сердечного приступа, однако значительно повышают риск. К ним можно отнести:
- пол – избежать инфаркта у мужчин куда сложнее, чем у женщин;
- возраст – пожилые люди рискуют больше;
- избыточный вес;
- злоупотребление спиртными напитками и курение;
- гиподинамия;
- постоянные эмоциональные стрессы;
- отягощенная наследственность – если в семье уже были подобные случаи, то риск инфаркта выше;
- сопутствующие заболевания – артериальная гипертензия, сахарный диабет, атеросклероз, пороки сердца, ревматизм и другие.
На некоторые из этих факторов мы не можем повлиять, но, например, физическая активность или вредные привычки вполне поддаются нашему контролю.
Меры первичной профилактики
Первичная профилактика показана тем, кто еще не сталкивался с проблемами с сердцем, но входит в любую из перечисленных выше групп риска. Обычно рекомендации включают изменение образа жизни и лечение уже существующих заболеваний:
-
 регулярные физические нагрузки – не меньше двух раз в неделю, лучше всего подходят аэробные тренировки;
регулярные физические нагрузки – не меньше двух раз в неделю, лучше всего подходят аэробные тренировки; - рациональное питание – 4–5 приемов пищи в день, в одно и то же время, причем ограничить продукты с высоким содержанием углеводов и жиров, отдавая предпочтение фруктам и овощам;
- отказ от употребления алкоголя и курения – безопасная доза спиртных напитков (в пересчете на чистый спирт) составляет около 30 мл для мужчин и 20 мл для женщин в сутки;
- избегание эмоциональных перегрузок – в этом вам поможет полноценный отдых, здоровый сон, физические нагрузки, медитация, аутотренинг и консультации психотерапевта;
- периодические профосмотры – посещайте врача хотя бы раз в год, это позволит выявить патологические изменения на ранних стадиях;
- лечение сопутствующих заболеваний – очень важно контролировать диабет, повышенное давление и другие болезни, приводящие к инфаркту.
Что такое вторичная профилактика
 Вторичная профилактика необходима тем пациентам, которые уже пережили инфаркт миокарда. У таких людей даже после успешного лечения и реабилитации риск повторного приступа очень высок, поскольку в сердце уже произошли необратимые изменения.
Вторичная профилактика необходима тем пациентам, которые уже пережили инфаркт миокарда. У таких людей даже после успешного лечения и реабилитации риск повторного приступа очень высок, поскольку в сердце уже произошли необратимые изменения.
Вторичная профилактика включает все вышеперечисленные меры первичной, однако теперь все проходит под строгим врачебным контролем. Слишком усердные занятия спортом могут лишь усугубить ситуацию. Помимо немедикаментозных средств, в этом случае показан прием лекарств.
Выделяют следующие препараты для профилактики инфаркта миокарда:
- антиангинальные (Нитроглицерин, Сустак) – позволяют предупредить приступы стенокардии;
- антиагреганты (Аспирин, Клопидогрель) – с их помощью предотвращают тромбоз;
- антиаритмические (Новокаинамид, Амиодарон) – для лечения аритмий ;
- гипотензивные препараты (бета-блокаторы, ингибиторы АПФ, диуретики) – для снижения артериального давления;
- кардиотоники (Дигоксин, Коргликон) – для улучшения деятельности сердца;
- статины (Аторвастатин) – снижают синтез холестерина.
Больным с ишемической болезнью сердца (ИБС) рекомендуют периодически проходить курс лечения и дополнительного обследования в стационаре. Также нужно обращаться к врачу, когда симптомы начинают появляться чаще.
Как часто нужно наблюдаться у врача, чтобы избежать осложнений
Все зависит от функционального класса сердечной недостаточности, который определяет врач с помощью нагрузочных тестов.
Больным первых двух классов нужно бывать у кардиолога не меньше одного раза в 4-6 месяцев. Пациентам с третьим и четвертым – каждый месяц.
Для тех, кто уже перенес инфаркт, существует следующая схема:
- первый месяц после приступа – каждую неделю;
- второй-шестой месяцы – 1 раз в 2 недели.
- следующие полгода – 1 раз в месяц;
- второй год и дальше – поквартально.
Какие обследования нужно проходить для ранней диагностики
Помимо стандартных анализов и ЭКГ, рекомендуется использовать следующие диагностические процедуры:
- эхокардиография;
- функциональные нагрузочные тесты;
- холтеровское ЭКГ-мониторирование;
- гликемический профиль;
- биохимический анализ крови на холестерин, маркеры ишемии.
Также рекомендуется ежедневно контролировать давление и пульс самостоятельно. При появлении любых тревожных симптомов (острая боль, одышка, беспричинный кашель, внезапная слабость) нужно сразу же вызвать скорую помощь.
Выводы
Несмотря на обширное распространение заболевания, предотвратить инфаркт не так уж сложно. Здоровый образ жизни является важным условием профилактики и других патологий.
Очень важной является вторичная профилактика после уже перенесенного инфаркта. Доказано, что даже одна таблетка аспирина в день значительно улучшает прогноз. Помните, что ваше здоровье во многом зависит от вас.
Источник
Неотложные состояния кардиологического характера считаются одной из основных причин ранней смерти пациентов любого возраста. Ключевой контингент — лица чуть за 40.
В последние годы в развивающихся странах отмечается тенденция к росту молодых людей с острой коронарной недостаточностью, что, по всей видимости, связано со слабым вниманием к собственному здоровью, отсутствием раннего скрининга и малым количеством времени на посещение врачей.
Инфаркт миокарда — летален почти в 40-60% ситуаций, обширные формы имеют стопроцентную смертность или чуть ниже, но случаи выживания, скорее, относятся к статистической погрешности и редким исключениям.
Причинами гибели оказываются остановка сердца, нарушение питания органов и тотальная дисфункция всех систем, также рецидив неотложного состояния.
Профилактика инфаркта ведется по нескольким направлениям: от регулярных осмотров у кардиолога до применения препаратов.
Вопрос стратегии лучше обсудить с лечащим специалистом, также придерживаясь стандартных рекомендаций.
Первичная профилактика
Под данным термином понимается предотвращение острой коронарной недостаточности и некроза миокарда у пациентов, которые еще не имеют в анамнезе перенесенного инфаркта. Таковых абсолютное большинство.

Примерный перечень мероприятий включает в себя следующие моменты.
Отказ от курения
Сигареты не приносят пользы организму при колоссальном отрицательном влиянии. Табачная продукция содержит массу вредных веществ, что обусловлено не столько эффектом самого табака, сколько действием входящих в его состав элементов.
Кадмий, метан, никотин и прочие соединения угнетают нормальное клеточное питание. Это приводит к гипоксии (кислородному голоданию) и хаотизации всего организма.
Дополнительно возникает стеноз всех сосудов. Тело стремится компенсировать собственную работу, интенсифицируется кардиальная активность. Растет число сердечных сокращений в минуту, артериальное давление.
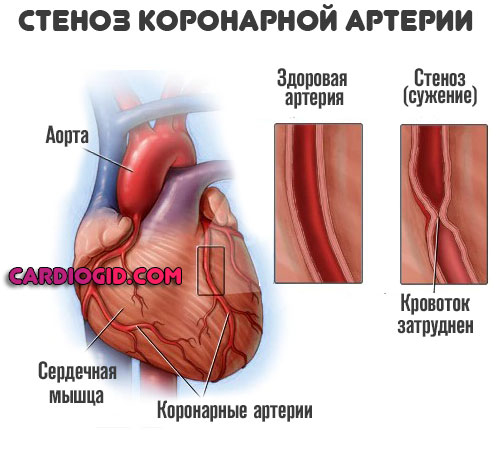
На фоне двойственного процесса риск инфаркта миокарда повышается почти в три раза, а с увеличением стажа потребления табака — в 5-6 раз, что дополнительно накладывается на преклонный или старческий возраст большинства больных. Сосуды теряют эластичность, и остаются в суженном состоянии на постоянной основе.
Рекомендация по отказу от курения адресуется не только людям из группы риска, но и всем, желающим сберечь здоровье на долгие годы.
Не всегда отказаться от пагубной привычки удается своими силами. Тогда стоит обратиться к наркологу, психотерапевту. Учитывая особенности специфической помощи в России и странах СНГ — лучше на анонимный, частный прием, а не в ПНД или наркологический диспансер.
Существует несколько эффективных методик лечения — от применения медикаментов до эриксоновского (неглубокого или мягкого) гипноза. В трансовом состоянии внедряется установка на отказ от курения.
Коррекция рациона
Неправильное питание считается одним из ключевых факторов риска. В особой опасности пациенты с нарушенным липидным обменом. Их легко отличить по избыточной массе тела.
Вопрос лучше решать под контролем диетолога. Необходимо составить грамотный рацион, чтобы помимо пользы наблюдалась удовлетворенность процессом питания.
Важно соблюсти несколько условий:
- малые порции при увеличении частоты «трапез»;
- минимум соли, не более 7 граммов в сутки;
- незначительное количество жирного, жареного, копченого в рационе.
- больше витаминов, содержащихся во фруктах, овощах.
Также рекомендуется есть в тишине, без сторонних раздражителей, чтобы не переедать рефлекторно.
Вопрос об алкоголе дискуссионный. Одни доктора считают, что полный отказ не приносит вреда, но и пользы никакой не дает. Другие настаивают на тотальном исключении спиртного из жизни.
Доказано одно: 20-30 мл в день не приносят вреда, насчет пользы также сказать ничего нельзя. Есть ряд исследований, указывающих на результативность в деле выведения холестерина и борьбы с атеросклерозом.
Если наблюдается склонность к коронарной недостаточности или же пациент перенес предынфаркт в прошлом, рисковать и экспериментировать не стоит.
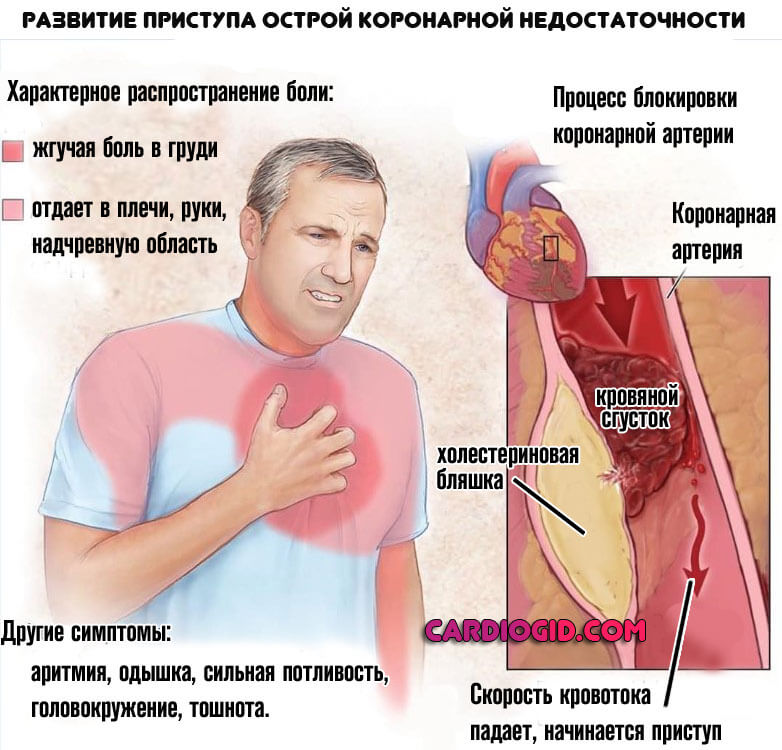
Достаточная физическая активность
Помощь в вопросе оказывают теоретические наработки врачей ЛФК, которые нашли экспериментальное подтверждение.
Чтобы избежать инфаркта, в неделю рекомендуется проходить не менее 6 км. Это, примерно, час пеших прогулок средним темпом.
Стоит внимательно следить за частотой сердечных сокращений. Показатель ЧСС не должен превышать 60% от максимально возможного или пикового у данного конкретного человека.
Вычисление предела у не имеющих спортивной подготовки проводится по формуле «220 – возраст пациента».
Пример:
Человек 25 лет. Пик составляет 220 – 25 = 195 ударов в минуту. 60% от количества сокращений — 117 уд. соответственно, это и есть максимально допустимая нагрузка для пациента, которая несет опасности здоровью.
Другой вариант — 50 лет. 220 – 50 = 170. 60% — 102.
Избыток механической активности скорее приведет к падению ЧСС, острой сердечной недостаточности и смерти. Потому перетруждаться в надежде на здоровье категорически воспрещается.
Нормы пульса по возрастам у женщин приведены здесь, у мужчин — тут.
Нормализация режима ночного отдыха
Эталонные выкладки по сну зависят от возраста человека. Детские годы в расчет не берутся, потому, как вне кардиальных патологий вероятность инфаркта определяется однозначным числом или даже десятичной дробью с нулем до запятой.
Что касается молодых людей, с 18 и до 60 лет нормальное время ночного сна составляет 7-8 часов. Можно больше, но меньше — нет. Затем длительность увеличивается до 9-10 часов, когда речь идет о старческом возрасте.
Помимо сна, рекомендуется делать перерывы в течение дня. Постоянная работа негативно сказывается на состоянии здоровья. Каждые час-два нужно делать передышку по 10-20 минут. Особенно, если характер профессиональной деятельности физический.
Несоблюдение рекомендаций приводит к быстрому «износу» сердечной мышцы, потому как в кровь выбрасывается большое количество кортизола, адреналина и прочих веществ, сужающих сосуды. Возникает тотальный гормональный дисбаланс.
Вероятность фатальных осложнений, не обязательно инфаркта, при годичном соблюдении такого жесткого режима составляет 10-15% и растет на 10% каждые 12 месяцев до достижения вероятности в 50-60%.
Избегание стрессов
В условиях современного мира это почти невозможно. Но существует «обходной» путь. Стоит освоить техники релаксации. Они помогут не только снизить напряжение, но и повысить устойчивость к конфликтным ситуациям.
Техник существует множество. Начать рекомендуется с самых легких: глубокого ритмичного дыхания с размеренным счетом до 10-20, пока не наступит расслабление. Затем есть возможность перейти к более сложным вариантам.
Подробнее этот момент следует уточнить на очной консультации психотерапевта, он подберет методику, которая подойдет конкретному пациенту.
Регулярный медицинский осмотр
Для здоровых людей, которые не входят в группу риска, это раз в два года. Для лиц с повышенной вероятностью острой коронарной недостаточности — 1 раз в 12 месяцев.
Подытожим
Первичная профилактика инфаркта включает в себя широкий спектр путей, направленных на устранение негативных факторов и усиление сопротивляемости организма отрицательному влиянию.
Из не названных можно посоветовать психотерапию под контролем специалиста. Эффективный способ работы со стрессами — эриксоновский гипноз.
При грамотном вмешательстве в психику, возникает стойкое улучшение. Но рекомендуется тщательно выбирать врача, потому как возможно устранение только внешнего проявления при полной сохранности соматического компонента.
В тяжелых случаях могут прибегать к медикаментозной коррекции легкими препаратами седативного действия. К таковым относятся транквилизаторы. Но это крайняя мера.
У пациентов без выраженных проблем с психической составляющей удается достигнуть качественного эффекта без препаратов.
Те же методики используются в рамках терапии зависимостей. От алкогольной до никотиновой и наркотической.
Также известны случаи лечения эриксоновским гипнозом с неглубоким погружением невозможности отказаться от кофеина, что само по себе не редкость, но на таковую привычку обращают недостаточное внимание.
Вторичная профилактика
Показана пациентам с уже произошедшим инфарктом миокарда, для предотвращения рецидива. По статистике, вероятность смерти после очередного эпизода острой коронарной недостаточности, оставляет 60-70%.
Коррекция основных факторов риска позволяет снизить показатель почти втрое, если не больше. Зависит от индивидуальных особенностей организма.
Вторичная профилактика инфаркта миокарда включает в себя все тот же перечень, однако одна из основных ролей отводится медикаментозной терапии.
Использование лекарственных средств
- Показаны статины для устранения избытка холестерина, растворения липидных отложений-бляшек (подойдет Аторис).
- Ацетилсалициловая кислота нормализует реологические свойства крови, разжижают ее (Аспирин-Кардио).
- Обязательно используются протекторы (Милдронат) для улучшения обмена веществ миокарде, средства на основе магния и калия (Аспаркам и аналогичные).
Дозировки и схемы разрабатываются кардиологом. Корректируются по мере необходимости.
Если имеет место артериальная гипертензия, показаны ингибиторы АПФ, бета-блокаторы, калий-сберегающие диуретики, антагонисты кальция. В строго выверенных количествах.
Внимание:
Самостоятельно применять их недопустимо. Неправильные сочетания за считанные месяцы приведут к почечной или сердечной недостаточности.
Психотерапия
Нормализует эмоциональный фон. Имеет смысл проходить регулярные курсы аутотренинга, групповой помощи, арт и пет-терапии. Это помимо уже названного эриксоновского гипноза.
Продолжительность определяется специалистом. Обычно для стойкой коррекции достаточно 6-12 сеансов по 1-2 раза в неделю.
Нормализация режима труда
После инфаркта физическая работа строго противопоказана. Нужно менять сферу деятельности.
Переквалификация позволит избежать рецидива. В остальном рекомендации прежние — каждый час или два делать перерыв.
Адекватная физическая нагрузка
Выкладки для здоровых людей не годятся для пациентов с перенесенным инфарктом. Интенсивность не должна превышать 30-40% от максимально возможной.
Формула та же. 220 – возраст и вычисление указанного числа. Если брать уже названный пример молодого человека — 220 – 25 = 195, допустимая ЧСС определяется в 78-80 ударов с поправкой на индивидуальную норму (таковая составляет 10-20 уд. как в ту, так и в другую сторону).
Идеальный вариант — прогулки на свежем воздухе неспешным шагом.
Внимание:
Алкоголь полностью противопоказан. Как и курение. Это прямой путь к рецидиву, на сей раз фатальному.
Полноценное питание
В рационе должно быть больше витаминов, минералов. Меньше животного жира, соль не более 6 граммов. Переедать нельзя, чтобы не перегружать сердце. Порции около 100-200 г или меньше.
Для предупреждения инфаркта (в рамках того же направления) показана коррекция массы тела. Ожирение само по себе повышает риск острой коронарной недостаточности несущественно, а вот нарушения липидного обмена, метаболизма, которое стоит за ростом массы тела, увеличивает вероятности на 20%.
Помимо уже названных мероприятий, в первичную и вторичную профилактику входят регулярные медицинские осмотры у кардиолога и прочих специалистов (зависит от заболеваний в анамнезе).
Что же касается пациентов с перенесенным неотложным состоянием — 1 раз в 3-6 мес., далее на усмотрение доктора, исходя из динамики восстановления.
В обязательном порядке проводится лечение патологий, которые могли бы стать причиной острого нарушения кровообращения в сердечной мышце.
От чего зависит эффективность профилактики
Как красноречиво свидетельствует медицинская статистика, также и практика, выраженная в клинических исследованиях, эффективность профилактических мер зависит от массы моментов:
- Возраст пациента. Чем старше человек, тем труднее устранить основные факторы. Потому как наблюдаются процессы дегенерации тканей, клеточных структур. Это нормальное явление. Однако требования к превенции и уровень ответственности пациента и его лечащего врача намного выше. Нужно больше времени на коррекцию нарушений и достигается эффект труднее.
- Пол. Мужчины имеют большую склонность к развитию инфаркта при общих меньших рисках смерти от патологического процесса. Потому у представителей сильной половины человечества меры по превенции более активные.
Уровень ответственности сравнивается у обоих полов в возрастной группе 50+, потому как менопауза у женщин нивелирует «преимущество» в виде специфического гормонального фона.
- Профессиональная активность. Лица, занятые интенсивным физическим трудом рискуют больше. Это закономерно: растет артериальное давление, повышается ЧСС. Компенсаторным механизмом становится тренированность организма, разрастание стенок сердца.
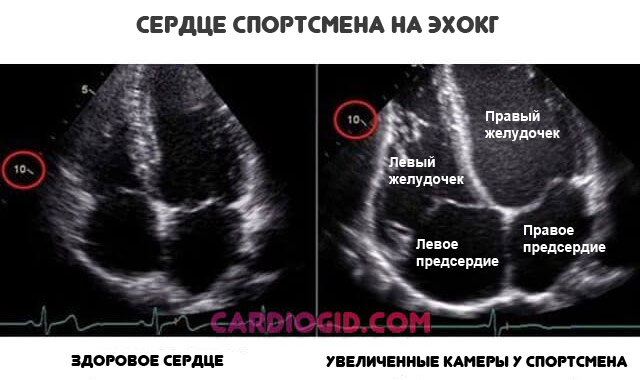
Но это изначально неполноценный путь устранения негативного влияния. Потому при сохранении прежнего режима исход очевиден.
Другая сторона медали — гиподинамия, присущая работникам умственного труда. Золотой серединой станет установление регулярных перерывов в 10-20 минут. Каждые два часа или чаще по возможности. Для отдыха или легкой зарядки.
- Наличие соматических заболеваний. Сердечнососудистых (аномалии, пороки врожденные или приобретенные, недостаточность, ИБС, артериальная гипертензия и иные), эндокринных, неврогенных и прочих. Чем меньше таковых у человека в анамнезе, тем проще профилактика инфарктов.
- Вредные привычки, образ жизни вообще. Постоянное курение. Злоупотребление спиртным, наркозависимость, отсутствие контроля собственного рациона, нерегулярность сна, прочие моменты усложняют превенцию и повышают вероятность состояния.
- Семейная история. Генетическая предрасположенность играет одну из ключевых ролей. Это не значит, что человек обречен перенести инфаркт при наличии такой проблемы у родственника, а то и не у одного. Но риски определенно выше.
При грамотном подходе к профилактике удается нивелировать все изменения в организме и сократить вероятность негативного итога до минимума.
- Стрессы. Высокий уровень эмоционального, психического напряжения повышает риск коронарной недостаточности почти на 30%.
В заключение
Мероприятия по первичной превенции неотложного состояния, также по профилактике повторного инфаркта миокарда включают в себя отказ от вредных привычек, коррекцию рациона, физическую активность, изменение образа жизни, стабилизацию психоэмоционального напряжения.
По показаниям используются медикаменты. Придерживаясь всех рекомендаций специалиста, возрастают и шансы избежать катастрофы.
Источник
