Инфаркт миокарда под микроскопом
Опубликовано: 2007-10-26 17:23

- Определение Причины
- Макроскопическая картина (форма, величина,
цвет) - Виды инфаркта
- Инфаркты внутренних органов
Инфаркт — это мертвый участок органа или ткани, выключенный из
кровообращения в результате внезапного прекращения кровотока (ишемии). Инфаркт
—разновидность сосудистого (ише-мического) коагуляционного либо колликвационного
некроза
Причины развития инфаркта:
- острая ишемия, обусловленная длительным спазмом, тромбозом или
эмболией, сдавлением артерии; - функциональное напряжение органа в условиях недостаточного его
кровоснабжения.
Макроскопическая картина инфарктов. Форма,
величина, цвет и консистенция инфаркта могут быть различными.
Форма инфаркта. Обычно инфаркты имеют клиновидную форму.
При этом заостренная часть клина обращена к воротам органа, а широкая часть
выходит на периферию.
Величина инфарктов. Инфаркт может охватывать большую часть или
весь орган (субтотальный или тотальный инфаркт) или обнаруживаться лишь под
микроскопом (микроинфаркт).
Цвет и консистенция инфарктов. Если инфаркт развивается по типу коагуляционногонекроза, то ткань в области омертвения
уплотняется, становится суховатой,
бело-желтого цвета (инфаркт миокарда, почек, селезенки). Если инфаркт
образуется по типу колликвационного некроза, то мертвая ткань размягчается и
разжижается (инфаркт мозга или очаг серого размягчения).
зависимости от механизма развития и внешнего вида различают:
- белый (ишемический) инфаркт (в результате полного прекращения притока
артериальной крови в органах); - красный (геморрагический) инфаркт (из-за выхода в зоне инфаркта крови из
некротизированных сосудов микроциркуляторного русла); - белый инфаркт с геморрагическим венчиком.
Различают асептический и септический инфаркты. Большинство инфарктов внутренних
органов, не соприкасающихся с внешней средой, являются асептическими.
Септические инфаркты возникают при попадании вторичной бактериальной инфекции в
некротизированные ткани.
Микроскопически мертвый участок отличается потерей структуры,
контуров клеток и исчезновением ядер.
Наибольшее клиническое значение имеютинфаркты сердца (миокарда), головного мозга, кишечника, легких, почек,
селезенки.
- В сердце инфаркт обычно белый с геморрагическим венчиком, имеет
неправильную форму, встречается чаще в левом желудочке и межжелудочковой
перегородке, крайне редко — в правом желудочке и предсердиях. Омертвение может
локализоваться под эндокардом, эпикардом, в толще миокарда или охватывать всю
толщу миокарда. В области инфаркта на эндокарде нередко образуются тромботические,
а на перикарде — фибринозные наложения, что связано с развитием реактивного
воспаления вокруг участков некроза. - В головном мозге выше виллизиева круга возникает белый
инфаркт, который быстро размягчается (очаг серого размягчения мозга). Если
инфаркт образуется на фоне значительных расстройств кровообращения, венозного
застоя, то очаг омертвения мозга пропитывается кровью и становится красным
(очаг красного размягчения мозга). В области ствола мозга ниже виллизиева
круга также развивается красный инфаркт. Инфаркт локализуется обычно в
подкорковых узлах, разрушая проводящие пути мозга, что проявляется параличами. - В легких в подавляющем большинстве случаев образуется геМморрагический
инфаркт. Причиной его чаще служит тромбоэмболия, реже — тромбоз при васкулите.
Участок инфаркта хорошо отграничен, имеет форму конуса, основание которого обращено
к плевре. На плевре в области инфаркта появляются наложения фибрина (реактивный
плеврит). У острия конуса, обращенного к корню легкого, нередко обнаруживается
тромб или эмбол в ветви легочной артерии. Омертвевшая ткань плотна, зерниста,
темно-красного цвета. - В почках инфаркт белый с геморрагическим венчиком, конусовидный
участок некроза охватывает либо корковое вещество, либо всю толщу паренхимы. - В селезенке встречаются белые инфаркты, нередко с
реактивным фибринозным воспалением капсулы и последующим образованием спаек с
диафрагмой, париетальным листком брюшины, петлями кишечника. - В кишечнике инфаркты геморрагические и всегда
подвергаются септическому распаду, что ведет к прободению стенки кишки и развитию
перитонита.
Инфаркт — необратимое повреждение ткани, которое характеризуетсянекрозом как паренхиматозных клеток, так и соединительной ткани.
Скорость течения инфаркта и время,
требуемое для окончательного заживления, изменяются в зависимости от размеров
поражения. Маленький инфаркт может зажить в пределах 1—2 недель, для заживления
большего участка может понадобиться 6—8 недель и больше.
Неблагоприятные исходы инфаркта: гнойное его расплавление, в
сердце — миомаляция и истинный разрыв сердца с развитием гемотампонады полости
перикарда.
Значение инфаркта определяется локализацией, размерами и исходом инфаркта,
но для организма всегда чрезвычайно велико прежде всего потому, что инфаркт —
ишемический некроз, т. е. участок органа выключается из функционирования.
Источник
Форма, величина, цвет и консистенция инфаркта могут быть разными. Форма инфаркта. Обычно инфаркты имеют клиновидную форму. При этом заостренная часть клина обращена к воротам органа, а широкая часть выходит на
периферию, например, капсулу органа, под брюшину (инфаркты селезенки), под плевру (инфаркты легких). Характерная форма инфарктов в почках, селезенке, легких определяется характером ангиоархитектоники этих органов – магистральным (симметричным дихотомическим) типом ветвления артерий. Реже инфаркты имеют неправильную форму. Такие инфаркты встречаются в сердце, мозге, кишечнике, поскольку в этих органах преобладает не магистральный, а рассыпной или смешанный тип ветвления артерий.
Величина инфарктов. Инфаркт может охватывать большую часть или весь орган (субтотальный или тотальный инфаркт) или проявляться лишь под микроскопом (микроинфаркт).
Цвет и консистенция инфарктов. Если инфаркт развивается по типу коагуляционного некроза, то ткань в области омертвения уплотняется, становится суховатой, бело-желтого цвета (инфаркт миокарда, почек, селезенки). Если инфаркт образуется по типу колликвационного некроза, то мертвая ткань размягчается и разжижается (инфаркт мозга или очаг серого размягчения).
В зависимости от механизма развития и внешнего вида различают:
– Белый (ишемический) инфаркт;
– Красный (геморрагический) инфаркт;
– Белый инфаркт с геморрагическим венчиком.
Белый (ишемический) инфаркт возникает в результате полного прекращения притока артериальной крови в органах, например, в сердце, почках, селезенке, головном мозге выше виллизиева круга. В основном он возникает в участках с одной системой притока крови (магистральным типом ветвления артерий), в которых коллатеральное кровообращение развит слабо. Благодаря ненарушенном венозного оттока из ишемизированной ткани и вследствие спазма дистального участка артерий после прекращения кровотока наблюдается бледность этих инфарктов. Белый (ишемический) инфаркт – это участок, четко отделена от окружающих тканей, бело-желтого цвета, бесструктурная.
Белый инфаркт с геморрагическим венчиком – это участок бело-желтого цвета, но ограничена зоной кровоизлияний. Она образуется в результате того, что спазм сосудов по периферии инфаркта меняется паретичную их расширением и развитием кровоизлияний. Такой инфаркт может возникать в почках, миокарде.
Красный (геморрагический) инфаркт характеризуется тем, что участок омертвения просякаегься кровью, она темно-красная и хорошо отграничен. Инфаркт становится красным вследствие выхода в зоне инфаркта крови из некротизированных сосудов микроциркуляторного русла. Для развития красного инфаркта имеют значение особенности ангиоархитектоники органа – две и более системы притока крови, развитие коллатералей: в легких – наличие анастомозов между бронхиальной и легочной артериями, в кишечнике – достаточно анастомозов между ветвями брыжеечных артерий, в головном мозге в области виллизиева круга – анастомозы между внутренними сонными и ветвями базилярной артерий. Красные инфаркты могут также возникать в ткани при растворении или фрагментации (распаде) обтурирующему тромба, восстанавливает артериальный кровоток в зоне инфаркта.
Геморрагический инфаркт редко встречается в почках и сердце. Необходимым условием для такого геморрагического пропитывания является венозный застой.
Венозный инфаркт возникает при окклюзии всей венозной дренажной системы ткани (например, тромбоз верхнего сагиттального синуса, тромбоз почечной вены, тромбоз верхней брыжеечной вены). При этом возникают тяжелый отек, застой, кровоизлияния и прогрессивное увеличение гидростатического давления в тканях. При сильном увеличении гидростатического давления затрудняется приток артериальной крови в ткань, что приводит к ишемии и инфаркта. Венозные инфаркты всегда геморрагические.
Особые типы венозного инфаркта возникают при ущемлении (например, при ущемлении грыжи в килових воротах приводит к инфаркту содержания килового мешка) и искажении вен (например, перекрут семенного канатика приводит к геморрагического инфаркта яичка).
Различают асептический и септический инфаркты. Большинство инфарктов внутренних органов, которые не соприкасаются с внешней средой, является асептическими. Септические инфаркты возникают при попадании вторичной бактериальной инфекции в некротизированные ткани. Септические инфаркты возникают при: 1) наличии микроорганизмов в обтурованому тромбе или эмболии, например, в эмболах при бактериальном (септическом) эндокардите, 2) развития инфаркта в ткани (например, в кишечнике), в которой в норме присутствует бактериальная флора. Септические инфаркты характеризуются острым гнойным воспалением, которое часто приводит к образованию абсцесса на месте зоны инфаркта. Наличие бактериальной флоры в органах, которые контактируют с внешней средой, может обусловить трансформацию инфарктов, развивающихся в них, в гангрену (например, в кишечнике, легких).
Микроскопически мертвый участок отличается потерей структуры, контуров клеток и исчезновением ядер. Наибольшее клиническое значение имеют инфаркты сердца (миокарда), головного мозга, кишечника, легких, почек, селезенки.
В сердце инфаркт обычно белый с геморрагическим венчиком, имеет неправильную форму, встречается чаще в левом желудочке и межжелудочковой перегородке, крайне редко – в правом желудочке и предсердиях. Омертвения может локализоваться под эндокардом (субэндокардиальный инфаркт), эпикардом (субэпикардиальный инфаркт), в толще миокарда (интрамуральный) или охватывать всю толщину миокарда (трансмуральный инфаркт). В области инфаркта на эндокарде нередко образуются тромботические, а на перикарде – фибринозные наложения, что связано с развитием реактивного воспаления вокруг участки некроза. Чаще всего инфаркт миокарда встречается на фоне атеросклероза и гипертонической болезни с присоединением спазма или тромбоза артерий, являясь острой формой ишемической болезни сердца.
В головном мозге выше виллизиева круга возникает белый инфаркт, быстро размягчается (очаг серого размягчения мозга). Если инфаркт образуется на фоне значительных расстройств кровообращения, венозного застоя, то ячейка омертвения мозга просякаеться кровью и становится красным (очаг красного размягчения мозга). В области ствола мозга, ниже виллизиева круга также развивается красный инфаркт. Инфаркт локализуется обычно в подкорковых узлах, разрушая проводящие пути мозга, что проявляется параличами. Инфаркт мозга, как и инфаркт миокарда, чаще всего встречается на фоне атеросклероза и гипертонической болезни и является одним из проявлений цереброваскулярных заболеваний.
В легких в большинстве случаев образуется геморрагический инфаркт. Причиной его чаще служит тромбоэмболия, реже – тромбоз при васкулите. Участок инфаркта хорошо отграничен, имеет форму конуса, основание которого обращена к плевры. На плевре в области инфаркта появляются наложения фибрина (реактивный плеврит). В острие конуса, обращенного к корню легкого, нередко оказывается тромб или эмбол в ветке легочной артерии. Мертвое ткань плотная, зернистая, темно-красного цвета. Геморрагический инфаркт легких обычно возникает на фоне венозного застоя, причем развитие его в значительной степени определяется особенностями ангиоархитектоники легких, наличием анастомозов между системами легочной и бронхиальных артерий. В условиях застойного полнокровия и закрытия просвета ветви легочной артерии в область омертвения ткани легкого с бронхиальной артерии поступает кровь, которая разрывает капилляры и изливается в просвет альвеол. Вокруг инфаркта нередко развивается воспаление легочной ткани (периинфарктна пневмония). Массивный геморрагический инфаркт легкого может быть причиной надпеченочной желтухи. Белый инфаркт в легких – исключительная редкость. Возникает он при склерозе и облитерации просвета бронхиальных артерий.
В почках инфаркт, как правило, белый с геморрагическим венчиком, конусообразная участок некроза охватывает или корковое вещество, или всю толщину паренхимы. При закрытии основного артериального ствола развивается, тотальный или субтотальный инфаркт почки. Своеобразной разновидностью инфарктов являются симметричные некрозы коры почек, которые приводят к развитию острой почечной недостаточности. Развитие ишемических инфарктов почек связан в основном с тромбоэмболией, реже – с тромбозом ветвей почечной артерии при ревматизме, бактериальном эндокардите, гипертонической болезни, ишемической болезни сердца. Редко при тромбозе почечных вен возникает венозный инфаркт почек.
В селезенке встречаются белые инфаркты, нередко с реактивным фибринозным воспалением капсулы и последующим образованием спаек с диафрагмой, париетальным листком брюшины, петлями кишки. Ишемические инфаркты селезенки связаны с тромбозом и эмболией. При тромбозе селезеночной вены иногда, очень редко, образуются венозные инфаркты.
В кишке инфаркты геморрагические и всегда подвергаются септический распад, что приводит к прорыв стенки кишки и развитию перитонита. Причиной, чаще, служит заворот, инвагинация кишки, ущемленная грыжа, реже-атеросклероз с присоединением тромбоза.
Источник
У больного П., 60 лет, впервые сжимающие боли в области сердца возникли 20/XI 1995 г. С этого момента они стали носить периодический характер и обычно возникали во время ходьбы. Боли были нерезкие и быстро проходили после приема нитроглицерина. В ночь на 20/ХII разнился тяжелейший болевой статус, длившийся 2 часа. На другой день боли в области сердца продолжали беспокоить больного, но, несмотря на зто, он пошел на работу, откуда и был доставлен в Институт имени Склифосопского.
При поступлении в клинику состояние средней тяжести. Границы сердца в пределах нормы, тоны глухие, определяется систолический шум на верхушке. Пульс 116 ударов в минуту, ритмичный, среднего наполнения. Арториалыюе давлонио 110/90 мм рт. ст. Дыхание учащено — 38 п минуту, поверхностное. При аускультации и перкуссии изменений в легких не обнаружено. Электрокардиографические данные показали, что у больного имеется обширный инфаркт передней и боковой стенок левого желудочка и недостаточность миокарда.
После проведенных лечебных мероприятий, состоявших в соблюдении строгого постельного режима и медикаментозного лечения (инъекции строфантина в 40% растворе глюкозы, камфары, приемы нитроглицерина), состояние больного улучшилось; боли в области сордца прошли и в дальнейшем его не беспокоили. Утром на 15-й день заболевания у больного внезапно развилась острая недостаточность лопого желудочка сердца, сопровождавшаяся отеком легких, что и привело к его быстрой гибели.
Клинический диагноз. Общий атеросклероз, коронарокардиосклероз, атеросклероз аорты. Обширный инфаркт миокарда передней боковой стенки левого желудочка и межжелудочковой перегородки, недостаточность кровообращения. Эмфизема легких. Парез кишечника,
Макроскопическое исследование сердца. Размер сердца 12 X 11 X 5 см, вес 440 г. Эпикард значительно обложен жиром. В полости левого желудочка межтрабекулнрпые тромбы серого цвета. Мышца сердца серовато-красного цвета. В передней стенке левого желудочка имеется рубец размером 3х2 см. Рядом с ним, ближе к верхушке, находится участок мышечной ткани пестрого вида, распространяющийся на межжелудочковую перегородку, где подобные участки чередуются с небольшими, до 1 см, кровоизлияниями. Инфаркт распространяется до эпикарда и имеет размер 6х7 см. Коронарные сосуды сердца с. широким проспотом, на интиме их имеется большое число желто-белых бляшек, несколько суживающих их просвет.

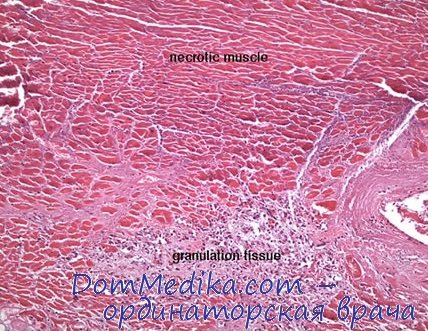
Микроскопическое исследование сердца. Имеются обширные поля некротизированных мышечных волокон, не содержащих ядер. По краю этих участков располагается грануляционная ткань, богатая лейкоцитами. При окраске по Ван Гизону в ней обнаруживается большое количество тонких нежных коллагеновых волокон; кроме того, ткань богата новыми тонкостенными сосудами. На границе с грануляциями заметен глыбчатый распад некротизированных мышечных волокон.
В веночных артериях обнаружено большое количество липоидов, которые хорошо выявляются при окраске на жир. Местами замотпы кристаллы холестерина, вокруг которых отмечаются небольшие скопления круглоклеточных элементов. В некоторых участках огибающей ветви левой венечной артерии все слои сосудистой стенки содержат небольшие круглоклеточные инфильтраты.
Патологоанатомический диагноз. Атеросклероз аорты и резко выраженный атеросклероз венечных сосудов. Обширный инфаркт миокарда передней стенки и межжелудочковон перегородки со свежими кровоизлияниями и небольшими тромботическими наложениями в области верхушки сердца.
Заключение. Впервые боли в области сердца, носящие стенокардический характер, больной отметил за 1,5 месяца до смерти. После первого приступа болей (20/XI 1995 г), состояние его прогрессивно ухудшалось, отмечалась стенокардия напряжения. Один из ангинозных приступов (20/ХII) вызвал острое длительное парутоние коронарного кровообращения, причиной которого, можно думать, явилось функциональное расстройство венечного кровообращения, так как пи при макроскопическом, ни при гистологических исследованиях никаких указаний на тромбоз артерий сердца обнаружено не было. Отсутствие необходимого физического покоя (в состоянии ангинозного приступа больной вышел на работу) усугубило уже ранее возникшую недостаточность венечного кровообращения, что и послужило причиной обширного некроза сердечной мышцы.
Смерть больного была вызвана вновь возникшим нарушением венечного кровообращения. Это привело к развитию острой недостаточности левого желудочка сердца с последующей скоропостижной смертью. Анамнез и данные макро- и микроскопического исследовании сердца позволяют считать инфаркт двухнедельной давности.
Опыты на сердцах этой группы больных ставились в различные сроки, прошедшие с момента смерти (от 6 до 27 часов 50 минут).
– Читать “Влияние нитроглицерина на сердце при инфаркте миокарда”
Оглавление темы “Реактивность сердца при инфаркте миокарда”:
- Коронарные сосуды при инфаркте миокарда. Пример инфаркта миокарда
- Макроскопия и микроскопия при инфаркте миокарда
- Влияние нитроглицерина на сердце при инфаркте миокарда
- Влияние эуфиллина на сердце при инфаркте миокарда
- Влияние строфантина, адонизида, дигиталиса на сердце с инфарктом миокарда
- Экспериментальный инфаркт миокарда у собак. Морфология инфаркта миокарда у собак
- Влияние нитроглицерина на сердце собаки в норме и при инфаркте
- Влияние эуфиллина на сердце собаки при инфаркте
- Влияние строфантина, эуфиллина на сердце собаки при инфаркте
- Реактивность сердца при экспериментальной ишемии миокарда
Источник
