Инфаркт миокарда осложнения миокарда презентация

Вы можете изучить и скачать доклад-презентацию на
тему Осложнения инфаркта миокарда.
Презентация на заданную тему содержит 18 слайдов. Для просмотра воспользуйтесь
проигрывателем,
если материал оказался полезным для Вас – поделитесь им с друзьями с
помощью социальных кнопок и добавьте наш сайт презентаций в закладки!
Слайды и текст этой презентации
Слайд 1
Описание слайда:
ОСЛОЖНЕНИЯ
ИНФАРКТА МИОКАРДА
Слайд 2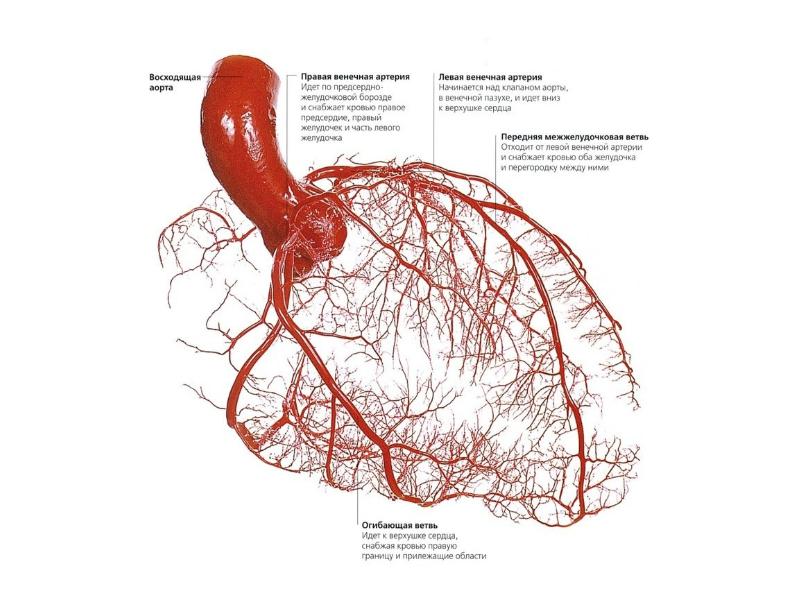
Слайд 3
Описание слайда:
ОСЛОЖНЕНИЯ ИНФАРКТА МИОКАРДА
Осложнения острого периода ИМ:
нарушения ритма и проводимости;
отек легких;
кардиогенный шок;
острая аневризма сердца;
разрыв сердца;
перикардит;
тромбоэмболические осложнения;
острые эрозии и язвы желудочно-кишечного тракта.
Слайд 4
Описание слайда:
ОСЛОЖНЕНИЯ ИНФАРКТА МИОКАРДА
Осложнения в подостром периоде ИМ:
нарушения ритма и проводимости;
сердечная недостаточность;
аневризма сердца;
тромбоэмболические осложнения;
постинфарктный синдром (синдром Дресслера);
постинфарктная стенокардия.
Поздние осложнения инфаркта миокарда:
постинфарктный кардиосклероз;
нарушения ритма, проводимости, сократимости миокарда;
нарушения психики.
Слайд 5
Описание слайда:
Острая сердечная недостаточность
Классификация ОСН (Killip, 1997)
I Класс – бессимптомная левожелудочковая дисфункция (летальность 6 %);
II Класс – наличие хрипов, которые выслушиваются на площади не менее 50% легочных полей, ритм «галопа» (летальность 17 %);
III Класс – отек легких (возникает у 10% больных, смертность до 40%);
IV Класс – кардиогенный шок (возникает у 20% больных, смертность до 90%).
Слайд 6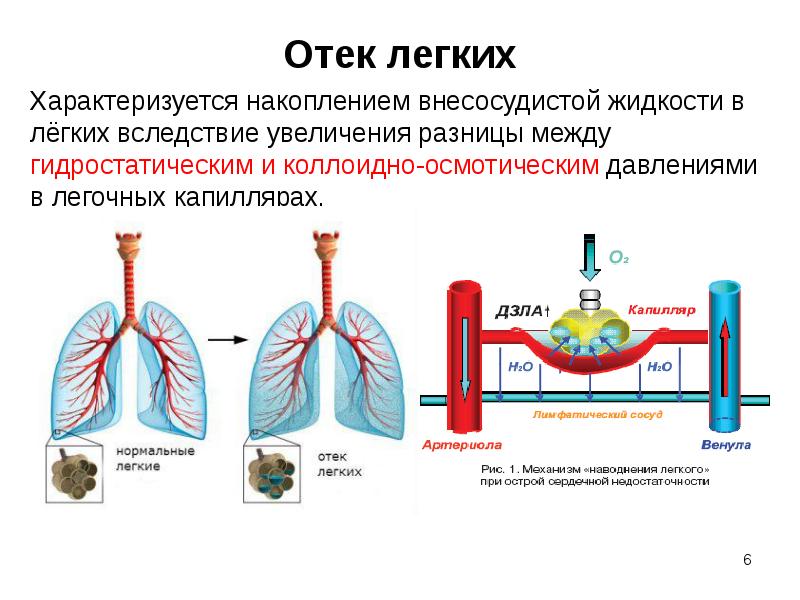
Описание слайда:
Отек легких
Слайд 7
Описание слайда:
Отек легких: клинические признаки
положение ортопноэ;
одышка в состоянии покоя;
внезапно возникшее чувство резкой нехватки воздуха (приступы мучительного удушья);
кашель с дистанционными хрипами, выделением пенистой мокроты розового цвета;
бледность или цианоз кожного покрова и слизистых;
возбуждение больного, страх смерти, спутанность сознания;
набухшие, пульсирующие вены шеи;
при перкуссии будет отмечаться притупление звука над областью легких;
при аускультации жесткое дыхание, сухие или влажные, разнокалиберные хрипы;
Слайд 8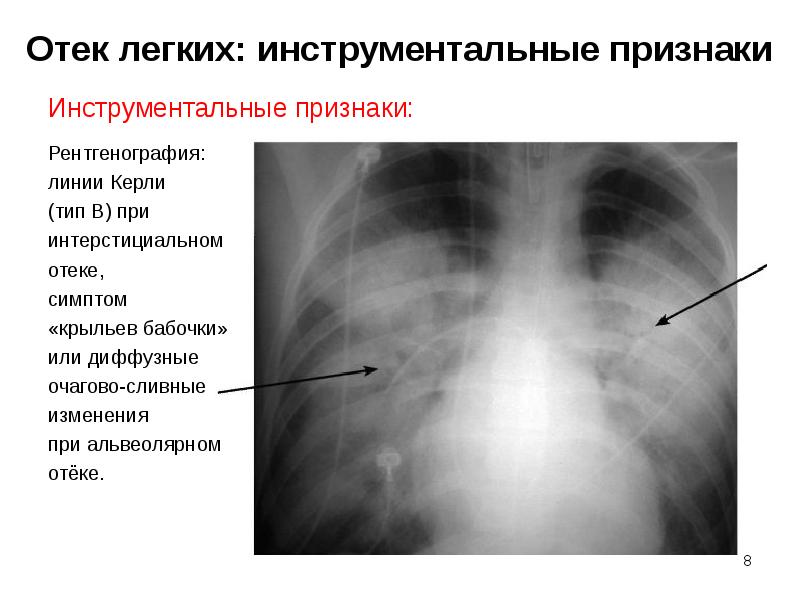
Описание слайда:
Отек легких: инструментальные признаки
Инструментальные признаки:
Рентгенография:
линии Керли
(тип В) при
интерстициальном
отеке,
симптом
«крыльев бабочки»
или диффузные
очагово-сливные
изменения
при альвеолярном
отёке.
Слайд 9
Описание слайда:
Отек легких: принципы терапии
Увлажненный кислород (2-6 л/мин);
Фуросемид 20-80 мг в/в, при необходимости – повторное введение с 1-4 ч интервалами;
Антагонисты альдостерона – при отсутствии почечной недостаточности и гиперкалиемии.
Морфин (1мл 2% р-ра в/в струйно);
Нитраты (Нитроглицерин в/в капельно в дозе 0,25 мкг/кг/мин под контролем АД);
Инотропные агенты (допамин, добутамин 2,5 мкг/кг/мин) – при гипотонии;
По показаниям ИВЛ;
Слайд 10
Описание слайда:
Кардиогенный шок
Клинический синдром, обусловленный резким падением насосной функции сердца, сосудистой недостаточностью и выраженной дезорганизацией системы микроциркуляции. Встречается у 10-15% пациентов с ИМ.
Формы кардиогенного шока:
1) рефлекторный кардиогенный шок;
2) аритмический кардиогенный шок;
3) истинный кардиогенный шок с подразделением на кардиогенный шок средней тяжести (I степени), тяжелый кардиогенный шок (II степени) и ареактивный кардиогенный шок (III степени).
Слайд 11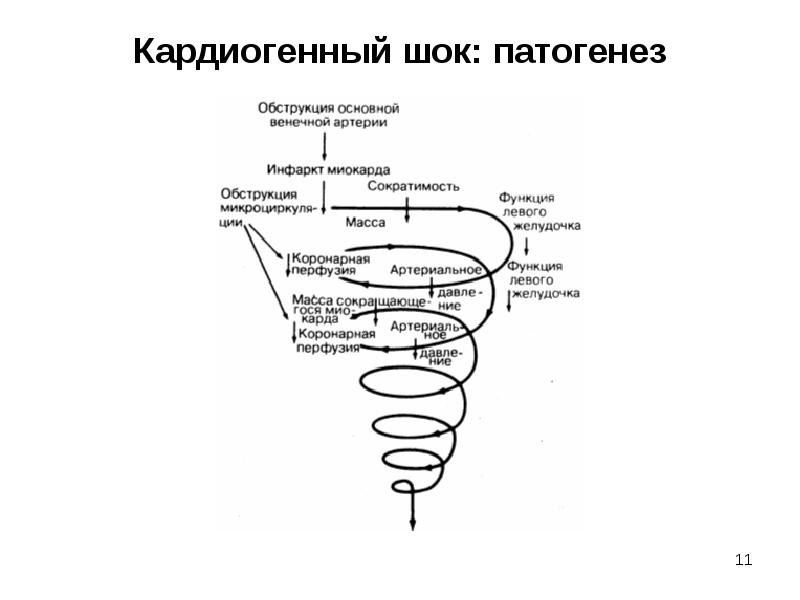
Описание слайда:
Кардиогенный шок: патогенез
Слайд 12
Описание слайда:
Кардиогенный шок:
диагностические критерии (1)
1. симптомы недостаточности периферического кровообращения: бледно-цианотичная, «мраморная», влажная кожа; периферический цианоз; спавшиеся вены; холодные кисти и стопы; снижение температуры тела; удлинение времени исчезновения белого пятна после надавливания на ноготь > 2 сек;
2. нарушение сознания (заторможенность, спутанность сознания, реже – возбуждение);
3. олигурия < 20 мл/ч или анурия;
Слайд 13
Описание слайда:
4. САД при двух измерениях < 90 мм. рт. ст. (при предшествовавшей АГ < 100 мм рт. ст.)
4. САД при двух измерениях < 90 мм. рт. ст. (при предшествовавшей АГ < 100 мм рт. ст.)
5. снижение пульсового АД до 20 мм рт. ст. и ниже
снижение среднего АД < 60 мм рт. ст.
6. гемодинамические критерии: сердечный индекс менее 1,8 – 2,5 л/мин/м2; давление «заклинивания» в легочной артерии > 15 мм. рт. ст.; повышение ОПСС; снижение ударного и минутного объемов.
Слайд 14
Описание слайда:
Кардиогенный шок: принципы терапии
Купирование проводится поэтапно:
1. Придать вынужденное положение;
2. Оксигенотерапия 100% кислородом;
3. При выраженном ангинозном синдроме (Рефлекторная форма КШ): 1-2 мл 0,005% р-ра фентанила ИЛИ 1 мл 1% р-ра морфина ИЛИ 1 мл 2% р-ра промедола в/в струйно медленно + 90-150 мг преднизолона ИЛИ 150-300 мг гидрокортизона в/в струйно;
4. При гиповолемии (ЦВД < 80-90 мм водн. ст. – Гиповолемическая форма КШ): 400 мл декстрана/натрия хлорида/ 5% р-ра глюкозы в/в капельно с постепенным увеличением скорости инфузии до исчезновения признаков шока или ЦВД до 120-140 мм вод. ст.
Слайд 15
Описание слайда:
Кардиогенный шок: принципы терапии
5. При резком снижении насосной функции левого желудочка (Истинная форма КШ): допамин 200 мг в 400 мл 5% р-ра глюкозы (физраствора) в/в капельно, начальная скорость введения – 15-20 кап/мин; 1-2 мл 0,2% р-ра норадреналина в 200-400 мл 5% р-ра глюкозы (физраствора) в/в капельно под контролем АД, начальная скорость введения – 15-20 кап/мин ИЛИ добутамин / добутрекс 250 мг на 250 мл физраствора в/в капельно, начальная скорость введения – 15-20 кап/мин.
Слайд 16
Описание слайда:
Постинфарктный синдром Дресслера
Реактивное аутоиммунное осложнение ИМ, развивающиеся через 2 – 6 недель после его начала.
Клинические проявления:
Перикардит;
Плеврит;
Пневмонит;
Атипичная форма;
Малосимптомная форма.
Лабораторная диагностика:
Лейкоцитоз, эозинофилия, гипергаммаглобулинемия, ускорение СОЭ;
Антимиокардиальные антитела;
Слайд 17
Описание слайда:
Постинфарктный синдром Дресслера
Инструментальная диагностика:
ЭхоКГ – утолщение листков перикарда, наличие свободной жидкости в полости;
Рентгенография – увеличение тени сердца, скопление жидкости в плевральной полости, небольшие очаги уплотнения легочной ткани, усиление сосудистого рисунка.
Лечение:
НПВС (диклофенак, ибупрофен, индометацин)
Глюкокортикоиды (преднизолон 20-40 мг 1 раз в сутки, в течении 2-3 недель с постепенным снижением дозы по 5 мг в неделю в течении 5-6 недель).
Слайд 18
Презентация успешно отправлена!
Ошибка! Введите корректный Email!
Источник
1. Презентация по теме:
:
е
м
е
т
о
п
я
и
ц
а
т
н
е
з
е
а
Пр
д
ар
к
о
и
м
т
к
р
а
ф
н
И
2. Инфаркт миокарда –
3. Этиология. Инфаркт миокарда развивается в результате обтурации просвета сосуда кровоснабжающего миокард (коронарная артерия). Причинами
Атеросклероз
коронарных
артерий
(тромбоз,
обтурация бляшкой) 93-98 %
Хирургическая обтурация (перевязка артерии или
диссекция при ангиопластике)
Эмболизация коронарной артерии (тромбоз при
коагулопатии, жировая эмболия т. д.)
Спазм коронарных артерий
4.
5.
По объему поражения:
Мелкоочаговый
Крупноочаговый
Классификация
По анатомии поражения:
Трансмуральный
Интрамуральный
Субэндокардиальный
Субэпикардиальный
По локализация очага некроза:
Инфаркт миокарда левого желудочка (передний, боковой, нижний,
задний)
Изолированный инфаркт миокарда верхушки сердца
Инфаркт миокарда межжелудочковой перегородки
Инфаркт миокарда правого желудочка
Сочетанные локализации: задне-нижний, передне-боковой и др
6.
7.
Периоды течения инфаркта миокарда
I.Острейший период – от развития ишемии до
появления некроза миокарда, продолжается до 12
часов;
II.Острый – от образования некроза до миомаляции
(ферментативного расплавления некротизированной
мышечной ткани), продолжается до 12 дней.
III.Подострый – начальные процессы организации
рубца, развитие грануляционной ткани на месте
некротической, продолжительность до 1 месяца
IV.Период рубцевания – созревание рубца, адаптация
миокарда к новым условиям функционирования до 6
месяцев.
8.
Клиническая картина
Основной клинический признак – жестокая боль за грудиной. Она
бывает настолько интенсивной, что практически парализует волю
пациента, вызывает страх смерти. Давит, жжет, сжимает, может
иррадиировать (отдавать) в плечо, руку (чаще слева), спину,
верхнюю часть живота, шею, челюсть.
Кроме того могут быть следующие симптомы:
Частое поверхностное дыхание
Непродуктивный кашель
Учащенное неритмичное сердцебиение
Болевые зоны
Учащенный и слабый пульс на конечностях
при инфаркте
Обморок (синкопе) или потеря сознания
миокарда
Ощущение слабости, может быть очень выраженным
Обильный липкий холодный пот
Тошнота и даже рвота
Бледность кожных покровов
9.
10.
Осложнения
ранние:
острая сердечная недостаточность
кардиогенный шок
нарушения ритма и проводимости
тромбоэмболические осложнения
разрыв миокарда с развитием тампонады сердца
перикардит
поздние:
постинфарктный синдром (синдром Дресслера)
тромбоэмболические осложнения
хроническая сердечная недостаточность
аневризма сердца
11.
Диагностика инфаркта миокарда:
ЭКГ
Общий анализ крови
В биохимическом анализе крови появляются
маркеры повреждения сердечной мышцы — КФК,
миоглобин, тропонины.
Узи сердца
Рентгенография грудной клетки позволяет выявить
осложнения инфаркта (застой в лёгких)
12.
Неотложная помощь при инфаркте миокарда
Вызвать врача через третье лицо
Придать больному положение Фаулера (приподнять изголовье)
Обеспечить полный физический и психический покой.
Дать таблетку нитроглицерина под язык, при контроле АД
В измельченном виде (разжевать) 1/2 таблетку аспирина
Провести ЭКГ
Приготовить к приходу врача:
•Для снятия боли – фентанил с дроперидолом – в/в,
морфин или промедрол с атропином под контролем ЧДД
•Для профилактики нарушения ритма – лидокаин в/в струйно
•При снижении АД – мезатон, преднезалон
•Для
профилактики
тромбоэмболических
осложнений
антикоагулянты – гепарин, стрептокиназа
Обязательна неотложная госпитализация в блок интенсивной
терапии
13.
Профилактика
Отказ от вредных привычек
Правильное питание (отказ от пищи богатой
холестерином, отказ от животных жиров)
Активный образ жизни – постоянные физические
нагрузки способствуют развитию окольных путей
кровоснабжения сердечной мышцы, что в свою очередь
повышает выносливость сердца к недостатку кислорода и
снижает риск развития инфаркта
Борьба с ожирением и гипертонией значительно
повышают шансы на выживание больного с инфарктом
миокарда
Источник
Слайд 1
Инфаркт миокарда
Слайд 2
Понятие «инфаркта миокарда» Инфаркт миокарда — это острая форма ишемической болезни сердца. Он возникает, когда прекращается доставка крови к какому-либо отделу сердечной мышцы.
Слайд 3
Этиология Главная причина болезни — атеросклероз , который есть почти у каждого из нас. Кроме этого, назовем обстоятельства жизни (и зависящие от нас, и нет), при которых вероятность заболеть наиболее высока: мужской пол; для женщин опасный возраст наступает после 50 лет; наследственность (ИБС, инфаркт, мозговой инсульт, хотя бы у одного из прямых родственников: родителей, бабушки, дедушки, брата, сестры, особенно если болезнь у них началась до 55 лет); повышенное содержание холестерина в крови (более 5 ммоль /л или более 200 мг/дл); курение (один из наиболее существенных факторов риска!); избыточная масса тела и малоподвижный образ жизни; повышение артериального давления.(более 140/90 мм рт.ст . в любом возрасте); сахарный диабет.
Слайд 4
Патогенез Атеросклероз — процесс, при котором в стенке крупных артерий откладываются некоторые жиры (холестерин и другие липиды), если они в избытке содержатся в крови. Те места на сосудистой стенке, где липидных скоплений особенно много, называются атеросклеротическими бляшками. Бляшка — наиболее уязвимое место в сосудистой стенке. Особенно если она «молодая» и в ней еще не успел отложиться кальций. В самый неожиданный момент стенка бляшки, а значит, и внутренняя оболочка артерии сердца может треснуть, надорваться.
Слайд 5
В зависимости от величины инфаркты разделяют на крупноочаговые , при которых некроз распространяется на всю толщину сердечной мышцы, и мелкоочаговые . Более опасны крупноочаговые инфаркты передней стенки миокарда.
Слайд 6
Симптомы и диагностика инфаркта Первым признаком, позволяющим заподозрить инфаркт, обычно становится жестокая боль за грудиной, то есть в середине грудной клетки. Обычно в состоянии покоя; давит, жжет, сжимает, может отдавать в руку, плечо, спину, челюсть, шею. При стенокардии подобная боль возникает во время нагрузки, а при инфаркте она более сильная и чаще начинается в покое и не проходит после принятых друг за другом 3 таблеток нитроглицерина (по 1 таблетке под язык через каждые 5 минут). При наличии этих признаков немедленно вызывайте «Скорую помощь». Умение терпеть в данном случае — опасный враг. Иногда заболевание проявляет себя рвотой или неприятными ощущениями в животе, перебоями в сердце или затруднением дыхания, потерей сознания или… ничем.
Слайд 7
Лечение Чтобы не рисковать, при малейшем подозрении на инфаркт, врачи отправляют человека в реанимационное отделение больницы. И чем быстрее, тем лучше. Ведь только в течение первых нескольких часов, вводя специальные препараты, можно растворить «свежий» тромб и восстановить кровоток в коронарной артерии. Затем следует предотвратить образование новых тромбов. Для этого используют лекарства, замедляющие свертывание крови. Одно из самых надежных средств — ацетилсалициловая кислота, то есть обычный аспирин. Он уменьшает число осложнений и продлевает жизнь людям, перенесшим инфаркт.
Слайд 8
Реабилитация после инфаркта Восстановление после инфаркта растягивается на несколько месяцев. Ведь заболевание не шуточное, оно требует пересмотреть свой образ жизни, что-то в нем поменять. Реабилитация начинается еще в больнице, где попутно с приемом лекарственных препаратов и прохождением физиотерапевтических процедур постепенно наращивается интенсивность физических упражнений.
Слайд 9
Профилактика От некоторых факторов риска (пол и наследственность) никуда не деться. Зато все остальные вполне поддаются нашим усилиям! Поддерживайте в норме артериальное давление, а также следите за погодой — например, для людей с повышенным артериальным давлением опасными являются жара и геомагнитные бури. Нормализуйте уровень сахара в крови. Больше двигайтесь! Совсем не обязательно «бегать от инфаркта», достаточно гулять на свежем воздухе не менее 5-6 километров в день. Очень важно бросить курить — это один из самых «агрессивных» факторов риска. Постарайтесь сбросить лишний вес. Каким должен быть нормальный вес? Давайте посчитаем: свой вес в килограммах разделите на рост в метрах, возведенный в квадрат. Полученное число называется индексом массы тела. Нужно стремиться к тому, чтобы он не превышал 26. Питание должно быть с минимальным содержанием животных жиров и холестерина. Больше овощей и фруктов. Вместо жирной свинины — белое мясо птицы, сливочное масло замените подсолнечным, сало — рыбой. Такая диета позволяет снизить не только уровень холестерина, но и расходы.
Источник
6. ОЛЖН
Нарушение сократительной функции миокарда с
дополнительным присоединением факторов, усугубляющих
ишемию миокарда.
• Активация симпатической нервной системы вследствие падения сердечного выброса и
снижения АД приводит к учащению ритма сердца и усилению сократительной
деятельности миокарда, что увеличивает потребность сердца в кислороде.
• Задержка жидкости из-за снижения почечного кровотока и увеличение ОЦК, что усиливает
преднагрузку на сердце, способствует отёку лёгких и гипоксемии.
• Увеличение ОПСС из-за вазоконстрикции, приводящее к увеличению постнагрузки на
сердце и увеличению потребности миокарда в кислороде.
• Нарушение диастолического расслабления левого желудочка миокарда из-за нарушения его
наполнения и снижения податливости, что вызывает увеличение давления в левом
предсердии и способствует усилению застоя крови в лёгких.
• Метаболический ацидоз вследствие длительной гипоперфузии органов и тканей.
– Оксигенотерапия
– Натрия хлорид 0,9% — 400 мл в/в струйно 20 мл в
– Инотропные средства: допамин 200 мг в
разведении Натрия хлорида 0,9% — 250 мл в/в кап
или Норэпинефрин 06 мг в разведении Натрия
хлорида 0,9% — 250 мл в/в кап
– Искусственная вентиляция легких при низком
насыщении крови кислородом
– Внутриаортальная баллонная контрпульсация
Окклюзия (тромбом, эмболом,
атеросклеротической бляшкой) коронарных
артерий
Острое несоответствие объема
кровоснабжения по коронарным сосудам
(патологически измененным) потребностям
миокарда в кислороде и питательных
веществах
90% — прекращение притока крови к участку
мышцы сердца по резко измененным
атеросклерозом коронарным артериям
Особая группа – больные с субэндокардиальным
ИМ (Horn R.C., Fine G., 1963), связанным с тяжелым
атеросклеротическим поражением коронарных
артерий без их окклюзии или тромбоза; при этом
развитие некрозов в субэндокардиальной области
связано со сдавлением ее во время систолы, что
затрудняет кровоток
Парциальное давление кислорода в субэндокарде
самое низкое по сравнению с другими областями
миокарда
Эмболия коронарных артерий – редкая
причина развития ИМ
В 100% случаев крупноочагового ИМ –
окклюзия коронарных артерий тромбом
Наряду с атеросклерозом – функциональные
нарушения коронарного кровообращения
(обширные трансмуральные ИМ с нерезко
выраженными поражениями атеросклерозом
коронарных артерий
Определяется обширностью и
локализацией процесса
Крупноочаговый ИМ (поражение всех
слоев сердечной мышцы вследствие
окклюзии коронарного сосуда) –
типичная классическая форма
Болевой с-м: промедол 1мл 2% р-ра;
нейролептанальгезия – дроперидол 1-2
мл 0,25% р-ра фентанил 1-2 мл
0,005% р-ра в/м или в/в
стрептаза 700000-1000000ЕД в/в
капельно; гепарин 7500-10000ЕД в/в
капельно или струйно
Препараты нитроглицерина в/в
капельно (изокет 10 мл)
Профилактика и лечение осложнений
Кардиогенный шок – мезатон 0,5-1мл 1%
р-ра в изотоническом р-ре хлорида
натрия; норадреналин 1мл 0,2% р-ра в
200,0 5% глюкозы
Аритмии
Желудочковая экстрасистолия и
тахикардия: лидокаин 100-150 мг в/в
струйно; новокаинамид 5-10мл 10% рра в/м
Блокаторы β-адренергических рецепторов
Обширности инфаркта миокарда.
Наличия аневризмы.
От способности интактного миокарда
компенсировать поврежденный.
Нарушения ритма.
Снижение сократительной
способности
миокарда→падение
выброса→ увеличение
ЧСС→Гиперволемия в
сосудах легких→Чувство
нехватки
воздуха→Появление сухого
надсадного
кашля→Появление хрипов
в верхних отделах легких
затем в нижних→Отек
Классификация Killip (1969 год) острой
сердечной недостаточности, 4 степени
тяжести.
I ст. — без застойных хрипов в легких
II ст. — хрипы менее, чем над половиной
легкого.
III ст. — при большой распространенности
хрипов.
IV ст. — больные с шоком.
Тахикардия.
Протодиастолический галоп.
Кашель, застойные хрипы.
Акроцианоз.
Сердечная астма.
Отек легких.
Положение: приподнята голова.
Жидкая пенистая мокрота с кровью.
Наркотики: промедол 1%-2мл в/в; морфин 1%- 2мл
в/в.
Нитроглицерин 5-10мг в течение 1-2 минут в/в
капельно.
Струйное введение в/в быстродействующих
диуретиков (фуросемид 40-80мг — уменьшает
венозный возврат).
Для уменьшения проницаемости клеточных
мембран — преднизолон 90-120мг в/в, супрастин 1-2
мл в/в.
Пеногасители (антифомсилан) O2.
Для улучшения микроциркуляции ГЕПАРИН в/в
капельно.
Сердечные гликозиды мало эффективны, но при
мерцательной аритмии — можно.
При спутанном сознании — ИВЛ.
В случае отсутствия препаратов — кровопускание или жгуты.
Сильный диуретик Буметанид (Буринекс) 1мг=40мг
фуросемида; диурез через 15 минут и продолжается 24 часа,
обладает вазодилятирующим действием.
• Снижение сократительной способности
• Уменьшение выброса
• Увеличение выброса катехоламинов
• Увеличение ЧСС
• Повышение тонуса сосудистой стенки и ее
проницаемости
• Внутрисосудистое тромбообразование
• Нарастание метаболического ацидоза
• Уменьшается возврат крови к сердцу
• Соответственно снижается АД
Гипотония 80-50 мм.рт.ст. (падение АД на 30% от исходного).
Cпутанное сознание.
Сероземлистый цвет лица.
Холодный пот.
Олиго-, анурия.
1. Снижение АД (пульсовое).
2. Олиго-, анурия.
3. Степень некомпенсированного метаболического ацидоза.
Выделяют 3 степени тяжести (I,II,III).
Степени сердечной недостаточности при определении тяжести шока
I ст. – стертая, акроцианоз, ЧД 18-22 в 1 мин, ЧСС до 90 в 1 мин.,
единичные мелкопузырчатые хрипы в нижних отделах легких.
II ст. – явная недостаточность, цианоз, ЧД 22-26, ЧСС 90-100, застойные
хрипы внизу, может быть увеличена печень.
III ст. – резкая недостаточность, ЧД больше 26, ЧСС больше 100, резкий
цианоз, обилие хрипов, печень, отеки, набухание шейных вен.
1. Обезболивание: промедол, морфин,
нейролептаналгезия (фентанил
дроперидол), закись азота — наркоз.
2. Поднять АД и улучшить
сократительную способность миокарда
(Реополиглюкин 400.0 допамин 5мл
4% р-р в/в; добутамин 250мг в 250мл
физ. р-р).
3. Сердечные гликозиды не вводят.
4. При крайней необходимости
периферические вазодилятаторы
допамин. Осторожно!
Антикоагулянты так же как при
инфаркте миокарда
Борьба с метаболическим ацидозом.
Сода 3-4% 200-300мл в/в
ГКС 90- 150мг в/в
Кислород
1. Дефибрилляция 200 ДЖ — 300 ДЖ 360 ДЖ
2. Непрямой массаж и ИВЛ.
3. Адреналин 1 мл. 0,1% р-ра в 10 мл.
физраствора в/вен., в/сердечно.
4. Массаж и дефибрилляция.
5. Введение адреналина каждые 5
минут
в/вен, по 1 мл.
6.При упорной фибрилляции — лидокаин
120 мг. в/вен, струйно, затем капельно 200-400 мг. на
физрастворе.
7.Непрямой массаж, разряд.
8.Бикарбонат натрия 4% р-р 200,0 в/вен.
9.Реанимация не
Источник
