Инфаркт миокарда эхокг признаки

ЭхоКГ при ОИМ позволяет:
1) подтвердить или исключить ОИМ у больных с продолжительным болевым синдромом в груди и отсутствием диагностических ЭКГ-критериев;
2) оценить размер пораженного миокарда исходно и конечный размер ИМ после реперфузионной терапии;
3) выявить пациентов с нестабильной гемодинамикой и осложнениями ИМ;
4) оценить жизнеспособность миокарда;
Определить степень риска.
ЭхоКГ-признаки ОИМ:
★ локальное ухудшение работы миокарда (некротизированный участок не сокращается в обычном ритме);
★ в режиме допплер оценивается скорость кровотока, в том числе фракция выброса (что важно для диагностики сердечной недостаточности);
★ обнаружение формирующихся тромбов;
★ обнаружение формирующейся аневризмы сердца (в том числе ее формы, размеров, толщины стенок);
★ обнаружение признаков перикардита;
★ оценка работы сердечных клапанов;
★ оценка состояния основных сосудов;
★ обнаружение расширения полостей сердца и других структурных дефектов.
Принципы лечения инфаркта миокарда: цели и тактика. Помощь до приезда бригады службы «скорой медицинской помощи», на этапе «скорой помощи» и в стационаре. Методы обезболивания. Тромболитическая терапия: препараты, показания, абсолютные и относительные противопоказания, методы контроля, побочные эффекты, помощь при развитии кровотечения.
Основные принципы лечения
1) Купирование болевого синдрома (морфин, промидол, фентанил и дроперидол);
2) Тромболитическая терапия (неоднородная субстанция => возможно только уменьшить объем тромба и восстановить кровоток), используется 2 группы препаратов: стрептокиназа и альтеплаза – только в стационаре (!);
3) Антитромбическая и антиагрегантная терапия (Аспирин + Клопидогрел);
4) Оксигенотерапия (не эффективна);
Применение антиишемических препаратов
Ø Нитраты (нитроглицерин, молсидомин);
Ø Бета-АБ (бисопролол и с дополн. вазодилатирующим эффектом: небивилол и карведилол);
Ø Применение ингибиторов АПФ и АРА II (рамиприл и периндоприл);
Ø Антагонисты кальция (нефидипин, амлодипин, верапамил);
6) Антигиперлипидемическая терапия;
Ø Статины (по эффект: розувастатин, аторвастатин, симвастатин, ловастатин, правастатин, флувастатин) снижают уровень ЛННП и холестерина;
Ø Фибраты (фенофибрат) снижают уровень ТГ и повышают ЛПВП.
Принципы лечения
Терапия ИМ складывается из нескольких направлений:
I. Купирование болевого синдрома
Ø прием 0,5 мг нитроглицерина под язык или 0,4 мг препарата в виде аэрозоля; отсутствие эффекта =>
Ø введение наркотических анальгетиков, так как сохранение болевого синдрома активирует симпатическую нервную систему, что проявляется тахикардией, артериальной гипертензией, увеличением потребности миокарда в кислороде и может способствовать расширению зоны некроза. Морфина сульфат в/в струйно по 2 мг каждые 2-5 мин до купирования болей или появления побочных явлений. Общая доза препарата не должна превышать 20 мг. При развитии тошноты и рвоты показано в/в 10-20 мг метоклопрамида. Угнетение дыхания можно устранить введением 0,1-0,2 мг налоксона. Брадикардию ликвидируют внутривенным введением 0,5-1 мг атропина (М-ХБ). У лиц пожилого и старческого возраста возможна замена морфина на промедол в эквивалентной дозировке – 1:2. Если остается тревога, страх смерти, то дополнительно вводят 10 мг диазепама;
II. Восстановление кровотока в инфарктсвязанной артерии
Восстановление кровотока в тромбированной артерии в первые 12 ч инфаркта ограничивает зону некроза, уменьшает частоту развития аритмий, дисфункции и ремоделирования желудочков сердца, сердечной недостаточности и позволяет спасти от 30 до 50 жизней на 1000 больных.
Восстановление кровотока в окклюзированной артерии: тромболитик + ацетилсалициловая кислота + гепарин =>
Ø Тромболитик:
a) Стрептокиназа – в/в капельно в дозе 1,5 млн МЕ на 100 мл 0,9% физиологического раствора в течение 30-60 мин, половину дозы вводить в течение первых 10-15 мин;
b) Анистреплаза (комплекс стрептокиназы и плазминогена) в/в болюсом 30 ЕД в течение 2-5 мин + гепарин можно использовать по 12 500 ЕД подкожно 2 раза в сутки в течение 5-7 дней.
c) Тканевой активатор плазминогена (альтеплаза) болюсное/капельное введение препарата в суммарной дозе 100 мг + в/в капельно гепарин в течение 2 сут с таким расчетом, чтобы величина АЧТВ составляла 50-75 с;
d) Урокиназа (фермент из культуры клеток почек человека) в/в болюсно 2 000 000 ЕД или 1 500 000 ЕД струйно и 1 500 000 ЕД капельно в течение 60 мин, также 48 ч внутривенно назначается гепарин.
Ø Антитромбоцитарный препарат – АСК (аспирин) – 1 доза (75-150 мг/сут);
Ø Гепарин (не обязательно) – низкомолекулярный гепарин (эноксопарин) снижает риск смерти и повторного ИМ в первые 30 дней.
Источник
Эхокардиография при остром инфаркте миокарда. Механические осложнения инфаркта миокарда
ЭхоКГ при остром инфаркте миокарда позволяет: (а) подтвердить или исключить ОИМ у больных с продолжительным болевым синдромом в груди и отсутствием диагностических ЭКГ-критериев; (б) оценить размер пораженного миокарда исходно и конечный размер ИМ после реперфузионной терапии; (в) выявить пациентов с нестабильной гемодинамикой и осложнениями ИМ; (г) оценить жизнеспособность миокарда; (л) определить степень риска.
Анализ нарушений локальной сократимости в В-режиме полезен даже при ИМ с подъемом сегмента ST. У этих пациентов присутствует акинезия или дискинезия миокарда. После эффективной реперфузии в лечение соответствующего времени сократительная способность миокарда улучшается. Восстановление сократимости происходит в течение 24-48 ч и продолжается в течение нескольких дней и даже месяцев, поэтому двухмерная ЭхоКГ в динамике полезна для определения реперфузированных сегментов или расширения зоны ИМ.
Стойкая акинезия не всегда свидетельствует о недостаточной реперфузии. Для установления жизнеспособности акинетичного миокарда целесообразна ЭхоКГ, а также визуализация деформации после введения низких доз добутамина, контраста.
У больных после коронарной ангиопластики систолическая деформация была снижена, а постсистолическая — повышена, но отставала во время преходящей ишемии. Расслабление ишемизированных миокардиальных сегментов нарушается, и, следовательно, физиологические ранние диастолические истончение и удлинение замещаются постсистолическими утолщением и укорочением, поэтому локальную деформацию миокарла и ее скорость можно использовать как маркер острой ишемии.
С появлением эффективной реперфузионной терапии, проводимой во время ОИМ, частота распространения осложнений механического генеза снизилась, а также изменилось время их развития. Однако, поскольку осложнения могут угрожать жизни, достоверное определение времени связанных с инфарктом осложнений очень важно для оптимального ведения пациентов. Двухмерная ЭхоКГ и ДЭхоКГ с цветовым допплеровским картированием должны стать первыми методами исследования при подозрении на механические осложнения или у больных с нестабильной гемодинамикой.
Важным инструментом в самых сложных клинических ситуациях (в отделениях интенсивной терапии, у интубированных и послеоперационных больных, реанимированных после клинической смерти больных, тех, у кого по определенным причинам невозможна ТТЭхоКГ) стала ЧНЭхоКГ. При нормальной систолической функции у тяжелых и гемодинамически нестабильных больных следует подозревать механическое осложнение.
– Также рекомендуем “Появление систолического шума при инфаркте миокарда. Разрыв межжелудочковой перегородки, папиллярных мышц”
Оглавление темы “Эхокардиография при сердечной недостаточности и ишемической болезни сердца”:
1. Оценка диастолической функции. Оценка по ЭхоКГ диастолической функции сердца
2. Классификация диастолической дисфункции сердца. Нормальный тип диастолического наполнения
3. Легкая диастолическая дисфункция – 1-й степени. Умеренная диастолическая дисфункция – 2-й степени
4. Тяжелая диастолическая дисфункция – 3-й степени. Рестриктивное наполнение желудочка
5. Применение оценки диастолической функции. Значение ЭхоКГ диастолической функции миокарда
6. Эхокардиография при сердечной недостаточности. Объем левого желудочка
7. Эхокардиография при ишемической болезни сердца. Суммарный индекс подвижности стенок (WMSI)
8. Эхокардиография при остром инфаркте миокарда. Механические осложнения инфаркта миокарда
9. Появление систолического шума при инфаркте миокарда. Разрыв межжелудочковой перегородки, папиллярных мышц
10. Разрыв свободной стенки сердца – псевдоаневризма. Истинная аневризма и тромбоз левого желудочка
Источник
Эхокардиография при инфаркте миокарда. Диагностика осложнений инфаркта миокарда
Даже если при эхокардиографии удаётся обнаружить снижение регионарной сократимости левого желудочка, то оно может быть связано со “старым”, а не “свежим” инфарктом. К тому же, нарушение регионарной сократимости левого желудочка может наблюдаться при нестабильной стенокардии или при наличии так называемого миокарда в состоянии спячки на фоне хронически сниженного миокардиального кровотока без развития инфаркта миокарда.
Подтверждение диагноза ишемической болезни сердца (нарушение сократимости левого и/или правого желудочков)
Определение обширности поражения сердечной мышцы (прогноз, отбор больных для более “агрессивного55 лечения, в частности ангиопластики) Дифференциальная диагностика болевого синдрома в грудной клетке
• инфаркт миокарда
• расслаивающая аневризма аорты
• перикардит
• тромбоэмболия лёгочной артерии
Дифференциальная диагностика причин нарушения гемодинамики (гиповолемия, тампонада сердца, обширное поражение левого и, возможно, правого желудочка, разрыв сердца, разрыв межжелудочковой перегородки и т. д.) Диагностика ряда осложнений инфаркта миокарда
• аневризмы сердца
• псевдоаневризмы
• разрыва папиллярной мышцы (острой митральной недостаточности)
• разрыва межжелудочковой перегородки
• перикардита (возможность проведения перикардирцентеза под эхокардиографическим контролем)
• пристеночного тромба
Определение прогноза перед выпиской больного из стационара (либо на амбулаторном этапе реабилитации). Изучение процессов патологического ремоделирования (“перестройки”) левого желудочка (при наблюдении в динамике).
У больных с нестабильной гемодинамикой при подозрении на расслаивающую аневризму аорты, а также при плохом качестве изображения при трансторакальном сканировании предпочтительно проведение чреспищеводнои эхокардиографии (М. D. Cheitlin et al., 1997).
Диагностика нарушений регионарной сократимости — изюминка эхокардиографии. В исследовательских целях стенки левого желудочка делят на сегменты обычно от 12 до 16 сегментов). В частности, рекомендуемая Американским эхокардиографическим обществом схема предполагает разделение стенок левого желудочка на 16 сегментов (N. В. Schiller et al., 1989). На рисунке показан пример такого разделения миокарда левого желудочка на сегменты с использованием па-растернального (длинно- и короткоосевая проекции) и верхушечного (четырёх- и двухкамерная проекции) доступов. Для объективизации (полуколичественной оценки) сократимости миокарда левого желудочка движение его стенки в каждом из сегментов оценивают по специальной шкале. Например, норма — 1, гипокинез — 2, акинез — 3, дискинез — 4. Иногда выделяют также аневризматическое выпячивание — 5. Полученную сумму делят на число сегментов и получают усреднённый индекс сократимости стенок левого желудочка (В. А. Бобров и др., 1997). При нормальной сократимости во всех 16 сегментах левого желудочка усреднённый индекс его сократимости равняется единице (16:16=1).
– Также рекомендуем “Значение эхокардиографии. Практическая ценность эхокардиографии при инфаркте миокарда”
Оглавление темы “Диагностика и тактика при инфаркте миокарда”:
1. Тромбоз межжелудочковой ветви левой коронарной артерии. Инфаркт при тромбозе межжелудочковой ветви
2. Инфаркт при тромбозе левой огибающей артерии. Инфаркт при тромбозе правой коронарной артерии
3. Эхокардиография при инфаркте миокарда. Диагностика осложнений инфаркта миокарда
4. Значение эхокардиографии. Практическая ценность эхокардиографии при инфаркте миокарда
5. Эхокардиография при инфаркте правого желудочка. Значение эхокардиографии при патологии правого желудочка
6. Дифференциация инфаркта миокарда. Особенности инфаркта миокарда
7. Сердечно-легочная реанимация. Пути развития отечественной сердечно-легочной реанимации
8. Как проводить сердечно-легочную реанимацию? Техника сердечно-легочной реанимации
9. Отказ от искусственного дыхания при реанимации. Дефибрилляция сердца
10. Лечение инфаркта миокарда. Этапы терапии инфаркта миокарда
Источник
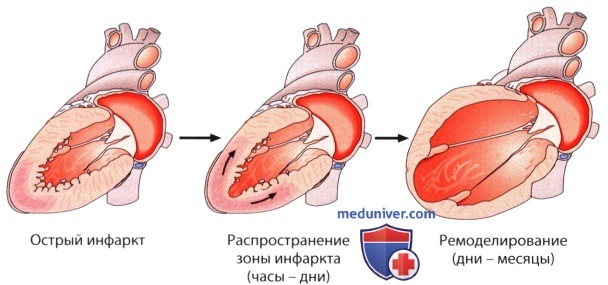
ЭхоКГ левого желудочка при инфаркте миокардаОстрая ишемия в результате окклюзии коронарной артерии приводит к выявляемому в покое нарушению локальной сократимости в области миокарда, снабжаемой пораженным сосудом, с развивающейся в течении секунд акинезией и дискинезией. В режиме тканевой допплерографии отмечается уменьшение систолического укорочения, развивается дискинетическое систолическое удлинение сегмента миокарда и позднесистолическое или раннедиастолическое остаточное укорочение, происходящее частично активно, частично пассивно (в результате эластического сжатия растянутой в систолу стенки) («постсистолическое укорочение»; см. статьи на сайте по эхокардиографии тканей). Толщина стенки в зоне ишемии поначалу сохраняется на прежнем уровне. а) Расширение зоны инфаркта. Зона нарушения локальной сократимости, как правило, больше, чем собственно инфарктный очаг, поскольку она включает в себя ишемизированные, но еще жизнеспособные окружающие участки и затрудняет сокращения пограничного неповрежденного миокарда. Кроме того, при крупноочаговых инфарктах происходит вторичное расширение зоны нарушения локальной сократимости, как в результате увеличения собственно инфарктного очага (infarct expansion), так и по причине компенсаторной перестройки (ремоделирования, remodeling, см. ниже) левого желудочка, так что при последующих исследованиях зона нарушенной сократимости может быть существенно больше, чем на ранней стадии процесса. Расширение зоны инфаркта начинается уже через несколько часов от начала инфаркта. Компенсаторная перестройка левого желудочка может занимать месяцы, а при обширном инфаркте превращается в порочный круг и приводит к терминальной сердечной недостаточности.
Видео. Геометрическая перестройка левого желудочка и ишемическая митральная недостаточность. ЭхоКГ в плоскости пяти камер из верхушечной позиции датчика: акинезия средней и базальной трети боковой стенки левого желудочка у больного с тяжелой коронарной недостаточностью, обусловленной поражением трех коронарных артерий. Видео. Тот же больной, что и на видео выше. Ишемическая митральная недостаточность, обусловленная укорочением хорд и их патологическим натяжением, и типичное пролабирование створки митрального клапана в результате геометрической перестройки левого желудочка и нарушения движений его стенки. Типичная центральная струя с небольшим диаметром проксимальной части на ЭхоКГ в плоскости четырех камер сердца из верхушечной позиции датчика. б) Возникновение аневризмы. В хронической стадии формируется постинфарктный рубец с истончением стенки до 7 мм и менее. В случае обширного трансмурального инфаркта и особенно при его верхушечной локализации возникает аневризма, т.е. зона систолической дискинезии с сохраняющимся в диастолу нарушением контура левого желудочка в виде выбухания. Эта часть стенки может иметь более светлую окраску, чем нормальный миокард, из-за большего содержания коллагена. Спонтанное контрастирование прилегающего участка полости желудочка или тромбообразование указывают на снижение скорости движения крови. В удаленных участках миокарда в острую и подострую стадию часто отмечается компенсаторная гиперкинезия (например, в базальных сегментах при переднем инфаркте). в) Задачи эхокардиографического исследования. Рекомендации профессиональных сообществ подчеркивают прежде всего значение ЭхоКГ для определения функции левого желудочка в острой стадии, для оценки осложнений (включая развитие сердечной недостаточности) и для выявления участков миокарда, где потенциально может развиться ишемия или имеется нарушение локальной сократимости, но с сохранением жизнеспособности миокарда. – Также рекомендуем “ЭхоКГ разрыва миокарда как осложнения инфаркта” Редактор: Искандер Милевски. Дата публикации: 26.12.2019 |
Источник
Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца. Возникает вследствие внезапного нарушения кровоснабжения сердечной мышцы, из-за закупорки (тромбоза) атеросклеротической бляшкой одной из венечных артерий. Это приводит к некрозу (гибели) определенного количества клеток сердца. Изменения при таком заболевании можно увидеть на кардиограмме. Виды инфаркта: мелкоочаговый – охватывает менее половины толщины стенки; крупноочаговый – больше ½; трансмуральный – поражение проходит сквозь все слои миокарда.
Признаки патологии на пленке
Электрокардиография на сегодня − наиболее важный и доступный метод диагностики инфаркта миокарда. Делают исследование с помощью электрокардиографа − аппарата, который трансформирует сигналы, полученные от работающего сердца, и превращает их в кривую линию на пленке. Запись расшифровывает врач, сформировав предварительное заключение.
К общим диагностическим критериям ЭКГ при инфаркте миокарда относят:
- Отсутствие зубца R в тех отведениях, где расположилась область инфаркта.

- Появление патологического зубца Q. Таковым он считается, когда его высота больше одной четвертой амплитуды R, а ширина свыше 0,03 секунды.

- Подъем сегмента ST над зоной повреждения сердечной мышцы.
- Смещение ST ниже изолинии в отведениях, противоположных патологическому участку (дискордантные изменения). Рисунок к пунктам 3 и 4:

- Отрицательный зубец T над областью инфаркта.

Может ли ЭКГ не показать инфаркт
Есть ситуации, когда признаки ИМ на ЭКГ не очень убедительны или вовсе отсутствуют. Причем случается это не только в первые часы, а даже на протяжении суток с момента заболевания. Причина подобного явления − зоны миокарда (левый желудочек сзади и его высокие отделы спереди), которые не отображаются на рутинной ЭКГ в 12 отведениях. Поэтому картину, характерную для ИМ, получают только при снятии электрокардиограммы в дополнительных вариантах: по Небу, по Слапаку, по Клетену. Также для диагностики используют кардиовизор – прибор, определяющий скрытые патологические изменения в миокарде.
Определение стадии
Раньше выделяли четыре стадии ИМ:
- острейшая;
- острая;
- подострая;
- рубцевания.
В последних классификациях первая стадия носит название острого коронарного синдрома (ОКС).
| Стадия и ее длительность | ЭКГ-признаки |
|---|---|
| ОКС (2-4 часа) |
|
| Острая (1-2 недели, максимум 3) |
|
| Подострая (от 2 недель до 1,5-2 месяцев) |
|
| Рубцевания |
|
К свойствам первых трех стадий относятся реципрокные изменения – при сравнении, в отведениях, противоположных патологическому процессу, наблюдают обратные ему отклонения (элевация вместо депрессии, положительный Т взамен отрицательного).
Фото с расшифровкой

Рис. 1. Острый коронарный синдром.

Рис. 2. Острый коронарный синдром-2.

Рис 3. Острый инфаркт миокарда.

Рис. 4. Подострый инфаркт миокарда.

Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение отображает изменения от определенного участка сердечной мышцы. Для лучшего понимания, какая же локализация инфаркта миокарда по ЭКГ, рассмотрим соответствие области сердца и отведения:
- І – левый желудочек (ЛЖ) спереди и сбоку;
- ІІ – подтверждает І или ІІІ-отведение;
- ІІІ – диафрагмальная поверхность, сзади;
- aVL – боковая стенка ЛЖ;
- aVF – та же, что и ІІІ;
- V1, V2 – межжелудочковая перегородка;
- V3 – передняя стенка;
- V4 – верхушка;
- V5, V6 – ЛЖ сбоку;
- V7, V8, V9 – ЛЖ сзади.
Отведение по Небу:
- A – передняя стенка ЛЖ;
- I – нижнебоковая стенка;
- D – сбоку и сзади;
- V3R, V4R – правый желудочек (ПЖ).
| Локализация | Инфаркт на ЭКГ |
|---|---|
| Межжелудочковая перегородка (МЖП) спереди (перегородочный) | У V1 – V3:
|
| Верхушка сердца | У V4 и А по Небу:
|
| ЛЖ, передняя стенка |
|
| Переднебоковой |
|
| Высокие отделы переднебоковой стенки |
|
| Боковая стенка ЛЖ |
|
| Высоко расположенный ИМ боковой стенки слева |
|
| Нижняя стенка ЛЖ – заднедиафрагмальный (абдоминальный тип ИМ) |
|
| Заднебоковой (нижнебоковой) |
|
| ПЖ |
|
| Предсердия |
|
Часто встречается обширный инфаркт, при котором повреждение охватывает большие площади сердца. В таком случае проявления на ЭКГ несут в себе совокупность отклонений из определенных областей одновременно.
Стоит быть внимательным при обнаружении полной блокады левой ножки пучка Гиса, поскольку она скрывает патологические формы инфаркта.

Рис. 6. Переднеперегородочный ИМ.

Рис. 7. ИМ с переходом на верхушку сердца.

Рис. 8. ИМ передней стенки ЛЖ.

Рис. 9. Переднебоковой ИМ.

Рис. 10. Заднедиафрагмальный ИМ.

Рис. 11. Инфаркт ПЖ.
Выводы
Описанная болезнь − крайне серьезная и жизнеугрожающая патология. От ее своевременной диагностики и лечения зависит жизнь человека. Поэтому людям следует быть очень внимательными к своему здоровью и при появлении симптомов инфаркта миокарда обращаться за неотложной помощью. Обследование такого больного обязательно начинается с ЭКГ. При подозрении на скрытые формы снимают кардиограмму в дополнительных отведениях. Если у пациента, который ранее уже перенес инфаркт, клинические признаки такой патологии, то предполагают повторный эпизод болезни. Но часто на ЭКГ из-за рубца от ранее перенесенных атеротромбозов новых изменений можно и не увидеть. В подобных ситуациях применяют дополнительные методы исследования с определением маркеров ИМ в крови.
Источник