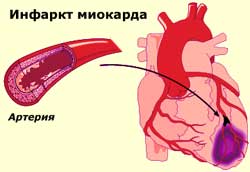
Инфаркт миокарда и тромболизис

Экстренная помощь при ОИМ на догоспитальном этапе должна быть направлена на:
- адекватное обезболивание;
- возобновление проходимости поврежденного сосуда, предупреждение реокклюзии (повторного прекращения кровообращения);
- поддержание проходимости венечных артерий, уменьшение агрегации тромбоцитов;
- ограничение зоны ишемии, профилактику или устранение осложнений.
Что такое тромболизис и как его проводят?
Тромболизис (ТЛТ) – это процесс растворения тромба под влиянием введённого в системный кровоток фермента, который вызывает разрушение основы тромба.
 Препараты для проведения ТЛТ (тканевые активаторы плазминогена) делятся на прямые (Стрептокиназа) и непрямые (Альтеплаза, Актилизе, Тенектеплаза).
Препараты для проведения ТЛТ (тканевые активаторы плазминогена) делятся на прямые (Стрептокиназа) и непрямые (Альтеплаза, Актилизе, Тенектеплаза).
В механизме действия ТАП условно выделяют 3 этапа:
- Связывание фермента с плазминогеном, который находится на фибрине (образование тройного комплекса);
- ТАП способствует проникновению плазминогена в фибрин, превращая его в плазмин;
- Образовавшийся плазмин расщепляет фибрин на мелкие фрагменты (разрушает тромб).
Существует прямая зависимость между временем начала ТЛТ и прогнозом для пациента. В методических рекомендациях Европейской ассоциации кардиологов указано на проведение тромболизиса до 12 часов от начала заболевания (далее введение препарата нецелесообразно).
Процедура ТЛТ вызывает активацию тромбоцитов, повышает концентрацию свободных мелких тромбов. Поэтому ТЛТ необходимо проводить вместе с адъювантной антитромбоцитарной терапией.
Тенектеплазу используют для ТЛТ на догоспитальном этапе. Ее вводят внутривенно болюсно (внутривенно струйно, с помощью шприца) на протяжении 10 секунд. Это ТАП III поколения, который имеет высокий профиль безопасности (низкий риск развития геморрагических и гемодинамических осложнений, аллергических реакций), не требует специфических условий хранения и просто в использовании.
 Альтеплаза вводится в условиях стационара. После введения 5 тис ОД гепарина, болюсно вводят 15 мг препарата. Далее переходят на капельное введение 0,75 мг/кг на протяжении 30 минут и 0,5 мг/кг за 60 минут. Общая доза составляет 100 мг. Вся процедура проводиться на фоне непрерывной инфузии гепарина.
Альтеплаза вводится в условиях стационара. После введения 5 тис ОД гепарина, болюсно вводят 15 мг препарата. Далее переходят на капельное введение 0,75 мг/кг на протяжении 30 минут и 0,5 мг/кг за 60 минут. Общая доза составляет 100 мг. Вся процедура проводиться на фоне непрерывной инфузии гепарина.
Стрептокиназа вводится внутривенно капельно в дозировке 1,5 млн ОД разведенной на 100 мл физиологического раствора на протяжении 30-60 минут. Перед применением препарата вводят болюсно 5 тыс ОД гепарина с последующим возобновлением инфузии не ранее чем через 4 часа после окончания введения Стрептокиназы.
Согласно приказу министерства, после проведения ТЛТ пациента нужно доставить в специализированный стационар с возможностью проведения балонной ангиопластики или стентирования не позже 12 часов.
Показания к проведению
Показаниями к тромболизису при инфаркте миокарда являются:
- Длительный (более 20 минут) ангинозный приступ в первые 12 часов от его начала;
- Элевация сегмента ST на 0,1 мВ и более в двух смежных стандартных или 0,2 мВ в соседних перикардиальных отведениях ЭКГ;
- Полная блокада левой ножки пучка Гиса, которая возникла впервые в присутствии болевого синдрома.
ТЛТ показана в условиях отсутствия возможности проведения ПКВ за 90-120 минут с момента первого контакта с больным.
Тромболизис в случае инфаркта миокарда имеет право выполнять специализированная кардиологическая бригада скорой помощи укомплектована всем необходимым для купирования возможных осложнений.
Противопоказания
Абсолютные противопоказания к тромболизису при инфаркте миокарда:
- Перенесенное геморрагическое ОНМК менее 6 месяцев назад;
- ЧМТ в анамнезе, хирургическое вмешательство до 3 недель;
- Желудочно-кишечное кровотечение менее 1 месяца назад;
- Нарушения свертывающей системы крови;
- Расслаивающая аневризма аорты;
- Рефрактерная артериальная гипертензия (САТ более 200 мм.рт.ст., ДАТ выше 110 мм.рт.ст.).
Относительные противопоказания:
- ТИА менее 6 месяцев назад;
- Систематическое применение прямых антикоагулянтов;
- Беременность, первые 28 дней после родов;
- Пунктированные сосудов крупного диаметра недоступных для компрессии;
- Длительная травматическая сердечно-легочная реанимация;
- Недавняя лазеротерапия заболеваний сетчатки глазного дна;
- Печеночная недостаточность;
- Язвенная болезнь желудка в стадии обострения;
- Инфекционный эндокардит;
- Диабетическая геморрагическая ретинопатия и другие кровоизлияния в сетчатку глаза.
Врач обязан предупредить пациента обо всех возможных противопоказаниях и осложнениях процедуры. Согласие на ТЛТ пациент подтверждает письменно в протоколе проведения тромболизиса.
Возможные осложнения тромболитической терапии (встречаются не более чем у 0,7% случаев):
- Паренхиматозные кровоизлияния, кровотечение в месте введения;
- Острые нарушения ритма – фибрилляция предсердия рассматривается как показатель реканализации (восстановление кровообращения) сосуда;
- Аллергическая реакция, лихорадка.
Клинические критерии успешной реперфузии (возобновление кислородного питания) миокарда:
- Быстрая регрессия болевого синдрома;
- Проявления во время введения тромболитика реперфузионных аритмий;
- Инволюция изменений ЭКГ (приближение сегмента ST к изолинии;
- Снижение уровня кардиоспецифических биохимических маркеров некроза.
На эффективность ТЛТ влияет и время суток – реканализация происходит хуже в утренние часы. В это время имеют максимальную дневные показатели активность тромбоцитов, коагуляторных процессов, вязкости крови, вазомоторного тонуса и природного ингибирования фибринолиза.
Выводы
Тромболитическая терапия входит в перечень стандартных мероприятий при оказании помощи больным с острым коронарным синдромом на догоспитальном этапе. Использование ТЛТ в первые часы от появления симптомов ОИМ позволяет спасти пациентов с потенциально некротизированным миокардом, улучшить функцию левого желудочка и снизить показатель смертности от ОИМ. Риск ретромбоза (повторная закупорка) снижает комбинация тромболизиса с гепаринотерапией и длительным применением Аспирина.
Источник
На чтение 3 мин. Просмотров 256
Тромболизис при инфаркте миокарда помогает восстановить кровоснабжение сердечной мышцы, вызванное закупоркой коронарных артерий. Используемые в ходе процедуры препараты растворяют кровяные сгустки. Эффективность терапии достигает 95% при своевременном ее начале. Несмотря на множество положительных качеств, такое лечение имеет и противопоказания, для выявления которых выполняется обследование. Проводится терапия в отделении кардиологии.
Показания к проведению
Показаниями к тромболизису при инфаркте миокарда являются:
- острейший период некроза сердца (в первые 6 часов после возникновения приступа);
- мелкоочаговые поражения сердечной мышцы, сопровождающиеся выраженными болевыми ощущениями и появлением зубца Q на кардиограмме (в таком случае тромболитики вводят в течение 12 часов после начала острой фазы инфаркта);
- выраженное нарушение ритма сердечных сокращений;
- острое нарушение кровоснабжения сердечной мышцы.
Противопоказания
К абсолютным противопоказаниям к введению тромболитиков относят патологические состояния, характеризующиеся повышенным риском кровопотери:
- активные кровотечения (в т. ч. желудочно-кишечные, перенесенные в недавнем времени);
- обострение язвенной болезни желудка и двенадцатиперстной кишки;
- острый неспецифический колит;
- острейшую, острую и подострую стадию геморрагического инсульта;
- крупные хирургические вмешательства;
- ранний послеродовой период;
- перенесенные ранее субарахноидальные кровоизлияния;
- тяжелые черепно-мозговые травмы.
Относительными противопоказаниями являются:
- предполагаемое расслоение коронарных артерий;
- патологии головного мозга, не входящие в список абсолютных противопоказаний (перенесенные в течение последних 2 месяцев нарушения кровоснабжения мозговых тканей);
- свежие травмы головы, грудной клетки, брюшной и тазовой областей;
- внутренние кровотечения в анамнезе;
- многоочаговые инфаркты миокарда, сопровождающиеся выраженным кардиосклерозом;
- хроническая язвенная болезнь в фазе ремиссии;
- геморрагический синдром;
- тяжелые патологии печени (цирроз, рак, гепатит);
- гломерулонефрит;
- нарушение свертываемости крови (при гемофилии и других заболеваниях кроветворной системы);
- тяжелая, плохо поддающаяся терапии артериальная гипертензия;
- диабетические поражения сосудов;
- предполагаемая беременность;
- пероральный прием антикоагулянтов в течение длительного времени;
- перенесенная в недавнем времени пункция сосудов;
- проведенная в течение последних 2 месяцев лазерная коррекция зрения;
- длительные остановки дыхания;
- аллергические реакции на тромболитики в анамнезе;
- обширные ожоги.
Как проводят
Тромболизис при инфаркте проводится следующим образом:
- За час до начала процедуры пациента помещают в реанимацию. Здесь проводится экстренное обследование, направленное на оценку жизненно важных показателей.
- Выбор тромболитика. Применение препаратов 1 поколения (Фибринолизина и Стрептокиназы) оправдано только при отсутствии более действенных средств. Они медленно растворяют тромбы, со временем эффективность таких тромболитиков снижается. Урокиназа и Альтеплаза отличаются более быстрым действием. Они не вызывают аллергических реакций и могут вводиться даже через 6 часов после начала приступа.
- Введение тромболитиков. Препарат вводят в артерию струйно. Начальная доза зависит от выраженности закупорки сосудов и состояния организма больного. Первый этап тромболизиса длится 3 часа, после чего переходят к капельному введению лекарства. Суммарная доза Альтеплазы не должна превышать 100 мг.
В течение суток после завершения процедуры запрещено проводить катетеризацию крупных сосудов и ставить внутримышечные инъекции. Эффективность лечения определяют с помощью рентгенологического исследования коронарных сосудов. Процедура помогает оценить скорость растворения тромба, проходимость крупных артерий и характер кровотока.
Читайте также:
- Препараты при инфаркте
- Трансмуральный инфаркт
- Что можно есть после инфаркта миокарда (диета) и стентирования для мужчин (женщин)
- Атипичные формы (варианты) инфаркта миокарда
Источник
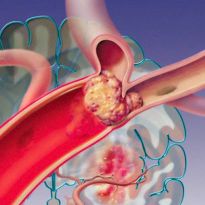
Состояние, когда из-за прекращения кровообращения в одном из участков сердца, часть тканей сердечной мышцы погибает, называется инфарктом. Гибель клеток начинается, если кровоток полностью перекрыт на протяжении 15 минут. Это состояние сопровождает сильная боль. Метод немедленной помощи при инфаркте после постановки диагноза – тромболизис.
Причины инфаркта
Наиболее острой динамика при инфаркте бывает у внешне здоровых пациентов, не имеющих в анамнезе проблем с сердцем. Регулярное сердечное голодание вследствие стенокардии, например, тренирует эту мышцу, стимулирует образование новых сосудов, способных стать дополнительным источником снабжения тканей кровью.
Одна из причин прекращения кровоснабжения сердца, приводящего к инфаркту, – тромбоз. Если в артерии имеется даже небольшая бляшка, ее разрыв приводит к образованию тромба – скопления тромбоцитов. Этот сгусток и перекрывает кровяное русло, приводя к катастрофе.
Являясь мышечным насосом, сокращающимся скоординированно и ритмично, сердце перекачивает кровь по всему организму. Если один из участков перестал выполнять свои функции, погиб при инфаркте, то сокращения не могут быть достаточно сильными или прекращаются совсем. Слишком медленное движение крови ведет к ее застою, просачиванию сквозь стенки сосудов в ткани органов, становится причиной отека легких.
Если поражение при инфаркте обширно, сердечная мышца может не выдержать нагрузки и разорваться, без немедленной операции пациент погибнет.
Симптомы инфаркта миокарда
закупорка артерий сердца
При инфаркте пациент испытывает давящую боль, жжение за грудиной. Отдаваться боль может в верхнюю челюсть, левую руку, под лопатку с левой стороны спины. Имеющийся у страдающих сердечными недугами нитроглицерин, не прекращает боли.
Иногда состояние не вызывает никаких симптомов, в других случаях, они косвенно указывают на причину проблемы – отекают голени, появляется одышка и страх смерти.
Диагностика инфаркта
Главным симптомом при инфаркте является сильная боль, не прекращающаяся после приема нитроглицерина. Состояние можно распознать по кардиограмме, но, в большинстве случаев, необходимы для сравнения более ранние записи. Анализ крови позволяет увидеть вещества, которых в нормальном состоянии в крови пациента ничтожно мало, а гибель участка сердца ведет к их массивному поступлению в кровяное русло. УЗИ сердца тоже позволяет распознать погибшие ткани, но не время их гибели.
Лечение при инфаркте
Целью терапии является восстановление кровообращения, прекращение кислородного голодания миокарда. Требуется и немедленное обезболивание, так как боль очень беспокоит пациентов при инфаркте, иногда вызывает спутанность сознания.
Для восстановления кровообращения применяют следующее:
- внутривенное введение сосудорасширяющего препарата (нитроглицерина);
- вводят антикоагулянт, способствующий рассасыванию тромба – тромболизис.
Подробнее о рассасывании тромбов
Устранение тромба полностью восстанавливает кровообращение сосуда. Если тромболизис проводится своевременно, пока тромб свежий, это позволяет предупредить гибель большой части клеток сердечной мышцы. Препараты, способные растворить тромб, вводятся в вену, скорость введения минимальна. Самым доступным и распространенным препаратом является стрептокиназа, но многократное ее введение нежелательно из-за возможных аллергических реакций. Есть и более дорогие препараты, с помощью которых проводится тромболизис: тенектеплаза, альтеплаза.
Эффективен тромболизис и при ишемическом инсульте, терапевтическое окно при этом диагнозе составляет 3-4,5 часа.
Механизм действия рассасывающих препаратов
Тромболизис проводится одобренными для этого препаратами, которые способствуют переходу белка плазминогена в плазмин. Целью процедуры является освобождение русла артерии, восстановление ее пропускающей способности.
Ранее в кардиологии считалось успехом достижение минимальной проходимости сосуда, сейчас – тромболизис должен приводить к нормальному кровотоку, к ограничению зоны инфаркта, сохранению функции левого желудочка и благоприятному прогнозу для пациента.
Раннее проведение терапии
Кардиологи, назначающие тромболизис, предупреждают о том, что очень важен первый час после перекрытия тромбом артерии при инфаркте. Если на протяжении этого времени начать вводить тромболитик, можно избежать немедленной летальности и случаев смерти на протяжении первого года после инфаркта миокарда. Тромболитическая терапия позволяет избежать разрыва перегородки между желудочками, желудочковых аритмий, кардиогенного шока.
Поздний тромболизис
Начатый на протяжении часа тромболизис, названный ранним, наиболее эффективен. Время, на протяжении которого можно спасти ткани миокарда – 1-3 часа. Тромболитическая терапия, начатая не протяжении 3-6 часов уже не так эффективна, но тоже снижает летальность. Даже по прошествии 6-12 часов тромболизис не считается бесполезным.
Особенно, если сохраняется болевой синдром. Особенное значение придается этой процедуре при переднем инфаркте, когда кардиограмма показывает обширное повреждение миокарда. Доказано, что тромболизис влияет на выживаемость при инфаркте миокарда независимо от возраста.
Исследования накопили достаточно данных для того, чтобы сделать следующий вывод: поздний тромболизис, восстанавливая перфузию, положительно сказывается на функции левого желудочка, что улучшает выживаемость. И причиной является не только ограничение зоны, которая охватывается при инфаркте, а заживление миокарда, его сократимость, обходной кровоток.
Зона сердца не подвергается критическому растягиванию, реже возникают аритмии. При так называемом состоянии уснувшего миокарда, когда его сократимость снижена, а проходимость почти отсутствует, возможно устранение стеноза.
История применения тромболитической терапии
Первый доклад, иллюстрирующий эффективность для выживаемости, которую показал тромболизис, был сделан в 1981 году. В группе пациентов, где в первый час от появления симптомов применялась растворяющая тромбы терапия, летальность уменьшилась на 51%. Если тромболизис начинали на протяжении 1-3 часов, смертность снижалась на 25%, 3-6 часов – на 18%.
Позднее результаты исследований продолжали накапливаться и обобщаться. Лечение более 100 тысяч больных показало снижение смертности на 10-50%. Тромболитическая терапия продемонстрировала восстановление проходимости артерии, ограничение отмершей зоны, сохранение насосной функции левого желудочка, уменьшение случаев осложнений в виде аневризм, повышение электрической стабильности миокарда.
Показания к проведению терапии
Показания, по которым назначается тромболизис:
- вероятный инфаркт с выраженным ангиозным синдромом на протяжении получаса;
- блокада электропроводящей системы сердца (в частности – левой ножки пучка Гиса);
- отсутствие противопоказаний.
Обычно временной интервал между появлением симптомов и проведением терапии – 12 часов.
Противопоказания к выполнению лизиса тромбов
Полные противопоказания:

- внутреннее кровотечение, произошедшее в последние две недели;
- высокое артериальное давление, превышающее 200/120 мм рт. столба;
- черепно-мозговая или другая травма, хирургическое вмешательство в последние две недели;
- пептическая язва желудка в активном состоянии;
- подозрение на перикардит (кровоизлияние в околосердечную область), угроза аневризмы аорты;
- аллергия к препарату, с помощью которого планируется проводить тромболизис.
Относительные:
- любая операция или черепно-мозговая травма, произошедшие более двух недель назад;
- геморрагический диатез (склонность к кровоточивости) как реакция на тромболизис;
- сахарный диабет;
- печеночная или почечная недостаточность;
- злокачественные опухоли;
- наличие активной инфекции;
- применение антикоагулянтов в последние шесть месяцев.
Как оценивается эффективность терапии
Коронография показывает, что тромболизис происходит не в виде смывания слоев и постепенного уменьшения тромба, а в виде появления в нем отверстий. Одновременно идет процесс восстановления тромба. Терапия тогда эффективна, когда тромболизис идет быстрее, чем восстановление. У части больных при инфаркте может наблюдаться повторное тромбирование.
что даёт проведение тромболизиса на догоспитальном этапе
Оценка эффективности возможна благодаря проведению анализа крови, кардиограммы. Положительной динамикой считается уменьшение боли. Через полтора часа после того, как начался тромболизис, проводится ангиография. В большинстве случаев она показывает увеличение проходимости пораженной коронарной артерии.
Тромболитическая терапия оценивается по шкале, разработанной для оценки эффективности, показывающей восстановление кровообращения:
- степень 0 – контрастное вещество не видно ниже места тромбоза, кровоток отсутствует;
- степень 1 – контрастное вещество проникает лишь частично, слабый кровоток есть, но он не заполняет русло артерии;
- степень 2 – контрастное вещество проходит по руслу, кровоток есть, но он замедлен;
- степень 3 – контрастное вещество полностью заполняет просвет освобожденной артерии, проходимость считается восстановленной.
Эффективный тромболизис зависит от нескольких факторов. Главные из них – раннее начало терапии и режим введения препарата.
Автор материала: Бурмистров Алексей – врач кардиолог, специалист в области сердечно-сосудистой системы.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник
