Инфаркт миокарда ферментная диагностика
Оглавление темы “Лабораторная диагностика инфаркта миокарда.”:
Лабораторные методы диагностики инфаркта миокарда. Ферменты инфаркта миокарда.Помимо клинических данных и ЭКГ, в диагностике инфаркта миокарда существенное значение имеет резорбционно-некротический синдром — неспецифическая реакция миокарда, возникающая вследствие асептического некроза, всасывания продуктов некроза и эндогенной интоксикации. Его критерии: лихорадка, гиперферментемия (ферменты выходят из погибших миоцитов при разрушении их мембран) и изменения общего анализа крови. Верификация инфаркта миокарда базируется на существенном росте уровня кардиоспецифических ферментов в плазме. Весьма важны сроки определения уровня ферментов у больного ИМ. Ферменты «быстрого реагирования», которые выходят в периферический кровоток из зоны некроза: • тропонин-Т (специфический миокардиальный белок, отсутствующий в скелетных мышцах) имеет первый пик роста через 2—3 ч с максимумом через 8—10 ч, и высокий уровень сохраняется на протяжении 4-7 дней. Однократное измерение этого теста через 72 ч может быть показателем распространенности ИМ. Тропониновый тест имеет прогностическое значение: если у больного с НСт нет повышения тропонина (в начале ангинозного приступа и через 12 ч), то у него отсутствует свежий инфаркт миокарда. Обычно для верификации диагноза ИМ достаточно двух исследований тропонина-Т (в отличие от необходимости многократных исследований МВ-КФК и КФК). При мелкоочаговом инфаркте миокарда тропонин начинает повышаться с такой же скоростью, как и МВ-КФК, но возвращается к норме более длительно (до 7—14 дней начального периода).
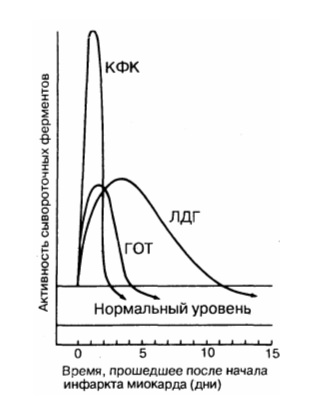
• изофермент МВ-КФК более специфичен (в высоких концентрациях отмечен только в сердце, но в небольших концентрациях содержится в скелетных мышцах). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый. Чтобы исключить ИМ, МВ-КФК регистрируют каждые 8 ч (нужны минимум 3 отрицательных результата). Оценка МВ-КФК весьма полезна, когда имеется сопутствующее поражение мышц или мозга (в них есть КФК, но нет МВ-КФК); • суммарная КФК (норма – 20-80 усл. ед., или до 1,2 ммоль/л, в СИ) повышается через 4—6 ч (пик через 1—2 суток), а нормализуется на 4-й день. КФК содержится не только в сердце, но и в скелете, мышцах, мозге, потому рост ее может быть обусловлен травмами или болезнями мышц (полимиозит, миопатия); катетеризацией сердца; ИЭ и миокардитом (при которых интервал ST может повышаться во многих отведениях); ЭИТ; длительной иммобилизацией; шоком или алкогольной интоксикацией. Необходимо определять КФК в динамике (3-4 раза). Уровень КФК ее возрастает в ходе первых, суток, сохраняется стабильным в течение 3—4 суток и снижается к 6-7-м суткам. Пиковый уровень КФК (и МВ-КФК) на 2-е сутки после ИМ в большей мере, чем другие сывороточные маркеры, указывает на размер некроза. Ранняя диагностика инфаркта миокарда (6—8 ч от начала) с помощью этих кардиоспецифических тестов важна для «сортировки» больных с наличием боли в грудной клетке, для определения соответствующего лечения вследствие объективных трудностей разграничения кардиальной ишемии от ИМ на основе клинических данных. В целом, исследование биохимических специфических маркеров некроза миокарда весьма важно (особенно, если данные ЭКГ позволяют сомневаться в диагнозе инфаркта миокарда). На основе их величин выделяют ОКС с некрозом (ИМ) и без некроза (НСт). Диагностика кардиоспецифических сывороточных ферментов (находившихся в миокардиоцитах и при их разрушении оказавшихся в кровяном русле) имеет большое значение для верификации ИМ без Q.
Видео урок изменений в анализе крови при инфаркте миокардаПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Трансаминазы при инфаркте миокарда. Лактатдегидрогеназы при инфаркте миокарда.” |
Источник

Для постановки диагноза инфаркта миокарда требуется сочетание типичной боли в сердце (затянувшийся приступ стенокардии), изменений на ЭКГ и анализа крови на ферменты. Кардиоспецифическими являются МВ-фракция креатинфосфокиназа, лактатдегидрогеназа, тропонин, соотношение аминотрасфераз. Этот метод является вспомогательным, он позволяет косвенным образом оценить размер разрушения миокарда и составить прогноз для выздоровления.
Изменение показателей крови при инфаркте
Из-за острого прекращения кровоснабжения сердечной мышцы в организме формируется ответная реакция. Она связана с такими процессами:
- разрушение мышечных клеток;
- проникновение продуктов распада в кровь;
- формирование воспаления вокруг очага инфаркта.
Поэтому, наряду со сбором жалоб, осмотром и аускультацией, ЭКГ, пациентам в обязательном порядке назначается клинический анализ крови и тест на выявление кардиоспецифических ферментов.
Основные лабораторные показатели зависят от обширности повреждения миокарда, наиболее характерными признаками являются:
- повышение содержания лейкоцитов (с первого дня до 7 — 10);
- резкое падение количества эозинофилов;
- незначительное смещение лейкоцитарной формулы влево;
- нарастание СОЭ (через 2 — 4 дня до 2 — 4 недели и дольше).
Эти данные не относятся к специфичным, так как они отражают степень воспалительной реакции на распад мышечной ткани. Поэтому их используют для косвенного определения степени тяжести инфаркта.
Рекомендуем прочитать о заднебазальном инфаркте. Вы узнаете о причинах возникновения, симптомах и диагностике, а также о лечении заднебазального инфаркта миокарда.
А здесь подробнее о лабораторной диагностике инфаркта миокарда.
Какие ферменты считаются кардиоспецифическими
К типичному симптому разрушения миокарда относится нарастание содержания ферментов, они названы кардиоспецифическими, так как содержатся преимущественно в клетках сердца. Для подтверждения диагноза используют ряд тестов, полученные результаты вместе с признаками ЭКГ и характерной болью в сердце составляют классическую триаду острого инфаркта миокарда
Креатинфосфокиназа
Этот фермент содержится в любой мышечной ткани, головном мозге и в клетках щитовидной железы. Поэтому для того, чтобы исключить ошибку при подозрении на некроз сердечной мышцы, исследуют его фракцию МВ. Она возрастает в первые часы после начала инфаркта и достигает пика через 10 часов, после 2-х суток возвращается к физиологическому уровню. Чем больше ее обнаруживают в крови, тем больше зона разрушения.
Лактатдегидрогеназа
Повышается медленнее, чем креатинфосфокиназа, и дольше теряет активность. Наивысшие значения появляются к концу второго дня после тяжелого приступа стенокардии, нормализация происходит к 9 — 10 дню, иногда остается повышенной до двух недель. Причинами нарастания содержания этого фермента также могут быть:
- болезни печени;
- шоковые состояния;
- застой крови при недостаточности кровообращения;
- разрушение эритроцитов;
- воспаления, в том числе и миокардит;
- тромбоэмболия легочных сосудов.
В связи с этим более точно отражает процесс некроза миокарда изофермент – лактатдегидрогеназа 1.
Аспартатаминотранфераза (АсАТ)
Повышается до максимума через сутки или 36 часов, а к концу первой недели возвращается к исходным значениям. Вместе с аланинаминотрасферазой (АлАТ) может увеличиваться при других заболеваниях, в том числе и при патологических изменениях в печени. Поэтому правильнее определять соотношение между этими соединениями – при инфаркте АсАТ/АлАТ превышает 1,33.
Тропонин
Относится к маркеру разрушения поперечнополосатых мышц. Его компонентами являются следующие виды белков: С (связывает кальций), Т (способствует соединению тропомиозина), I (тормозит С и Т). При этом тропонин Т и I находятся в типичных для сердечных клеток формах, что и позволяет их считать абсолютно кардиоспецифическими.
Тропонины появляются спустя 4 часа после образования зоны распада в миокарде и доходят до пика в первые сутки, их можно обнаружить на 7 — 14 день после приступа.
Тест на тропонин является достоверным критерием. На основании большого количества исследований доказано, что появление высокого уровня этого соединения является признаком острого инфаркта, а низкое содержание бывает при нестабильной стенокардии. Этот анализ используют для таких целей:
- установление диагноза в период до 2 недель;
- проведение дифференциальной диагностики со стенокардией;
- оценка размера некроза сердечной мышцы;
- определение прогноза и степени риска осложнений;
- исследование результативности терапии.
Миоглобин
Этот белок отвечает за транспорт кислорода в клетки сердца. Его можно обнаружить не только в миокарде, но и в других мышечных волокнах. Он повышается одним из первых при инфаркте – чаще всего это интервал между 4 и 6 часом после начала острой боли в сердце. Такое нарастание содержания в крови продолжается всего 3 — 4 часа, поэтому его легко пропустить, если не проводить мониторинговые исследования.
Поэтому данный показатель не всегда отражает истинное состояние сердца, а также не удается связать его концентрацию со степенью разрушения клеток.
Как правильно оценить полученные результаты
Для того, чтобы сориентироваться в наличии инфаркта миокарда, а также оценить его величину и давность развития, требуется определить различные показатели, проанализировать сочетание их изменений.
Могут быть следующие клинические ситуации:
- пациент госпитализирован в первые сутки от начала острой боли – нужен анализ МВ-креатинфосфокиназы, даже если на ЭКГ однозначно есть инфаркт, так как можно оценить размер некроза и составить прогноз. Нормальные значения не исключают инфаркт, нужно повторить исследование через сутки;
- больной поступил в период между 1 и 15 днем от начала приступа – проводится исследование лактатдегидрогеназы и соотношения АсАТ/АлАТ;
- если нет типичной боли в сердце и нормальная ЭКГ, то повышения ферментов для постановки диагноза недостаточно;
- рост содержания любого фермента не строго специфичен, но с большей долей вероятности на инфаркт указывает МВ-фракция креатинфосфокиназы и тропонин;
- нормальные показатели крови не исключают формирование острого инфаркта сердечной мышцы.
Рекомендуем прочитать о коронарной недостаточности. Вы узнаете о причинах появления и симптомах заболевания, а также о методах диагностики и лечения коронарной недостаточности.
А здесь подробнее об инфаркте правого желудочка.
Рост кардиоспецифических ферментов в крови связан с разрушением клеток сердца в период развития инфаркта миокарда. Каждый из показателей имеет свою динамику повышения и восстановления исходного уровня. Наиболее характерными именно для мышцы сердца являются МВ-фракция креатинфосфокиназы и компоненты тропонинового комплекса.
При нормальных показателях инфаркт не исключен, а на основании гиперферментемии диагноз не ставится, поэтому анализ крови оценивают только параллельно с клиническими симптомами и электрокардиографическими данными.
Полезное видео
Смотрите на видео о диагностике и лечении инфаркта миокарда:
Источник
Инфаркт миокарда — клиническая форма ишемической болезни сердца. Характеризуется развитием некротических процессов в сердечной мышце вследствие недостаточного кровообращения. Диагностика инфаркта миокарда основывается на выявлении ишемии. Включает в себя субъективные и объективные методы. К последним относят лабораторные и инструментальные исследования.
Опрос больного
Течение, форма и локализация инфаркта миокарда определяют симптомы, с которыми пациент обратиться за медицинской помощью. Сбор жалоб и анамнеза заболевания — первое, к чему прибегает специалист.
К основным признакам инфаркта относят:
- Жалобы пациента на боли за грудиной. Болевой синдром может проявляться по-разному. Некоторые пациенты испытывают сильные боли в грудной клетке с иррадиацией в левую лопатку и руку, а другие переносят безболевую форму заболевания. Это может быть обусловлено сахарным диабетом.
- Тошнота, рвота.
- Нарушения сознания (в некоторых случаях — его потеря).
- Одышка, появление непродуктивного кашля.
При атипичных формах инфаркта миокарда клиническая картина затрудняет его диагностику. Необходима дифференциация с другими заболеваниями.
После оказания первой помощи и стабилизации состояния пациента важно установить факторы риска заболевания и расспросить о возможных сердечно-сосудистых заболеваниях у родственников.
К факторам риска, которые могут способствовать развитию инфаркта миокарда, относят:
- психоэмоциональный стресс на протяжении длительного времени;
- вредные привычки (курение, злоупотребление алкоголем);
- артериальная гипертензия;
- сахарный диабет;
- избыточная масса тела;
- гиподинамический образ жизни;
- определенные пищевые привычки (жирная, жареная, высококалорийная пища);
- атеросклеротическое поражение сосудистых стенок различной локализации.
Осмотр
При внешнем осмотре пациента, у которого подозревают ишемическое поражение сердечной мышцы, может наблюдаться:
- повышенная потливость;
- кожные покровы и видимые слизистые оболочки бледные;
- яремные вены расширены;
- при пальпации грудной клетки отмечается ее повышенная чувствительность;
- возможно появление цианоза;
- беспокойное поведение.
При измерении артериального давления может быть выявлена гипертензия. При этом прощупываемый на лучевой артерии пульс нитевидный, а при аускультации возникают дистантные шумы.
У большинства пациентов с инфарктом миокарда возникает четвертый тон сердца. Он появляется в позднюю фазу диастолы желудочков.
Изменение формулы крови и температура тела
Инфаркту миокарда свойственны изменения и со стороны крови. В клиническом анализе наблюдается увеличение количества лейкоцитов, то есть лейкоцитоз. Также может наблюдаться сдвиг формулы влево и анэозинофилия.
Выраженный лейкоцитоз — неблагоприятный клинический признак.
Изменение кожной температуры в сторону ее снижения может наблюдаться при развитии острой сердечной недостаточности. Более всего это явление характерно для верхних и нижних конечностей — кисти и стопы.
Однако при крупноочаговом расположении инфаркта наблюдается повышение температуры тела. Оно наблюдается к концу первого дня заболевания, держится в субфебрильных цифрах и сохраняется таким образом на протяжении 3-5 дней.
Коронарография
Коронарографию принято проводить совместно с чрескожным коронарным вмешательством (ЧКВ). Желательно, чтобы эти исследования проводились в кратчайшие сроки от начала развития острого инфаркта миокарда. Они позволяют врачу не только удостовериться в выставленном диагнозе, но и используются в качестве наиболее эффективного метода лечения. Коронарография обладает низкими показателями заболеваемости и смертности. Отличается долгосрочными результатами.
Чрескожное коронарное вмешательство — метод, который подразумевает под собой ангиопластику с установлением стентов.
Показания к проведению коронарографии (после начатого медикаментозного лечения):
- сохранение ишемии миокарда, которая подтверждается данными электрокардиографии и клинической картиной;
- гемодинамика нестабильного течения;
- нарушения ритма со стороны желудочков.
Электрокардиография
На электрокардиографии могут быть выявлены:
- аритмии;
- экстрасистолии;
- фибрилляция предсердий.
ЭКГ — наиболее информативный метод, который должен быть сделан в первые 10 минут от момента поступления пациента в клинику.
ЭКГ признаки, свидетельствующие о развитии ишемического процесса в сердечной мышце:
- элевация (подъем от изолинии) сегмента ST более чем на 1 мм в двух и более отведениях;
- наличие патологических зубцов Q (не обязательный критерий — в клинике выделяют инфаркт миокарда без патологического зубца Q).
Электрокардиография должна проводиться пациенту в динамике: через каждые 8 часов в первые сутки заболевания (в 15 отведениях), а далее — ежесуточно. Это позволяет в дальнейшем подтвердить выставленный пациенту диагноз.
Лабораторные анализы
Лабораторные данные, как и инструментальные, являются ключевыми в установлении диагноза.
Общеклинические анализы крови и мочи
Для инфаркта миокарда не специфичны изменения в общем анализе мочи. Они могут появиться при наличии тяжелых осложнений, развившихся на фоне того или иного сердечноо-сосудистого заболевания, которое сопровождается повреждением почек.
В общем анализе крови при инфаркте миокарда выявляют:
- анемию (снижение эритроцитов, гемоглобина);
- повышение СОЭ, что свидетельствует о воспалительном процессе в организме;
- лейкоцитоз.
Кардиоспецифические маркеры
К кардиоспецифическим маркерам относят:
- миоглобин (нормализуется через 24 часа от момента начала заболевания);
- креатинфосфокиназа фракции МВ;
- лактатдегидрогеназа;
- аспартатаминотрансфераза.
Они используются для разграничения нестабильной стенокардии и мелкоочагового инфаркта миокарда.
Тропониновый тест
Тропонины Т и I относятся к ферментам “быстрого реагирования”, которые оказываются в кровотоке уже в первые часы некроза миокарда. Отрицательный тропониновый тест в начале появления загрудинных болей и через 12 часов позволяет исключить инфаркт и диагностировать у больного нестабильную стенокардию.
Незначительное повышение тропонинов через 6-12 часов после появления блей расценивается как клинический признак инфаркта миокарда даже при отсутствии данных ЭКГ и характерных симптомов.
Биохимические анализы на маркеры некроза сердечной мышцы
К маркерам повреждения сердечной мышцы относят:
- кардиоферменты (КФК-МВ);
- клеточное содержимое (тропонин Т и I, миоглобин).
Они обнаруживаются в системном кровотоке в различное время от момента начала некротических процессов. Чувствительность и специфичность маркеров к ним различается. В настоящее время предпочтительно полагаться на значения тропонинов, поскольку им свойственна более высокая чувствительность при ишемии кардиомиоцитов.
Повышенная концентрация тропонинов должна соотноситься с клинической картиной, которая складывается из:
- жалоб пациента;
- наличии факторов риска;
- данных объективного осмотра;
- данных ЭКГ.
Тропонин T, I и миоглобин оказываются в системном кровотоке при развитии некроза в кардиомиоцитах.
Ферментная диагностика ИМ
Энзимодиагностика инфаркта миокарда основывается на следующих ферментах и изоферментах.
1. Основные маркеры:
- ЛДГ (лактатдегидрогеназа);
- АСТ;
- КК (креатинкиназа);
- Фракция МВ изофермента КК;
- Миоглобин;
- Тропонины T и I.
2. Дополнительные ферменты:
- Изоформы МВ-КК;
- Легкие и тяжелые цепи миозина;
- Гликогенфосфорилаза;
- Карбоангидраза III.
Рентгенография органов грудной клетки
Проведение рентгенографии органов грудной клетки рекомендовано всем пациентам, поступившим в стационар с подозрением на инфаркт миокарда. При этом исследовании обращается внимание на органы грудной клетки, их расположение и размеры. Диагностическая ценность рентгенографии состоит в ее способности выявлять застойные явления в малом кругу кровообращения. Физикальные методы в данном случае бессильны.
УЗИ сердца (эхокардиография)
Эхокардиография — инструментальный метод, позволяющий исследовать морфологические и функциональные изменения со стороны сердца и его клапанов, а также объем его полостей и движение по ним крови. Значение УЗИ сердца состоит не только в его возможности диагностировать инфаркт миокарда, но и выявить возможные осложнения. К ним принято относить следующие:
- разрыв сердца;
- тромботические процессы;
- перикардит;
- расслоение аорты;
- тромбоэмболия легочной артерии (ТЭЛА).
Радиоизотопные методы
К радиоизотопным методам относят метод сцинтиграфии, который основан на способности пирофосфата (технеция) аккумулировать в ишемизированной ткани. Повышенная концентрация этого вещества наблюдается через 12 часов от момента начала заболевания и сохраняется на протяжении двух недель.
Сцинтиграфия используется в качестве дополнительного метода верификации наркотических изменений в миокарде, когда имеются затруднения в интерпретации полученных пленок электрокардиографии.
МРТ и мультиспиральная компьютерная томография
Магнитно-резонансная томография нашла применение в качестве альтернативного лучевым методам исследования. При нем используется контрастное вещество (гадолиний). Во время теста выявляются зоны ишемизированного миокарда, а в дальнейшем отслеживаются его рубцовые изменения.
Метод отличается безопасностью и высокой информативностью.
Дифференциальная диагностика
Дифференциация инфаркта миокарда проводится со следующими заболеваниями:
- расслоение аорты;
- тромбоэмболия;
- острый перикардит;
- пневмоторакс;
- межреберная невралгия;
- заболевания со стороны желудочно-кишечного тракта (пищевод, желудок, двенадцатиперстная кишка).
| Инфаркт миокарда | Стенокардия | ТЭЛА | Перикардит | |
| Характер боли | Давящая, жгучая. Может иметь иррадиацию в область шеи, нижнюю челюсть, живот | Давящая, жгучая. Может быть иррадиация в нижнюю челюсть, правую и левую руку, спину | Тупо характер боли | Колющая, давящая боль |
| Локализация болей | За грудиной | За грудиной | По боковым поверхностям грудной клетки, а в некоторых случаях — за грудиной | За грудиной |
| Особенности анамнеза заболевания | Наследственный фактор + факторы риска, ассоциированные с сердечно-сосудистыми заболеваниями | Наследственный фактор + факторы риска, ассоциированные с сердечно-сосудистыми заболеваниями | Нарушение целостности ксотных структур (переломы), тромбофлебиты, злокачественные процессы | Бактериальные инфекции, ОРВИ и грипп |
| Дополнительные симптомы | Одышка, бледность кожных покровов, тахикардия, холодной и липкий пот, головокржение и поетря сознания, тошнота и рвота | Одышка | Одышка, кровохарканье, рвота, обморочное состояние | Общая слабость, усиление болевого синдрома наблюдается при кашле. Отмечается также лихорадка |
| ЭКГ | Появление патологического зубца Q, подъем сегмента ST, инверсия зубца T | Депрессия сегмента ST. В некоторых случаях ЭКГ может быть в рамках нормы | Нормальный вариант ЭКГ, но в некоторых случаях отмечаются признаки перегрузки правых отделов сердца | Элевация (подъем) сегмента ST |
| Другие исследования | Биохимические маркеры инфаркта миокарда, сцинтиграфия, коронароангиография, УЗИ сердца | Проведение нагрузочной формы ЭКГ, коронарная ангиография | Вентиляционно-перфзионная сцинтиграфия легких, ангиопульмонография | УЗИ сердца |
В большинстве случаев диагноз оказывается очевидным. Его подтверждают жалобы пациента, данные объективного обследования, лабораторные и инструментальные тесты. Своевременное проведение необходимых исследований необходимо для оказания полного объема лечения и избежания развития необратимых последствий в сердечной мышце.
Источник