Инфаркт миокарда биомаркеры некроза

Острый инфаркт миокарда способствует развитию некроза участка сердечной мышцы. Это происходит в результате острой коронарной недостаточности вызванной внезапным прекращением кровотока по коронарной артерии или недостаточным количеством кислорода и питательных веществ, потребляемых миокардом.
Инфаркт миокарда может спровоцировать закупорка одного из сосудов тромбом, который образуется в районе атеросклеротической бляшки. Необходимо понимать, что при сердечных недомоганиях нужна всегда экстренная помощь, при первых симптомах необходимо обращаться за помощью к доктору, потому, что такая коварная болезнь прогрессирует быстро.
Кода тромб перекрывает сосуд питающий сердце, запаса кислорода хватает на 10 секунд. Затем ещё 30 минут сердечная мышца остается жизнеспособной и за этот короткий период ещё можно спасти серце при помощи интенсивной терапии. Но если не оказать помощь, то начинаются необратимые изменения в клетках и через 3-6 часов от начала нарушения проходимости кровеносных сосудов мышца сердца на этом участке погибает.
Некроз может поражать всю толщу миокарда (трансмуральный) или захватывает небольшой участок, в зависимости от размера омертвевшие участки называют – крупно и мелкоочаговый инфаркт. Клиническая картина инфаркта миокарда сложна и многообразна, это затрудняет установление правильного диагноза в максимально короткий срок.
Выявление диагноза основано на трех характерных показателях:
· типичный болевой синдром
· изменения на электрокардиограмме
· изменения параметров биохимического анализа крови
Боль, самый первый симптом этого заболевания, она может быть разной по интенсивности и продолжительности. Человек может ощущать длительную сжимающую, давящую боль за грудиной в области сердца, с иррадиацией в руку, шею, спину область лопаток, но симптомы могут проявляться дискомфортом и перебоями сердца.
Бывает и так, что боль совсем отсутствует и только бледность кожи, холодный пот и обморочное состояние являются сигналом болезни. Трудны в диагностике случаи, корда заболевание проявляется затруднением дыхания с одышкой и болью в животе. Ежедневно врачи-кардиологи приемных отделений больниц проводят диагностику обратившихся пациентов с жалобами на ощущения боли в грудном отделе.
Если при обследовании возникают проблемы с диагнозом тогда необходимо произвести определение в крови маркеров некроза миокарда. Выявление уровня маркеров некроза миокарда помогает определить степень тяжести состояния и выбрать максимально благоприятное лечение.
Виды маркеров некроза миокарда
Существуют критерии требований к биохимическому маркеру:
· высокая специфичность;
· высокая чуствительность к некрозу миокарда;
· достижение значимого уровня за короткое время от начала симптомов и сохранение его в течение нескольких дней;
К сожалению пока такого одного идеального маркера обладающего всеми этими критериями не существует.
Для диагностики инфаркта миокарда используют:
1. Ранний маркер:
· миоглобин – сложный белок мышц, связывающий переносимый гемоглобином кислород с образованием оксимиоглобина, обеспечивает работающую мышцу запасом кислорода. Это так называемый дыхательный пигмент мышечной ткани человека, его содержание в сыворотке крови повышается в пределах 2 ч после возникновения симптомов инфаркта. Как самостоятельный маркер не используется по причине низкой спецефичности.
· сердечная форма креатинфосфокиназы( КФК) – также присутствует в мышечной ткани человека, для диагностики ИМ определяют массу данного фермента а не его активность, поскольку он имеет низкую специфичность в отношении некроза миокарда. Появляется в сыворотке крови через 3-4 час после начала патологических процессов.
· сердечная форма белка, связывающего жирные кислоты – обладает чувствительностью при выявлении некроза миокарда;
2. Поздний маркер обладает высокой специфичностью и показывает диагностический результат через 6-9 часов :
· лактатдегидрогеназа (ЛДГ) – цитозольный белок с пятью изоэнзимами. Из-за позднего повышения концентрации в сыворотке крови маркер ЛДГ не применяется при ранней диагностике инфаркта миокарда.
· аспартатаминотрансфераза (АсАТ) – в большом количестве содержится в печени, имеет низкую специфичность в отношении некроза миокарда. Для диагностики применяется в сочетании с чуствительными и специфичными маркерами.
· сердечные тропонины I и Т- высокая специфичность и чувствительность позволяет называть данный маркер «золотым стандартом» при биохимических исследованиях. В настоящее время это наиболее убедительный маркер.
Длительность выявления маркера помогает уточнять диагноз инфаркта миокарда в поздние сроки. Для точного определения сроков болезни исследуют «короткоживущие» маркеры некроза. Биомаркеры некроза миокарда измеряются у всех больных с симптомами острого коронарного синдрома.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
Измерение уровней кардиомаркеров ускоряет и уточняет такого мероприятия, как диагностика инфаркта миокарда, а также возможность предсказать его дальнейшее развитие. Основные биохимические маркеры, которые использует диагностика инфаркта миокарда — миоглобин, тропонин I, тропонин Т, креатин-фосфокиназа и лактатдегидрогеназа.
Миоглобин
Миоглобин — кислородсвязывающий белок поперечно-полосатых скелетных мышц и миокарда. Его молекула содержит железо, структурно похожа на молекулу гемоглобина и отвечает за транспорт 02 в скелетных мышцах. Миоглобин является одним из самых первых маркеров повреждения миокарда, так как повышение его уровня в крови определяется уже через 2-4 часа после возникновения острого инфаркта миокарда. Пик концентрации достигается в срок до 12 часов, а затем в течение 1-2 суток снижается до нормы. В связи с тем, что выход свободного миоглобина в кровь может быть обусловлен рядом другим патологических состояний, для точной постановки диагноза инфаркта миокарда лишь одного этого маркера недостаточно.
Тропонины
Наиболее специфичные и надежные маркеры некроза миокарда — кардиальные тропонины Т и I (позволяют выявить даже самые незначительные повреждения миокарда).
Тропонины представляют собой белки, участвующие в процессе регуляции мышечного сокращения. Тропонин-I и тропонин-Т миокарда и скелетных мышц имеют структурные различия, что позволяет изолированно выделять их кардиоспецифичные формы методами иммуноанализа. Приблизительно 5% тропонина-I находится в свободном виде в цитоплазме кардиомиоцитов. Именно за счет этой фракции тропонин-I обнаруживается в плазме крови уже через 3-6 часов после повреждения сердечной мышцы. Большая же часть тропонина-I в клетке находится в связанном состоянии и при повреждении миокарда освобождается медленно. В результате увеличенная концентрация тропонина в крови сохраняется в течение 1 −2 недель. Обычно пик концентрации тропонина-I наблюдается на 14-20 часах после появления болей в груди. Приблизительно у 95% пациентов через 7 часов после развития острого инфаркта миокарда определяется увеличение концентрации тропонина-I.
Небольшой подъем уровня сердечного тропонина-I должен интерпретироваться со значительной осторожностью, так как это может быть обусловлено разными патологическими состояниями, вызывающими повреждение клеток миокарда. То есть увеличенный уровень тропонина изолированно не может служить основанием для постановки диагноза инфаркта миокарда.
Если у больного с подозрением на острый коронарный синдром без подъема сегмента ST повышен уровень тропонина Т и/или тропонина I, то такое состояние следует расценивать как инфаркт миокарда и проводить соответствующую терапию.
Определение тропонинов позволяет обнаружить повреждение миокарда примерно у трети больных, не имеющих повышения МВ-КФК. Для выявления или исключения повреждения миокарда необходимы повторные взятия крови и измерения в течение 6- 12 часов после поступления и после любого эпизода сильной боли в грудной клетке.
Креатинфосфокиназа (креатинкиназа)
Креатинфосфокиназа (креатинкиназа) — фермент, содержащийся в миокарде и скелетных мышцах (в небольшом количестве содержится в гладких мышцах матки, желудочно-кишечного тракта и головном мозге). В мозге и в почках содержится преимущественно изоэнзим ВВ (brain), в скелетных мышцах — ММ (muscle) и в сердце MB энзим. Наибольшей специфичностью обладает именно креатинкиназа MB. Имеется высокая корреляция между уровнем ее активности и массой некроза. При повреждении миокарда и скелетных мышц наблюдается выход фермента из клеток, приводящий к повышению активности креатинкиназы в крови. Через 2-4 часа после ангинозного приступа уровень креатинкиназы MB в крови значительно повышается, в связи с чем определение креатинфосфокиназы и креатинкиназы MB в крови широко применяется в ранней диагностике инфаркта миокарда.
Нормальный уровень креатинкиназы в крови у мужчин < 190 Ед/л и < 167 Ед/л у женщин. Нормальным содержанием креатинкиназы-МВ в крови считается 0-24 Ед/л. Креатинфосфокиназа (КФК) и ее изофермент MB КФК недостаточно специфичны, так как возможны ложноположительные результаты при травме скелетных мышц. Кроме того, имеет место значительное перекрывание между нормальными и патологическими сывороточными концентрациями указанных ферментов.
Лактатдегидрогеназа (ЛДГ)
Лактатдегидрогеназа (ЛДГ) — фермент, участвующий в процессе окисления глюкозы и образовании молочной кислоты. Она содержится практически во всех органах и тканях человека. Больше всего ее содержится в мышцах. Лактат в норме образуется в клетках в процессе дыхания и, при полноценном снабжении кислородом, в крови не накапливается. Происходит его разрушение до нейтральных продуктов, после чего он выводится из организма. При гипоксических состояниях лактат накапливается, вызывая чувство мышечной усталости и нарушая тканевое дыхание.
Более специфично исследование изоэнзимов этого фермента ЛДГ1-5. Наибольшей специфичностью обладает ЛДГ1. При инфаркте миокарда специфично превышение соотношения ЛДГ1 и ЛДГ2 более 1 (в норме ЛДП/ЛДГ2 < 1). Норма лактатдегидрогеназы для взрослых составляет 250 Ед/л.
При некрозе миокарда повышение концентрации этих маркеров в сыворотке крови происходит не одновременно. Наиболее ранний маркер — миоглобин. Увеличение концентрации MB КФК и тропонина происходит несколько позже. Следует учитывать, что при пограничных уровнях кардиомаркеров существует следующая тенденция:
- чем ниже их уровень, тем больше ложноположительных диагнозов;
- чем выше, тем больше ложноотрицательных диагнозов.
Определение тропонина и кардиомаркеров
Экспресс диагностика инфаркта миокарда легко осуществима в любое время с помощью различных качественных тест-систем для определения «Тропонина Т». Результат определяется через 15 минут после нанесения крови на тест-полоску. Если тест положительный и появилась вторая полоса, то уровень тропонина превышает 0,2 нг/мл. Следовательно, инфаркт есть. Чувствительность и специфичность этого теста более 90%.
Изменения других лабораторных показателей
Повышение уровня АсАТ отмечается у 97-98% больных с крупноочаговым инфарктом миокарда. Повышение определяется через 6-12 часов, достигая максимума через 2 суток. Показатель обычно нормализуется на 4-7 день от начала заболевания.
При развитии инфаркта миокарда отмечается увеличение числа лейкоцитов в крови, повышение скорости оседания эритроцитов (СОЭ), возрастание уровня гамма-глобулинов, снижение уровня альбумина, положительная проба на С-реактивный белок.
Лейкоцитоз наблюдается приблизительно у 90% больных. Выраженность его в определенной степени зависит от обширности инфаркта (в среднем 12- 15×109/л). Лейкоцитоз появляется через несколько часов от начала болевого приступа, достигая максимума на 2-4 день и, в неосложненных случаях, постепенно снижаясь до нормы в течение недели. Лейкоцитоз преимущественно обусловлен увеличением числа нейтрофилов.
При инфаркте миокарда СОЭ начинает увеличиваться на 2-3-й день, достигая максимума на 2-й неделе. Возвращение к исходному уровню происходит в течение 3-4 недель. В целом эти изменения свидетельствуют о существовании воспаления или некроза в организме и лишены какой-либо органоспецифичности.
Эхокардиография при инфаркте миокарда
Эхокардиография — неинвазивный метод, с помощью которого можно поручить достоверную информацию о состоянии регионарной и общей сократительной функции миокарда, изучить движение крови в полостях сердца, а также изучить структуру и функции его клапанного аппарата. С помощью эхокардиографии возможно получение сведений о таких показателях, как сердечный выброс, конечно-систолический и конечно-диастолический объемы левого желудочка, фракция выброса и др.
Эхокардиография, применительно к диагностике острых коронарных синдромов, позволяет:
- исключить или подтвердить диагноз острого инфаркта миокарда;
- идентифицировать не ишемические состояния, вызывающие боль в грудной клетке;
- оценить кратковременный и долгосрочный прогноз;
- идентифицировать осложнения острого инфаркта.
Инфаркт миокарда вызывает нарушения локальной сократимости левого желудочка разной степени выраженности. Структура ткани в области с нарушенной сократимостью может указать на давность инфаркта. Нередко на границе с нормальными сегментами видна резкая демаркационная линия. Граница между акинетичным и нормальным миокардом иногда хорошо визуализируется.
Для появления сегментарного нарушения сократимости миокарда, определимого при помощи эхокардиографии, необходимо повреждение более 20% толщины стенки желудочка. Могут быть определены локализация и распространенность инфаркта миокарда.
Эхокардиография особенно полезна в ранние сроки. Легко идентифицируются дисфункция митрального клапана, протяженность инфаркта, пристеночный тромб и механические осложнения инфаркта миокарда. Во время эпизода ишемии миокарда могут быть обнаружены локальная гипокинезия или акинезия стенки левого желудочка. После исчезновения ишемии может отмечаться восстановление нормальной сократимости.
Количество вовлеченных сегментов, полученное при оценке сократительной способности стенки сердца, как мера остаточной функции левого желудочка имеет раннее и позднее прогностическое значение при предсказании возможности осложнений и выживаемости. Истончение стенки левого желудочка указывает на ранее перенесенный инфаркт миокарда. При хорошей визуализации, когда виден весь эндокард, нормальная сократимость левого желудочка почти исключает инфаркт миокарда.
Источник
Инфаркт миокарда – опасное сердечное заболевание, возникающее вследствие тромба, образующегося из погибших клеток, перекрывающего кровоток в коронарных артериях. Некроз клеток может появиться, как в их группах, так и на целых участках ткани сердечной мышцы. В ряде случаев нарушения кровообращения могут быть вызваны спазмом в коронарной артерии. Для выявления недуга применяются различные методы, в том числе маркеры инфаркта миокарда. Но очень важно знать причины, способствующие появлению болезни.

Кровь на кардиоспецифические маркеры является обязательным анализом в диагностике инфаркта
Основными из них являются следующие факторы:
- генетика и наследственная предрасположенность;
- атеросклероз и ишемическая болезнь сердца;
- злоупотребление табакокурением и алкоголем;
- ожирение и наличие избыточного веса;
- сахарный диабет;
- сидячий образ жизни и отсутствие физических нагрузок;
- регулярные волнения и стрессы;
- постоянно повышенное артериальное давление.
Симптомы болезни
Первым, и самым значимым симптомом болезни является жгучая или давящая боль в области сердца, которая не прекращается более двадцати – тридцати минут. Боль может отдавать в другие части тела, например, в голову, шею или левую руку. На болевые ощущения при патологии не действуют специальные сердечные обезболивающие препараты. У некоторых пациентов появляется одышка, а в ряде случаев возникает отек легких, тошнота и позывы к рвоте. Изменения пульса, сильная тахикардия, внезапная слабость в ногах и руках также могут быть признаками болезни.
Важно! Так как инфаркт чреват самыми негативными последствиями, то его своевременная диагностика, одной из методик которой являются маркеры повреждения миокарда, а также правильное лечение могут спасти больному здоровье и жизнь. Поэтому при возникновении первых же симптомов недуга необходимо незамедлительно обратиться к врачу.
Диагностика заболевания
Для того чтобы у больного появился шанс на скорейшее выздоровление, очень важно провести правильное диагностирование болезни. Одним из ее методов является электрокардиограмма, которая показывает изменения в мышце сердца. Но этот метод не всегда является однозначно действенным. Вследствие гибели части клеток миокарда возникает повышенное содержание белков – лактатдегидрогеназы, тропонинов, миоглобина и других. Диагноз «инфаркт» устанавливается, если уровень биомаркеров повреждения миокарда в крови больного существенно повышается.
Основным биомеркером является тропонин, обладающий очень повышенной чувствительностью, позволяющей определить даже самые микроскопические некрозные зоны. После того, как повреждаются кардиомиоциты, высвобождение в кровеносную систему сердечных тропонинов происходит в течение — от двух до шести часов, поэтому данный маркер инфаркта миокарда по времени может проявиться достаточно быстро. Существенное значение имеет выявление уровня креатинкиназы в сердце. Если он составляет больше, чем 10 мкг/л, то это является важным критерием постановки диагноза.
К биохимическим маркерам инфаркта миокарда относится и миоглобин, который увеличивается всего через один — два часа после возникновения инфаркта, и считается одним из наиболее ранних маркеров. К тому же, при помощи наблюдения за уровнем миоглобина осуществляется контроль повторения патологии и реперфузии. Также одним из биохимических маркеров некроза миокарда, используемых для ранней диагностики болезни, является БСЖК – белок, способный связывать жирные кислоты. Его максимальный выброс в кровеносную систему происходит в среднем через полтора – три часа после того, как миокард был поврежден. При этом показатели данного белка могут повыситься до 200- 500 нг/мл, а бывает и выше.
| Маркер | Появление от начала заболевания,ч | Период, в течение которого концентрация маркера повышена | Чувствительность/специфичность через 6 ч после ИМ,% | Режим определения |
| Миоглабин | 1-4 | 24 ч | 78-91/59-100 | Каждые 30-60 минут |
| МВ-КФК | 4-6 | 72-96 ч | 48-75/90-99 | Каждые 8 ч в первые сутки, затем 1 раз в день до нормализации |
| Кардиотропин-Т | 4-12 | 7-14 сут | 67-89/84-95 | При поступлении, затем через 6-12 часов после начала болевого приступа |
| Кардиотропин-I | 4-12 | 7-10 сут | 63-82/98-99 |

Сравнительная характеристика биохимических маркеров ИМ
После того, как пациент поступил в стационар, образцы его крови на выявление маркеров некроза миокарда следует брать и отправлять на анализ через семь – девять часов. Одновременно с анализами следует применять иные методы диагностики. К тому же, врачи постоянно следят за общим состояние пациента. Если первые образцы маркеров инфаркта миокарда в норме, а состояние больного показывает при этом полную клиническую картину заболевания, то повторный анализ следует сделать через двенадцать – двадцать четыре часа после первого. После проведения всех диагностических мероприятий устанавливается окончательный диагноз и назначается соответствующее лечение.
Лечение и профилактика болезни
Чаще всего при диагнозе «инфаркт», пациента определяют в палату интенсивной терапии и назначают тромболитики, восстанавливающие кровоток в коронарной артерии и растворяющие тромб. После нескольких дней реанимации больному предписываются медикаментозные препараты, которые замедляют свертываемость крови и предотвращают появление новых тромбов. В ряде случаев применяются бета-блокады, способствующие понижению потребности клеток в кислороде и предотвращающие их некроз. Пациент обязан строго соблюдать постельный режим, избегать волнений и любых физических нагрузок.
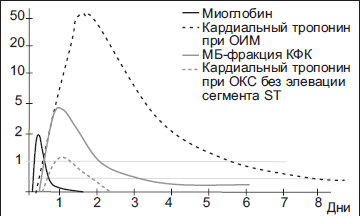
Временные характеристики появления биохимических маркеров
Кроме этого, очень важным является соблюдение специальной диеты, предполагающей употребление в пищу только полезных для сердечной мышцы продуктов. Больному категорически запрещается пить крепкий кофе и чай, алкогольные и газированные напитки, есть жирные, острые, слишком соленые или сладкие продукты. По мере восстановления пациента, ему предписывается курс лечебной физкультуры. При этом нагрузки начинаются с самых минимальных и возрастают по мере выздоровления. Жизнь пациента в течение нескольких месяцев после инфаркта должна проходить под постоянным наблюдением врачей во избежание повторной патологии и возможным осложнений.
Как известно, любую болезнь проще предотвратить, чем потом лечить. Ведь любой недуг чреват самыми негативными последствиями для человека и его организма. Особенно это актуально при таких серьезных недугах, как заболевания сердца. Для этого нужно соблюдать несколько простых правил:
- вести здоровый образ жизни, отказавшись от курения и злоупотребления алкоголем;
- соблюдать режим дня, правильно распределяя время работы и отдыха, и оставляя не менее семи часов на полноценный сон;
- больше гулять на свежем воздухе и заниматься спортом;
- избегать нервных перенапряжений, волнений и стрессов;
- питаться здоровой пищей, включающей в себя много овощей и фруктов, кисломолочных продуктов, отварного мяса и каш, сократив до минимума употребление жирных, острых, чрезмерно соленых или сладких блюд.
Источник
