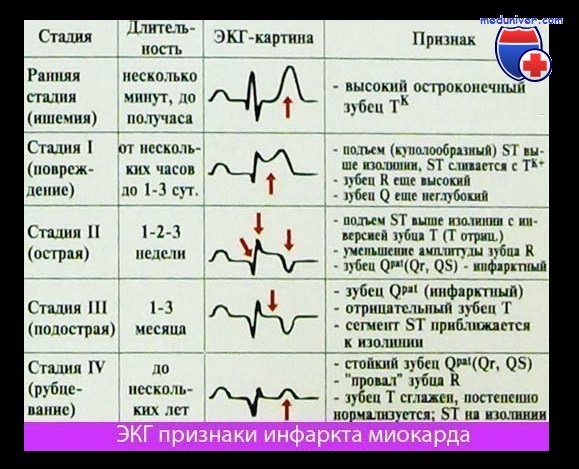
Инфаркт миокарда астматический вариант

Клинические варианты инфаркта миокарда. Клиника инфаркта миокарда.Ангинозный (болевой) вариант инфаркта миокарда является наиболее распространенным (типичным) вариантом острого инфаркта миокарда. Его частота колеблется от 76% при повторном и до 95% при первичном ИМ. Клиническая картина инфаркта миокарда при этом варианте складывается из тяжелого приступа грудной жабы, отличающегося большой интенсивностью и длительностью (более 20 мин.) болей, с трудом поддающийся лечебным мероприятиям. Боли обычно локализуются за грудиной, чаще сверху, иногда внизу в подложечной области, иногда несколько слева от грудины на уровне II—III ребра («на северо-востоке» по Венкебаху) и редко справа от грудины. Бытует выражение: об инфаркте миокарда нужно думать при локализации болей «от кончика носа до пупка». Боль иррадиирует по всем направлениям, преимущественно влево, иногда вправо и влево и очень редко только вправо. Чаще боли отдают в руки и плечо, иногда в шею, лопатки, спину, в отдельных случаях – в область живота и нижних конечностей. Нитроглицерин редко приносит облегчение. Характер болей самый разнообразный – боли бывают жгучими, сверлящими, давящими, тянущими и т.д. У многих больных грудной жабой за несколько дней до возникновения ИМ усиливаются явления коронарной недостаточности, болевые приступы начинают возникать чаще при менее значительной нагрузке, продолжаются дольше, труднее купируются. Больных нередко беспокоит чувство тревоги, страх приближающейся смерти; они стонут, меняют положение в поисках облегчения болей. До 5% больных ИМ могут находиться (при выраженном болевом синдроме) в состоянии соматического психоза. Из других симптомов можно выделить одышку, тошноту и слабость (обычно сопровождается потливостью), но эти симптомы встречаются менее постоянно, чем боль. Нужно помнить, что эквивалентом стенокардических болей являются состояние дискомфорта в грудной клетке, стеснения в груди, прежде всего у лиц с пониженной чувствительностью к висцеральной боли (женский пол, при выраженном склерозе сосудов головного мозга, больные сахарным диабетом, лица пожилого возраста, лица злоупотребляющие алкоголем).
Астматический вариант инфаркта миокардаВ 5-10% случаев первым клиническим проявлением инфаркта миокарда и его ведущим симптомом является одышка. Одышка связана с острой недостаточностью левого желудочка и развитием отека легких. Этот вариант чаще наблюдается при обширных инфарктах миокарда, нередко повторных, особенно если повторный инфаркт миокарда развивается вскоре после перенесенного. В половине случаев удушье может сочетаться с загрудинными болями. Этому варианту ИМ более подвержены женщины в возрасте от 50 до 61 года и мужчины пожилого и старческого возраста. Приступу удушья вначале может предшествовать беспокойство. Удушье нередко развивается среди ночи и заставляет больного проснуться, встать и подойти к окну для того, чтобы вдохнуть свежий воздух. Больные могут испытывать страх смерти, у многих отмечается похолодание конечностей, учащение пульса, резкая слабость. Гастралгический вариант инфаркта миокардаГастралгический вариант (абдоминальная форма) начала инфаркта миокарда наблюдается у 2-3% больных и характеризуется появлением болевого приступа обычно в верхней части живота. Боли могут локализоваться в правом подреберье, в области пупка, а также в правой подвздошной области; нередко они начинаются «кинжальным ударом» и ощущаются во всем животе. Иногда боли иррадиируют вверх – в область грудины, сердца, в правую лопатку. Одновременно у больных возникают диспепсические жалобы: отрыжка воздухом, икота, тошнота, многократная рвота, вздутие живота. Это заставляет думать о печеночной колике, перфоративной язве желудка, об остром панкреатите и других формах абдоминальной катастрофы. Сходство усугубляется коллапсом. Механизм возникновения боли в животе при инфаркте миокарда объясняется общностью иннервации грудной клетки, брюшной полости и стенки живота, а также раздражением симпатических, блуждающих нервов при патологических состояниях органов грудной клетки. Таким образом, зоны сегментарной иннервации различных органов грудной клетки и брюшной полости могут совпадать. Поэтому, инфаркт миокарда может симулировать любую форму острой желудочно-кишечной патологии («кардиоабдоминальный синдром»). И наоборот, – острая патология органов брюшной полости может имитировать клинику острого инфаркта миокарда («панкреато-кардиальный синдром», «холецисто-кардиальный синдром», «желудочно-дуоденально-кардиальный синдром»). Такое начало инфаркта миокарда наблюдается у людей с гипертонической болезнью, с выраженным атеросклерозом и при повторных инфарктах миокарда, а также может встречаться и у больных, у которых имеется сочетание стенокардии с патологией желудочно-кишечного тракта. Гастралгический вариант инфаркта миокарда представляет значительные трудности при дифференциальной диагностике и выборе лечебных мероприятий. Как показывает клинический опыт, для решения этих вопросов следует учесть, что: При нечетко очерченной клинике инфаркта миокарда считаем необходимым придерживаться следующей тактики: – Также рекомендуем “Церебральный вариант инфаркта миокарда. Безболевой вариант инфаркта миокарда. Аритмический, отечный вариант инфаркта миокарда.” Оглавление темы “Неотложная помощь в при инфаркте миокарда.”: |
Источник
Астматический статус при инфаркте миокарда. Абдоминальная форма инфаркта миокарда.Астматический статус (10% случаев) — на первый план выходят явления ОЛЖН (КА или альвеолярный ОЛ), обусловленные слабостью ЛЖ. Нет болей в сердце (они уходят на второй план, слабо выражены), но больным трудно дышать: имеется немотивированный приступ нарастающего удушья (или ОЛ) с кашлем, иногда с прожилками крови, а потом и с пенистой мокротой. Довольно часто таким больным ставят диагноз леточной патологии (БА). Этот вариант начала ИМ чаще встречается у пожилых больных с длительными АГ или ИБС с симптоматикой ХСН, постинфарктным и атеросклеротическим кардиосклерозом или на фоне ИМ сосочковых мышц с появлением относительной недостаточности митрального клапана. Астматический статус обусловливает более тяжелый прогноз вследствие обширности пораженной зоны миокарда. Абдоминальная форма (с симптомами «острого живота») встречается в 2% случаев, чаще при нижнедиафрагмальном трансмуральном ИМ. У больных появляются нестерпимые боли в верхней части живота — эпигастральной области (рефлекторные, за счет солнечного сплетения) на фоне диспепсии (тошнота и рвота, не приносящие облегчения); реже отмечаются понос или парез кишечника. Если попросить больного указать место боли, то он покажет, как правило, на мечевидный отросток и нижнюю часть грудины. Это очень важный симптом — больной жалуется на боль по всему животу, а рукой показывает в область грудины. При патологии же органов брюшной полости больной будет показывать на живот. Проверка этого симптома позволит избежать ошибки в дифференциальной диагностике с другими заболеваниями (например, пищевыми отравлениями). При абдоминальной форме инфаркта миокарда в первые часы (когда нет изменений ЭКГ, ферментов, а боль ярко выражена) совершается много ошибок: хирурги проводят лапароскопию (подозревая острый холецистит, ЯБ или панкреатит) или промывают желудок (думая о пищевой токсикоинфекции или остром гастрите), не делая предварительно ЭКГ. В целом, ее необходимо регистрировать при болях в животе у пожилых пациентов. У ряда больных возможно сочетание различных вариантов начала инфаркта миокарда.
• Аритмическая форма («аритмия — маска инфаркта миокарда»), когда на первый план выступают аритмические осложнения. Она протекает без сильной боли (или ее вообще нет), зато отмечается обморок или приступ сердцебиения (или даже аритмический шок), который усиливает ишемию миокарда. Приступ часто обусловлен преходящими пароксизмами ЖТ, ФЖ или полной АВ-блокадой. • При церебральной форме возникают обморочные реакции (вследствие падения АД и периферического спазма сосудов), внезапная потеря сознания (псевдоинсульт) или нарушения мозгового кровообращения, которые носят динамический характер, со временем исчезая. При этой форме начала ИМ из-за уменьшения сердечного выброса у больного с уже имеющимися проблемами кровоснабжения головного мозга развивается его ишемия (динамические нарушения мозгового кровообращения, а иногда и инсульты). Церебральный вариант ИМ обусловлен вторичным ОНМК и чаще возникает у пожилых больных с отягощенным неврологическим анамнезом (часто на фоне АГ или дисциркуля-торной энцефалопатии). Неврологические нарушения могут иметь разную степень выраженности — от легкой заторможенности до комы. Неврологическая симптоматика обычно появляется несколько позже, чем клиническая картина инфаркта миокарда (наблюдаемая не в острейший период, а немного спустя). У пациента появляются головная боль, головокружение, нарушения речи. Нередко у пожилых больных ухудшение мозгового кровотока может проявиться психозом (делирий). Иногда необходима консультация невропатолога (психиатра) для разграничения данного варианта ИМ с нарушениями церебрального кровотока, на фоне которых вторично развивается ИМ или инфарктноподобная ЭКГ. • Малосимптомная (безболевая) форма бывает обычно у 25% больных на фоне небольшого размера интрамурального некроза миокарда, который не затрагивает эндо- и перикард. Отмечаются неспецифические симптомы: немотивированная слабость, ухудшение сна, диспепсия (по типу острого гастрита или пищевой токсикоинфекции), ощущение дискомфорта в грудной клетке (или приступы неинтенсивных болей в сердце). Характерные изменения на ЭКГ могут появиться только на 5-7-й день. Диагноз ставят постфактум, после случайного регистрирования ЭКГ. Эта форма ИМ чаще наблюдается у пожилых больных, особенно страдающих СД (за счет поражения ганглиев периферической нервной системы) или АГ, а также у лиц в алкогольном опьянении или находящихся под обезболиванием; нередко возникает на фоне исходной БИМ. В целом 20—60% нефатальных инфарктов миокарда, не зарегистрированных у больных, обнаруживаются значительно позже: либо когда случайно делают амбулаторную ЭКГ (например, перед поездкой в санаторий), либо на вскрытии Из этих ИМ половина — «немые» вследствие того, что тромб растет медленно (и сужение коронарной артерии происходит мало-помалу, долго), или благодаря снижению чувствительности периферической нервной системы. – Также рекомендуем “Диагностика инфаркта миокарда. Критерии инфаркта миокарда.” Оглавление темы “Диагностика и лечение инфаркта миокарда.”: |
Источник
Нет боли, есть одышка. Астматический инфаркт – cardio.today – Информационный проект о сердце и сосудах

Отсутствие болевого синдрома при инфаркте миокарда не всегда свидетельствует о хорошем прогнозе.
Атипичные формы инфаркта протекают тяжелее и с большим числом осложнений, в том числе смертельных
См. также: Боли в животе. Не пропустите абдоминальный инфаркт
Отчасти это связано с запоздалым их выявлением, поступлением в больницу и началом лечения. Умение вовремя распознать инфаркт среди массы других болезней спасает сердечные клетки от гибели.
Сегодня рассмотрим астматическую форму инфаркта. Разберем, что кроется за приступами внезапной нехватки воздуха после 50 лет.
Почему сердце не болит, а задыхается
Астматическая форма инфаркта миокарда в большинстве случаев не вызывает боли.
Наиболее частый ее симптом – бурно развивающаяся «беспричинная» одышка различной выраженности: от невозможности выдохнуть до свистящего дыхания с пеной у рта.
Болезнь обычно возникает в возрасте после 50 лет на фоне обширного поражения сердечной мышцы многолетними неуправляемыми цифрами давления, перенесенным ранее инфарктом миокарда (даже пролеченным в больнице), недостаточностью кровообращения.
В таких условиях здоровые сердечные клетки замещаются грубой соединительной тканью, неспособной адекватно реагировать на ишемию.
См. также: ИБС. Сердцу перекрыли кислород
Частота астматической формы доходит до 20 % от всех нетипичных проявлений болезни (Lusiani L, Perrone A, Pesavento R, et al. Prevalence, clinical features, and acute course of atypical myocardial infarction. Angiology 1994; 45:49–55). Достаточно для того, чтобы попытаться разобраться в ее симптомах.
Что вызывает одышку
Появлению приступов удушья предшествуют физические перегрузки, всплеск эмоций (стресс), резкие перепады давления. Они вызывают ишемию сердечной мышцы, а с ней – снижение выброса крови на периферию.
Учитывая то, что старые рубцы и так уже ослабили сердечную мышцу, новый очаг поражения совсем лишает наш «мотор» сил. В итоге возникают стремительно нарастающие застойные явления между сердцем и легкими.
Поэтому и проявлением болезни будут не боли, а резко выраженная одышка.
Предвестники астматической формы инфаркта
Приступу удушья предшествует беспокойство, усиливающееся к вечеру. Удушье чаще развивается ночью, что заставляет человека проснуться, присесть в постели, встать и подойти к окну, чтобы сделать глоток свежего воздуха. Вместе с беспокойством приходит внезапная слабость, похолодание рук и ног, учащение пульса.
Инфаркт, который слышен на расстоянии
Внешний вид пациента с астматической формой инфаркта говорит, скорее, о проблемах с легкими. Чувство нехватки воздуха, возникающее внезапно, перерастает в удушье. Невозможность надышаться вдоволь вызывает беспокойство, панику и страх смерти.
Пытаясь найти удобную позу, несчастный вынужден сесть, опираясь руками на кровать.
Частота его дыхания многократно возрастает до 80 в мин (вместо 16-18 в норме). Учащение дыхания происходит за счет коротких вдохов. А вот выдох, напротив, затягивается из-за стремления вытолкнуть побольше накопившейся углекислоты.
От недостатка кислорода кожа бледнеет, губы синеют, а тело покрывается холодным потом.
Нарушенная работа легких приводит к накоплению в них жидкости, которая стремиться вырваться наружу. Дыхание от этого становится шумным, клокочущим, хрипы слышатся на расстоянии. Когда мокрота подступает к горлу, появляется кашель с отделением пенистой жидкости розоватого цвета или с примесью крови.
Это крайнее проявление болезни – сердечная астма – очень напоминает известное заболевание легких, бронхиальную астму.
Только прогноз на сей раз на порядок хуже, и риск умереть при таком приступе достаточно велик.
Что делать, если приступ удушья возник ночью
Рисковать, выжидая затянувшийся среди ночи приступ нехватки воздуха, не стоит. Вызов бригады скорой медицинской помощи – первое, что должно прийти в голову в такой ситуации.
До приезда врача надо обязательно усадить больного с опущенными ногами (это усиливает отток крови из переполненных мокротой легких) и обеспечить приток свежего воздуха.
Важно измерить артериальное давление (АД) и сосчитать пульс. Обязательно разжевать полтаблетки аспирина. Если АД окажется выше 140/90 мм рт. ст., дать под язык 1 таблетку нитроглицерина (или вдохнуть спрей нитроминта). Хорошим подспорьем для снижения одышки будет выпитая таблетка мочегонного фуросемида.
Что должно настораживать при появлении резких приступов удушья
Пусть насторожит:
- внезапное бурное начало приступов, особенно ночью,
- груз сердечно-сосудистых болезней за плечами (годами оставляемые без реакции высокие цифры АД в сочетании с факторами риска, перенесенный ранее инфаркт),
- выраженное беспокойство,
- нарастание удушья вплоть до появления пены изо рта.
Помните: если эти симптомы налицо, без помощи врача не обойтись!
Маскируясь под различные болезни, инфаркт миокарда продолжает отнимать жизни близких нам людей. Научившись различать его проявления, мы сможем вовремя оказать медицинскую помощь и, возможно, спасти кому-то жизнь.
Главное фото статьи с сайта ust-barguzin.ucoz.ru
Источник: https://cardio.today/self-control/tests/asthmatic-infarction/
Клинические варианты инфаркта миокарда. Клиника инфаркта миокарда

Ангинозный (болевой) вариант инфаркта миокарда является наиболее распространенным (типичным) вариантом острого инфаркта миокарда. Его частота колеблется от 76% при повторном и до 95% при первичном ИМ.
Клиническая картина инфаркта миокарда при этом варианте складывается из тяжелого приступа грудной жабы, отличающегося большой интенсивностью и длительностью (более 20 мин.) болей, с трудом поддающийся лечебным мероприятиям.
Боли обычно локализуются за грудиной, чаще сверху, иногда внизу в подложечной области, иногда несколько слева от грудины на уровне II—III ребра («на северо-востоке» по Венкебаху) и редко справа от грудины. Бытует выражение: об инфаркте миокарда нужно думать при локализации болей «от кончика носа до пупка».
Боль иррадиирует по всем направлениям, преимущественно влево, иногда вправо и влево и очень редко только вправо. Чаще боли отдают в руки и плечо, иногда в шею, лопатки, спину, в отдельных случаях – в область живота и нижних конечностей. Нитроглицерин редко приносит облегчение.
Характер болей самый разнообразный – боли бывают жгучими, сверлящими, давящими, тянущими и т.д. У многих больных грудной жабой за несколько дней до возникновения ИМ усиливаются явления коронарной недостаточности, болевые приступы начинают возникать чаще при менее значительной нагрузке, продолжаются дольше, труднее купируются.
Больных нередко беспокоит чувство тревоги, страх приближающейся смерти; они стонут, меняют положение в поисках облегчения болей. До 5% больных ИМ могут находиться (при выраженном болевом синдроме) в состоянии соматического психоза. Из других симптомов можно выделить одышку, тошноту и слабость (обычно сопровождается потливостью), но эти симптомы встречаются менее постоянно, чем боль.
Нужно помнить, что эквивалентом стенокардических болей являются состояние дискомфорта в грудной клетке, стеснения в груди, прежде всего у лиц с пониженной чувствительностью к висцеральной боли (женский пол, при выраженном склерозе сосудов головного мозга, больные сахарным диабетом, лица пожилого возраста, лица злоупотребляющие алкоголем).
Астматический вариант инфаркта миокарда
В 5-10% случаев первым клиническим проявлением инфаркта миокарда и его ведущим симптомом является одышка. Одышка связана с острой недостаточностью левого желудочка и развитием отека легких.
Этот вариант чаще наблюдается при обширных инфарктах миокарда, нередко повторных, особенно если повторный инфаркт миокарда развивается вскоре после перенесенного. В половине случаев удушье может сочетаться с загрудинными болями.
Этому варианту ИМ более подвержены женщины в возрасте от 50 до 61 года и мужчины пожилого и старческого возраста.
Приступу удушья вначале может предшествовать беспокойство. Удушье нередко развивается среди ночи и заставляет больного проснуться, встать и подойти к окну для того, чтобы вдохнуть свежий воздух. Больные могут испытывать страх смерти, у многих отмечается похолодание конечностей, учащение пульса, резкая слабость.
Гастралгический вариант инфаркта миокарда
Гастралгический вариант (абдоминальная форма) начала инфаркта миокарда наблюдается у 2-3% больных и характеризуется появлением болевого приступа обычно в верхней части живота. Боли могут локализоваться в правом подреберье, в области пупка, а также в правой подвздошной области; нередко они начинаются «кинжальным ударом» и ощущаются во всем животе.
Иногда боли иррадиируют вверх – в область грудины, сердца, в правую лопатку. Одновременно у больных возникают диспепсические жалобы: отрыжка воздухом, икота, тошнота, многократная рвота, вздутие живота. Это заставляет думать о печеночной колике, перфоративной язве желудка, об остром панкреатите и других формах абдоминальной катастрофы.
Сходство усугубляется коллапсом.
Механизм возникновения боли в животе при инфаркте миокарда объясняется общностью иннервации грудной клетки, брюшной полости и стенки живота, а также раздражением симпатических, блуждающих нервов при патологических состояниях органов грудной клетки.
Таким образом, зоны сегментарной иннервации различных органов грудной клетки и брюшной полости могут совпадать. Поэтому, инфаркт миокарда может симулировать любую форму острой желудочно-кишечной патологии («кардиоабдоминальный синдром»).
И наоборот, – острая патология органов брюшной полости может имитировать клинику острого инфаркта миокарда («панкреато-кардиальный синдром», «холецисто-кардиальный синдром», «желудочно-дуоденально-кардиальный синдром»).
Такое начало инфаркта миокарда наблюдается у людей с гипертонической болезнью, с выраженным атеросклерозом и при повторных инфарктах миокарда, а также может встречаться и у больных, у которых имеется сочетание стенокардии с патологией желудочно-кишечного тракта.
Гастралгический вариант инфаркта миокарда представляет значительные трудности при дифференциальной диагностике и выборе лечебных мероприятий.
Как показывает клинический опыт, для решения этих вопросов следует учесть, что: – боль при инфаркте миокарда чаще возникает после физических и эмоциональных перенапряжений, постепенно нарастает в силе; – боль нередко сопровождается страхом смерти (если больной сам не скажет, об этом не спрашивать!); – в динамике боль инфарктного генеза, как правило, «перемещается» из области живота в область сердца, за грудину; а абдоминальный синдром при инфаркте миокарда постепенно отодвигается на второй план, а затем и исчезает;
– для инфаркта миокарда более типичными на фоне гемодинамических нарушений являются сердечная астма, нарушения ритма.
При нечетко очерченной клинике инфаркта миокарда считаем необходимым придерживаться следующей тактики: – тщательное, постоянное (почасовое) наблюдение за больным с учетом динамики абдоминального синдрома и кардиальных проявлений болезни; – неоднократные (повторные) записи ЭКГ, включая и отведения по Небу (более часто при локализации на задней стенке);
– обязательное, совместное с хирургом, курирование подобных больных.
– Также рекомендуем “Церебральный вариант инфаркта миокарда. Безболевой вариант инфаркта миокарда. Аритмический, отечный вариант инфаркта миокарда.”
Оглавление темы “Неотложная помощь в при инфаркте миокарда.”:
1. Купирование ангинозного приступа. Неотложная помощь при болях в сердце.
2. Инфаркт миокарда. Пути развития инфаркта миокарда.
3. Клинические варианты инфаркта миокарда. Клиника инфаркта миокарда.
4. Церебральный вариант инфаркта миокарда. Безболевой вариант инфаркта миокарда. Аритмический, отечный вариант инфаркта миокарда.
5. Диагностика инфаркта миокарда. Резорбционно-некротический синдром инфаркта миокарда.
6. Осложнения инфаркта миокарда в остром периоде. Отек легких при инфаркте миокарда.
7. Кардиогенный шок. Гиповолемия при инфаркте миокарда.
8. Нарушения ритма и проводимости при инфаркте миокарда. Желудочковая экстрасистолия при инфаркте миокарда.
9. Нарушение проводимости при инфаркте миокарда. Тромбоэмболии при инфаркте миокарда. Синдром Дресслера.
10. Лечение инфаркта миокарда. Лечение болей при инфаркте миокарда.
Источник: https://meduniver.com/Medical/Neotlogka/550.html
Источник