Инфаркт легкого при тэла диагностика


Кратко о заболевании
Тромбоэмболия легочной артерии (ТЭЛА) – критическое состояние, вызываемое закупоркой лёгочной артерии или её ветвей тромбами, которые образуются чаще в крупных венах нижних конечностей или таза и переносятся током крови через правые отделы сердца в легочные артерии, вызывая тяжелое нарушение кровообращения. Тромбоэмболия является одной из основных причин смерти в современном мире, уступая лишь болезням сердца, онкологии и травмам.
Основным способом снижения смертности от тромбоэмболии легких является ее предупреждение. Для этого пациенты перед хирургическими операциями, при отеках ног и после длительного вынужденного сидячего положения должны быть обследованы с помощью ультразвукового сканирования вен на предмет развития скрытого венозного тромбоза.
Лечение массивной ТЭЛА эффективно только в случае, если больной пережил 6 часов после начала заболевания. Основу лечения составляет тромболитическая терапия, которую лучше всего проводить локально с помощью ангиографического катетера непосредственно в тромб. Если пациент переносит тромбэмболию, то в последствии у него может развиться хроническое повышение давления в легочной артерии – легочная гипертензия, которая приводит к развитию хронической сердечной недостаточности.
Методы лечения в ИСЦ
Наш Центр занимается лечением тромбоэмболии по технологии Aspirex. Зонд, вставляемый через крупную вену, позволяет быстро и эффективно удалить эмбол и обладает высокой аспирационной (то есть всасывающей) способностью.
Кроме того, мы устанавливаем через нижнюю полую вену специальные кава-фильтры, улавливающие и останавливающие тромбы.
Причины возникновения и факторы риска
Основным источником эмболии при ТЭЛА является тромбоз в системе нижней полой вены. Самым частым источником тромбоэмболов становится тромбоз глубоких вен (ТГВ) нижних конечностей. Он встречается у 84-93% случаев. В 3-7% имеет место тромбоз в полостях правой половины сердца и системе верхней полой вены. Иногда источник ТЭЛА установить не удается. Частота легочной эмболии при тромбозе крупных вен голеней составляет 46%, бедренных — 67%, подвздошных вен -77%. Чаще всего ТЭЛА развивается через 3-7 дней после ТГВ. Очень часто тромбоз и эмболия протекают бессимптомно. В 75% случаев при венозных тромбозах нижних конечностей обнаруживают скрытую ТЭЛА, а в 80% случаев лёгочной эмболии находят не проявившиеся клинически венозные тромбозы. Имеющиеся данные позволяют утверждать, что почти у 25% населения мира в тот или иной период жизни возникают венозные тромбоэмболические осложнения.
В России венозный тромбоз ежегодно возникает у 240 тысяч человек, у 100 тысяч из которых развивается ТЭЛА. При инсультах и ортопедических вмешательствах тромбозы глубоких вен развиваются более чем у половины пациентов. В условиях многопрофильного стационара ТЭЛА наблюдается у 15-20 из 1000 лечившихся пациентов; с ней связано 10% госпитальной летальности. При абдоминальных хирургических вмешательствах и операциях на грудной клетке ТГВ встречается у каждого третьего пациента. В терапевтических стационарах тромбозы вен возникают у 17% больных, а при инфаркте миокарда они выявляются в 22% случаев. ТЭЛА является причиной смерти у 2-5 женщин на каждые 1000 родов.
Наиболее частой причиной тромбоэмболии становится отрыв тромба и закупорка им части или всего русла легочной артерии. Тромб, чаще всего, образуется в венах таза или ног, поэтому основную причину развития заболевания составляют тромбоз, варикоз или воспаление глубоких вен нижних конечностей. Риск ТЭЛА сильно возрастает при тромбофлебите. Иногда сгустки крови образуются в венах рук или в правой части сердца.
Факторами риска являются:
- беременность и первые 6 недель после родов,
- прием гормональных препаратов (влияющих на свёртываемость крови),
- рак и некоторые виды лечения рака, такие как химиотерапия,
- повреждение сосудистой стенки вследствие травм и переломов,
- хирургия, особенно абдоминальная или ортопедическая хирургия, такая как хирургия бедра или колена,
- сердечно-сосудистые заболевания, такие как фибрилляция предсердий, сердечная недостаточность, сердечный приступ или инсульт,
- прием гормональных препаратов,
- унаследованные нарушения свёртывания крови, например, тромбофилия,
- воспалительное заболевание кишечника,
- аутоиммунные заболевания, такие как волчанка или антифосфолипидный синдром,
- размещение венозных катетеров, кардиостимуляторов или имплантируемых дефибрилляторов,
- жир, который может вырваться из костного мозга, когда кость ломается (хотя это случается относительно редко).
Кроме того, повышенный риск развития сгустков крови в венах возникает, если присутствует один из следующих факторов:
- Семейная история тромбозов,
- Ожирение,
- Пожилой возраст,
- Использование оральных контрацептивов, особенно курильщиками после 35 лет,
- Длительный период постельного режима или сидения в течение длительного времени, например, в самолете или автомобиле.
Клинические формы заболевания
В зависимости от клинической симптоматики выделяют несколько форм тромбоэмболии легочной артерии.
Тромбоэмболия мелких ветвей (немассивная) – может проявляться как послеоперационная пневмония, с небольшой одышкой, болью в грудной клетки. Непосредственно жизни не угрожает, но требует тщательного обследования и профилактики повторных эмболий.
Субмассивная ТЭЛА – возникает при закупорке долевых ветвей легочной артерий, проявляется признаками выраженной сердечно-сосудистой недостаточности, которая может нарастать или на фоне лечения уменьшаться, приводя в итоге к развитию хронической легочной гипертензии.
Массивная тромбоэмболия легочной артерии характеризуется крайне-тяжелым состоянием пациента, с низким артериальным давление, одышкой, нарастанием явлений острой сердечно-сосудистой недостаточности. При массивной ТЭЛА чаще всего наступает смерть в ближайшее время после первых признаков заболевания.
Симптомы
Легочная эмболия требует неотложной медицинской помощи. Симптомы зависят от того, насколько заблокирована легочная артерия и от общего состояния человека. Они тяжелее и ярче выраженнее, если есть серьезное заболевание, такое как хроническая обструктивная болезнь легких или болезнь коронарных артерий.
Симптомы ТЭЛА могут напоминать инфаркт миокарда или воспаление лёгких.
Основными симптомами лёгкой формы болезни, с которыми пациенты обращаются к врачу, являются отдышки, боли в грудной клетке и кашель. В более серьёзных случаях наблюдается частый слабый пульс, повышенная температура тела, бледность и потери сознания.
Симптомы обычно начинаются внезапно и могут включать:
- Внезапная одышка.
- Резкая боль в груди, часто усугубляется кашлем или движением.
- Боль в спине.
- Кашель с или без кровавой мокроты.
- Чрезмерное потоотделение.
- Быстрый пульс или дыхание.
- Посинение губ.
- Синеватая кожа (цианоз).
Признаки легочного инфаркта (тканевая смерть) развиваются медленно в течение нескольких часов после легочной эмболии. Легочный инфаркт может вызвать кашель, который вызывает окровавленную мокроту, острую боль в груди при вдыхании, а иногда и лихорадку. Эти симптомы часто продолжаются несколько дней, с каждым днем они становятся мягче.
Симптомы эмболии легких, как правило, внезапно наступает и может включать в себя один или несколько из следующих симптомов: одышка (одышка), тахипния (быстрое дыхание), боли в груди “плеврита” характера (ухудшается дыхание), кашель и кровотечение (кашель до крови).[16] Более тяжелые случаи могут включать такие признаки, как цианоз (синяя обесцвечивание, обычно губ и пальцев), коллапс и нестабильность кровообращения из-за снижения кровотока через легкие и в левую сторону сердца. Около 15% всех случаев внезапной смерти связано с ЧП.[2]
При физическом осмотре легкие обычно нормальные. Иногда шум трения плевры может слышаться на пораженные участки легких (в основном в ЧП с инфаркт). Плевральный выпот иногда представить, что это экссудативный, выявляемого специалистами компании перкуссионный звук, слышно дыхание и вокального резонанса. Нагрузку на правый желудочек могут быть обнаружены в левой парастернальной тя, громкий легочный компонент второго сердечного звука, и/или повышение давления в яремной Вене.[2] Низкосортная лихорадка может присутствовать, в частности если связанные легочные кровоизлияния или инфаркт.[17]
А мелкие легочные эмболы, как правило, селят в более отдаленных районах без коллатеральное кровообращение они чаще всего становятся причиной инфаркта легких и небольших выпотов (оба из которых являются болезненные), но не гипоксии, одышки или нестабильности гемодинамики, таких как тахикардия. Больше пес, который, как правило, селят в центре, как правило, причиной диспноэ, гипоксия, пониженное давление, быстрое сердцебиение и обмороки, но часто безболезненно, потому что нет инфаркта легких за счет коллатерального кровообращения. Классическая презентация для PE с плевритной боли, одышка и тахикардия, скорее всего, вызвана большой фрагментированный эмболия в результате большой и малый пес. Таким образом, малый пес часто пропускал, потому что они вызывают только плевритной боли без каких-либо других выводов и большой пес часто пропускала, потому что они безболезненны и имитировать другие условия часто вызывает изменений на ЭКГ и небольшие подъемы уровней тропонина и БНП.[18]
Осложнения
В некоторых случаях, не выявленная своевременно тромбоэмболия развивается в хроническую тромбоэмболическую лёгочную гипертензию. Она проявляется в виде слабости, повышенной утомляемости и отдышек после физических нагрузок.
Более серьёзными осложнениями ТЭЛА являются остановка сердца, инфаркт лёгкого с развитием пневмонии или плеврит.
Внезапная смерть.
Профилактика и прогноз
Во избежание тромбоэмболии необходимо предотвратить факторы риска: ожирение, курение, варикоз. Людям, принимающим препараты со стероидными гормонами, следует регулярно проверять свертываемость крови.
Если в семье есть родственники с факторами риска, необходимо наблюдаться у терапевта на предмет возможного возникновения тромбов. Летальность ТЭЛА без лечения составляет 18-33%, при диагностике и оказании медицинской помощи – 8%,а 75-90% пациентов умирают в течение первых нескольких часов после эмболии.
После истечения периода повышенного риска (примерно одна неделя) потребуются месяцы или годы, чтобы полностью решить проблему. У вас может развиться легочная гипертензия со значительными последствиями для жизни, включая одышку и непереносимость физической нагрузки.
ТЭЛА — это не самостоятельное заболевание, а осложнение большинства болезней с образованием тромбов и занимает третье место по смертности среди всех заболеваний.
Диагностика
Диагностика ТЭЛА
Клинические проявления ТЭЛА зависят от локализации эмболов, степени нарушения лёгочного кровотока и сопутствующих заболеваний. Клинические признаки, хотя и не специфичны, дают основание заподозрить заболевание и ориентировочно судить о локализации поражения. При эмболии дистальных ветвей лёгочных артерий у большинства больных появляются симптомы инфарктной пневмонии: резкие “плевральные” боли в груди, связанные с дыханием, одышка, кашель со скудной мокротой, лихорадка. Кровохарканье наблюдается лишь в 1/3 случаев. При объективном обследовании выявляются влажные хрипы, шум трения плевры. Слудует учитывать, во-первых, что у 60% больных инфарктная пневмония не развивается (и тогда симптомы отсутствуют), а во-вторых, на формирование инфаркта необходимо 2-3 дня после эмболии. При наличии сопутствующей патологии сердечно-сосудистой системы дистальная эмболия может проявляться коллапсом и симптомами правожелудочковой недостаточности. При массивной ТЭЛА эмболы локализуются в лёгочном стволе или главных лёгочных артериях. Она обычно проявляется симптомами острой сердечно-лёгочной недостаточности: коллапсом, выраженной одышкой, тахикардией, болью за грудиной. В случае выключения из кровообращения более 60% артериального русла лёгких, появляются увеличение печени, набухание шейных вен. При подозрении на ТЭЛА обязательны исследования: – электрокардиография – эхокардиография – рентгенография грудной клетки – перфузионная (перфузионно-вентиляцонная) сцинтиграфия лёгких или спиральная компьютерная томография или ангиопульмононография – ультразвуковое исследование магистральных вен ног.
На ЭКГ наиболее типичными признаками являются появление Q в III отведении, глубокого S в I отведении и отрицательного Т в III отведении (синдром МакГинн-Уайт), а также блокада правой ножки пучка Гиса. Возможно появление отрицательных симметричных зубцов Т в отведениях V1-3(4); подъём ST в III, aVF, aVR и V1-3(4); смещение переходной зоны к левым грудным отведениям. Только у трети пациен- тов на ЭКГ отмечаются признаки перегрузки правых отделов сердца. У 20% больных с ТЭЛА изменения на ЭКГ отсутствуют.
На рентгенограмме можно выявить расширение верхней полой вены, увеличение правых отделов сердца, выбухание конуса лёгочной артерии, высокое стояние купола диафрагмы на стороне поражения, дисковидные ателектазы, плевральный выпот, – однако все эти симптомы малоспецифичны. Единственным характерным для ТЭЛА является симптом Вестермарка: расширение корня лёгкого и обеднение лёгочного рисунка в зоне поражения, но он наблюдается лишь в 5% случаев. Тем не менее, данные рентгенографии имеют значение для исключения пневмонии, пневмоторакса, инфаркта миокарда, перикардита.
Эхокардиография может подтвердить диагноз ТЭЛА и дифференцировать её с другими острыми заболеваниями сердца. На эхокардиограмме выявляются гипокинезия и дилатация правого желудочка; парадоксальное движение межжелудочковой перегородки; трику- спидальная регургитация; отсутствие или уменьшение респираторного спадения нижней полой вены; дилатация лёгочной артерии; признаки лёгочной гипертензии.
Сцинтиграфия информативна в 87% случаев. Она демонстрирует дефекты перфузии эмболического генеза – с чёткой очерченностью, треугольной формой и расположением, соответствующим зоне кровоснабжения поражённого сосуда (доля, сегмент). При окклюзии мелких ветвей лёгочной артерии диагностическая ценность снижается.
Мультиспиральная КТ с контрастированием сосудов позволяет визуализировать тромбы в лёгочной артерии, а также изменения лёгких, обусловленные другими заболеваниями, проявляющимися дефектами перфузии или наполнения. Чувствительность этого метода высока при локализации эмболов в крупных лёгочных артериях и существенно снижается при поражении субсегментарных и более мелких артерий.
Ангиопульмонография признаётся “золотым стандартом” в диагностике ТЭЛА. Признаками эмболии при данном исследовании служат: ампутация сосуда или дефект наполнения в его просвете. Лабораторный метод определения Д-димера используется для исключения ТЭЛА. Нормальный его уровень в плазме позволяет с точностью до 90% отвергнуть предположение о наличии ТЭЛА у больных с низкой или средней клинической вероятностью. Диагноз ТЭЛА устанавливают путём анализа результатов клинического, инструментального и лабораторного исследований. Тем не менее, при жизни диагноз правильно устанавливается только у 34% больных. В то же время, в 9% случаев имеет место её гипердиагностика.
Лечение
Лечение ТЭЛА
Основной целью лечебных мероприятий при ТЭЛА является нормализация кровообращения в легких и предотвращение развития тяжелой хронической постэмболической легочной гипертензии.
Восстановление проходимости легочной артерии осуществляется консервативным и хирургическим путем.
Консервативное лечение ТЭЛА предполагает лизис (растворение) тромбоэмбола и профилактику нарастающего тромбоза и повторной тромбоэмболии.
Тромболитическую терапию при лечении ТЭЛА используют уже более 30 лет. Суть которого заключается в ведение в вену препарата растворяющий тромбы.
Достоинства. Тромболитическая терапия приводит к быстрому восстановлению кровотока в пораженном сосуде. Уменьшает смертность от ТЭЛА, снижает количество повторной легочной эмболии и необходимость проведения эмболэктомии, улучшает качество жизни в следствии снижения частоты развития хронической легочной гипертензии.
Недостатки. На фоне такого лечения увеличивается количество кровотечений.
Вместе с тем при сопоставлении положительных и отрицательных моментов тромболитической терапии ТЭЛА были сделаны выводы о том, что целесообразность ее применения у определенных больных сомнений вызывать не должна.
Актикоагулятная терапия назначается всем больным с ТЭЛА. Применяется гепарин или низкомолекулярные гепарины.
Хирургическое лечение ТЭЛА. В соответствии с рекомендациями международных обществ хирургическое удаление тромбоэмбола из легочного русла в настоящее время проводится пациентам с ТЭЛА высокого риска, когда тромболизис абсолютно противопоказан, или неэффективен, или недостаточно времени для проведения эффективного системного тромболизис. Тромбы могут быть удалены после рассечения ствола легочной артерии и механического удаления эмбола. Смертность после такой операции варьирует от 30 до 50%.
Эндоваскулярное вмешательство (чрескожная катетерная эмболэктомия и фрагментация тромба) на легочных артериях при ТЭЛА может быть альтернативой тромболизису у пациентов с абсолютными противопоказаниями к нему или дополнением к тромболитической терапии при сохранении нарушений гемодинамики. Выполняется под местной анестезией, пациент находится в сознании. Местом доступа является одна из вен: общая бедренная, кубитальная, подключичная или яремная. Катетер заводится через правые отделы сердца в легочной ствол, далее в одну из легочных артерий непосредственно к эмболу. Через катер проводится проводник, а по нему все необходимые инструменты. С помощью специальных баллонов эмболы ферментируются, что приводит к улучшению кровотока по артерии.
Источник
Тромбоэмболией легочной артерии (ТЭЛА) называется состояние закупорки легочной артерии или её ветвей тромбами, которые образуются чаще в крупных венах нижних конечностей или правых камерах сердца, и приносятся в легочную артерию с током крови. Более широкий термин «легочная эмболия» означает закупорку сосуда любыми другими возможными субстанциями наряду с тромбом (воздушная эмболия, жировая эмболия, опухолевая эмболия и т.д.). Отсутствие кровотока по закупоренному сосуду приводит через определенное время к инфаркту легкого — некрозу пораженного участка.
Клинические проявления тромбоэмболии легочной артерии (ТЭЛА) впервые были описаны в начале 19 века; впервые связь между венозным тромбозом и ТЭЛА была обозначена фон Вирховым. В 1922 г. Уортон и Пирсон сообщили, что впервые описали рентгеновские признаки ТЭЛА.
Существуют три основных фактора, предрасполагающих к формированию тромбов, которые также называются триадой Вирхова:
Повреждение эндотелия сосудов.
Стаз или турбулентный ток крови.
Повышенная свертываемость крови.
В более чем 90% случаев тромбы возникают в крупных глубоких венах нижних конечностей, обычно в подколенной вене и крупных венах, расположенных выше. Патофизиологические последствия во многом зависят от состояния сердечно-сосудистой системы, размера эмбола, которым, соответственно, определяется калибр легочной артерии, где происходит закупорка.
Насколько опасна тромбоэмболия?
Опасное состояние, угрожающим жизни пациента и требующим незамедлительных шагов по диагностике и лечению. Летальность, составляет приблизительно 2–6% у пациентов со стабильной гемодинамикой, и достигает 30% и больше у пациентов с нарушениями гемодинамики. С внедрением КТ-ангиографии уровень летальности пациентов, у которых была выявлена ТЭЛА, снизился с 5,7% до 3,3%.
Методы диагностики тэла
Лучевые методы исследования играют важную роль в диагностике ТЭЛА. В течение многих лет основным методом визуализации при исследовании пациентов с этим диагнозом была вентиляционно-перфузионная сцинтиграфия. Однако, в связи с появлением и общедоступностью более быстрых компьютерных томографов, компьютерная томография стала важным методом диагностики не только ТЭЛА, но и тромбоза глубоких вен нижних конечностей.
У пациентов с подозрением на этот диагноз выполняется рентгенография органов грудной клетки; при обнаружении патологических изменений требуется выполнение спиральной КТ, если патологических изменений не выявлено, выполняется вентиляционно-перфузионная сцинтиграфия. Количественный анализ на D-димер, согласно результатам исследований, характеризуется высокой прогностической ценностью отрицательного результата, и в некоторых случаях позволяет исключить необходимость выполнения КТ-ангиографии.
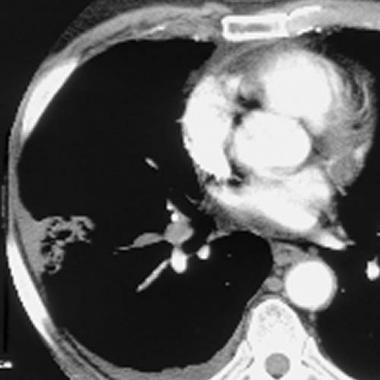
КТ-признаки ТЭЛА. На КТ-ангиограмме, выполненной 53-летнему пациенту, визуализируется внутрипросветный дефект наполнения; имеет место окклюзия артерии переднего базального сегмента нижней доли правого легкого. Определяются также признаки инфаркта правого легкого в виде участка консолидации треугольной формы, широким основанием обращенного к плевре (бугорок Хэмптона).
Традиционная ангиография легочных артерий, выполняемая в условиях рентген-операционной, является инвазивным, долгим, и более дорогим методом исследования. Эта процедура имеет ограниченное применение и должна используется только у пациентов, у которых другие методики не позволяют установить диагноз. У пациентов с подозрением на тромбоз глубоких вен обследование должно начинаться с УЗИ нижних конечностей.
В условиях повышенного риска ухудшения состояния пациента важное значение имеет правильная интерпретация лучевых исследований. В сложных и противоречивых случаях может помочь повторный анализ результатов КТ профильным специалистом: такая консультация повышает точность диагностики и снижает риск диагностической ошибки. В России существует служба удаленных консультаций радиологов — Национальная телерадиологическая сеть.
ОГРАНИЧЕНИЯ МЕТОДОВ ДИАГНОСТИКИ
Метод вентиляционно-перфузионной сцинтиграфии может не показывать достоверных признаков ТЭЛА.
Для проведения спиральной КТ-ангиопульмонографии необходимо использование йодсодержащего контрастного вещества, что может быть невозможно у пациентов с нарушенной функцией почек или аллергическими реакциями на контрастный препарат.
При КТ-ангиографии могут быть пропущены мелкие тромбы в субсегментарных ветвях легочных артерий. Поэтому оценить тромбоэмболию мелких ветвей по КТ бывает сложно.
По сравнению с КТ, выполнение традиционной субтракционной ангиографии (DSA) требует большей компетентности и специальных знаний со стороны персонала. Также этот метод является инвазивным, более дорогим, менее доступным и требующим значительных затрат времени. К тому же, центральные муральные тромбы, легко различимые на КТ, могут быть пропущены при традиционной ангиопульмонографии.
Рентгенография легких при тэла
Патологические изменения на рентгенограммах органов грудной клетки обнаруживаются в большинстве случаев ТЭЛА, однако не являются специфическими. Наиболее часто определяющиеся на рентгенограммах патологические изменения включают в себя ателектаз (спадение) части легкого, плевральный выпот, снижение прозрачности легочной ткани, а также высокое стояние правого или левого купола диафрагмы. Классическими рентгеновскими признаками инфаркта легкого является наличие затемнения клиновидной (треугольной) формы, широким основанием обращенного к плевре, верхушка которого направлена к корню легкого (бугорок Хэмптона), либо уменьшение выраженности сосудистого легочного рисунка в зоне тромбоэмболии (симптом Вестермарка).
Другими изменениями на рентгенограммах, обнаруживаемыми при ТЭЛА, являются расширение центральной легочной артерии с резким ее обрывом – «обрубленные корни», увеличение размеров сердца (особенно его правых отделов), а также признаки отека легких. Эти изменения могут сочетаться с острой клинической симптоматикой легочного сердца. Отсутствие изменений на рентгенограмме органов грудной клетки у пациента с выраженным нарушением дыхания и гипоксемией, но без признаков бронхоспазма, либо атипичного кровотока в сердце, крайне подозрительно на ТЭЛА. В целом, рентгенография органов грудной клетки не может использоваться для того, чтобы подтвердить или опровергнуть диагноз ТЭЛА; тем не менее, рентгенография и ЭКГ могут быть полезны для подтверждения альтернативного диагноза.
Компьютерная томография (КТ) в диагностике тэла
Техническое развитие метода КТ, особенно, появление и внедрение мультидетекторных аппаратов (МСКТ), привело к тому, что компьютерная томография стала важным методом диагностики при подозрении на ТЭЛА. КТ с контрастным усилением все чаще используется в качестве первичного метода исследования при ТЭЛА, особенно у тех пациентов, у которых при рентгенографии органов грудной клетки были выявлены патологические изменения, а результаты сцинтиграфического исследования не представляют диагностической ценности.
При КТ-ангиопульмонографии можно визуализировать эмболы непосредственно, к тому же, этот метод является неинвазивным и несложным в применении. В последние годы компьютерные томографы установлены почти во всех крупных стационарах, поэтому метод является относительно доступным. Также, КТ позволяет получить дополнительную информацию касательно альтернативного диагноза, что является большим преимуществом этого метода диагностики перед классической ангиопульмонографией и сцинтиграфией.
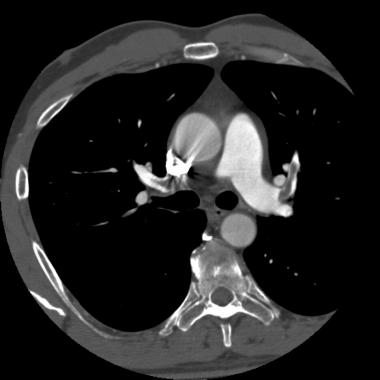
Спиральная КТ с контрастным усилением позволяет законтрастировать просвет легочных сосудов и увидеть тромб в их просвете. У молодого мужчины после межконтинентального перелета возникла острая боль в груди и нарушение дыхания. КТ визуализирует тромб в артерии переднего сегмента верхней доли левого легкого (LA2) и артерии переднего сегмента верхней доли правого легкого (RA2).
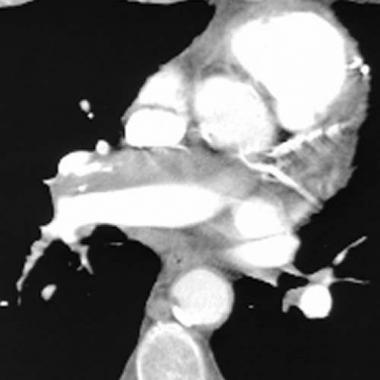
КТ при хронической тромбоэмболии у 69-летнего пациента с легочной артериальной гипертензией. На томограмме визуализируется пристеночный тромб с наличием точечных кальцинатов, располагающийся параллельно передней стенке правой нижней междолевой артерии.
В большинстве случаев, когда на КТ обнаруживаются положительные признаки ТЭЛА, эмболы являются множественными, а внутрипросветные дефекты наполнения сосудов (дефекты контрастирования) визуализируются в более крупных центральных артериях, а также в сегментарных и субсегментарных сосудах. Чаще всего эмболы обнаруживаются с обеих сторон и локализуются в нижнедолевых артериях. Явный дефект наполнения в единственном сегментарном или (особенно) субсегментарном сосуде бывает сложно распознать. Необходимо учитывать, что за дефект наполнения субсегментарной артерии могут приниматься артефакты, связанные с эффектом частичного объема.
Поскольку тромбоз глубоких вен и ТЭЛА являются частными моментами единого заболевания, после КТ-ангиопульмонографии может выполняться КТ-венография без дополнительного введения контрастного вещества. При этом время исследования увеличится всего лишь на несколько минут.
Возможные ошибки КТ в диагностике тэла
Что касается ТЭЛА крупных (центральных) ветвей легочных артерий, то чувствительность спиральной КТ в обнаружении тромбоэболии приближается к 100%. Что же касается субсегментарных и мелких ветвей, здесь чувствительность колеблется от 5% (согласно результатам исследования PIOPED) до 36% в других исследованиях. Истинное значение мелких эмболов точно не подтверждено, тем не менее, тромбоэмболия мелких ветвей легочных артерий может иметь клиническое значение у пациентов с ограниченным кардиопульмональным резервом.
Традиционная ангиопульмонография позволяет более детально оценить субсегментарные сосуды по сравнению с КТ, однако, наложения, возникающие при визуализации мелких сосудов, остаются ограничивающим фактором. В результате, согласованность данных различных исследований для изолированной субсегментарной ТЭЛА составляет только 45%.
Согласно результатам исследований, благоприятный клинический исход достигался у пациентов (с прогностической ценностью отрицательного результата, равной 99%), у которых результаты КТ были интерпретированы как отрицательные в отношении ТЭЛА, и которым не проводилась антикоагуляционная терапия либо катетерный тромболизис. Исход был аналогичен таковому у пациентов, у которых имелось клиническое подозрение, но эмболы не были обнаружены при легочной ангиографии. Следовательно, несмотря на то, что некоторые мелкие эмболы могут быть пропущены на КТ, уровень заболеваемости, обусловленной ТЭЛА, не является высоким.
Современные мультидетекторные компьютерные томографы характеризуются значительно более высокой скоростью сканирования, позволяя выполнять тонкосрезовую (1,25 мм) спиральную КТ-ангиопульмонографию во время непродолжительной задержки дыхания (10-15 секунд). При этом сегментарные и субсегментарные сосуды становятся лучше различимыми, изменения легче интерпретировать; улучшается также согласованность результатов различных исследований.
И, хотя применение МСКТ увеличивает диагностические возможности, большое количество данных (так, при КТ-ангиопульмонографии с использованием тонких срезов, выполненной на томографе с 16 рядами детекторов, получается 500–600 срезов) приводит к повышению нагрузки на любую систему, предназначенную для анализа и архивирования информации. В будущем, появление автоматических алгоритмов обнаружения и более широкое использование реконструкций с использованием проекций максимальной интенсивности (MIP) будет полезно для идентификации эмболов в легочных артериях на основании большого объема данных, полученных при МСКТ.
Возможные ошибки при интерпретации результатов КТ обусловлены эффектом частичного объема: наложением периваскулярных мягких тканей, зон ветвления бронхов, и кровеносных сосудов, идущих не в вертикальном направлении. Так, лимфоидная и соединительная ткань, расположенная преимущественно вблизи крупных сосудов, между артерией и стенкой бронха, может быть ошибочно принята за тромб.
Артефакты, обусловленные током крови и движением, могут приводить к возникновению ложных дефектов наполнения: вероятность их наличия необходимо учитывать при оценке качества исследования и анализе полученных данных. Ложные дефекты наполнения, обусловленные током крови, могут также возникать при КТ-венографии, обуславливая ложноположительный результат.
МРТ в диагностике ТЭЛА
Согласно результатам небольшого количества исследований, МРТ можно использовать в диагностике ТЭЛА. В то же время, применение МРТ ограничено; этот метод используется в основном для пациентов с нарушением функции почек или при наличии противопоказаний к введению йодсодержащих контрастных веществ. Применение новейших интраваскулярных контрастных средств и методов, нивелирующих помехи от дыхательных движений, позволяет сделать роль МРТ в диагностике ТЭЛА более значимой.
С целью оценки чувствительности и специфичности МР-ангиографии изолированно и в сочетании с МР-венографией при диагностике ТЭЛА и тромбоза глубоких вен было проведено мультицентровое исследование PIOPED III. Это исследование – первая масштабная попытка оценки использования МРТ для диагностики ТЭЛА. Согласно выводам, полученным в результате исследования, технически правильно выполненная МР-ангиопульмонография изолированно характеризуется чувствительностью 78% и специфичностью 99%, в то время как комбинация МР-ангиопульмонографии и МР-венографии показывает чувствительность, равную 92%, и специфичность 96%, но в то же время у 52% пациентов (у 194 из 370) полученные результаты были некорректны из-за технических причин. По итогам исследования PIOPED III был сделан вывод, что, несмотря на преимущества МРТ, неправильная техника выполнения исследования у 25% всех пациентов ограничивает широкомасштабное применение МР-ангиопульмонографии и МР-венографии в диагностике ТЭЛА.
Сцинтиграфия и ангиография при ТЭЛА
В многоцентровом исследовании PIOPED (1990 г.) изучалось применение вентиляционно-перфузионной сцинтиграфии и ангиопульмонографии; было обнаружено, что нормальные результаты вентиляционно-перфузионной сцинтиграфии практически исключают ТЭЛА, а изменения высокой степени достоверности практически подтверждают диагноз. Тем не менее, диагноз ТЭЛА был подтвержден либо исключен только лишь у 174 пациентов из 713 (24%) – у тех, клинические симптомы которых четко соотносились с изменениями на сканах. У большинства пациентов, в т. ч., у тех, у кого имелись сердечно-легочные заболевания, лежащие в основе возникновения ТЭЛА, результаты вентиляционно-перфузионной сцинтиграфии были сомнительными либо не имели диагностической ценности, что требовало выполнения дополнительных исследований. Исходя из этого, у пациентов с наличием патологических изменений на рентгенограммах органов грудной клетки, предпочтительным первичным скрининговым методом диагностики оказывается КТ, а не сцинтиграфия.
Лечение тэла
Основным лечением тромбоэмболии является применение антикоагулянтов, препятствующих свертыванию крови. Антикоагулянты предотвращают образование тромбов и снижают риск развития новых сгустков.
В более тяжелых случаях могут потребоваться другие методы лечения, направленные на устранение или удаление имеющихся тромбов. Это достигается с помощью тромболитиков, или, реже, хирургическим вмешательством.
Около половины всех случаев легочной эмболии встречаются у пациентов, уже находящихся на стационарном лечении. Если на время обнаружения эмболии пациент еще не находится в больнице, требуется экстренная госпитализация.
При своевременно начатом лечении прогноз при ТЭЛА намного более благоприятный, хотя в целом летальность сохраняется довольно высокой.
Необходимым условием успешного лечения является точная диагностика. При неоднозначных или противоречивых результатах КТ полезным может быть второе мнение.
Василий Вишняков, врач-радиолог
При составлении статьи использованы материалы:
https://emedicine.medscape.com
