Инфаркт легкого лечение прогнозы
Инфаркт легкого — это острый процесс, сопровождающийся нарушением целостности кровеносного сосуда малого круга. Обычно страдают артерии.
Причина всегда примерно одинакова: тромбоз, закупорка полой структуры сгустком крови, критический рост давления на локальном уровне, разрыв, геморрагия, компрессия паренхимы органа.
Затем возможны варианты. Еще на стадии кровотечения вероятна гибель больного, причем почти мгновенная. Если повезло, нужно следить за состоянием человека. Возможна гангрена, абсцесс, компрессия легкого с развитием дыхательной недостаточности и асфиксии.
Лечение срочное. Консервативное или оперативное. Часто в сочетании. Прогнозы туманны, поскольку нужно учитывать огромное количество факторов.
Механизм развития
В основе лежат два процесса. Первый и самый распространенный — тромбоз. То есть закупорка артерии малого круга сгустком крови.
Чаще всего он образуется далеко от локализации поражения. Конечности как основное место развития. Чуть реже сердце. Например, после перенесенных травм, прочих состояний.

Второй вариант — атеросклероз. Сам по себе он разделяется еще на два типа. Образование на стенках сосуда холестериновых бляшек, отложений жирных соединений, которые радиально обволакивают эндотелий, создают механическое препятствие и не дают крови двигаться в нормальном темпе.
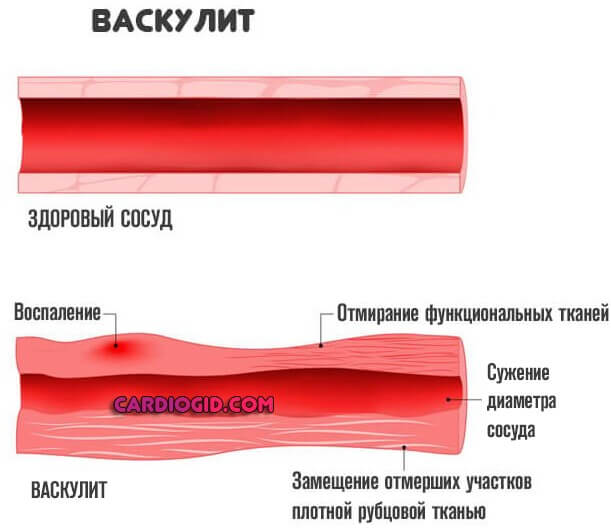
Сужение или стеноз также относится к типу атеросклероза. Сопровождается спонтанным спазмом, изменением диаметра просвета сосуда. Реже отмечаются прочие причины, вроде воспаления (артериита) с рубцеванием и заращением стенки.
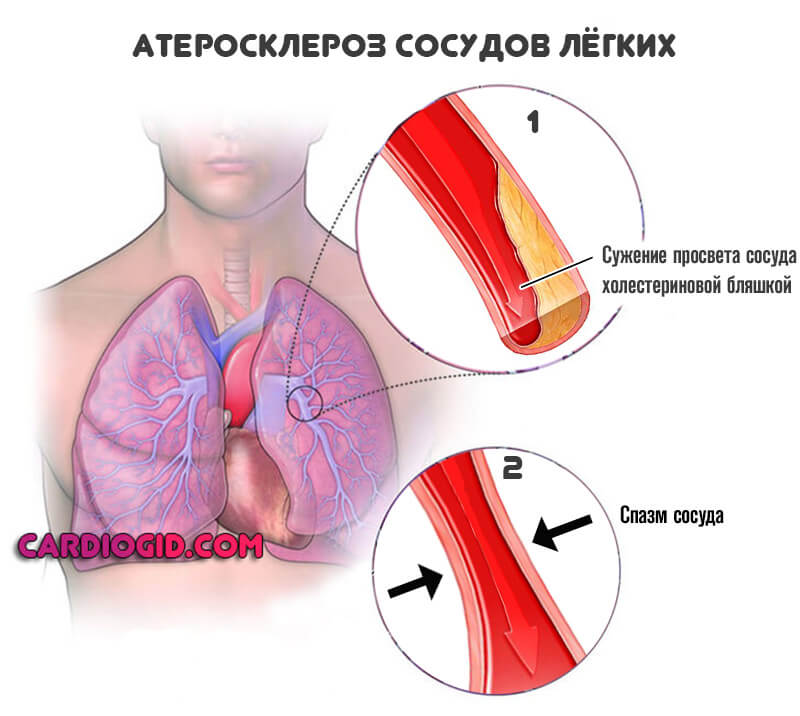
Как бы то ни было, в любом случае развивается выраженный рост давления на локальном уровне. Потому как крови приходится преодолевать большее сопротивление.
Риск сохраняется в течение каждого цикла сокращения сердца, то есть постоянно, пока присутствует патологическое состояние.
В отклонение вовлекается один сосуд или сразу несколько. Дальнейший этап развития сопровождается разрывом артерии.
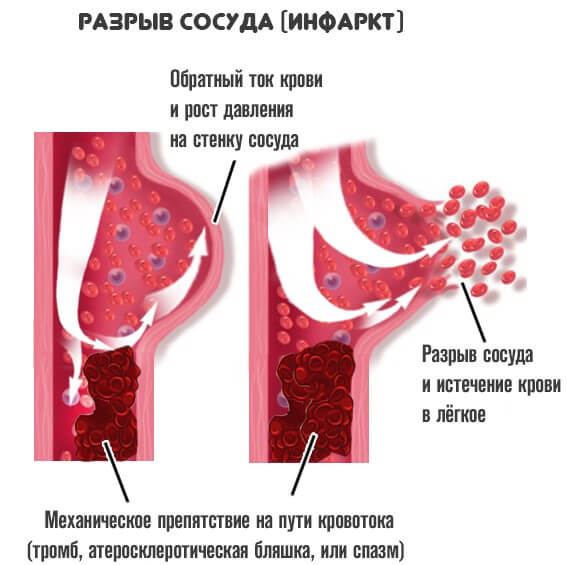
Обычно это не спонтанное и не случайное явление. Оно обусловлено растяжением и истончением тканей.
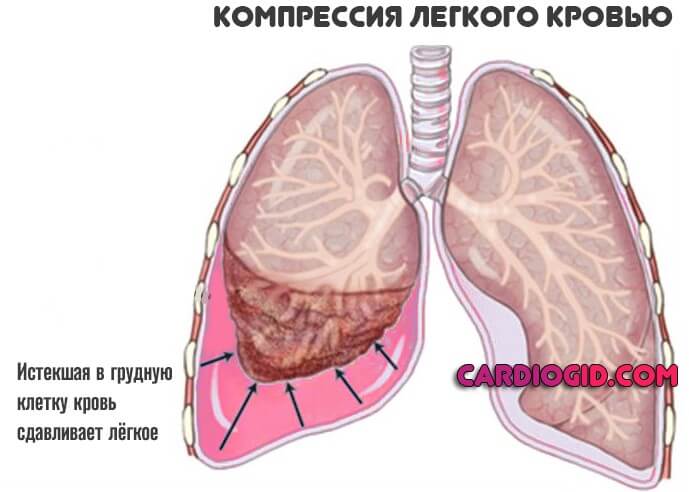
Кровь обильно изливается в межклеточное пространство, возможно попадание и в грудную клетку, что неминуемо спровоцирует воспаление.
Если пациент не погиб от массивного истечения жидкой ткани, возникают многие осложнения. Причина — в компрессии дыхательных структур, попадании крови в альвеолы (геморрагическая консолидация легочной паренхимы), в грудную клетку и прочие поражающие факторы.
На каждом этапе терапии нужно внимательно следить за состоянием пострадавшего, чтобы не упустить важный момент и вовремя купировать надвигающуюся угрозу.
В одночасье инфаркт легкого не развивается, если не считать острых случаев. Патология формируется вторично, как ответ на текущее заболевание. Обычно речь идет о гипертонии, отклонениях в работе сердца (ИБС, прочие варианты), атеросклероз, холестеринемию.
Симптомы присутствуют в большинстве случаев, но они неявные, слабые, не мотивируют человека обратиться в больницу.
Классификация
Общепринятой типизации рассматриваемого заболевания не существует. Легочный инфаркт можно разделить по нескольким моментам.
- Первый — количество пораженных сосудов. При этом далеко не всегда множественный процесс опаснее единичного. Зависит от типа, диаметра кровоснабжающих структур. Понятно, что разрыв артерии будет фатальнее разрушения нескольких более мелких сосудов.
- Далее, этиология или происхождение. Как правило, инфаркт легких — вторичен по отношению к тому или иному заболеванию.
Но возможны первичные отклонения. При непосредственной закупорке сосуда после перенесенной травмы, при спонтанном образовании тромбов.
Наконец, можно классифицировать патологический процесс по характеру развития. Острый или хронический.
Первый несет летальный исход в 95% случаев. Пациент, окружающие и даже врачи не успевают среагировать. Массивное кровотечение приводит к скорой гибели человека.
Во втором случае прогрессирование происходит месяцы, годы, заканчивается геморрагией и опасным кровотечением. В этот момент разница уже не велика и вероятность гибели идентична.
Симптомы
Для заболевания характерно острое, внезапное начало. Примерная клиническая картина включает в себя группу расстройств самочувствия:
- Невыносимая боль в грудной клетке. Обычно со стороны пораженного легкого, хотя и не всегда.
Врачей и пациентов путает расположение дискомфортного ощущения.
Во время инфаркта возможен отраженный характер синдрома, диффузный тип, когда определиться с локализацией вообще не получается: болит вся грудная клетка.
По характеру ощущение давящее, тянущее, распирающее, жгучее. Прострелов почти не бывает. Возможна пульсация, с усилением дискомфорта с каждым ударом сердца.
- Одышка. Сопровождает человека на протяжении всего острого периода и после него. Если развиваются осложнения, то вероятность сохранения признака многократно растет.
Возможно усугубление проявления. Симптом инфаркта лёгкого присутствует и в полном покое, осложняется при минимальной физической нагрузке, а при перемене положения тела перерастает в удушье, асфиксию.
Это смертельно опасное состояние. Чреватое гибелью от дыхательной недостаточности. В более легких случаях дает минимальный дискомфорт.
- Кровохаркание. Кашель практически сразу становится продуктивным, с отхождением жидкой алой соединительной ткани, возможно с пенистой мокротой. В тяжелых случаях речь идет о полноценном кровотечении, фатальном для человека.
- Слабость, сонливость, ощущение усталости. Астенические проявления возникают в один момент. Связаны с резкой потерей крови.
- Коллаптоидная реакция. В ответ на тот же фактор. Сопровождается потливостью, бледностью кожных покровов, ощущением холода, зябкостью, спутанностью сознания, тремором (дрожанием конечностей, подбородка).
Это специфические признаки патологического процесса. Примерно в 86% случаев и даже более развиваются дополнительные проявления. Причина в формировании вторичного инфаркта миокарда.
Почему добавляется еще и деструкция сердечной мышцы? Поскольку легкие не способны обеспечить кровь кислородом, наступает ишемия всех систем. В том числе недополучает питания и орган. Развивается коронарная недостаточность.
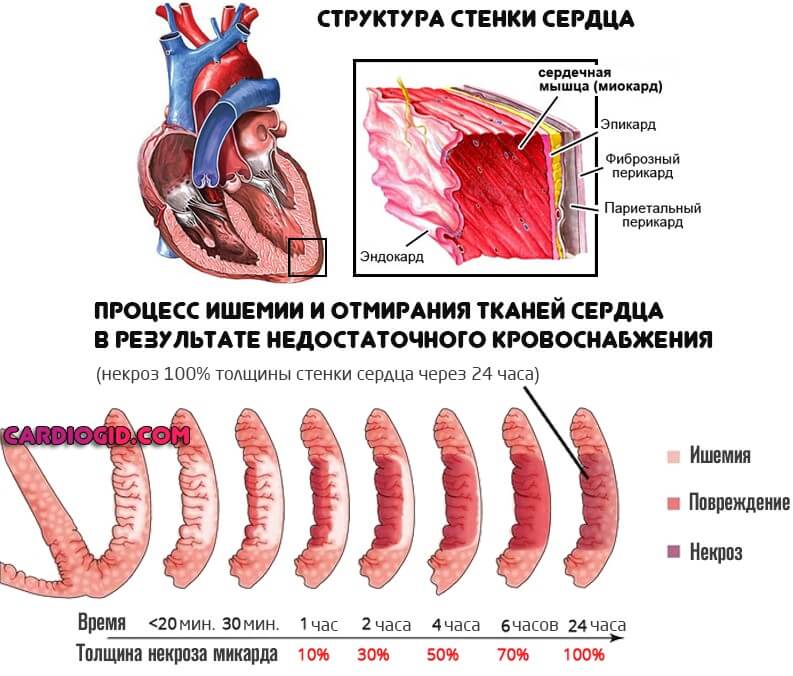
Дополнительные симптомы инфаркта миокарда путают всю клиническую картину и могут сбить врача со следа, особенно, если недостаточно опыта. Требуется дифференцировать состояния, медлить нельзя. Счет идет на минуты.
Внимание:
При присоединении коронарной недостаточности риск гибели возрастает почти на 60% вне зависимости от обширности поражения.
Среди прочих признаков:
- Изменение сердечного ритма. По типу брадикардии. Урежения ЧСС, до критических отметок, ниже 50 ударов в минуту.
- Резкое падение артериального давления. Также до минимальных значений, что только усложняет общее состояние. Сократительная способность миокарда падает, орган не обеспечивает питательными веществами и кислородом даже себя.
- Тошнота, рвота. Кратковременные.
- Потеря сознания.
Процесс продолжает двигаться по цепи. В течение считанных минут рискует развиться полиорганная недостаточность и гибель больного.
Не всегда все так плачевно. В некоторых случаях, если объем поражения не велик, симптомов может не оказаться вовсе.
При этом, спонтанное восстановление наступает довольно быстро. Требуется от 4 до 12 дней. Лечение ускоряет процесс. Но обнаруживается нарушение случайно.
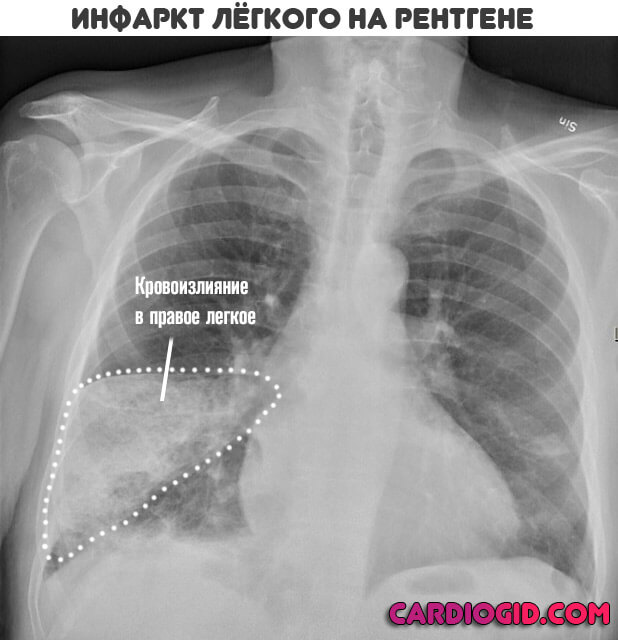
Возможна картина, напоминающая туберкулез или воспаление легких. Геморрагия выявляется во время рентгена.
Клиника может включать в себя и неврологические признаки: болевой синдром, головокружение, тошноту, рвоту, потерю сознания, обмороки. Развивается генерализованная дисфункция всего организма. Это крайне опасный процесс.
Причины
Факторы многообразны. На раннем этапе помощи этиология играет второстепенную роль, не считая непосредственной сиюминутной связи между основным расстройством и легочным инфарктом.
Потом определиться с фактором жизненно важно: никто не даст гарантий, что не случится фатального рецидива. Это ключевой момент терапии.
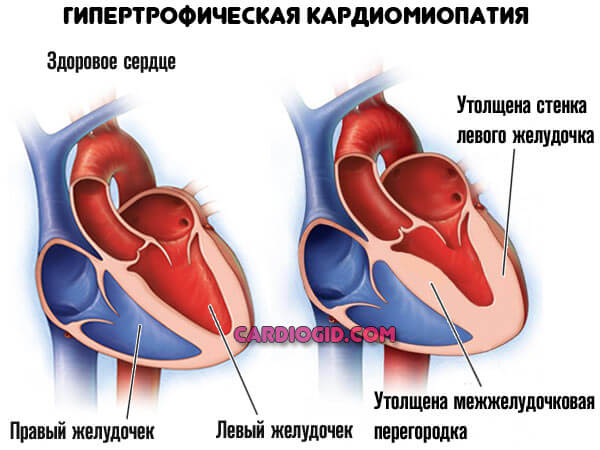
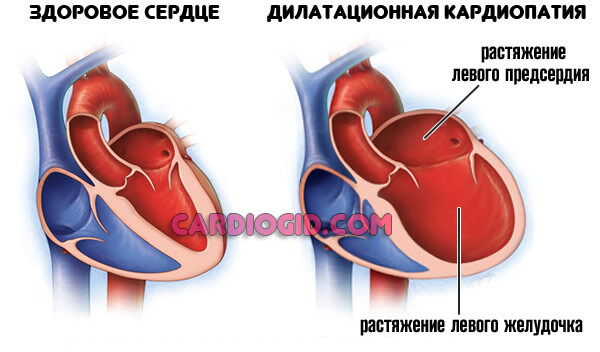
- Кардиомиопатия. Аномальное утолщение стенок мышечного органа, также расширение камер (дилатация).
- Артериальная гипертензия. Несколько реже провоцирует рассматриваемое расстройство.
- Чрезмерное количество холестерина в крови. Развивается в результате обменных нарушений, заболеваний эндокринного плана.
- Опухоли любой локализации. Особенно, злокачественные, инфильтрирующие прочие ткани и обуславливающие кровоизлияния. Также доброкачественные, сдавливающие сосуды и провоцирующие геморрагию.
- Ревматизм. Аутоиммунный процесс. Сопровождается тяжелым воспалением сердечных структур.
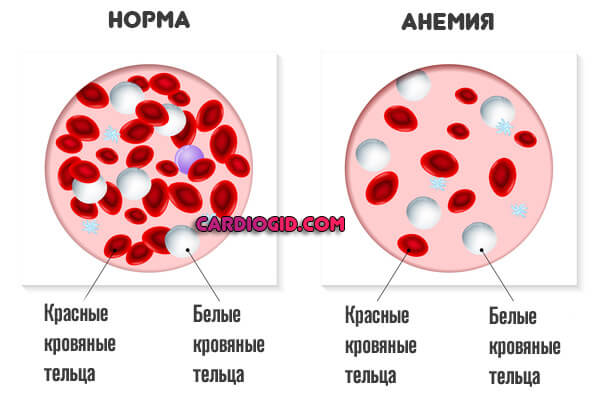
- Анемия, также и обратное явление, с избытком гемоглобина, загустеванием крови.
- Чрезмерно быстрая свертываемость жидкой ткани. Гиперкоагуляция.
- Переломы, травмы костей грудной клетки. Прочих структур с развитием кровотечений. Ключевой момент — обязательная геморрагия. Потому как основу в подавляющем большинстве описанных ситуаций составляет образование тромба, его отрыв и дальнейшее движение в сторону малого круга.
Другой вариант обусловлен холестеринемией. Развивается она как итог обменных нарушений. Классическое заболевание — атеросклероз.
Прочие факторы, вроде артериита, васкулита имеют место, но встречаются в разы реже, потому их исключают в последнюю очередь. На долю приходится 3-4% от общей массы.
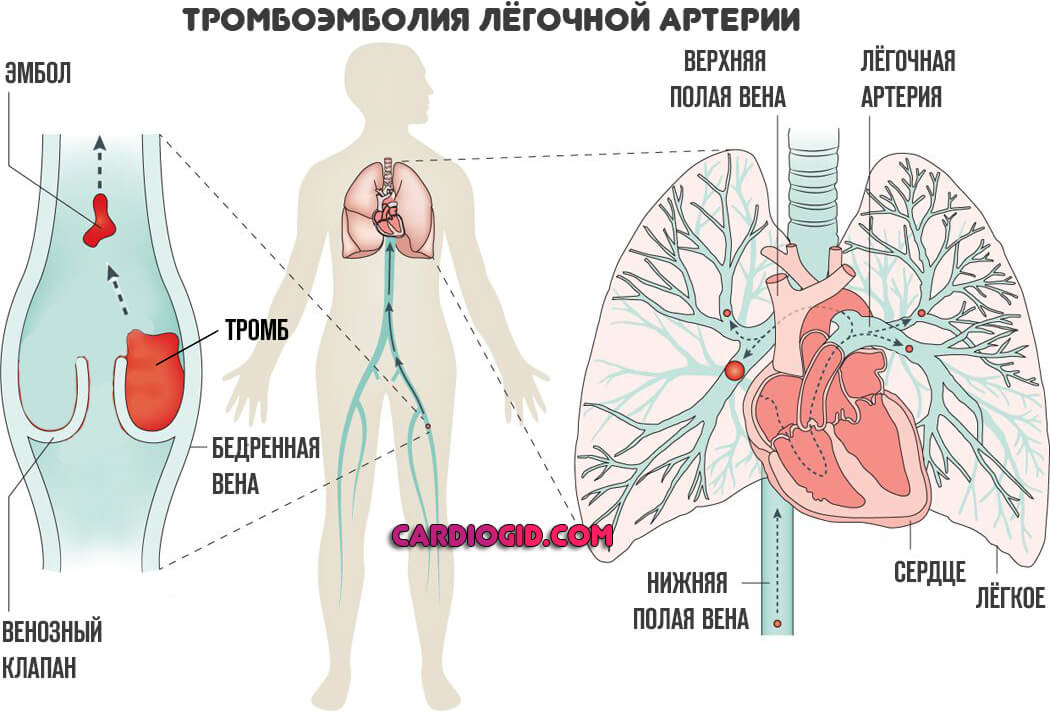
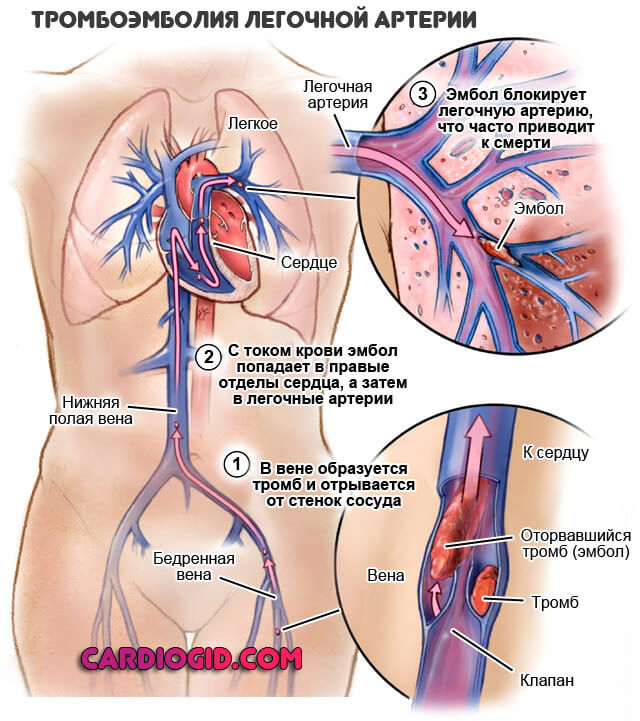
Часто фактором развития инфаркта выступает ТЭЛА — тромбоэмболия легочной артерии. Заболевание в большинстве своем фатальное, шансов на выживание при разрыве сосуда минимум, если не сказать что таковые вообще отсутствуют.
Консолидация легочной ткани (заполнение альвеол кровью, вместо воздуха) оказывается смертельной в 98% случаев и более в перспективе считанных минут. Остальные погибают в течение суток, максимум двух.
Случаи выживания можно пересчитать по пальцам одной руки, что связано со стремительным развитием расстройства, массивным кровотечением. Времени на реагирование и тем более помощь не хватает.
Диагностика
Проводится под контролем врача-кардиолога или сосудистого хирурга. Часто над таким «сложным» пациентом работает целый консилиум. В том числе может понадобиться помощь торакального специалиста, пульмонолога.
Обследования проводятся в срочном порядке при поступлении пациента в больницу. На долгие изыскания времени нет.
Ограничиваются первичным осмотром, который включает в себя оценку симптомов, полной клинической картины, артериального давления, частоты сердечных сокращений. Типично сочетание коллаптоидной реакции с кровохарканием. Обязательна рентгенография. Затем оказывают первую помощь.
Только потом можно приступать к более тщательной диагностике. Она преследует две цели: выявить последствия неотложного состояния, определиться с первопричиной нарушения, чтобы предотвратить развитие рецидива в будущем.
Перечень мероприятий довольно широк:
- Устный опрос и сбор анамнеза для определения ключевых факторов.
- Измерение артериального давления, частоты сердечных сокращений.
- Рентген грудной клетки.
- МРТ той же области. Более предпочтительная методика, направлена на выявление мельчайших анатомических дефектов. Считается золотым стандартом.
- Коронография.
- Электрокардиография. Для определения аритмических расстройств, возможных функциональных нарушений.
- Эхокардиография. Визуализирует ткани, по сути представляет собой УЗИ. Используется в рамках ранней диагностики. В системе с ЭКГ дает много информации.
- Анализ крови общий, биохимический с определением липопротеидов низкой и высокой плотности (плохой и хороший холестерин соответственно), атерогенного индекса. Используется для косвенного подтверждения атеросклероза.
Диагностика проводится быстро, чтобы начать восстановление исходного положения больного, насколько это возможно в рамках перенесенного смертельно опасного состояния.
Лечение
Терапия на раннем этапе консервативная. Применяется большая группа разнородных средств.
Как только человек поступил в стационар в остром состоянии, показано применение ряда медикаментов:
- Тромболитики. Растворяют сгусток, нормализуют проходимость сосуда. Стрептокиназа, Урокиназа. Нужно учитывать некоторые противопоказания.
- Антиагреганты, противокоагуляционные средства. Аспирин, Гепарин. Нормализуют реологические свойства крови. В первую очередь — текучесть.
- Болеутоляющие наркотического ряда. Для снятия выраженного, мучительного дискомфорта.
- Спазмолитики. С теми же целями. Папаверин как вариант.
- Критическое падение артериального давления и частоты сердечных сокращений, коллапс купируют Дофамином, Эпинефрином. Это опасные средства, но вариантов не так много.
По окончании можно думать о коррекции последующих отклонений. Используются медикаменты других групп:
- Ангиопротекторы. Анавенол. Для укрепления сосудов.
- Средства для восстановления нормального кровотока: Актовегин и аналоги.
Эуфиллин, Преднизолон для приведения в порядок дыхательной деятельности. - Противогипертензивные срочного действия (в рамках купирования повышенных показателей АД). Лучше ограничиться диуретиками вроде Фуросемида.
- Также вводятся сердечные гликозиды для нормализации сократительной способности миокарда.
В обязательном порядке уже по окончании острого периода легочного инфаркта применяют антибиотики широкого спектра действия: цефалоспорины, фторхинолоны, макролиды и противовоспалительные гормонального профиля (Преднизолон, Дексаметазон).
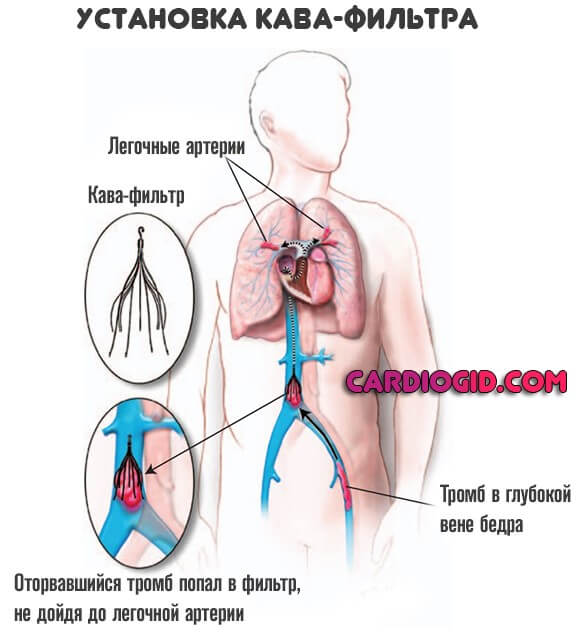
Хирургическое лечение заключается в установке кава-фильтра в сосудистое русло (нижнюю полую вену), чтобы предотвратить движения тромбов по системе.
На фоне осложнений проводится резекция легочной ткани или тотальное удаление органа при его неработоспособности.
Прогноз
Туманный. При раннем начале лечения, хорошем здоровье, молодом возрасте, отсутствии вредных привычек и сопутствующих заболеваний — от условно благоприятного до нейтрального. Риски все равно слишком высоки.
При развитии негативных явлений (некроз паренхимы и т.д.), стремительном прогрессировании — негативный. Если говорить усреднено, выживаемость составляет 30-40%. Или меньше. Данные различны.
Осложнения
Все последствия инфаркта лёгкого несут опасность смерти или минимум тяжелой инвалидности с отсроченной гибелью.
- Абсцесс, гангрена легкого. В первом случае образуется участок некроза, хорошо инкапсулированный. Во втором — очаговый, а затем общий распад парного органа.
- Пневмоторакс. Выход воздуха из разрушенных альвеол в грудную клетку. Имеет закрытый характер, что нетипично для этого состояния.
- Образование кальцинатов, дыхательная недостаточность ввиду рубцевания тканей.
- Массивное кровотечение. В результате дальнейшего прогрессирования расстройства или следующего рецидива.
- Сепсис. Заражение крови с генерализованным воспалением всех тканей.
Осложнения предотвращаются в рамках вторичной профилактики.
Инфаркт легкого — опасное, смертоносное в большинстве своем неотложное состояние. Требует госпитализации, быстрого лечения.
Спонтанно развивается редко. Чаще присутствует предварительный этап, на который мало кто обращает внимание. При комплексном подходе шансы на восстановление присутствуют.
Источник
Инфаркт легкого – это очаг ишемии легочной ткани в результате тромбоэмболии легочной артерии.

Общая информация
По имеющимся в пульмонологии данным, инфаркт легкого составляет 10-25% всех случаев ТЭЛА. Диагноз тромбоэмболии легких нередко не устанавливается прижизненно, что приводит к большому количеству нераспознанных эпизодов инфаркта легкого. При этом летальный исход от легочной эмболии регистрируется у 5%-30% больных. Отсутствие лечения, рецидивирующие тромбозы, наличие фоновой патологии являются основными факторами, повышающими риск фатальных случаев легочной эмболии. Инфаркт правого легкого встречается в 2 раза чаще, чем левого, при этом нижние доли легких поражаются в 4 раза чаще, чем верхние.
Патогенез
В основе лежат два процесса. Первый и самый распространенный — тромбоз. То есть закупорка артерии малого круга сгустком крови. Чаще всего он образуется далеко от локализации поражения. Конечности как основное место развития. Чуть реже сердце. Например, после перенесенных травм, прочих состояний.
Второй вариант — атеросклероз. Сам по себе он разделяется еще на два типа. Образование на стенках сосуда холестериновых бляшек, отложений жирных соединений, которые радиально обволакивают эндотелий, создают механическое препятствие и не дают крови двигаться в нормальном темпе.
Сужение или стеноз также относится к типу атеросклероза. Сопровождается спонтанным спазмом, изменением диаметра просвета сосуда. Реже отмечаются прочие причины, вроде воспаления (артериита) с рубцеванием и заращением стенки. Как бы то ни было, в любом случае развивается выраженный рост давления на локальном уровне. Потому как крови приходится преодолевать большее сопротивление. Риск сохраняется в течение каждого цикла сокращения сердца, то есть постоянно, пока присутствует патологическое состояние.
В отклонение вовлекается один сосуд или сразу несколько. Дальнейший этап развития сопровождается разрывом артерии. Обычно это не спонтанное и не случайное явление. Оно обусловлено растяжением и истончением тканей. Кровь обильно изливается в межклеточное пространство, возможно попадание и в грудную клетку, что неминуемо спровоцирует воспаление.
Если пациент не погиб от массивного истечения жидкой ткани, возникают многие осложнения. Причина — в компрессии дыхательных структур, попадании крови в альвеолы (геморрагическая консолидация легочной паренхимы), в грудную клетку и прочие поражающие факторы. На каждом этапе терапии нужно внимательно следить за состоянием пострадавшего, чтобы не упустить важный момент и вовремя купировать надвигающуюся угрозу.
В одночасье инфаркт легкого не развивается, если не считать острых случаев. Патология формируется вторично, как ответ на текущее заболевание. Обычно речь идет о гипертонии, отклонениях в работе сердца (ИБС, прочие варианты), атеросклероз, холестеринемию. Симптомы присутствуют в большинстве случаев, но они неявные, слабые, не мотивируют человека обратиться в больницу.
Причины
Спровоцировать развитие инфаркта легкого могут различные заболевания:
- Ревматизм,
- Опухоли,
- Сепсис,
- Переломы костей,
- Гиперкоагуляция,
- Флеботромбозы и тромбофлебиты,
- Полицитемия,
- Анемия,
- Ожоги,
- Кардиомиопатия,
- Инфекционная почечная патология,
- Эндокардит.
Обтурация легочных артерий приводит к ишемии легких. При этом нарушается проницаемость сосудов, ишемизированный участок переполняется кровью. Окклюзия легочных сосудов и рефлекторная вазоконстрикция приводят к перегрузке правых камер сердца. Вследствие застоя крови возникает гипертензия в легочном круге. Пораженный участок приобретает насыщенный красный цвет, становится плотным и возвышается над здоровой легочной тканью. Плевральные листки тускнеют, в полости плевры скапливается геморрагический экссудат. Риск развития патологии повышается при наличии у больных флотирующих тромбов. Недостаточная оксигенация и трофика легочной ткани приводят к ее дистрофии, а в дальнейшем — к некрозу.
Факторы, способствующие развитию патологии:
- Длительная гормонотерапия,
- Ранний послеродовый период,
- Удаление селезенки,
- Прием лекарств, повышающих свертываемость крови,
- Химиотерапия,
- Повреждение сосудистой стенки во время пункции вен,
- Избыточный вес,
- Длительная иммобилизация.
Классификация
Инфаркт легкого представляет собой один из клинических вариантов ТЭЛА, наряду с внезапной одышкой неизвестного генеза и острым легочным сердцем. В зависимости от уровня обтурации легочной артерии тромбоэмболом различают:
- массивную тромбоэмболию (эмболизация основного ствола или же главных ветвей легочной артерии)
- субмассивную тромбоэмболию (закупорка на уровне долевых и сегментарных ветвей)
- тромбоэмболию мелких легочных артерий.
Инфаркт легкого может быть первичным (с неизвестным источником отрыва тромбоэмбола) и вторичным (осложнение тромбофлебита вен); ограниченным (при обтурации субсегментарных ветвей легочной артерии) и обширным (зона поражения распространяется на большую площадь); неосложненным и осложненным (кровохарканьем, абсцедированием, эмпиемой плевры, сепсисом).

Тромбоэмболия ветвей легочных артерий вызывает ишемизацию участка легочной паренхимы с последующим переполнением поврежденной ткани легкого кровью, которая поступает в него из областей с нормальной васкуляризацией. При таком механизме развивается геморрагическая форма инфаркта легкого. В пораженной зоне создаются условия для развития инфекции, что приводит к возникновению инфаркт-пневмонии. В других случаях ветвь легочной артерии перекрывается инфицированным эмболом – в этом случае происходят деструкция паренхимы и формирование абсцесса легкого.
Симптомы и клинические проявления
Симптоматика инфаркта легкого зависит от площади поражения легочной ткани и общего состояния организма. При незначительных размерах очага клинические признаки могут отсутствовать, а заболевание выявляется лишь с помощью рентгенодиагностики. При бессимптомном течении рентгенологические изменения исчезают самостоятельно через 7-10 дней. Микроинфаркт легкого выявляют случайного во время терапии его инфекционных последствий.
Признаки острой закупорки легочных сосудов являются основными симптомами патологии. Заболевание характеризуется внезапным началом с появления острой боли в груди и инспираторной одышки на фоне общего благополучия. Болевой синдром — клиническое проявление ишемии.
Кашель у больных сначала сухой, затем становится влажным, выделяется кровянистая, пенистая мокрота темно-коричневого цвета. Мокрота с кровянистыми прожилками — характерный признак геморрагической формы заболевания. Причиной его появления является разрыв забитого тромботическими массами сосуда и пропитывание легочной ткани кровью.
Одышка сопровождается сосудистой реакцией: бледностью кожи, липким и холодным потом.
Ишемия миокарда часто сопровождает инфаркт легкого. Это связано с нарушением коронарного кровотока. Среди прочих симптомом патологии выделяют: частое поверхностное дыхание, нитевидный пульс, озноб, лихорадку, бледность или серость кожи, акроцианоз.
У больных развивается гипотония, церебральные расстройства, гепатомегалия, абдоминальный синдром, приступы удушья, мерцательная аритмия, панические атаки, в крови – лейкоцитоз, увеличение СОЭ. Врач, обследуя пациентов, обнаруживает характерные перкуторные, перкуссионные и аускультативные признаки.
Осложнения
Инфаркт легкого — тяжелое заболевание, приводящее к опасным последствиям и угрожающее жизни больного.
Осложнения:
- Постинфарктная пневмония развивается спустя 10-14 дней после инфаркта легкого. Больных мучает першение и дискомфорт в горле. У них появляется сухой или влажный кашель с небольшим количеством мокроты, кровохарканье. Боль в груди усиливаются при каждом вдохе. В ходе микробиологического исследования мокроты обнаруживают атипичных возбудителей пневмонии — микоплазм, хламидий, грибов.
- Гнойный плеврит — результат инфицирования плевральной полости. Обычно заболевание является осложнением пневмонии, инфаркта легкого, абсцесса. У больных появляется лихорадка, озноб, тахикардия, одышка, цианоз, потливость, боль в груди, кашель. Прогноз гнойного плеврита всегда серьезный. Летальность достигает 20%.
- Постинфарктное абсцедирование легочной ткани происходит в относительно короткий срок после инфаркта легкого. В результате некроза и инфицирования очага поражения образуется полость в легочной ткани. Абсцесс легкого прорывается в плевральную полость с развитием эмпиемы плевры. При благоприятном течении патологии легочная ткань рубцуется.
- Спонтанный пневмоторакс развивается при поступлении воздуха их альвеол в плевральную полость. У больных возникает острая боль в груди, одышка, тахикардия, страх смерти. Пациенты занимают вынужденное положение, приносящее им облегчение. Прогноз заболевания благоприятный. Возможны рецидивы.
- Рубцы на легком после перенесенного инфаркта могут иметь разные размеры, от которых зависит клиническая картина патологии. При диффузном пневмосклерозе, когда на легком имеется много рубцов, у больных появляется одышка, слабость, затрудненное дыхание, покалывание в груди. Если патологию не лечить, она перейдет в сердечно-легочную недостаточность.
- Легочное кровотечение характеризуется выделением темной крови с примесью мокроты, сгустков и пищевых масс. Профузное кровотечение может привести к смерти. При появлении первых признаков кровотечения больного необходимо срочно госпитализировать в стационар. Кровь, постоянно поступающую в дыхательные пути, следует откашливать. Наиболее опасным осложнением легочного кровотечения является асфиксия. В стационаре устанавливают источник кровотечения и проводят соответствующее лечение.
- Разрыв аневризмы аорты проявляется сильнейшими пекущими и разрывающими болями в груди, резким падением артериального давления и прочими признаками кардиогенного шока. Если больные вовремя не обратятся за медицинской помощью, помочь им вряд ли удастся.
- Гангрена легких — деструктивный процесс в легочной ткани, обусловленный воздействием гнилостных бактерий. Ранним признаком заболевания является зловонный запах изо рта. Затем у больных появляется кровохарканье, выделение большого количества мокроты, лихорадка, озноб, они резко теряют вес. Заболевание протекает очень тяжело. Если гангрену легких не лечить, развивается сепсис, возможен летальный исход.
Диагностика
Постановкой диагноза в клинике занимаются кардиолог и пульмонолог. Во время общего осмотра они отмечают степень цианоза, одышки, включения в акт дыхания дополнительных мышц. В ходе аускультации обращают внимания на хрипы в легких, ослабленное везикулярное дыхание, изменения со стороны сердца – характерные для сердечной недостаточности шумы. На основе данных физического обследования устанавливается предварительный диагноз.
Наиболее информативными методами диагностики являются лабораторные и инструментальные исследования.
Первая группа включает общий и биохимический анализ крови, измерение ее газового состава. Инструментальное обследование включают электрокардиограмму, УЗИ или реовазографию вен нижней конечности для нахождения возможных тромбов, рентгенографию, компьютерную томографию.
Основными рентген-признаками заболевания является расширение, деформация и усиленная васкуляризация корня легкого, участок повышенной плотности в форме клина, который вершиной направлен к корню легкого, а основой к периферии. Возможно наличие выпота в плевральной полости при длительном течении заболевания.
Макропрепарат пораженного легкого, то есть его внешний вид, характеризируется полнокровием, наличием клинообразной зоны некроза, точечными кровоизлияниями ближе к поверхности легкого, гемодинамическими нарушениями в закупоренных сосудах – стазом, дилатацией. Микропрепарат – образец легкого под микроскопом – обладает характерным для инфаркта описанием: в центре некротические массы, вокруг них воспалительный лейкоцитарный вал, эритроцитарная инфильтрация.
Особенности терапии
Инфаркт легкого – это неотложное состояние, требующее оказания экстренной медицинской помощи в реанимационном отделении стационара. Лечение инфаркта легкого комплексное и длительное. Больному назначают сразу несколько групп препаратов, растворяющих тромбы и устраняющих симптомы патологии.
Начинают лечение с введения пациенту фибринолитиков. При отсутствии выраженной артериальной гипертензии применяют следующие фибринолитические средства – «Стрептокиназу», «Урокиназу», «Тканевой активатор плазминогена». Противопоказаны эти лекарства лицам, перенесшим месяц назад инсульт, а также страдающим геморрагическим диатезом, беременным женщинам. В тяжелых случаях переходят от тромболитической терапии к операции — тромбэктомии.
Больным с инфарктом легкого назначают прямые и непрямые антикоагулянты. «Гепарин» – препарат, не растворяющий тромб, но препятствующий его увеличению и останавливающий процесс тромбообразования. Это лекарство уменьшает спазм легочных капилляров, альвеол и бронхиол. Длится гепаринотерапия десять дней. Затем переходят к лечению «Дикумарином», «Неодикумарином», «Фенилином». Антикоагулянты предупреждают дальнейшее тромбообразование и предотвращают повторную эмболизацию.
Антиагрегационная терапия проводится с целью предупреждения повторного тромбообразования. Больным назначают «Аспирин», «Тромбо АСС», «Кардиомагнил».
Наркотические анальгетики применяют при острой боли. Они ослабляют болевой синдром, улучшают кровообращение, купируют одышку. Внутривенно вводят 1% раствор «Морфина» Ненаркотические анальгетики назначают при появлении плевральной боли по время дыхания и кашля, при изменении положения тела. Внутривенно вводят 50% раствор «Анальгина».
Чтобы снять рефлекторный спазм сосудов, вводят внутримышечно большие дозы спазмолитиков – «Папаверина», «Дротаверина».
При развитии легочного кровотечения применяют препараты кальция.
Для лечения шока используют вазопрессоры – «Допамин», «Добутомин».
«Эуфиллин» вводят внутривенно медленно при наличии бронхоспазма.
После стабилизации состояния больного переходят к антибактериальной терапии и стандартному симптоматическому лечению. Антибиотики назначают для профилактики воспаления легких и нагноения. Обычно используют препараты широкого спектра действия из группы фторхинолонов – «Ципрофлоксацин», макролидов – «Азитромицин», цефалоспоринов – «Цефтриаксон», пенициллинов – «Амоксициллин».
Облегчить работу сердца помогут внутривенные инъекции сердечных гликозидов – «Строфантина», «Коргликона».
Для улучшения реологических свойств крови и ускорения регенерационных процессов в тканях используют «Трентал», «Кавинтон», «Актовегин».
При выраженной гипертонии назначают внутривенное введение «Фуросемида». Препарат обеспечивает перераспределение крови и уменьшение ее объема в легких. Применяют также «Лазикс» внутривенно струйно.
При гипотонии внутривенно вводят «Преднизолон», «Строфантин» и «Реополиглюкин». В этом случае все вышеперечисленные лечебные мероприятия запрещены. Для борьбы с коллапсом внутривенно капельно вводят «Допамин», «Глюкозу» или натрия хлорид.
При инфаркте легкого устанавливают кава-фильтр в нижнюю полую вену, который будет задерживать тромбы и не пропускать их в системный кровоток.
Специфическое лечение инфаркта легкого продолжают 8-10 дней. Более длительное лечение лекарствами данных групп может привести к развитию остеопороза и тромбоцитопении.
Прогноз
При правильно и своевременно организованной терапии инфаркт легкого не представляет большой угрозы для жизни. В редких случаях он может привести к внезапной смерти. Риск неблагоприятного исхода повышается при наличии тяжелой сердечной недостаточности, рецидивах ТЭЛА, развитии различных осложнений (постинфарктной пневмонии, отека легких, нагноительных процессов).
Профилактика
Профилактика инфаркта легкого может включать своевременное лечение тромбофлебитов, лечебную гимнастику и ранний подъем после хирургического вмешательств, ношение компрессионного трикотажа при заболеваниях вен нижних конечностей, соблюдение сроков использования внутривенных катетеров для инфузионной терапии.
Источники: krasotaimedicina.ru, cardiogid.com, neboleem.net, obozrevatel.com, sosudinfo.ru

Аделина Павлова
Медсестра общего профиля. Более 40 лет рабочего стажа. Копирайтер на пенсии. Подробнее об авторе
Последнее обновление: 4 марта, 2020
Источник<
