Инфаркт и сестринское дело

Инфаркт миокарда проявляется внезапно и требует неотложной помощи. Главной задачей медицинской сестры в данном случае будет вывести больного из опасного состояния и минимизировать последствия до приезда скорой помощи, а также вести контроль лечения и разъяснительные работы в период реабилитации.
Функции сестринского ухода
Сестринский процесс при инфаркте миокарда начинается при первых выявлениях нарушений в работе сердечно-сосудистой системы. Потому что наличие сердечных патологий в анамнезе, при определенных обстоятельствах, создает риск развития инфаркта. К главным функциям медицинской сестры на этом этапе относят:
- разъяснение больному специфики его заболевания с возможным итогом при несоблюдении врачебных рекомендаций;
- ознакомление всех членов семьи с клиническими проявлениями приступа для его своевременного опознания и незамедлительного вызова скорой помощи;
- оговаривается правильный прием нитроглицерина и препаратов, выписанных врачом.

Если приступа избежать не удалось – вывести больного из инфарктного состояния в домашних условиях не представляется возможным. Главная тактика в данном случае – это скорейшая госпитализация. Во время интенсивной терапии на медицинского работника возлагаются следующие функции:
- Сестра должна уметь быстро оценивать клиническую картину и самостоятельно реагировать на ее (реанимировать больного). Для этого она должна не только уметь выполнять все врачебные поручения, но и знать основы оказания помощи при инфаркте.
- После врачебного вмешательства по ликвидации тромба и восстановления кровоснабжения в органе, медицинская сестра оказывает непрерывное наблюдение за жизненными показателями больного для всяческого предупреждения и выявление возможных осложнений. Производится полный мониторинг: измерение частоты пульса и дыхательных движений, наблюдение за артериальным давлением, температурой тела и ритмом сердечных сокращений.
- Производится выполнение лечебных мероприятий.
- Бережное и внимательное отношение к больному – улучшит процесс лечения и восстановления.
Действия до прибытия врача, неотложная помощь
Оказание первой помощи во время приступа – очень важная связка последовательных действий, помогающих сохранить жизнь человеку и уберечь его от сопутствующих осложнений. Последовательность действия сестры:
- Произвести вызов бригады скорой помощи, описать симптоматику.
- Открыть входную дверь (попросить сделать это родственников), так не возникнет потери времени при приезде врачей.
- Удобно уложить больного в горизонтальное положение, под голову положить подушку – она должна быть на возвышении.
- По возможности, снять верхнюю одежду, расстегнуть пуговицы – ничего не должно мешать дыханию.
- Обеспечивают приток свежего воздуха.
- Если заболевший человек подвергается приступу паники, его необходимо успокоить.
- Сестрой производится измерение артериального давления и подсчет пульса в среднем каждые 5 минут.
- К рукам и ногам больного ставят тепло – грелки, на область сердца накладывают горчичник.
Медикаментозная помощь:
- Нитроглицерин – принимается под язык. Обеспечивает приток крови к сердечной мышце, немного приглушает болевой синдром;
- Аспирин – используется для разжижения крови. Для быстрого всасывания таблетку необходимо разжевать;
- Корвалол, Валидол – в качестве успокоительного средства.
В отличие от стенокардии, болевые ощущения при инфаркте миокарда не снимаются после приема нитроглицерина, а только немного облегчаются.
В случае потери сознания или полной остановки сердечной деятельности, когда отсутствуют дыхательные движения и пульсация, сестра проводит сердечно-легочную реанимацию:
- непрямой массаж сердца;
- искусственное дыхание.
Манипуляции следует проводить до появления самостоятельных дыхательных движений и пульсации, либо до приезда скорой помощи. Далее больного срочно госпитализируют.

Во время пребывания в стационаре
После проведения реанимационных мероприятий и нормализации сердечной деятельности, больного помещают в стационар. После пережитого инфаркта миокарда различной степени, больному необходим тщательный уход и реабилитационная помощь, которая в основном оказывается медсестрой. Она заключается в следующем:
- Поддержание психологического и физического покоя. При данном заболевании в период восстановления больной должен соблюдать строгий постельный режим. Положение тела меняется с помощью сестры и исключительно после разрешения лечащего врача. Исключены даже самостоятельные походы в туалет. Так же больному объясняют о важности ограничения активности и исключении резких движений.
- Поддержание гигиены у больного – проведение гигиенических процедур: очищение кожного покрова, соблюдение чистоты полости рта, носа, ушей.
- Поддержание чистоты в палате – регулярные проветривания, влажная уборка.
- Наблюдение за специализированной диетой больного, которая обеспечивает регулярное опорожнения кишечника, препятствует метеоризму. Так же контролируется объем выпитой жидкости.
- Контроль над выполнением выписанного врачом лечения, своевременный прием препаратов, измерение физиологических показателей и подготовка больного к необходимым исследованиям.
- Так же сестра проводит регулярные беседы, помогающие больному понять важность соблюдения диеты дома, о возможной в данном случае физической активности и умении самостоятельно подсчитывать пульс и измерять артериальное давление.
В амбулаторных условиях
Если больной проходит терапию в домашних условиях, в случае не осложненного инфаркта миокарда или после выписки, в обязанности медицинского работника входят:
- Разъяснение действия каждого принимаемого препарата, назначенного лечащим врачом. Сестра рассказывает о дозировке каждого лекарственного средства, времени его всасывания и периоде выведения. Такие данные помогут больному понять, почему важно осуществлять прием в строго отведенное время, чем опасна задержка приема или нарушение дозы, к каким последствиям для организма это может привести.
- Провести беседу на тему имеющихся вредных привычек и их пагубного влияние на сосуды сердца и организма в целом.
- Провести наблюдение за жилищными условиями больного и дать рекомендации о важности соблюдения постельного режима (длительность постельного режима зависит от степени поражении миокарда и сопутствующих осложнений после выписки). Так же определить время сна и отдыха с постепенным повышением уровня нагрузок, проведения правильной вентиляции помещения и влажной уборки.
- Пояснение важности придерживания устойчивого психо-эмоционального состояния и как стрессовые ситуации отражаются на работе сердца.
- Важность соблюдения диеты, рекомендованной при болезнях сердечно-сосудистой системы, которая включает в себя малокалорийное дробное питание, основанное на легкоусвояемых продуктах. Исключаются продукты, приводящие к метеоризму, количество воды регулируется в зависимости от наличия отеков.
- Научить больного и его родственников правильному подсчету пульса и измерению артериального давления, с записями данных в специальный журнал. Измерения производятся минимум 3 раза в сутки.

Такая работа медсестры позволит улучшить качество жизни человека, перенесшего инфаркт миокарда, даст возможность больному контролировать свой недуг и не допустить возможных осложнений.
Решение возможных проблем в период реабилитации
В период реабилитации больной находится в так называемой зоне риска развития осложнений. Это происходит, потому что пораженной мышце необходимо время для восстановления нормального функционирования. В связи с этим, в постинфарктный период возможны проявления некоторых симптомов, к которым больной должен быть готов. Обычно, эти осложнения стоит ожидать в период до полугода после перенесения инфаркта (ранние осложнения), либо после 6 месяцев (поздние осложнения). К ним относятся:
- нарушения ритмов сердца и проводимость нервных импульсов;
- острая сердечная недостаточность (кардиологический шок, отек легких и др.);
- перикардит;
- пристеночный тромбоэндокардит;
- постинфарктная стенокардия.
Своевременное распознавание осложнений способствует их беспоследственной ликвидации. В ходе патронажа, сестра внимательно выслушивает все изменения состояния здоровья больного и помогает преодолевать сложившиеся проблемы.
Жизнь после перенесенного инфаркта возможна, при выполнении четких рекомендаций медицинского работника, куда входит:
- поддержание нормальных показателей артериального давления;
- соблюдение диеты;
- умеренные физические нагрузки.
Инфаркт миокарда – довольно опасное состояние, при котором минута промедления грозит смертельным исходом. Поэтому очень важно при любых изменениях в состоянии, любых болевых ощущениях в области сердца, обращаться к врачу. Это позволит сохранить жизнь и избежать серьезных осложнений.
Источник
Острый
инфаркт миокарда —
заболевание, которое обусловливается
развитием одного или нескольких очагов
ишемического некроза в сердечной мышце
в результате нарушения коронарного
кровообращения, возникающего вследствие
сужения сосудов атеросклеротическои
бляшкой или тромбоза коронарной артерии.
Классическое
описание инфаркта миокарда было дано
В. П. Образцовым и Н. Д. Стражеско в 1909 г.
Этиология.
В 95%
этиологическим фактором ИМ является
атеросклероз коронарных артерий, в
развитии которого играют роль факторы
риска ИБС (пол, возраст, артериальная
гипертензия. Сахарный диабет, ожирение,
курение, гиподинамия и др.)
Реже причиной
может быть спазм коронарных артерий
без признаков атеросклероза или
воспалительные изменения коронарных
сосудов ревматической этиологии,
сосудистые поражения.
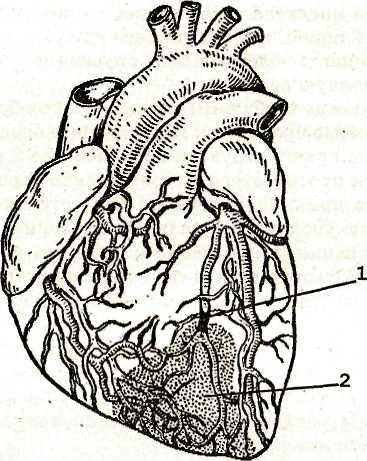
Рис.
35. Инфаркт миокарда. Черным показана
закупорка (тромбоз) артерий (1); зона
некроза заштрихована (2)
Инфаркт миокарда
может располагаться на любой стенке
левого желудочка, а также в межжелудочковой
перегородке. Инфаркты предсердий и
правого желудочка встречаются редко.
При инфаркте
миокарда обескровленный участок
подвергается некрозу. В дальнейшем
погибшие участки замещаются
соединительной тканью, и образуется
плотный рубец.
Различают
крупноочаговый
и
мелкоочаговый
инфаркт
миокарда. Поражающий некрозом всю
толщину стенки желудочка инфаркт
называется трансмуральным.
Клиническая
картина. Основной симптом инфаркта
миокарда — внезапно возникающая резкая
боль в
области сердца
или за грудиной, которая может
иррадии-ровать в левое плечо, левую
лопатку. Боль продолжительная, не
купирующаяся нитроглицерином. Пациент
возбужден, недооценивает тяжесть
своего состояния, иногда испытывает
страх смерти. На лице у него выступает
холодный пот, отмечается бледность
кожных покровов.
Важным признаком
инфаркта миокарда является острая
сердечно-сосудистая недостаточность:
резкая слабость, учащение сердцебиения,
понижение артериального давления,
нитевидный пульс. При аускультации
выявляется глухость тонов сердца,
аритмия.
Инфаркт миокарда,
как правило, сопровождается повышением
температуры тела, она может быть высокой
или субфебрильной. Повышение температуры
связано с поступлением в кровь
продуктов распада из очага некроза. У
лиц старческого возраста температура
тела может не изменяться. В крови
отмечаются лейкоцитоз, увеличение СОЭ.
Одним из важных
клинических симптомов инфаркта миокарда
является шум трения перикарда, который
обнаруживается при аускультации.
Шум трения отмечается при инфаркте
миокарда передней стенки левого желудочка
сердца, при котором развивается
реактивный перикардит (этот признак не
постоянен).
Окончательно
установить диагноз позволяет
электрокардиографическое исследование.
При наличии некроза в миокарде
появляется патологический зубец Q,
зубец Т становится отрицательным,
сегмент ST
выше изолинии.
В течении инфаркта
миокарда выделяются периоды: прединфарктный
(нестабильная стенокардия), острейший,
острый, подострый (период рубцевания)
и постинфарктный. Кроме того, инфаркт
миокарда может быть рецидивирующий,
когда развивается новый участок некроза
на фоне еще протекающего (не зарубцевавшегося)
первого. Повторный инфаркт миокарда
возникает после зарубцевавшегося
первого. После первого инфаркта миокарда
у пациентов остается склонность к
повторному, поэтому так важна профилактика
повторных инфарктов миокарда.
Описанный
выше вариант течения инфаркта миокарда
является типичным (ангинозным),
но
он наблюдается не у всех пациентов.
Могут быть атипичные
варианты: периферический
и безболевой.
Периферический
вариант включает
в себя: гортанно-глоточный (боль типа
ангины), верхнепозвоночный (боль в
спине), нижнечелюстной (боль в нижней
челюсти, в зубе).
Безболевые
варианты: 1)
абдоминальный (локализация боли в
эпигастральной области, возможна
диарея); 2) астматический — отек легких
вследствие слабости левого желудочка
(кашель с отделением пенистой мокроты,
удушье, обилие влажных хрипов в легких);
3) коллаптоидный (шок без боли — резкая
слабость); 4) аритмический; 5) цереб-ральный
(резкая головная боль, возможна потеря
сознания); 6) малосимптомный; 7) отечный
и др.
Осложнения
инфаркта миокарда. В
остром периоде (первые 10 дней) могут
возникнуть осложнения: кардио-генный
шок (слабость,
нитевидный пульс, АД менее 80/50 мм рт.
ст.), острая сердечно-сосудистая
недостаточность (отек легких), аритмии
— нарушения ритма и проводимости
(экстрасистолия, пароксизмальная
тахикардия, мерцание предсердий,
блокады), которые встречаются в 75— 100 %
случаев и часто бывают причиной смерти.
Реже бывают разрыв
сердечной мышцы с гемотампона-дой
сердца, парез желудка, кишечника,
желудочно-кишечное кровотечение,
психические расстройства.
В
постинфарктный период формируется
хроническая аневризма,
постинфарктный
аутоиммунный синдром
Дрес-слера, после
перенесенного обширного трансмурального
инфаркта возможно образование
постинфарктного
кардиосклероза и
хронической
недостаточности кровообращения (одышка,
отеки).
Лечение. На
догоспитальном этапе важно провести
неотложные и реанимационные мероприятия,
купировать боль, ликвидировать тяжелые
нарушения ритма, острой недостаточности
кровообращения, правильно транспортировать
пациента в стационар.
В острый период
предписывают строгий постельный режим,
назначают диету с исключением продуктов,
способствующих метеоризму. В это
время пациенту можно придавать
пассивное положение полусидя, приподнимая
головной конец кровати. Довольно
рано можно назначать лечебную гимнастику.
Очень важно вселить уверенность в
положительном
исходе болезни, в чем немаловажная роль
принадлежит медицинской сестре.
Во всех случаях
при инфаркте миокарда в первую очередь
ликвидируют болевой приступ, проводят
борьбу с острой сердечно-сосудистой
недостаточностью. Болевой приступ
купируют препаратами группы опиатов:
промедола — 1—2 мл 1-2% раствора с
изотоническим раствором натрия хлорида
в/в. Для усиления анальгетических свойств
его вводят вместе с препаратами,
потенцирующими его действие (1 мл
2,5% раствора аминазина; антигистаминные
препараты: 1 мл 1% раствора димедрола или
2 мл 2% раствора супрастина; анальгетики:
2 мл 50% раствора анальгина). Растворы
вводятся изолированно, не в смеси. Если
АД не меннее 100/60 мм рт. ст., начать помощь
надо с сублингвального приема
нитроглицерина 1—2 таблетки, каждые 2—3
минуты до уменьшения боли. В стационаре
нитроглицерин вводится внутривенно
капельно.
Для купирования
болевого приступа применяют метод
нейролептанальгезии. Этот метод
представляет собой общую анастезию,
достигаемую при внутривенном введении
сильного анальгетика фентанила и
нейролептика дроперидола.
В первые дни
заболевания желательно давать больным
кислород со скоростью 2—6 л в мин., так
как артериальная гипоксемия выражена
почти во всех случаях.
С целью повышения
артериального давления вводят мезатон,
кофеин, кордиамин, преднизолон. При
резком понижении артериального
давления внутривенно капельно вводят
адреналин, норадреналин.
На раннем этапе
применяют антикоагулянты и фибринолитические
препараты. Такими средствами являются
фибринолизин, гепарин. При назначении
гепарина определяется время свертывания
крови, а при назначении антикоагулянтов
непрямого действия — протромбиновый
индекс. С 3-го дня назначают
антиагрегантные препараты: ацетилсалициловую
кислоту, курантил.
При необходимости
проводят антиаритмическую терапию.
Наиболее опасными нарушениями считаются
желудочковая экстрасистолия и
пароксизмальная тахикардия. Для их
лечения используют лидокаин и новокаинамид.
При внезапной
остановке сердца пациенту проводят
искусственную вентиляцию легких
методом «рот в рот» и непрямой массаж
сердца или дефибрилляцию сердца и
внутрисердечное введение адреналина.
Во всех случаях
инфаркта миокарда пациенты должны быть
госпитализированы в специализированные
кардиологические отделения или блоки
интенсивной терапии и реанимации для
проведения патогенетического и
симптоматического лечения.
Возможные проблемы
пациента:
• интенсивная
боль в сердце;
• общая слабость;
• лихорадка;
• артериальная
гипотензия (шок);
• чувство неудобства
при вынужденном ограничении двигательного
режима;
• дефицит информации
о заболевании;
• страх инвалидизации.
В планировании
ухода используются модели В. Хендерсон,
Д. Орэм, М. Аллен.
Большое значение
в лечении пациента с острым инфарктом
миокарда имеет сестринский процесс и
сестринское вмешательство. Медсестра
оценивает общее состояние пациента,
следит за показателями температуры,
пульса, АД, обеспечивает его физиологические
отправления, не нарушая строгий
постельный режим. Медсестра по назначению
врача расширяет двигательный режим,
следит за состоянием кожи, постели,
за проведением ЛФК, проветриванием
палаты и строго выполняет назначения
врача — подает кислород для ингаляций,
вводит лекарственные средства.
Реабилитация
пациентов
с инфарктом миокарда является частью
программы лечебных мероприятий.
Реабилитация — это комплекс мероприятий
(медицинских, физических, психологических,
социальных), направленных на сохранение
жизни и восстановление трудоспособности
пациентов.
На догоспитальном
этапе проводится борьба с шоком, аритмиями
и начинается психологическая подготовка
пациента к уверенности в благоприятном
исходе при соблюдении всех назначений,
особенно по режиму.
На госпитальном
этапе продолжается борьба за сохранение
жизни, раннее расширение двигательного
режима в соответствии с общим состоянием
пациента. Иногда с 3-го дня разрешают
повороты на бок и т.д. Делается это для
профилактики атрофии миокарда и развития
сердечной недостаточности. Продолжается
психологическая подготовка пациента.
Санаторный этап
— пациенты из стационара переводятся
в кардиологический санаторий местного
типа, где проводится физическая
реабилитация.
Диспансерный, или
поликлинический, этап — решаются
вопросы трудоустройства, пенсионного
обеспечения и меры вторичной профилактики
инфаркта миокарда. На этом этапе пациенты
пребывают пожизненно.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
