Инфаркт глаза симптомы лечение

Спазм или закупорка артерий могут стать причиной инфаркта различных органов человека. Так, этой патологии часто подвержены сердце, мозг, селезенка и почки. Но больным с инфарктом этих внутренних органов справиться с недугом удается в большинстве случаев.
Инфаркт глаза – очень опасное заболевание, которое вмиг может привести к необратимым последствиям. Нередко болезнь становится причиной потери зрения без шансов на восстановление. Обнаружив эту болезнь, у человека и его лечащего врача остается очень мало времени на принятие необходимых мер.
Инфаркт сетчатки глаза всегда приводит к гибели клеток и омертвению тканей. Такие последствия происходят из-за недостаточного кровоснабжения (ишемии).
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Причины
Существует ряд причин, обуславливающих появление инфаркта глаза.
К ним относят:
| Тромбоз | Это заболевание само по себе становится причиной многих серьезных последствий. При этом сетчатка испытывает недостаток крови из-за закупорки артерии сгустками крови. |
| Эмболия | Кровь перестает нормально поступать к сетчатке глаза из-за образования воздушного пузыря или большого скопления бактерий в сосуде. |
Факторы риска
Кроме причин существуют еще и факторы, увеличивающие вероятность появления инфаркта глаза.
К ним относятся:
- развитие инфекционных заболеваний;
- болезни сердечно-сосудистой системы;
- излишний вес;
- спазм сосудов на протяжении долгого времени;
- постоянное нарушение микроциркуляции в капиллярах;
- курение;
- повышенное напряжение и постоянное утомление глаз, сопровождающееся недостаточным снабжением крови и кислорода;
- височный артрит (из-за воспаления сосудов, расположенных рядом с сонной артерией, к глазным яблокам и зрительным нервам кровь начинает поступать в недостаточном количестве).
Развитие нарушения кровоснабжения и тромбоза наиболее вероятно при следующих заболеваниях и состояниях:
- гипертонии;
- сахарном диабете;
- постоянно повышенном содержании солей тяжелых металлов в организме;
- снижении скорости течения крови;
- патологиях стенок сосудов (их утолщении, ломкости или высокой проницаемости, что в итоге становится причиной сужения сосудов);
- множественном склерозе сосудов;
- местных расширениях сосудов;
- лейкемии.

Строение глаза
Механизм развития патологии
Фоторецепторы образуют зрительный слой сетчатки. Именно он является важнейшей частью глаза. Зрительный слой серьезно страдает вследствие нехватки кислорода.
Когда через центральную артерию перестает поступать кровь к сетчатке, происходит мгновенная потеря зрения. Это случается, потому что ткань сетчатки слишком нежная. Она не может работать даже при незначительной нехватке кислорода.
Если у человека пропало зрение, нужно как можно быстрее восстановить кровоснабжение. В противном случае произойдет развитие инфаркта. Восстановить после этого зрение уже не получится.
Симптомы инфаркта глаза
Если тромбоз центральной вены повлек за собой возникновение инфаркта сетчатки, то могут появиться следующие симптомы:
- серьезное снижение остроты зрения;
- отек зрительного нерва и сетчатки;
- разрывы капилляров из-за высокого давления;
- появление слепых участков в глазном яблоке.
Проводя обследование глазного дна, человек сразу же обнаруживает кровоизлияния – они могут быть небольшими или очень заметными. Число их велико. Происходит это из-за того что кровь не может передвигаться дальше по вене. Внутреннее давление начинает выдавливать ее через стенки.
Возникновение инфаркта вследствие непроходимости артерии сопровождается появлением синдрома вишневой косточки.
При проведении офтальмоскопии заметно, что центральная ямка становится темно-красной. При этом сама клетчатка бледнеет и мутнеет. Глазное дно становится по цвету похожим на молоко.
Такой симптом указывает на острую непроходимость центральной артерии сетчатки. Для лучшего представления можно посмотреть фото, демонстрирующие синдром вишневой косточки.
Диагностика
При инфаркте глаза очень важно как можно быстрее поставить диагноз.
Для выявления болезни используют следующие методы:
- офтальмоскопию глазного дна с целью проверки состояния вен, определения цвета, поиска отеков;
- визиометрию, которая помогает проверить остроту функций глаза;
- периметрию, с помощью которой находят слепое пятно;
- микроскопию живого глаза, помогающую выявить помутнения зрачка;
- лазерное сканирование глаза с помощью специального томографа;
- компьютерную периметрию;
- ФАГ глаза.
Последняя методика позволяет поставить окончательный диагноз.
Последствия
Инфаркт глаза может стать причиной серьезных последствий:
- гибели нейронов глаза, которые впоследствии нельзя никак восстановить;
- потери жизнеспособности зрительного нерва и окончательной потери зрения.

Эффективность лечения во многом зависит от того, насколько серьезно поврежден зрительный слой
Лечение
Выявив разновидность тромбоза, врач может поставить точный диагноз. Исходя из полученных данных, специалист определяет возможное течение болезни и возможность восстановления зрения.
Чаще всего у пациентов диагностируют непроходимость сосудов. Закупорка артерий наблюдается реже. В случае непроходимости сосудов прогноз весьма благоприятный, а вероятность сохранить зрение высокая.
Чем раньше диагностируется инфаркт сетчатки, тем меньше клеток успевает погибнуть. Иногда не хватает нескольких минут, чтобы иметь возможность восстановить зрение.
После 40–50 минут после мгновенной потери зрения восстановить его уже нельзя.
Существует ряд лекарств, которые используют в экстренных случаях:
| Но-шпа и папаверин | Помогают снять спазм сосудов и снизить внутриглазное давление. |
| Трентал | Улучшает кровообращение. |
| Различные тромболитики | Освобождают просвет артерий путем растворения тромбов. |
| Гепарин и другие антикоагулянты | Снижают свертываемость крови (дозировку нужно обязательно согласовать с врачом). |
| Ангиопротекторы | Укрепляют стенки сосудов. |
| Антибиотики | Позволяют избавить сосуд от сгустка микробов, которые перекрыли просвет. |
| Дипроспан и дексаметазон | Снимает отечность. |
| Кардиомагнил и другие антиагреганты | Не дают срастаться тромбоцитам. |
В случае острой непроходимости сосудов назначают уколы глаз. Используют средства, с помощью которых тромб растворяется.
К таким медикаментам относят:
- фибринолизин;
- урокиназу;
- плазминоген;
- стрептокиназу;
- гемазу.
Также используют следующие методы:
| ГБО |
|
| Метод лазерной коагуляции |
|
Профилактика
Чтобы избежать инфаркта глаза, необходимо уделять внимание профилактическим мероприятиям.
Для этого необходимо:
- полностью отказаться от привычки курить;
- избегать стрессов или хотя бы сокращать их длительность до минимума;
- не давать нервной системе перенапрягаться;
- способствовать предотвращению появления сердечно-сосудистых заболеваний и сахарного диабета, а в случае их наличия обязательно лечиться;
- употреблять пищу, богатую витаминами, добавлять в рацион овощи, фрукты;
- предотвращать появление тромбов в сосудах глаз;
- использовать средства, помогающие регулировать вязкость крови (только по рецепту врача и под его контролем).
Кардиоэмболический инфаркт головного мозга характеризуется гипоксией головного мозга по причине закупорки артерий, которые питают мозг из сердца.
Вот тут мы расскажем, можно ли употреблять алкоголь после инфаркта и стентирования.
Описание обширного атеротромботического инфаркта мозга вы найдете вот в этой статье.
Источник
Инфаркт может поражать различные жизненно важные органы человека (мозг, селезенка, почки, сердце). При этом существует много способов, чтобы справиться с последствиями ишемии. Однако, если инфаркт затронул глаз, то вероятность развития слепоты довольно высока, потому что для лечения отводится очень мало времени.
При инфаркте происходит гибель клеток, что приводит к неврозу тканей из-за критической ишемии.

Причины
Причинами инфаркта глаза могут быть различные патологические события:
- Тромбоз сосуда, при котором нарушается кровоток по артерии из-за сгустка крови (тромба);
- Эмболия, при которой препятствие кровотоку создает какой-либо эмбол, переместившийся из других сосудов.
Среди провоцирующих факторов, которые могут способствовать развитию инфаркта сетчатки глаза, следует упомянуть:
- Продолжительный спазм артерии;
- Височный артериит, сопровождающийся воспалением сосудов в бассейне сонной артерии, что приводит нарушению кровоснабжения глаза;
- Инфекционные заболевания;
- Заболевания сердца и сосудов;
- Ожирение;
- Хроническое нарушение микроциркуляции;
- Чрезмерное напряжение глаза в условиях хронической ишемии;
- Курение.
Некоторые заболевания могут провоцировать тромбоз и нарушение кровотока по сосудам глаза:
- Сахарный диабет;
- Гипертоническая болезнь;
- Нарушение свертываемости крови и ее состава при приеме гормональных противозачаточных средств, мочегонных препаратов, на фоне лейкемии;
- Множественный склероз сосудов;
- хроническая интоксикация различными веществами, включая соли тяжелых металлов;
- Аномалии стенок артерий (повышенная ломкость, измененная проницаемость, увеличение толщины стенки, что вызывает сужение просвета сосуда).
Патогенез
Наибольшую ценность в функциональном плане представляет зрительный слой сетчатки, который имеет в своем составе светочувствительные клеточные элементы (фоторецепторы). Этот слой больше всего страдает при ишемии глаза. Если центральная артерия сетчатки становится непроходимой, то зрительная функция сразу же нарушается. Ткань сетчатки не может выдержать даже небольшого недостатка кислорода. Если в течение короткого срока кровоток не восстановится, то произойдет необратимое изменение тканей сетчатки и зрение утрачивается безвозвратно.

Последствия
При инфаркте сетчатки глаза возникают:
- Атрофия зрительного нерва и полная потеря зрительной функции;
- Гибель зрительных нейронов и фоторецепторов сетчатки глаза.
Симптомы
При тромбозе центрального сосуда сетчатки возникают симптомы инфаркта:
- Внезапное снижение остроты зрения;
- При офтальмоскопии в области глазного дна выявляют множественные кровоизлияния, которые связаны с нарушение оттока крови по сосудам сетчатки;
- Возникает разрыв капилляров;
- Имеется отек сетчатки и диска зрительного нерва;
- Возникают слепые участки со стороны поражения.
При тромбозе центральной артерии сетчатки возникает:
- Внезапное одностороннее падение зрения, не сопровождающееся болевым синдромом;
- При офтальмоскопии глазное дно бледное, так как происходит обеднение капиллярного и сосудистого русла сетчатки;
- Граница диска зрительного нерва имеет светло-серую окраску, сама граница смазана;
- Развивается синдром вишневой косточки, который характеризуется выраженным покраснением центра сетчатки.
Диагностика
Для того, чтобы поставить диагноз, всем пациентам с подозрением на инфаркт сетчатки глаза выполняют:
- Офтальмоскопию, при которой уточняют цвет глазного дна, наличие отеков, состояние сосудов;
- визиометрию, которая позволяет определить состояние зрения;
- биомикроскопию, позволяющую уточнить наличие помутнений в веществе стекловидного тела;
- периметрию, необходимую для выявления скотом;
- сканирование структур глаза путем оптической когерентной томографии;
- центральную цифровую периметрию;
- флуоресцентную ангиографию для того, чтобы окончательно определиться с диагнозом и локализовать место нарушения кровотока.
Лечение и профилактика
В зависимости от того, какой сосуд вовлечен в патологический процесс, изменяется прогноз заболевания. Тромбоз вен встречается чаще, чем нарушение кровотока по артериям. При этом течение заболевания более благоприятное, а шанс на сохранение зрения выше.
Лечение инфаркта сетчатки глаза нужно начинать как можно раньше, так как это поможет спасти большее количество фоторецепторов. В данном случае счет идет на минуты.
Крайний срок, который определяют врачи составляет 40-50 минут с момента потери зрительнйо функции.
Экстренные меры, которые могут восстановить зрение, включают:
- устранение спастического компонента, снижение внутриглазного давления (но-шпа, папаверин, риабал);
- введение препаратов для улучшения кровотока (пентоксифиллин, реополиглюкин, трентал);
- препараты, уменьшающие свертываемость крови (антикоагулянты – чаще гепарин);
- лекарства для растворения уже образовавшихся тромбов (тромболитические препараты);
- ангиопротекторы, укрепляющие сосудистую стенку (дицинон, эмоксипин, этамзилат);
- антибиотики при инфекционной тромбоэмболии;
- гормональные средства для устранения отека (дексаметазон, дипроспан);
- антиагреганты, влияющие на свертывающую систему крови (плавикс, кардиомагнил);
- гипотензивные лекарства (тимолол, арутимол, лазикс).

В зависимости от тяжести ишемии, врач определяет дозировку препаратов и кратность из введения.
Среди офтальмологических средств, которые способны растворить тромботические массы, используют: плазминоген, урокиназу, стрепрокиназу, фибринолизин, актилизу, гемазу.
Методика гипербарической оксигенации помогает справиться с ишемией, так как пациента помещают в среду, обогащенную кислородом. Лазерная коагуляция может применяться для разрушения тромба. Также она снижает риск кровоизлияний и вероятность отека сетчатки.
Для профилактики инфаркта сетчатки глаза используют:
- отказ от курения;
- лечение сопутствующих заболеваний (сахарный диабет, патология сердца, сосудов);
- устранение стресса, нервного перенапряжения, истощения нервной системы;
- коррекция нарушений вязкости крови;
- предупреждение острого авитаминоза.
Источник
Инфарктом называется аномалия достаточно важных человеческих органов – сердца, почек, мозга, селезенки.  Но все эти виды заболевания легко поддаются лечению. Но инфаркт глаза — патология, которая может привести к абсолютной потере зрения. К тому же, для того чтобы вовремя принять соответствующие меры, имеется очень мало времени. Стремительное формирование недостатка кровоснабжения (ишемии) при возникновении этой патологии ведет к гибели клеток и некрозу тканей. Основания для возникновения инфаркта глаза:
Но все эти виды заболевания легко поддаются лечению. Но инфаркт глаза — патология, которая может привести к абсолютной потере зрения. К тому же, для того чтобы вовремя принять соответствующие меры, имеется очень мало времени. Стремительное формирование недостатка кровоснабжения (ишемии) при возникновении этой патологии ведет к гибели клеток и некрозу тканей. Основания для возникновения инфаркта глаза:
- формирование тромбоза (сгусток крови закупоривает артерии сетчатки) – очень тяжкой болезни глаз;
- наличие эмболии, при которой скопившиеся бактерии или воздушный пузырь перекрывают сосуд.
Существует целый ряд способствующих возникновению заболевания факторов. К ним относятся:
- долговременный артериальный спазм;
- наличие инфекций;
- развитие височного артериита – патология сосудов, которые окружают сонную артерию, что провоцирует возникновения нарушений кровотока;
- патологии сердечно-сосудистой системы;
- нехватка кислорода и недостаточное снабжение, какие являются причинами чрезвычайного напряжения и функционального переутомления глаз;
- патология капиллярной микроциркуляции;
- лишний вес;
- курение.
Пациенты, которые в большей степени повержены развитию тромбоза и патологий кровоснабжения:
- гипертоники;
- больные с повышенным количеством сахара;
- люди, применяющие оральные контрацептивы с неправильным составом и свертываемостью крови;
- пациенты с множественным склерозом сосудов;
- больные с патологиями стенок сосудов;
- при нарушенной скорости кровяного движения;
- в случае наличия хронической интоксикации.
В чем суть процесса?
Зрительный слой сетчатки является самым важным глазным сегментом. В его составе имеются фоторецепторы (светочувствительные нервные клетки), на которые очень губительно влияет недостаток кислорода. Когда полная закупорка центральной артерии способствует абсолютному перекрытию кровотока – наблюдается стремительное падение зрения. Это обусловлено тем, что даже малейший недостаток кислорода является губительным для нежной ткани сетчатки. Развитие инфаркта происходит в том случае, когда на протяжении короткого времени не удалось возобновить кровоснабжение. В таком случае все функции глаза уже нельзя возобновить.
Последствия
Инфаркт глаза имеет такие последствия:
- безвозвратно гибнут зрительные нейроны;
- зрительный нерв атрофируется и развивается абсолютная слепота.

Основные симптомы
Тромбоз центральной вены, что провоцирует развитие инфаркта сетчатки, имеет такие признаки:
- резкость зрения стремительно ухудшается;
- на дне глаза при обследовании можно увидеть небольшие и большие кровоизлияния в большом количестве. Это обусловлено закупоркой основной вены, что ведет к нарушению оттока. Поэтому кровь под давлением проходит сквозь стенки;
- разорванные под большим напором капилляры;
- отекшая сетчатка и зрительный нерв;
- незрячие участки, появившиеся в больном глазном яблоке.
Когда причиной возникновения инфаркта является закупорка артерии, признаки имеют несколько иной характер:
- краткосрочно, безболезненно и неожиданно исчезает зрение с одной стороны;
- сужавшиеся сосуды провоцирую возникновение тусклости глазного дна;
- небольшая выраженность пределов бледного нерва;
- центральная часть сетчатки сильно покрасневшая.
Методы диагностики
Для быстрого постановления диагноза используются методы, которые дают максимально большое мколичество информации:
- офтальмоскопия дна глаза;
- визиометрия;
- периметрия;
- биоскопия;
- сканирование с использованием лазера;
- центральная цифровая периметрия;
- флуоресцентная ангиография, с помощью которой можно окончательно постановить диагноз.
Источник
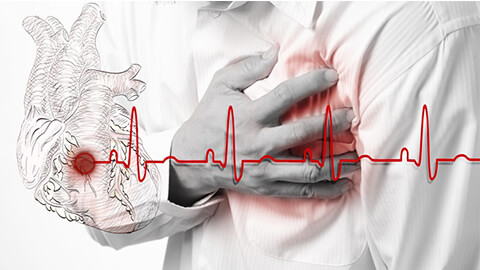
Инфаркт – это атрофическое изменение участка миокарда с высоким риском некроза поврежденных тканей и последующим их рубцеванием. Развивается при нарушении кровообращения в сердечной мышце с обтурацией коронарных сосудов тромбом. Представляет собой тяжелую форму ишемической болезни сердца и проявляется жгучей, давящей, колющей болью в области грудины и окружающих структур. Требует экстренной госпитализации с оказанием неотложной помощи.
Причины развития инфаркта
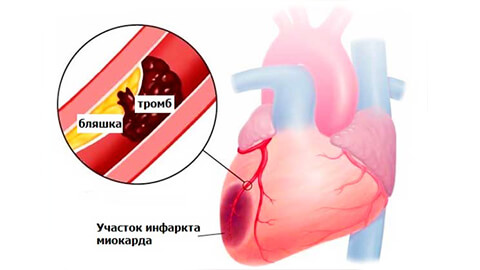
Основные причины инфаркта миокарда – атеросклероз сосудов сердца, повышенная вязкость крови с формированием тромба и спазм венечных артерий. Провоцируют и усугубляют развитие этих причин следующие факторы:
- гормональные нарушения и сбои – климакс, сахарный диабет;
- длительный прием некоторых медикаментов – гормональных препаратов (оральные контрацептивы, кортикостероиды), жирорастворимых витаминов, гемостатиков;
- гипертония;
- курение – вредная привычка вызывает сужение сосудов и кислородное голодание тканей;
- ожирение и нарушение липидного обмена в целом – изменение липидограммы крови в сторону повышения липопротеинов низкой плотности (ЛПНП) приводит к образованию атеросклеротических бляшек и атеросклерозу сосудов, в том числе коронарных;
- малоподвижный образ жизни;
- злоупотребление алкоголем провоцирует ослабление сердечной мышцы;
- частые стрессы и психологическое напряжение на фоне повышенной эмоциональной восприимчивости и ИБС.
Инфаркт миокарда: симптомы и признаки
Развитие симптомов зависит от формы инфаркта, его обширности и типа проявлений.
Самое важное для пациента – умение распознать симптомы предынфарктного состояния. Это поможет своевременно среагировать и предпринять спасительные меры.
Первые признаки инфаркта:
- выраженная стенокардия;
- одышка;
- затрудненное дыхание;
- болезненность в животе;
- головная боль;
- неприятные ощущения в области груди – чувство сжатия, давления;
- дискомфорт в верхней части тела;
- ощущение тревожности и сильного беспокойства, бессонница.
Предынфарктная стадия наблюдается в 50% случаев. Длиться она может от 2-3 суток до нескольких недель.
Вслед за ней начинается собственно острый инфаркт миокарда, который состоит из нескольких стадий.
Острейшая стадия – проявляется сильной резкой загрудинной болью, которая отдает в шею, руки, под лопатки. Характер боли может быть жгучим, распирающим. К общим прединфарктным симптомам добавляются повышенное потоотделение (пот липкий, холодный), приступы панической атаки, тошнота, рвота, бледность покровов и слизистых, резкие скачки давления, головокружение с потерей сознания.
Острая стадия – наиболее опасный и решающий период развития инфаркта, длится несколько суток. В этот период может произойти:
- разрыв сердечной мышцы;
- закупорка коронарного сосуда тромбом;
- нарушение кровообращения мозга.
Повышается температура тела, резко возрастает уровень лейкоцитов.
Подострая стадия – начало затихания патологического процесса, может занимать до 1 месяца. В это время необходимо добиться снижения температуры и уровня лейкоцитов до нормальных значений, восстановить кровообращение, запустить процессы регенерации тканей и не допустить развития постинфарктного синдрома.
Постинфарктная стадия – завершающий этап развития патологии с периодом активного формирования рубцовой ткани на месте повреждения. Именно на этой стадии следует ждать возможных осложнений. Если все проходит благополучно, состояние пациента быстро приходит в норму.
Внимание! Без должного ухода и репаративной терапии у 35% пациентов в течение 3-х лет может наблюдаться повторный инфаркт.
Формы и типы поражений миокарда
В зависимости от объема повреждений различают:
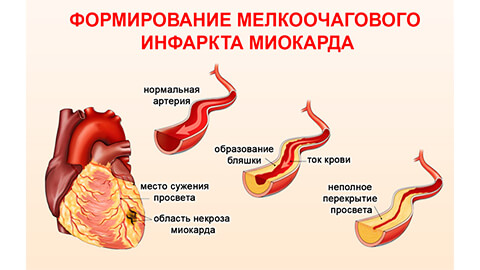
- мелкоочаговый инфаркт – поражает небольшой участок миокарда и редко ведет к тяжелым последствиям;
- крупноочаговый инфаркт – симптомы более серьезные, поражение значительной площади сердечной мышцы требует длительного лечения, часто приводит к осложнениям и в течение 6-12 недель может рецидивировать, возможен летальный исход.
С учетом особенностей симптоматики различают:
- ангинозную форму – с выраженной стенокардией и болезненными ощущениями в области горла;
- астматическую форму – с сильной одышкой и загрудиной болью, которые быстро переодят в удушье и сердечную астму. Сопровождается отеком легких, посинением губ, сильным кашлем и хрипами;
- гастралгическую форму – проявляется неспецифической колющей болью во всем животе и напоминает приступ язвенной болезни. Наблюдаются характерные кишечные реакции: тошнота, рвота, отрыжка, вздутие живота, диарея. Как правило, развивается при сильном физическом и психическом истощении;
- церебральную форму – с отсутствием боли в области сердца и общим набором симптомов прединсультного состояния: головные боли, головокружение, тошнота, рвота. онемение или паралич рук, замедленная речь;
- аритмическую форму – с выраженной аритмией и снижением артериального давления; сопровождается кардиогенным шоком, который вызывает снижение сократительной способности миокарда с высоким риском смертельного исхода. Ситуацию усугубляет сложности выявления данной формы с помощью ЭКГ;
- отечную форму – наблюдается обширный отек тканей организма с увеличением печени. Часто развивается у людей с сердечной недостаточностью;
- безболевую форму – когда болезненные ощущения в организме отсутствуют полностью или сильно сглажены;
- малосимптомную форму – может проявляться только выраженной усталостью и сонливостью. Считается самым опасным вариантом инфаркта, так как диагностируется слишком поздно для успешного исхода лечения.
Осложнения
Если обструкцию коронарного сосуда вовремя не устранить, участок мышечной ткани отмирает и замещается рубцовой тканью. Это провоцирует развитие целого ряда сердечных патологий:
- аритмия – если при инфаркте миокарда наблюдается повреждение участка проводящей системы сердца, происходит «короткое замыкание» с нарушением сердечного ритма различной степени тяжести;
- сердечная недостаточность – при обширном поражении возникает недостаток мышечной ткани для полноценного сокращения сердца и циркуляции крови; возникают одышка, усталость, отеки;
- патологии работы клапанов – при поражении близрасположенных участков миокарда;
- остановка сердца – при ослаблении мышечной ткани, особенно при повторном инфаркте, возможны разрывы миокарда с мгновенным летальным исходом.
Постинфарктный синдром, или синдром Дресслера – осложнение с аутоиммунным механизмом развития. Возникает на 2-й неделе от начала приступа с частотой 3-4%. Организм начинает воспринимать клетки сердечной мышцы как чужеродные и атакует их, вызывая аутоиммунные плевриты, перикардиты, пневмониты, синовииты с выраженным повышением температуры тела до 39 С и общей слабостью организма. Риск возникновения патологии особенно высок при обширных и повторных инфарктах.
Диагностика инфаркта

Своевременный и грамотный диагноз способен спасти жизнь пациенту. При немедленно начатом лечении есть шанс восстановить функциональную активность сердца даже при обширном поражении.
Внимание! При врачебном опросе очень важно описывать любые субъективные ощущения, даже самые незначительные. Также необходимо предоставить исчерпывающую информацию о своем здоровье в целом.
Основные методы диагностики – инструментальное обследование и лабораторные тесты.
Проводят:
- ЭКГ – график с рабочими характеристиками сердечных структур помогает выявить основную зону инфаркта; определяет частоту и ритм сердцебиения, наличие тромбоэмболий, изменений сердечной мышцы и др;
- эхокардиографию (УЗИ) – выявляет сбой сократимости сердечной мышцы и локализацию патологического очага;
- сцинтиграфию миокарда (радиоизотопное исследование) – принцип работы метода в том, что радиоизотопное вещество накапливается в зоне повреждения;
- коронарографию – определяет состояние сосудов сердца и наличие тромбов;
- позитронно-эмиссионную томографию – для выявления участков мышечной ткани с нарушением кровообращения;
- МРТ, КТ – для формирования общей картины структур сердца – размер, состояние камер, наличие гипертрофий, тромбов.
Лабораторные исследования включают общий и биохимический анализ крови, а также тесты с определением кардиоспецифических маркеров – ферментов, которые высвобождаются в кровь при повреждении тканей сердечной мышцы.
Кардиоспецифические тесты:
- тропониновый тест – наиболее чувствителен при остром процессе, стандарт быстрого выявления некротических изменений в сердечной мышце. Чем выше концентрация, тем больше очаг некрозных изменений. Уровень фермента начинает повышаться через 3-4 часа после приступа и достигает пиковых значений через 48 часов;
- миоглобиновый тест – миоглобин начинает повышаться через 2-3 часа и достигает максимума через 10 часов, его концентрация зависит от пола – у мужчин она при равном объеме поражений будет выше;
- лактатдегидрогеназный тест – определяет уровень ЛДГ-1, который выбрасывается в кровь через 8 часов после приступа и достигает наибольших значений через 3 суток;
- креатинфосфокиназный тест – выявляет МВ-фракцию креатинфосфатокиназы; ее значения повышаются через 4-8 часов, достигая максимума через сутки, но быстро опадают;
- аспартатаминотрансферазный (АСТ) тест – наименее специфичный тест, так как АСТ в больших количествах содержится в других органах и тканях; применяют как дополнительный показатель острого состояния. при котором его уровень может повысится в 5-20 раз от нормы.
Общий и биохимический анализы крови выявляют:
- увеличение уровня лейкоцитов;
- повышение СОЭ;
- «воспалительные» белки – С-белок, фибриноген, гамма-глобулин и др.
Лечение
Для получения наилучшего результата, лечение инфаркта миокарда следует начинать как можно скорей. Базовые мероприятия проводят сразу после госпитализации, до окончания основной диагностики:
- устраняют болевой синдром – используют медикаментозную терапию с использованием различного спектра лекарственных средств – начиная от нитроглицерина (подъязычно, внутривенно) и заканчивая инъекциями морфина;
- восстанавливают кровообращение – применяют тромболитики, антикоагулянты, антиагреганты.
Дальнейшая терапия, в зависимости от данных обследования, направлена на предупреждение и устранение аритмий, кардиогенного шока, сердечной недостаточности. Назначают прием антиаритмических средств, спазмолитиков, седативных препаратов, адреноблокаторов и т.п.
Первая помощь при инфаркте
При обнаружении симптомов прединфарктного состояния или свершившегося инфаркта, первое, что следует сделать – вызвать «скорую помощь»:
- 103 – телефон медслужбы;
- 112 – единый номер экстренных служб.
Эти номера действуют как для мобильных, так и для стационарных телефонов.
До прибытия кардиобригады:
- отстраните пострадавлшего от любой физической нагрузки;
- уложите его в постель, слегка приподняв изголовье;
- ослабьте стягивающую одежду – расстегните ворот блузки/рубашки, ремень, снимите узкую обувь;
- постарайтесь успокоить человека – поговорите с ним, дайте выпить воды;
- если нет негативной реакции на аспирин, дайте 1-2 таблетки, чтобы замедлить рост тромба;
- обеспечьте доступ свежего воздуха в помещение – откройте окна, двери;
- контролируйте АД и пульс, дожидаясь приезда «скорой»;
- при потере сознания выполняйте сердечно-легочную реанимацию.
Важно! При высоком АД, если пострадавший принимает нитроглицерин, положите под язык таблетку. Если пациент не сталкивался с этим препаратом, а также при невысоких значениях АД, использование нитроглицерина может сильно «уронить» давление.
Профилактика

Учитывая тяжесть последствий инфаркта, намного перспективнее направить свои усилия на его предотвращение. В список основных профилактических мер входят:
- коррекция рациона питания – исключите жирные, жареные, копченые, соленые и сладкие блюда; отдавайте предпочтение растительным маслам с высоким содержанием ЛПВП (льняное, горчичное, кедровое), свежей рыбе и морепродуктам, свежим овощам, фруктам, ягодам, орехам и семенам, цельнозерновым крупам, мясу, птице и молочным продуктам с низким процентом жирности;
- поддержание режима физической активности – занимайтесь кардиотренировками, фитнесом, плаванием; практикуйте вечерние прогулки или пробежки, старайтесь почаще бывать на свежем воздухе – это не только способствует сжиганию жиров, но и укрепляет сердечную мышцу, поддерживает сосуды в тонусе;
- откажитесь от вредных привычек;
- старайтесь избегать длительных стрессов и психологических перегрузок;
Периодически отслеживайте показатели липидограммы, уровень сахара, значения артериального давления.
На заметку! Диабет тесно связан с атеросклерозом – там, где имеется одна патология, незримо присутствует тень другой. Поэтому для тех, кто находится в зоне риска, следует утроить внимание за показателями крови.
И, конечно же, не забывайте о профилактических осмотрах у специалиста.
Источник
