Хроническая сердечная недостаточность у больных сахарным диабетом
Карманные рекомендации для врачей по ведению пациентов
с сахарным диабетом и ожирением
Приложение к журналу «Медицинский совет»
Под редакцией:
М.В. Шестаковой, академика РАН, д.м.н., проф., директора Института диабета, заместителя директора ФГБУ «Эндокринологический научный центр» по научной работе
Специализированное издание, предназначенное для медицинских и фармацевтических работников.
Хроническая сердечная недостаточность (ХСН) – клинический синдром, характеризующийся типичными жалобами (одышка, отеки лодыжек, усталость и другие), которые могут сопровождаться клиническими симптомами (повышенное давление в яремной вене, хрипы в легких, периферические отеки), вызванный нарушением структуры и/или функции сердца, что приводит к уменьшению сердечного выброса и/или повышению внутрисердечного давления в покое или во время нагрузки. СД может вызывать развитие ХСН независимо от наличия или отсутствия ИБС за счет развития кардиопатии. Выделяют три формы ХСН: с нарушенной фракцией выброса (ФВ) (<40%), умеренно нарушенной ФВ(40–49%) и сохранной ФВ (≥50%). Принципы диагностики и лечения ХСН идентичны у пациентов с и без СД.
Особенности сахароснижающей терапии у больных СД с ХСН
- Отсутствуют данные о положительном влиянии строгого контроля гликемии на СС-события у больных СД с ХСН.
- Метформин безопасен при лечении больных СД с ХСН с сохранной ФВ и может быть препаратом выбора у пациентов со сниженной ФВ, однако он противопоказан больным с тяжелой почечной или печеночной недостаточностью из-за риска развития лактатацидоза.
- Инсулин приводит к задержке натрия и способен усугубить задержку жидкости, что может привести к нарастанию ХСН.
- Препараты сульфонилмочевины также могут усугублять ХСН и должны использоваться с осторожностью.
- Тиазолидиндионы приводят к задержке натрия и воды, увеличивая риск прогрессирования ХСН, в связи с чем их назначение не рекомендуется у больных с ХСН.
- иДПП-4 (саксаглиптин) могут увеличивать риск госпитализаций в связи с ХСН.
- аГПП-1 не увеличивают госпитализацию по поводу ХСН у больных СД.
- иНГЛТ-2 эмпаглифлозин и канаглифлозин у больных СД предотвращают развитие и уменьшают тяжесть ХСН, а также увеличивают выживаемость больных.
Группы лекарственных препаратов для лечения ХСН
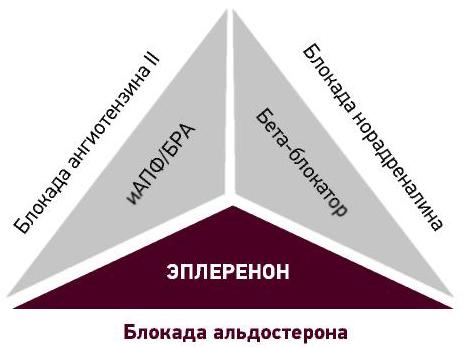
Пациентам с симптоматической ХСН (II–IV ФК NYHA) с нарушенной ФВ первой линией показана терапия ББ и иАПФ в максимально переносимых дозах и назначение диуретиков для уменьшения симптомов. При неэффективности данной терапии у пациентов с ФВ ≤ 35% показано назначение антагонистов минералокортикоидных рецепторов (АМКР). Тройная нейрогормональная блокада: блокатор РААС (иАПФ, БРА или АРНИ) в сочетании с ББ и АМКР – является основой терапии ХСН с нарушенной ФВ и суммарно на 45% снижает смертность пациентов с ХСН I–IV ФК (Клинические рекомендации ХСН ОССН и РКО – 2016).
Эплеренон (Инспра®) – селективный антагонист минералокортикоидных рецепторов, препятствует связыванию рецепторов с альдостероном – ключевым гормоном ренин-ангиотензин-альдостероновой системы (РААС), который участвует в регуляции артериального давления (АД) и патогенезе ССЗ. В клиническое исследование EMPHASIS-HF (Eplerenone in Mild Patients Hospitalization And SurvIval Study in Heart Failure) были включены 2 737 пациентов с ХСН II функционального класса (ФК) по классификации NYHA (New York Heart Association) и выраженной систолической дисфункцией (среднее значение ФВ ЛЖ в исследовании составило 26,1%), из них около 34% составили больные СД. Средний период наблюдения – 21 месяц. Первичная конечная точка: смерть от СС-причин или госпитализация по поводу сердечной недостаточности (СН). Клиническое исследование EMPHASIS-HF про-демонстрировало, что применение эплеренона в средней дозе 39,1 ± 13,8 мг/сут (25–50 мг) у пациентов с ХСН II ФК по классификации NYHA снижает смертность, связанную с ССЗ, на 37% (p < 0,001) (Zannad F et al. N Engl J Med, 2011, 364: 11-21). Лечение также следует начинать с дозы 25 мг один раз в сутки и увеличивать ее до 50 мг один раз в сутки через 4 недели с учетом содержания калия в сыворотке крови. Максимальная суточная доза составляет 50 мг/сут (Инструкция по медицинскому применению препарата Инспра).

Следует отметить, что доказательная база для лечения ХСН с умеренно нарушенной ФВ (40–49%) и сохраненной ФВ (≥50%) менее обширна, чем для пациентов с нарушенной ФВ. Ни один класс препаратов на настоящий момент не продемонстрировал снижения смертности у пациентов с ФВ ≥ 40%. Тем не менее, с учетом того, что такие пациенты часто имеют выраженную симптоматику ХСН и низкое качество жизни, важной целью назначения терапии у них является облегчение течения заболевания и уменьшение симптомов.
Другие главы из книги:
- Общие сведения о сахарном диабете и ожирении
- Диагностика сахарного диабета и ожирения
- Рекомендации по интенсификации сахароснижающей терапии СД 2-го типа
- Инъекционные препараты
- Хирургическое лечение ожирения и сахарного диабета
- Осложнения сахарного диабета
- Причины и лечение дислипидемий при диабете
- Хроническая сердечная недостаточность при СД
- Таблица калорийности продуктов для пациентов с сахарным диабетом и ожирением
- Литература (PDF)
© Все права защищены. Никакая часть данной книги не может быть воспроизведена в какой бы то ни было форме без письменного разрешения владельцев авторских прав.
Источник
Что такое «диабетическое сердце»
Диабетическая кардиопатия – это состояние дисфункции сердечной мышцы у пациентов с нарушениями компенсации диабета. Часто заболевание не имеет выраженных симптомов, а пациент чувствует только ноющую боль.
Возникают нарушения сердечного ритма, в частности, тахикардия, брадикардия. Сердце не может нормально перекачивать кровь. От повышенных нагрузок оно постепенно растет в размерах.
Проявления же этой болезни такие:
- боль в сердце, связанная с физическими нагрузками;
- нарастание отеков и одышки;
- пациентов беспокоит боль, не имеющая четкой локализации.
У молодых лиц диабетическая кардиопатия часто протекает без выраженных симптомов.
Диета при повышенном давлении для мужчин и женщин
Высокое артериальное давление (АД) возникает по нескольким причинам. Это наследственные факторы, хронические заболевания почек, сосудов и сердца. Гипертоническая болезнь встречается у больных самых разных возрастных категорий: от грудничков до людей преклонного возраста.
Не всегда высокое давление можно назвать гипертонической болезнью. В норме у здорового человека повышение артериального давления наблюдается при употреблении определенных продуктов (кофе, энергетики, острые блюда, сахар, соль). При попадании в организм они стимулируют сужение сосудистой сетки, и ускорение кровообращения на короткий отрезок времени – от часа до двух.
Зная о таких свойствах, многие используют их в качестве стимуляторов, чтобы взбодриться, согреется или повысить настроение. Для людей, не подверженных гипертензии, они безопасны, а вот у гипертоников могут спровоцировать головные боли и кратковременное помутнение сознания. На некоторое время повышают давление физические нагрузки, стрессы и беременность на определенных триместрах.
Различают несколько стадий этого заболевания, характеризующихся различной симптоматикой:
- первая – средние показатели тонометра колеблются до 159 до 99, периодически АД приходит в норму;
- вторая – средние показатели – 179 на 109, наблюдаются гипертонические кризы, АД в норму возвращается крайне редко;
- третья – показания манометра выше 180 на 110, в норму уже не возвращается.
Гипертоническим кризом принято называть резкие скачки на повышение давления, они характеризуются резким ухудшением состояния больного, мигренями, рвотой, слабостью, судорогами.
Как проявляется
Можно выделить несколько основных симптомов:
- периодические носовые кровотечения;
- головные боли в области висков;
- нечеткость зрения;
- появление отеков;
- спутанность сознания;
- красные пятна на лице при занятиях спортом;
- тахикардия;
- усталость и нарушения сна.
Основными причинами гипертонии принято считать общие нарушения системы кровообращения по причине неправильного образа жизни. Сюда относятся:
- частое столкновение со стрессовыми ситуациями;
- нервная работа;
- травмы сосудов и головы;
- плохая наследственность.
Провоцируют гипертонию прогрессирующие патологии:
- атеросклероз;
- диабет;
- болезни почек и надпочечников.
У женщин спровоцировать развитие заболевания могут:
- прием гормональных препаратов;
- патологии яичников;
- беременность;
- климакс.
У мужчин проблемы возникают из-за:
- злоупотребления спиртным;
- курения;
- неправильного питания.
Но основной причиной гипертензии согласно статистике считаются малоподвижный образ жизни и ожирение.
Наше самочувствие напрямую зависит от того, что мы едим. Проблемы со здоровьем в раннем возрасте возникают из-за несбалансированного питания, неурегулированных пищевых привычек и переедания. Многие недоумевают: как правильное питание при высоком давлении может помочь больному? Ведь пищеварительная система не связана с деятельностью сосудов и сердечной мышцы. На самом деле именно диета при повышенном давлении чрезвычайно важна.
Все вещества, поступающие к нам в организм, оказывают положительное либо отрицательное влияние практически на все органы. Особенно у людей, которые уже страдают определенными патологиями. Так, пациенты, у которых наблюдаются нарушения в работе почек, при неконтролируемом употреблении соленого и острой пищи, чаще мучаются от приступов гипертензии, чем те, кто следит за своим рационом.
Оперативное лечение
Для лечения заболеваний сердца, вызванных сахарным диабетом, применяются препараты таких групп.
- Противогипертонические средства. Целью лечения является достижение показателей артериального давления меньше 130 / 90 мм. Однако если сердечная недостаточность осложняется почечными нарушениями, рекомендуется еще более низкое давление.
- Ингибиторы АПФ. Доказано значительное улучшение прогноза течения болезней сердца при регулярном приеме таких средств.
- Блокаторы рецепторов ангиотензина способны остановить гипертрофию сердечной мышцы. Назначаются для всех групп пациентов с нарушениями сердца.
- Бета-блокаторы способны уменьшать частоту сокращений сердца и понижать артериальное давление.
- Нитраты применяют для купирования сердечного приступа.
- Сердечные гликозиды применяют для лечения мерцательной аритмии и при выраженных отеках. Однако в настоящее время область их применения заметно сужается.
- Антикоагулянты назначаются для уменьшения вязкости крови.
- Мочегонные – назначают для устранения отеков.
Многих больных интересует, проводится ли шунтирование как лечение сердечной недостаточности. Да, проводится, ведь шунтирование дает реальные шансы на устранения препятствий в кровотоке и наладить работу сердца.
Показаниями к операции являются:
- боль за грудиной;
- приступ аритмии;
- стенокардия прогрессирующая;
- увеличение отеков;
- подозрение на инфаркт;
- резкие изменения на кардиограмме.
Радикальное устранение болезней сердца при сахарном диабете возможно при условии оперативного лечения. Операция (в том числе шунтирование) проводится с использованием современных методов лечения.
Операция при сердечной недостаточности включает в себя такие.
- Баллонная вазодилатация. Она устраняет область сужения артерии, питающей сердце. Для этого в артериальный просвет вводится катетер, по которому к суженной области артерии подводится специальный баллончик.
- Аортокоронарное стентирование. В просвет коронарной артерии вводится специальная сетчатая конструкция. Она препятствует образование холестериновых бляшек. Эта операция не приводит к значительной травматизации пациента.
- Аортокоронарное шунтирование позволяет создать дополнительный путь для крови и значительно снижает возможность рецидивов.
- Вживление кардиостимулятора применяется при диабетической кардиодистрофии. Аппарат реагирует на все изменения в сердечной деятельности и корректирует ее. Риск возникновения аритмий при этом значительно снижается.
Целью лечения любого нарушения деятельности сердца является максимальное приведение ее показателей к физиологической норме. Это способно продлить жизнь пациенту и снизить риск дальнейших осложнений.
Исследований, направленных исключительно на изучение терапии СН в популяции пациентов с верифицированным сахарным диабетом, немного. Доступная информация по эффективности лечения исходит из подгрупп больных сахарным диабетом (20-35%), сформированных в ходе клинических исследований СН. Характеристика этих подгрупп зачастую неполная и не содержит сведений о сахароснижающей терапии, тем не менее существующие данные говорят о пропорционально одинаковой эффективности диуретиков, иАПФ и β-адреноблокаторов как у больных сахарным диабетом, так и у пациентов, не страдающих этим заболеванием.
С учетом того, что абсолютный риск заболеваемости и смертности при диабете существенно выше, абсолютная эффективность лечения также выше при диабете, чем при его отсутствии. Применение таких препаратов, как триметазидин, этомоксир и дихлороацетат, способствующих переориентации метаболических процессов от окисления свободных жирных кислот к гликолизу, было протестировано на пациентах с диастолической дисфункцией миокарда и сахарным диабетом. Действие этих препаратов, несмотря на некоторые недавние перспективные результаты их применения, по-прежнему неоднозначно.
Francesco Cosentino, Lars Rydén, Pietro Francia и Linda G. Mellbin
Сахарный диабет и метаболический синдром
У многих пациентов при сахарном диабете поражается сердце. Поэтому почти у 50% людей возникает инфаркт. Причем такие осложнения могут развиться даже в раннем возрасте.
Сердечная недостаточность при сахарном диабете связана с высоким содержанием глюкозы в организме, из-за чего на сосудистых стенках откладывается холестерин. Это приводит к медленному сужению их просвета и появлению атеросклероза.
На фоне протекания атеросклероза у многих диабетиков развивается ишемическая болезнь сердца. Причем при повышенном уровне глюкозы боль в области расположения органа переносится более тяжело. Также по причине сгущения крови возрастает вероятность тромбоза.
Помимо этого, у диабетиков может часто повышаться уровень АД, что способствует возникновению осложнений после инфаркта (аневризма аорты). В случае плохой регенерации постинфарктного рубца значительно увеличивается вероятность повторных инфарктов или даже летального исхода. Поэтому крайне важно знать, что такое поражение сердца при сахарном диабете и как лечить такое осложнение.
Продолжительность жизни при диабете сокращается по причине постоянно завышенного уровня глюкозы в крови. Это состояние называют гипергликемией, которая оказывает непосредственное воздействие на формирование атеросклеротических бляшек. Последние сужают либо перекрывают просвет сосудов, что приводит к ишемии сердечной мышцы.
Большинство врачей убеждены, что переизбыток сахара провоцирует дисфункцию эндотелия – области скопления липидов. В следствие этого стенки сосудов становятся более проницаемыми и образуются бляшки.
Еще гипергликемия способствует активизации оксилительного стресса и формированию свободных радикалов, которые также оказывают отрицательное воздействие на эндотелии.
После проведения ряда исследований была установлена связь между вероятностью появления ИБС при сахарном диабете и возрастанием гликированного гемоглобина. Следовательно, если HbA1c повышается на 1%, то риск возникновения ишемии увеличивается на 10%.
Сахарный диабет и сердечно сосудистые заболевания станут взаимосвязанными понятиями, если больной будет подвержен влиянию неблагоприятных факторов:
- ожирение;
- если у кого-то из родственников диабетика был инфаркт;
- часто повышенный уровень АД;
- табакокурение;
- злоупотребление спиртными напитками;
- наличие холестерина и триглицеридов в крови.
Чаще всего при гипергликемии развивается диабетическая кардиомиопатия. Болезнь появляется при сбоях в работе миокарда у больных с нарушенной компенсацией диабета.
Нередко болезнь протекает практически бессимптомно. Но иногда пациента беспокоит ноющая боль и аритмичное биение сердца (тахикардия, брадикардия).
При этом главный орган перестает перекачивать кровь и функционирует в интенсивном режиме, из-за чего его размеры увеличиваются. Поэтому такое состояние называют – диабетическое сердце. Патология в зрелом возрасте может проявляться блуждающими болезненными ощущениями, отечностью, одышкой и дискомфортом в груди, возникающим после физической нагрузки.
Ишемическая болезнь сердца при сахарном диабете развивается в 3-5 раз чаще, чем у здоровых людей. Примечательно, что риск появления ИБС зависит не от тяжести протекания основного заболевания, а от его длительности.
Ишемия у диабетиков часто протекает без выраженных признаков, что не редко приводит к развитию безболевого инфаркта сердечной мышцы. Причем болезнь протекает волнообразно, когда острые приступы сменяются хроническим течением.
Особенности ИБС в том, что после кровоизлияния в миокард, на фоне хронической гипергликемии, начинает стремительно развиваться кардиальный синдром, сердечная недостаточность и поражение коронарных артерий. Клиническая картина ишемии у диабетиков:
- одышка;
- аритмия;
- затрудненное дыхание;
- давящие боли в сердце;
- беспокойство, связанное со страхом смерти.
Сочетание ишемии с диабетом может привести к развитию инфаркта миокарда. Причем у такого осложнения имеются некоторые особенности, такие как нарушенное сердцебиение, отек легких, сердечные боли, иррадирующие в ключицу, шею, челюсть или лопатку. Иногда у больного возникает острые сдавливающие болевые ощущения в грудки, тошнота и рвота.
К сожалению, у многих пациентов инфаркт случается потому, что они даже не подозревают о наличии диабета. А тем временем воздействие гипергликемии приводит к смертельным осложнениям.
У диабетиков вероятность развития стенокардии увеличивается в два раза. Ее основные проявления – частое сердцебиение, недомогание, потливость и одышка.
У стенокардии, возникшей на фоне СД, есть свои особенности. Так, на ее развитие воздействует не тяжесть протекания основного заболевания, а длительность поражения сердца. Кроме того, у больных с повышенным сахаром недостаточное кровоснабжение миокарда развивается гораздо стремительнее, нежели у здоровых людей.
У многих диабетиков симптомы стенокардии слабо выражены либо полностью отсутствуют. При этом у них чаще появляются сбои в сердечном ритме, что нередко заканчивается смертью.
Еще одним последствием сахарного диабета 2 типа является сердечная недостаточность, которая также, как и другие сердечные осложнения, возникающие на фоне гипергликемии, имеет свою специфику. Так, ХСН при высоком сахаре часто развивается в раннем возрасте, особенно у мужчин. К характерным симптомам болезни относят:
- отечность и посинение конечностей;
- увеличение сердца в размерах;
- частое мочеиспускание;
- быстрая утомляемость;
- увеличением массы тела, что объясняется задержкой жидкости в организме;
- головокружение;
- одышка;
- кашель.
Диабетическая миокардиодистрофия также приводит к нарушению ритма сердцебиения. Патология возникает из-за сбоя в обменных процессах, спровоцированного дефицитом инсулина, что затрудняет прохождение глюкозы через клетки миокарда. В итоге в сердечной мышце скапливаются окисленные жирные кислоты.
Протекание миокардиодистрофии приводит к возникновению очагов нарушений проводимости, мерцающей аритмии, экстрасистолии или парасистолии. Также микроангиопатия при диабете способствует поражению мелких сосудов, питающих миокард.
Синусовая тахикардия возникает при нервном либо физическом перенапряжении. Ведь ускоренная работа сердца необходима для обеспечения органа питательными компонентами и кислородом. Но если сахар в крови будет постоянно подниматься, то сердце вынужденно работать в усиленном режиме.
Развитие сердечной недостаточности
На фоне сахарного диабета у больных может развиваться сердечная недостаточность. Она имеет много особенностей течения. Для врача лечение таких больных всегда связано с определенными трудностями.
Сердечная недостаточность у пациентов с диабетом проявляется в гораздо более молодом возрасте. Женщины более подвержены болезни, чем мужчины. Высокая степень распространенности сердечной недостаточности доказано многими исследователями.
Клиническая картина болезни характеризуется такими признаками:
- увеличением размера сердца;
- развитием отеков с посинением конечностей;
- одышка, вызванная застоем жидкости в легких;
- головокружение и повышенная усталость;
- кашель;
- учащенные позывы к мочеиспусканию;
- рост массы тела, вызванный задержкой жидкости в организме.
Источник
