Хроническая сердечная недостаточность iii
Признаки сердечной недостаточности III степени. Течение сердечной недостаточности третьей степениТретья степень отличается от предыдущей своей необратимостью. При соответствующем лечении может все-таки наступить некоторое улучшение общего состояния и показателей кровообращения, но полное восстановление функций сердечно-сосудистого аппарата невозможно, так как в различных органах и тканях, как и в самом сердце, развиваются тяжелые анатомические нарушения. Состояние больного тяжелое, он нередко жалуется на боли в сердце и тягостную одышку, которая не позволяет ему лечь (ортопноэ). В легких определяются разнокалиберные влажные хрипы, иногда приобретающие звонкий характер. При кашле нередко выделяется кровянистая мокрота. В мокроте обнаруживаются клетки сердечных пороков (гистиоциты с зернами кровяного аигмента). При дремоте может появиться чейн-стоксово дыхание как показатель расстройства мозгового кровообращения с понижением возбудимости дыхательного центра. При осмотре больного видны набухшие, иногда резко пульсирующие яремные вены и значительная синюха кожных покровов и слизистых оболочек, иногда с желтушным оттенком (вследствие сдавления желчных капилляров или повторных инфарктов в легких). Отеки распространяются на все тело, но при сидячем положении больше локализуются в нижних конечностях. В лежачем положении отеки наиболее выражены или на пояснице, или на той стороне, на которой лежит больной; в последнем случае они иногда захватывают и лицо. Крайне тягостен для больного отек половых органов, так как вследствие этого затрудняется мочеиспускание. При уменьшении отеков в связи с лечением обнаруживается дряблость мускулатуры. Жидкость скопляется в обоих плевральных мешках, в брюшной полости, в перикарде. Печень увеличена, при развитии цирроза мало болезненна. Со стороны кишечного тракта наблюдается то запор, то понос. В желудочном соке почти всегда отсутствует соляная кислота, уменьшено также выделение сока поджелудочной железы. Нередко развиваются геморроидальные узлы, приводящие к кровотечению, которое, как правило, облегчает состояние больного.
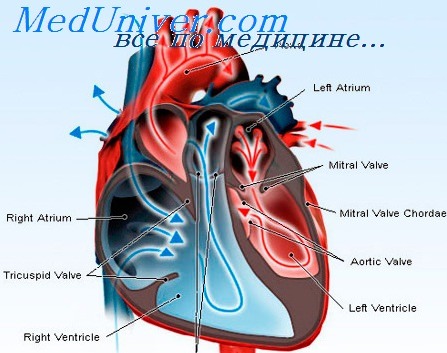
При возникновении относительной недостаточности трехстворчатого клапана определяется систолический шум у нижнего края грудины, положительный венный пульс, пульсация печени, усиление синюхи. Систолический шум на верхушке и акцент второго тона на легочной артерии, выслушивавшиеся до этого, могут исчезнуть в связи с разгрузкой малого круга кровообращения. Пульс частый, малого наполнения и напряжения, нередко аритмичный, чаще за счет экстрасистол. Наблюдающаяся иногда мерцательная аритмия, а также указанное выше кровохаркание обычно имеют место при сочетании недостаточности двустворчатого клапана с сужением левого предсердно-желудочкового отверстия. Венозное давление, скорость кровотока достигают предельных цифр. Артериальное давление, главным образом диастолическое, изредка повышено (застойная гипертен-зия). Количество циркулирующей крови увеличено, минутный объем уменьшен. На электрокардиограмме отмечается деформация зубцов Р и Т, указывающая на значительные дистрофические изменения в миокарде. Со стороны крови нередко обнаруживается эритроцитоз с большим количеством ретикулоцитов, что свидетельствует о повышенной регенеративной способности костного мозга. Однако при повторных эндомиокардитах и развивающемся упадке питания возникает анемия. Следует помнить, что у таких больных обычно наблюдается гипотермия и что даже при наличии эндомиокардита температура у них оказывается в пределах нормы и даже несколько ниже. Это приводит к тому, что ревматические вспышки часто просматриваются. Диурез является стойким показателем состояния кровообращения. Мочеотделение уменьшено и, несмотря на применение сердечных средств, почти не повышается. В этом периоде оказывают действие лишь мочегонные. В моче обнаруживается значительное количество белка (1—3°/оо), различные форменные элементы (эритроциты, гиалиновые, а иногда и зернистые цилиндры), что указывает на далеко зашедшие дегенеративные изменения в почках. Основной обмен, как правило, повышен. Застойные и дистрофические изменения в центральной нервной системе поддерживают бессонницу с периодами психического возбуждения и спутанности сознания, а иногда обусловливают сонливость, депрессивное состояние. Однако чаще больные умирают, не теряя сознания, если не вводить морфин. Роковую развязку ускоряет интеркуррентная инфекция (рожа, крупозная пневмония и др.). Однако применяемые в настоящее время химиотерапевтические средства иногда дают эффект и в тех случаях, когда раньше эти инфекционные заболевания всегда приводили к смерти. – Также рекомендуем “Терапия хронической сердечно-сосудистой недостаточности. Задачи лечения ХСН” Оглавление темы “Хроническая сердечная недостаточность”: |
Источник
Хроническая сердечная недостаточность (ХСН) – это состояние, при котором снижается объем выбрасываемой сердцем крови за каждое сердечное сокращение, то есть падает насосная функция сердца, в результате чего органы и ткани испытывают нехватку кислорода. Этим недугом страдает около 15 миллионов россиян.
В зависимости от того, как быстро развивается сердечная недостаточность, её разделяют на острую и хроническую. Острая сердечная недостаточность может быть связана с травмами, действием токсинов, болезнями сердца и без лечения быстро может привести к летальному исходу.
Хроническая сердечная недостаточность развивается в течение длительного времени и проявляется комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме
О причинах этого опасного для жизни состояния, симптомах и методах лечения, в том числе и народными средствами мы поговорим в этой статье.
Классификация
Согласно классификации по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга в развитии хронической сердечной недостаточности выделяют три стадии:
- I ст. (HI) начальная, или скрытая недостаточность, которая проявляется в виде одышки и сердцебиения только при значительной физической нагрузке, ранее не вызывавшей её. В покое гемодинамика и функции органов не нарушены, трудоспособность несколько понижена.
- II стадия — выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом круге кровообращения) при незначительной физической нагрузке, иногда в покое. В этой стадии выделяют 2 периода : период А и период Б.
- Н IIА стадия — одышка и сердцебиение при умеренной физической нагрузке. Нерезкий цианоз. Как правило, недостаточность кровообращения преимущественно по малому кругу кровообращения: периодический сухой кашель, иногда кровохарканье, проявления застоя в лёгких (крепитация и незвучные влажные хрипы в нижних отделах), сердцебиение, перебои в области сердца. В этой стадии наблюдаются начальные проявления застоя и в большом круге кровообращения (небольшие отеки на стопах и голени, незначительное увеличение печени). К утру эти явления уменьшаются. Резко снижается трудоспособность.
- Н IIБ стадия – одышка в покое. Вся объективная симптоматика сердечной недостаточности резко усиливается: выраженный цианоз, застойные изменения в лёгких, длительные ноющие боли, перебои в области сердца, сердцебиение; присоединяются признаки недостаточности кровообращения по большому кругу кровообращения, постоянные отеки нижних конечностей и туловища, увеличенная плотная печень (кардиальный цирроз печени), гидроторакс, асцит, тяжёлая олигурия. Больные нетрудоспособны.
- III стадия (Н III) — конечная, дистрофическая стадия недостаточности Кроме нарушения гемодинамики, развиваются морфологически необратимые изменения в органах (диффузный пневмосклероз, цирроз печени, застойная почка и др.). Нарушается обмен веществ, развивается истощение больных. Лечение неэффективно.
В зависимости от фазы нарушения сердечной деятельности выделяют:
- Систолическую сердечную недостаточность (связана с нарушением систолы – периода сокращения желудочков сердца);
- Диастолическую сердечную недостаточность (связана с нарушением диастолы – периода расслабления желудочков сердца);
- Смешанную сердечную недостаточность (связана с нарушением и систолы, и диастолы).
В зависимости от зоны преимущественного застоя крови выделяют:
- Правожелудочковую сердечную недостаточность (с застоем крови в малом круге кровообращения, то есть в сосудах легких);
- Левожелудочковую сердечную недостаточность (с застоем крови в большом круге кровообращения, то есть в сосудах всех органов, кроме легких);
- Бивентрикулярную (двухжелудочковую) сердечную недостаточность (с застоем крови в обоих кругах кровообращения).
В зависимости от результатов физикального исследования определяются классы по шкале Killip:
- I (нет признаков СН);
- II (слабо выраженная СН, мало хрипов);
- III (более выраженная СН, больше хрипов);
- IV (кардиогенный шок, систолическое артериальное давление ниже 90 мм рт. ст).
Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.
Причины хронической сердечной недостаточности
Почему развивается ХСН, и что это такое? Причиной хронической сердечной недостаточности обычно является повреждение сердца или нарушение его способности перекачивать по сосудам нужное количество крови.
Основными причинами болезни называют:
- ишемическую болезнь сердца;
- артериальную гипертонию;
- пороки сердца.
Существуют и другие провоцирующие факторы развития болезни:
- сахарный диабет;
- кардиомиопатия – заболевание миокарда;
- аритмия – нарушение сердечного ритма;
- миокардит – воспаление сердечной мышцы (миокарда);
- кардиосклероз – поражение сердца, которое характеризуется разрастанием соединительной ткани;
- злоупотребление курением и алкоголем.
Согласно статистике, у мужчин чаще всего причиной болезни бывает ишемическая болезнь сердца. У женщин данное заболевание вызывается в основном артериальной гипертонией.
Механизм развития ХСН
- Снижается пропускная (насосная) способность сердца – появляются первые симптомы болезни: непереносимость физических нагрузок, одышка.
Подключаются компенсаторные механизмы, направленные на сохранение нормальной работы сердца: укрепление сердечной мышцы, увеличение уровня адреналина, увеличение объема крови за счет задержки жидкости. - Нарушение питания сердца: мышечных клеток стало намного больше, а количество кровеносных сосудов увеличилось незначительно.
- Компенсаторные механизмы истощены. Работа сердца значительно ухудшается – с каждым толчком оно выталкивает недостаточно крови.
Признаки
В качестве основных признаков заболевания можно выделить такую симптоматику:
- Частые одышки – состояния, когда возникает впечатление нехватки воздуха, поэтому оно становится учащенным и не очень глубоким;
- Повышенная утомляемость, которая характеризуется быстротой потери сил при совершении того или иного процесса;
- Возрастание количества ударов сердца за минуту;
- Периферические отеки, которые указывают на плохой вывод жидкости из организма, начинают появляться с пяток, а потом переходят все выше к пояснице, где и останавливаются;
- Кашель – из самого начала одежды он сухой при этом заболевании, а потом начинает выделяться мокрота.
Хроническая сердечная недостаточность обычно развивается медленно, многие люди считают ее проявлением старения своего организма. В таких случаях больные нередко до последнего момента тянут с обращением к врачу-кардиологу. Конечно же, это затрудняет и удлиняет процесс лечения.
Симптомы хронической сердечной недостаточности
Начальные стадии хронической сердечной недостаточности могут развиваться по лево- и правожелудочковому, лево- и правопредсердному типам. При длительном течении заболевания присутствуют нарушения функции, всех отделов сердца. В клинической картине можно выделить основные симптомы хронической сердечной недостаточности:
- быстрая утомляемость;
- одышка, кардиальная астма;
- периферические отеки;
- сердцебиение.
Жалобы на быструю утомляемость предъявляет большинство больных. Наличие этого симптома обусловлено следующими факторами:
- малым сердечным выбросом;
- недостаточным периферическим кровотоком;
- состоянием гипоксии тканей;
- развитием мышечной слабости.
Одышка при сердечной недостаточности нарастает постепенно – вначале возникает при физической нагрузке, впоследствии появляется при незначительных движениях и даже в покое. При декомпенсации сердечной деятельности развивается так называемая сердечная астма ― эпизоды удушья, возникающие по ночам.
Пароксизмальная (спонтанная, приступообразная) ночная одышка может проявляться в виде:
- коротких приступов пароксизмальной ночной одышки, проходящих самостоятельно;
- типичных приступов сердечной астмы;
- острого отека легких.
Сердечная астма и отек легких являются по сути острой сердечной недостаточностью, развившейся на фоне хронической сердечной недостаточности. Сердечная астма возникает обычно во второй половине ночи, но в некоторых случаях провоцируются физическим усилием или эмоциональным возбуждением днем.
- В лёгких случаях приступ длится несколько минут и характеризуется чувством нехватки воздуха. Больной садится, в лёгких выслушивается жёсткое дыхание. Иногда это состояние сопровождается кашлем с отделением небольшого количества мокроты. Приступы могут быть редкими – через несколько дней или недель, но могут и повторяться несколько раз в течение ночи.
- В более тяжёлых случаях развивается тяжёлый длительный приступ сердечной астмы. Больной просыпается, садится, наклоняет туловище вперед, упирается руками в бедра или край кровати. Дыхание становится учащенным, глубоким, обычно с затруднением вдоха и выдоха. Хрипы в лёгких могут отсутствовать. В ряде случаев может присоединяться бронхоспазм, усиливающий нарушения вентиляции и работу дыхания.
Эпизоды могут быть столь неприятными, что пациент может бояться ложиться спать, даже после исчезновения симптоматики.
Диагностика ХСН
В диагностике нужно начинать с анализа жалоб, выявления симптомов. Пациенты жалуются на одышку, утомляемость, сердцебиение.
Врач уточняет у больного:
- Как тот спит;
- Не менялось ли за прошлую неделю количество подушек;
- Стал ли человек спать сидя, а не лежа.
Вторым этапом диагностики является физическое обследование, включающее:
- Осмотр кожи;
- Оценку выраженности жировой и мышечной массы;
- Проверку наличия отеков;
- Пальпацию пульса;
- Пальпацию печени;
- Аускультацию легких;
- Аускультацию сердца (I тон, систолический шум в 1-й точке аускультации, анализ II тона, «ритм галопа»);
- Взвешивание (снижение массы тела на 1% за 30 дней говорит о начале кахексии).
Цели диагностики:
- Раннее установление факта наличия сердечной недостаточности.
- Уточнение степени выраженности патологического процесса.
- Определение этиологии сердечной недостаточности.
- Оценка риска развития осложнений и резкого прогрессирования патологии.
- Оценка прогноза.
- Оценка вероятности возникновения осложнений заболевания.
- Контроль за течением заболевания и своевременное реагирование на изменения состояния пациента.
Задачи диагностики:
- Объективное подтверждение наличия или отсутствия патологических изменений в миокарде.
- Выявление признаков сердечной недостаточности:, одышки, быстрой утомляемости, учащённого сердцебиения, периферических отёков, влажных хрипов в лёгких.
- Выявление патологии, приведшей к развитию хронической сердечной недостаточности.
- Определение стадии и функционального класса сердечной недостаточности по NYHA (New York Heart Association).
- Выявление преимущественного механизма развития сердечной недостаточности.
- Выявление провоцирующих причин и факторов, усугубляющих течение заболевания.
- Выявление сопутствующих заболеваний, оценка их связи с сердечной недостаточностью и её лечением.
- Сбор достаточного количества объективных данных для назначения необходимого лечения.
- Выявление наличия или отсутствия показаний к применению хирургических методов лечения.
Диагностику сердечной недостаточности необходимо проводить с использованием дополнительных методов обследования:
- На ЭКГ обычно присутствуют признаки гипертрофии и ишемии миокарда. Нередко это исследование позволяет выявить сопутствующую аритмию или нарушение проводимости.
- Проба с физической нагрузкой проводится для определения толерантности к ней, а также изменений, характерных для ишемической болезни сердца (отклонение сегмента ST на ЭКГ от изолинии).
- Суточное холтеровское мониторирование позволяет уточнить состояние сердечной мышцы при типичном поведении пациента, а также во время сна.
- Характерным признаком ХСН является снижение фракции выброса, которое без труда можно увидеть при ультразвуковом исследовании. Если дополнительно провести допплерографию, то станут очевидными пороки сердца, а при должном умении можно даже выявить их степень.
- Коронарография и вентрикулография проводятся для уточнения состояния коронарного русла, а также в плане предоперационной подготовки при открытых вмешательствах на сердце.
При диагностике врач расспрашивает пациента о жалобах и пытается выявить признаки, типичные для ХСН. Среди доказательств диагноза важное значение имеют обнаружение у человека в анамнезе болезней сердца. На этом этапе лучше всего задействовать ЭКГ или определить натрийуретический пептид. Если не найдено отклонений от нормы, ХСН у человека нет. При обнаружении проявлений повреждений миокарда нужно направить больного на эхокардиографию, чтобы уточнить характер сердечных поражений, диастолические расстройства и пр.
На последующих этапах постановки диагноза медики выявляют причины хронической сердечной недостаточности, уточняют тяжесть, обратимость изменений, чтобы определиться с адекватным лечением. Возможно назначение дополнительных исследований.
Осложнения
У пациентов с хронической сердечной недостаточностью могут развиться такие опасные состояния, как
- частые и затяжные пневмонии;
- патологическая гипертрофия миокарда;
- многочисленные тромбоэмболии вследствие тромбозов;
- общее истощение организма;
- нарушение сердечного ритма и проводимости сердца;
- нарушение функций печени и почек;
- внезапная смерть от остановки сердца;
- тромбоэмболические осложнения (инфаркт, инсульт, тромбоэмболия легочных артерий).
Профилактикой развития осложнений служат прием назначенных лекарств, своевременное определение показаний к оперативному лечению, назначение антикоагулянтов по показаниям, антибиотикотерапия при поражении бронхолегочной системы.
Лечение хронической сердечной недостаточности
В первую очередь больным рекомендуется соблюдать соответствующую диету и ограничить физические нагрузки. Следует полностью отказаться от быстрых углеводов, гидрогенизированных жиров, в частности, животного происхождения, а также тщательно следить за потреблением соли. Также необходимо немедленно бросить курить и употреблять спиртные напитки.
Все методы терапевтического лечения хронической сердечной недостаточности состоят из комплекса мероприятий, которые направлены на создание необходимых условий в быту, способствующих быстрому снижению нагрузки на С.С.С., а также применения лекарственных препаратов, призванных помогать работать миокарду и воздействовать на нарушенные процессы водно-солевого обмена. Назначение объёма лечебных мероприятий связано со стадией развития самого заболевания.
Лечение хронической сердечной недостаточности — длительное. В него входит:
- Медикаментозная терапия, направленная на борьбу с симптомами основного заболевания и устранение причин, способствующих его развитию.
- Рациональный режим, включающий ограничение трудовой деятельности согласно формами стадиям заболевания. Это не означает, что больной должен постоянно находиться в постели. Он может передвигаться по комнате, рекомендуется занятия лечебной физкультурой.
- Диетотерапия. Необходимо следить за калорийностью пищи. Она должна соответствовать назначенному режиму больного. Полным людям калорийность пищи уменьшается на 30%. А больным с истощением, наоборот, назначается усиленное питание. При необходимости проводятся разгрузочные дни.
- Кардиотоническая терапия.
- Лечение диуретиками, направленное на восстановление водно-солевого и кислотно-щелочного баланса.
Пациенты, имеющие первую стадию, вполне трудоспособны, при второй стадии отмечается ограниченность в трудоспособности или абсолютно она утрачена. А вот при третьей стадии больные с хронической сердечной недостаточностью нуждаются в уходе постоянного характера.
Медикаментозное лечение
Медикаментозное лечение хронической сердечной недостаточности направлено на повышение функций сокращения и избавления организма от избытка жидкости. В зависимости от стадии и тяжести симптомов при сердечной недостаточности назначаются следующие группы препаратов:
- Вазодилататоры и ингибиторы АПФ – ангиотензин-превращающего фермента (эналаприл, каптоприл, лизиноприл, периндоприл, рамиприл) – понижают тонус сосудов, расширяют вены и артерии, уменьшая тем самым сопротивление сосудов во время сердечных сокращений и способствуя увеличению сердечного выброса;
- Сердечные гликозиды (дигоксин, строфантин и др.) – повышают сократимость миокарда, увеличивают его насосную функцию и диурез, способствуют удовлетворительной переносимости физических нагрузок;
- Нитраты (нитроглицерин, нитронг, сустак и др.) – улучшают кровенаполнение желудочков, увеличивают сердечный выброс, расширяют коронарные артерии;
- Диуретики (фуросемид, спиронолактон) – уменьшают задержку избыточной жидкости в организме;
- Β-адреноблокаторы (карведилол) – уменьшают частоту сердечных сокращений, улучшают кровенаполнение сердца, повышают сердечный выброс;
- Препараты, улучшающие метаболизм миокарда (витамины группы В, аскорбиновая кислота, рибоксин, препараты калия);
- Антикоагулянты (аспирин, варфарин) – препятствуют тромбообразованию в сосудах.
Монотерапия при лечении ХСН применяется редко, и в этом качестве могут быть использованы только иАПФ при начальных стадиях ХСН.
Тройная терапия (иАПФ + диуретик + гликозид) – была стандартом в лечении ХСН в 80-х годах, и сейчас остается действенной схемой в лечении ХСН, однако для пациентов с синусовым ритмом рекомендуется замена гликозида на бета-адреноблокатор. Золотой стандарт с начала 90-х годов по настоящее время – комбинация четырех препаратов – иАПФ + диуретик + гликозид + бета-адреноблокатор.
Профилактика и прогноз
Для предотвращения сердечной недостаточности необходимо правильное питание, достаточная физическая активность, отказ от вредных привычек. Все заболевания сердечно-сосудистой системы должны быть своевременно выявлены и пролечены.
Прогноз при отсутствии лечения ХСН неблагоприятный, так как большинство болезней сердца приводят к его изнашиванию и развитию тяжелых осложнений. При проведении медикаментозного и/или кардиохирургического лечения прогноз благоприятный, потому что наступает замедление прогрессирования недостаточности или радикальное излечение от основного заболевания.
(Visited 11 759 times, 13 visits today)
Источник
