Хроническая дыхательная недостаточность хроническая сердечная недостаточность


Хроническая дыхательная недостаточность – это вторичный синдром, возникающий при неспособности дыхательной системы поддерживать газовый гомеостаз, что приводит к снижению РаО2 и повышению РаСО2 в артериальной крови. Развивается в течение ряда лет; проявляется признаками диспноэ (одышкой), гипоксемии и гиперкапнии (цианозом, тахикардией, эффектами со стороны ЦНС), слабостью дыхательных мышц (изменением ЧД, участием вспомогательной мускулатуры). Оценить степень хронической дыхательной недостаточности помогает анализ газов крови, тесты ФВД, пульсоксиметрия. Терапия включает коррекцию причинных факторов, назначение бронходилататоров, мукорегуляторов, длительной О2-терапии. В индивидуальном порядке решается вопрос о трансплантации легких.
Общие сведения
Хроническая дыхательная недостаточность (ХДН) – симптомокомплекс, обусловленный невозможностью системы дыхания обеспечивать адекватное соотношение газов артериальной крови. Характеризуется постепенным развитием на фоне прогрессирования основного заболевания. При обострениях причинно значимой патологии может приобретать признаки острой дыхательной недостаточности.
По ориентировочным данным, число людей, страдающих хронической дыхательной недостаточностью и требующих проведения длительной оксигенотерапии или домашней вентиляции легких, в экономически развитых странах составляет 0,08-0,1%. Для ХДН характерны следующие особенности: развитие в течение нескольких месяцев или лет; постепенное начало и прогрессирующее течение. Решение клинических вопросов, связанных с хронической дыхательной недостаточностью, находится, главным образом, в компетенции клинической пульмонологии и реаниматологии.
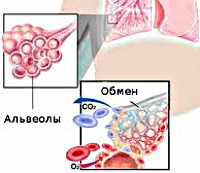
Хроническая дыхательная недостаточность
Причины ХДН
Наиболее частыми причинными факторами, обусловливающими возникновение хронической дыхательной недостаточности, служат бронхолегочные заболевания. К ним относятся:
- обструктивное апноэ сна;
- бронхиолиты;
- бронхит курильщика и другие формы хронического бронхита;
- бронхоэктатическая болезнь;
- бронхиальная астма;
- ХОБЛ, интерстициальные болезни легких;
- туберкулез;
- муковисцидоз;
- эмфизема, пневмосклероз;
- поздние стадии легочной гипертензии.
К ХДН могут приводить заболевания грудной клетки, ограничивающие глубину вдоха (кифосколиоз, фиброторакс, последствия торакопластики, ожирение и пр.). Кроме всего прочего, хроническая дыхательная недостаточность может являться следствием поражения нейромышечного аппарата при мышечной дистрофии Дюшенна, БАС, полиомиелите, параличе диафрагмы, спинномозговых травмах. В число возможных причин ХДН также входят анемия, врожденные пороки сердца, гипотиреоз, неполное восстановление после эпизода ОДН.
Патогенез
Основными патофизиологическими механизмами формирования хронической дыхательной недостаточности выступают альвеолярная гиповентиляция, вентиляционно-перфузионный дисбаланс, нарушение диффузии газов через альвеолярно-капиллярную мембрану. Следствием этих процессов является развитие гиперкапнии и гипоксемии, в ответ на которые организм запускает ряд компенсаторных реакций, призванных обеспечить транспорт О2 к тканям.
Со стороны сердечно-сосудистой системы отмечается тахикардия и увеличение сердечного выброса. В ответ на альвеолярную гипоксию возникает легочная вазоконстрикция, сопровождающаяся улучшением вентиляционно-перфузионных отношений. В крови развивается эритроцитоз, повышающий кислородную емкость крови. Однако наряду с положительными эффектами, компенсаторные механизмы играют и отрицательную роль. Все перечисленные приспособительные реакции со временем приводят к формированию легочной гипертензии, легочного сердца и сердечной недостаточности.
Классификация ХДН
С учетом различий патогенеза различают ХДН двух типов: гипоксемическую (легочную, паренхиматозную, ДН I типа) и гиперкапническую (вентиляционную, ДН II типа).
- Гипоксемическая. Критериями ДН I типа служат гипоксемия в сочетании с гипо- или нормокапнией. Данный вид хронической дыхательной недостаточности формируется на фоне заболеваний, сопровождающихся поражением легочной паренхимы (альвеолитов, пневмокониозов, саркоидоза легких и др.).
- Гиперкапническая. ДН II типа характеризуется гиперкапнией и гипоксемией (последняя хорошо поддается оксигенотерапии). Причинами вентиляционной дыхательной недостаточности могут выступать ХОБЛ, поражение дыхательных мышц, снижение активности дыхательного центра и др.
По типу нарушения внешнего дыхания хроническая дыхательная недостаточность классифицируется на обструктивную, рестриктивную и смешанную. При обструктивной форме имеет место снижение индекса Тиффно, потоковых значений, увеличение бронхиального сопротивления и легочных объемов. Для рестриктивного синдрома характерно снижение ЖЁЛ
Степень тяжести хронической дыхательной недостаточности оценивается, исходя из газометрических показателей:
- ХДН I ст. – РаСО2 70 мм рт.ст.
- ХДН II ст. – РаСО2 50-70 мм рт.ст.; РаО2 70-50 мм рт.ст.
- ХДН III ст. – РаСО2 >70 мм рт.ст., РаО2
Гиперкапническая кома наступает при повышении РаСО2 до 90-130 мм рт.ст., гипокапническая кома – при снижении РаО2 до 39-30 рт.ст.
Симптомы ХДН
Клиническое течение хронической дыхательной недостаточности зависит от основной патологии, типа и тяжести ДН. Наиболее типичными ее проявлениями служат диспноэ, эффекты гипоксемии/гиперкапнии и дисфункция дыхательных мышц.
Самым ранним и универсальным симптомом ХДН выступает диспноэ, или одышка. Субъективно это воспринимается больными как чувство нехватки воздуха, дискомфорт при дыхании, необходимость совершать дыхательное усилие и пр. При обструктивной ДН одышка носит экспираторный характер (затруднен выдох), при рестриктивной – инспираторный (затруднен вдох). Одышка при физических усилиях долгие годы может служить единственным признаком хронической дыхательной недостаточности.
Основным клиническим признаком, указывающим на гипоксемию, является цианоз. Его выраженность и распространенность свидетельствует о тяжести хронической дыхательной недостаточности. Так, если в субкомпенсированной стадии у больных отмечается только цианоз губ и ногтевых лож, то в стадии декомпенсации он принимает распространенный, а в терминальной стадии – генерализованный характер. Гемодинамические изменения при гипоксемии включают тахикардию, артериальную гипотонию. При снижении РаО2 до 30 мм рт. ст. возникают синкопальные эпизоды.
Гиперкапния при хронической дыхательной недостаточности сопровождается увеличением ЧСС, нарушениями деятельности ЦНС (ночной бессонницей и дневной сонливостью, головными болями). Признаками дисфункции дыхательной мускулатуры выступают изменение ЧД и дыхательного паттерна. В большинстве случаев хроническая дыхательная недостаточность сопровождается учащением дыхания (тахипноэ). Снижение ЧД до 12 в мин. и менее служит грозным предвестником, указывающим на возможность остановки дыхания. К измененным стереотипам дыхания относятся вовлечение дополнительных групп мышц, в норме не задействованных в дыхании (раздувание крыльев носа, напряжение мышц шеи, участие в выдохе брюшных мышц), парадоксальное дыхание, торакоабдоминальная асинхрония.
Стадии ХДН
Клиническая классификация дыхательной недостаточности предусматривает выделение четырех ее стадий.
- I (начальная) – носит скрытое течение, маскируясь симптомами основного заболевания. Ощущения нехватки воздухи и учащение дыхания возникают при физических усилиях.
- II (субкомпенсированная) – одышка возникает в состоянии покоя, больной постоянно жалуется на нехватку воздуха, испытывает чувство беспокойства и тревоги. В акте дыхания задействована дополнительная мускулатура, имеет место цианоз губ и кончиков пальцев.
- III (декомпенсированная) – одышка резко выражена и заставляет больного принимать вынужденное положение. В дыхании участвует вспомогательная мускулатура, отмечается распространенный цианоз, психомоторное возбуждение.
- IV (терминальная) – характеризуется угнетением сознания, разлитым цианозом, поверхностным аритмичным дыханием, брадикардией, артериальной гипотензией, олигоанурией. Может переходить в гипоксемическую или гиперкапническую кому.
Диагностика
Алгоритм обследования пациентов с хронической дыхательной недостаточностью предполагает оценку физикального статуса, исследование лабораторных показателей крови и респираторной механики. Во всех случаях больные должны быть осмотрены врачом-пульмонологом (при необходимости другими специалистами: терапевтом, кардиологом, неврологом и т. д.) на предмет выявления основного заболевания. Для оценки изменений в легочной ткани проводится рентгенография легких.
Анализ газового состава крови позволяет оценить степень ХДН на основании важнейших показателей: РаО2 РаСО2, рН и уровня бикарбонатов. Большую роль играет динамическое исследование газов артериальной крови, причем не только в дневное время, но и ночью. Для неинвазивного измерения насыщения артериальной крови кислородом (SpO2) используется пульсоксиметрия.
С целью оценки тяжести и типа ХДН, мониторинга состояния больного проводятся тесты ФВД (измерение ЖЁЛ, ПОС форсированного выдоха, индекс Тиффно, МОД и др.). Чтобы оценить функцию дыхательных мышц, производится измерение инспираторного и экспираторного давления в полости рта. Дополнительные характеристики могут быть получены при проведении полисомнографии.
Лечение ХДН
Терапия хронической дыхательной недостаточности включает одновременную работу в нескольких направлениях. Одно из них – это коррекция причинно значимых факторов, т. е. воздействие на первичное заболевание. В амбулаторных условиях лечение назначает и контролирует профильный специалист (пульмонолог, фтизиатр, профпатолог, терапевт). Госпитализация пациентов с хронической дыхательной недостаточностью проводится только в случае обострения основной патологии или при декомпенсации ДН. Адекватная этиотропная терапия может длительное время сдерживать прогрессирование ХДН и даже приводить к уменьшению ее выраженности.
- Медикаментозная терапия. Поскольку в основе хронической дыхательной недостаточности часто лежит бронхообструкция, широко применяются бронхолитики (теофиллин, сальбутамол, фенотерол), мукорегуляторы (амброксол, ацетилцистеин). С осторожностью следует относиться к назначению таким больным снотворных и седативных препаратов, поскольку они могут снижать активность дыхательного центра.
- Методы физической реабилитации. Работа в направлении дыхательной реабилитации предполагает занятия лечебной физкультурой с включением дыхательных упражнений, вибрационный и перкуторный массаж грудной клетки, галотерапию, физиотерапию.
- Оксигенотерапия. Хроническая дыхательная недостаточность, сопровождающаяся стойкой гипоксемией, является основанием для применения длительной кислородотерапии (ДКТ). Процедура предполагает ингаляцию газовой смеси, содержащей до 95% кислорода на протяжении 15-18 и более часов в сутки. Длительность курса кислородотерапии определяется на основании показателей сатурации крови и парциального давления кислорода. ДКТ позволяет повысить эффективность фармакотерапии и физическую работоспособность пациентов, уменьшить число госпитализаций, увеличить продолжительность жизни пациентов с ХДН на 5-10 лет. ДКТ может проводиться даже в домашних условиях с помощью портативных источников кислорода.
- СИПАП-терапия. ИВЛ постоянным положительным давлением находит применение для терапии больных с хронической дыхательной недостаточностью, вызванной трахеомаляцией, синдромом сонных апноэ, поскольку предотвращает спадение дыхательных путей. Больные с нарастающей гиперкапнией нуждаются в проведении длительной домашней вентиляции легких (ДВЛ), которая может быть как неинвазивной (масочной), так и инвазивной (через трахеостому).
- Трансплантация легких. При ХДН, обусловленной ХОБЛ, муковисцидозом легких, интерстициальным легочным фиброзом и др., решается вопрос о целесообразности трансплантации легкого.
Прогноз и профилактика
Долгосрочный прогноз при хронической дыхательной недостаточности неудовлетворительный. При снижении РаО2 до 60 мм рт. ст. выживаемость пациентов составляет порядка 3-х лет. Своевременная и рациональная терапия ХДН может улучшить прогноз. Профилактическая работа сводится к предупреждению и недопущению осложненного течения первичных заболеваний.
Источник
Хроническая сердечная недостаточность (ХСН) – это состояние, при котором снижается объем выбрасываемой сердцем крови за каждое сердечное сокращение, то есть падает насосная функция сердца, в результате чего органы и ткани испытывают нехватку кислорода. Этим недугом страдает около 15 миллионов россиян.
В зависимости от того, как быстро развивается сердечная недостаточность, её разделяют на острую и хроническую. Острая сердечная недостаточность может быть связана с травмами, действием токсинов, болезнями сердца и без лечения быстро может привести к летальному исходу.
Хроническая сердечная недостаточность развивается в течение длительного времени и проявляется комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме
О причинах этого опасного для жизни состояния, симптомах и методах лечения, в том числе и народными средствами мы поговорим в этой статье.
Классификация
Согласно классификации по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга в развитии хронической сердечной недостаточности выделяют три стадии:
- I ст. (HI) начальная, или скрытая недостаточность, которая проявляется в виде одышки и сердцебиения только при значительной физической нагрузке, ранее не вызывавшей её. В покое гемодинамика и функции органов не нарушены, трудоспособность несколько понижена.
- II стадия — выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом круге кровообращения) при незначительной физической нагрузке, иногда в покое. В этой стадии выделяют 2 периода : период А и период Б.
- Н IIА стадия — одышка и сердцебиение при умеренной физической нагрузке. Нерезкий цианоз. Как правило, недостаточность кровообращения преимущественно по малому кругу кровообращения: периодический сухой кашель, иногда кровохарканье, проявления застоя в лёгких (крепитация и незвучные влажные хрипы в нижних отделах), сердцебиение, перебои в области сердца. В этой стадии наблюдаются начальные проявления застоя и в большом круге кровообращения (небольшие отеки на стопах и голени, незначительное увеличение печени). К утру эти явления уменьшаются. Резко снижается трудоспособность.
- Н IIБ стадия – одышка в покое. Вся объективная симптоматика сердечной недостаточности резко усиливается: выраженный цианоз, застойные изменения в лёгких, длительные ноющие боли, перебои в области сердца, сердцебиение; присоединяются признаки недостаточности кровообращения по большому кругу кровообращения, постоянные отеки нижних конечностей и туловища, увеличенная плотная печень (кардиальный цирроз печени), гидроторакс, асцит, тяжёлая олигурия. Больные нетрудоспособны.
- III стадия (Н III) — конечная, дистрофическая стадия недостаточности Кроме нарушения гемодинамики, развиваются морфологически необратимые изменения в органах (диффузный пневмосклероз, цирроз печени, застойная почка и др.). Нарушается обмен веществ, развивается истощение больных. Лечение неэффективно.
В зависимости от фазы нарушения сердечной деятельности выделяют:
- Систолическую сердечную недостаточность (связана с нарушением систолы – периода сокращения желудочков сердца);
- Диастолическую сердечную недостаточность (связана с нарушением диастолы – периода расслабления желудочков сердца);
- Смешанную сердечную недостаточность (связана с нарушением и систолы, и диастолы).
В зависимости от зоны преимущественного застоя крови выделяют:
- Правожелудочковую сердечную недостаточность (с застоем крови в малом круге кровообращения, то есть в сосудах легких);
- Левожелудочковую сердечную недостаточность (с застоем крови в большом круге кровообращения, то есть в сосудах всех органов, кроме легких);
- Бивентрикулярную (двухжелудочковую) сердечную недостаточность (с застоем крови в обоих кругах кровообращения).
В зависимости от результатов физикального исследования определяются классы по шкале Killip:
- I (нет признаков СН);
- II (слабо выраженная СН, мало хрипов);
- III (более выраженная СН, больше хрипов);
- IV (кардиогенный шок, систолическое артериальное давление ниже 90 мм рт. ст).
Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.
Причины хронической сердечной недостаточности
Почему развивается ХСН, и что это такое? Причиной хронической сердечной недостаточности обычно является повреждение сердца или нарушение его способности перекачивать по сосудам нужное количество крови.
Основными причинами болезни называют:
- ишемическую болезнь сердца;
- артериальную гипертонию;
- пороки сердца.
Существуют и другие провоцирующие факторы развития болезни:
- сахарный диабет;
- кардиомиопатия – заболевание миокарда;
- аритмия – нарушение сердечного ритма;
- миокардит – воспаление сердечной мышцы (миокарда);
- кардиосклероз – поражение сердца, которое характеризуется разрастанием соединительной ткани;
- злоупотребление курением и алкоголем.
Согласно статистике, у мужчин чаще всего причиной болезни бывает ишемическая болезнь сердца. У женщин данное заболевание вызывается в основном артериальной гипертонией.
Механизм развития ХСН
- Снижается пропускная (насосная) способность сердца – появляются первые симптомы болезни: непереносимость физических нагрузок, одышка.
Подключаются компенсаторные механизмы, направленные на сохранение нормальной работы сердца: укрепление сердечной мышцы, увеличение уровня адреналина, увеличение объема крови за счет задержки жидкости. - Нарушение питания сердца: мышечных клеток стало намного больше, а количество кровеносных сосудов увеличилось незначительно.
- Компенсаторные механизмы истощены. Работа сердца значительно ухудшается – с каждым толчком оно выталкивает недостаточно крови.
Признаки
В качестве основных признаков заболевания можно выделить такую симптоматику:
- Частые одышки – состояния, когда возникает впечатление нехватки воздуха, поэтому оно становится учащенным и не очень глубоким;
- Повышенная утомляемость, которая характеризуется быстротой потери сил при совершении того или иного процесса;
- Возрастание количества ударов сердца за минуту;
- Периферические отеки, которые указывают на плохой вывод жидкости из организма, начинают появляться с пяток, а потом переходят все выше к пояснице, где и останавливаются;
- Кашель – из самого начала одежды он сухой при этом заболевании, а потом начинает выделяться мокрота.
Хроническая сердечная недостаточность обычно развивается медленно, многие люди считают ее проявлением старения своего организма. В таких случаях больные нередко до последнего момента тянут с обращением к врачу-кардиологу. Конечно же, это затрудняет и удлиняет процесс лечения.
Симптомы хронической сердечной недостаточности
Начальные стадии хронической сердечной недостаточности могут развиваться по лево- и правожелудочковому, лево- и правопредсердному типам. При длительном течении заболевания присутствуют нарушения функции, всех отделов сердца. В клинической картине можно выделить основные симптомы хронической сердечной недостаточности:
- быстрая утомляемость;
- одышка, кардиальная астма;
- периферические отеки;
- сердцебиение.
Жалобы на быструю утомляемость предъявляет большинство больных. Наличие этого симптома обусловлено следующими факторами:
- малым сердечным выбросом;
- недостаточным периферическим кровотоком;
- состоянием гипоксии тканей;
- развитием мышечной слабости.
Одышка при сердечной недостаточности нарастает постепенно – вначале возникает при физической нагрузке, впоследствии появляется при незначительных движениях и даже в покое. При декомпенсации сердечной деятельности развивается так называемая сердечная астма ― эпизоды удушья, возникающие по ночам.
Пароксизмальная (спонтанная, приступообразная) ночная одышка может проявляться в виде:
- коротких приступов пароксизмальной ночной одышки, проходящих самостоятельно;
- типичных приступов сердечной астмы;
- острого отека легких.
Сердечная астма и отек легких являются по сути острой сердечной недостаточностью, развившейся на фоне хронической сердечной недостаточности. Сердечная астма возникает обычно во второй половине ночи, но в некоторых случаях провоцируются физическим усилием или эмоциональным возбуждением днем.
- В лёгких случаях приступ длится несколько минут и характеризуется чувством нехватки воздуха. Больной садится, в лёгких выслушивается жёсткое дыхание. Иногда это состояние сопровождается кашлем с отделением небольшого количества мокроты. Приступы могут быть редкими – через несколько дней или недель, но могут и повторяться несколько раз в течение ночи.
- В более тяжёлых случаях развивается тяжёлый длительный приступ сердечной астмы. Больной просыпается, садится, наклоняет туловище вперед, упирается руками в бедра или край кровати. Дыхание становится учащенным, глубоким, обычно с затруднением вдоха и выдоха. Хрипы в лёгких могут отсутствовать. В ряде случаев может присоединяться бронхоспазм, усиливающий нарушения вентиляции и работу дыхания.
Эпизоды могут быть столь неприятными, что пациент может бояться ложиться спать, даже после исчезновения симптоматики.
Диагностика ХСН
В диагностике нужно начинать с анализа жалоб, выявления симптомов. Пациенты жалуются на одышку, утомляемость, сердцебиение.
Врач уточняет у больного:
- Как тот спит;
- Не менялось ли за прошлую неделю количество подушек;
- Стал ли человек спать сидя, а не лежа.
Вторым этапом диагностики является физическое обследование, включающее:
- Осмотр кожи;
- Оценку выраженности жировой и мышечной массы;
- Проверку наличия отеков;
- Пальпацию пульса;
- Пальпацию печени;
- Аускультацию легких;
- Аускультацию сердца (I тон, систолический шум в 1-й точке аускультации, анализ II тона, «ритм галопа»);
- Взвешивание (снижение массы тела на 1% за 30 дней говорит о начале кахексии).
Цели диагностики:
- Раннее установление факта наличия сердечной недостаточности.
- Уточнение степени выраженности патологического процесса.
- Определение этиологии сердечной недостаточности.
- Оценка риска развития осложнений и резкого прогрессирования патологии.
- Оценка прогноза.
- Оценка вероятности возникновения осложнений заболевания.
- Контроль за течением заболевания и своевременное реагирование на изменения состояния пациента.
Задачи диагностики:
- Объективное подтверждение наличия или отсутствия патологических изменений в миокарде.
- Выявление признаков сердечной недостаточности:, одышки, быстрой утомляемости, учащённого сердцебиения, периферических отёков, влажных хрипов в лёгких.
- Выявление патологии, приведшей к развитию хронической сердечной недостаточности.
- Определение стадии и функционального класса сердечной недостаточности по NYHA (New York Heart Association).
- Выявление преимущественного механизма развития сердечной недостаточности.
- Выявление провоцирующих причин и факторов, усугубляющих течение заболевания.
- Выявление сопутствующих заболеваний, оценка их связи с сердечной недостаточностью и её лечением.
- Сбор достаточного количества объективных данных для назначения необходимого лечения.
- Выявление наличия или отсутствия показаний к применению хирургических методов лечения.
Диагностику сердечной недостаточности необходимо проводить с использованием дополнительных методов обследования:
- На ЭКГ обычно присутствуют признаки гипертрофии и ишемии миокарда. Нередко это исследование позволяет выявить сопутствующую аритмию или нарушение проводимости.
- Проба с физической нагрузкой проводится для определения толерантности к ней, а также изменений, характерных для ишемической болезни сердца (отклонение сегмента ST на ЭКГ от изолинии).
- Суточное холтеровское мониторирование позволяет уточнить состояние сердечной мышцы при типичном поведении пациента, а также во время сна.
- Характерным признаком ХСН является снижение фракции выброса, которое без труда можно увидеть при ультразвуковом исследовании. Если дополнительно провести допплерографию, то станут очевидными пороки сердца, а при должном умении можно даже выявить их степень.
- Коронарография и вентрикулография проводятся для уточнения состояния коронарного русла, а также в плане предоперационной подготовки при открытых вмешательствах на сердце.
При диагностике врач расспрашивает пациента о жалобах и пытается выявить признаки, типичные для ХСН. Среди доказательств диагноза важное значение имеют обнаружение у человека в анамнезе болезней сердца. На этом этапе лучше всего задействовать ЭКГ или определить натрийуретический пептид. Если не найдено отклонений от нормы, ХСН у человека нет. При обнаружении проявлений повреждений миокарда нужно направить больного на эхокардиографию, чтобы уточнить характер сердечных поражений, диастолические расстройства и пр.
На последующих этапах постановки диагноза медики выявляют причины хронической сердечной недостаточности, уточняют тяжесть, обратимость изменений, чтобы определиться с адекватным лечением. Возможно назначение дополнительных исследований.
Осложнения
У пациентов с хронической сердечной недостаточностью могут развиться такие опасные состояния, как
- частые и затяжные пневмонии;
- патологическая гипертрофия миокарда;
- многочисленные тромбоэмболии вследствие тромбозов;
- общее истощение организма;
- нарушение сердечного ритма и проводимости сердца;
- нарушение функций печени и почек;
- внезапная смерть от остановки сердца;
- тромбоэмболические осложнения (инфаркт, инсульт, тромбоэмболия легочных артерий).
Профилактикой развития осложнений служат прием назначенных лекарств, своевременное определение показаний к оперативному лечению, назначение антикоагулянтов по показаниям, антибиотикотерапия при поражении бронхолегочной системы.
Лечение хронической сердечной недостаточности
В первую очередь больным рекомендуется соблюдать соответствующую диету и ограничить физические нагрузки. Следует полностью отказаться от быстрых углеводов, гидрогенизированных жиров, в частности, животного происхождения, а также тщательно следить за потреблением соли. Также необходимо немедленно бросить курить и употреблять спиртные напитки.
Все методы терапевтического лечения хронической сердечной недостаточности состоят из комплекса мероприятий, которые направлены на создание необходимых условий в быту, способствующих быстрому снижению нагрузки на С.С.С., а также применения лекарственных препаратов, призванных помогать работать миокарду и воздействовать на нарушенные процессы водно-солевого обмена. Назначение объёма лечебных мероприятий связано со стадией развития самого заболевания.
Лечение хронической сердечной недостаточности — длительное. В него входит:
- Медикаментозная терапия, направленная на борьбу с симптомами основного заболевания и устранение причин, способствующих его развитию.
- Рациональный режим, включающий ограничение трудовой деятельности согласно формами стадиям заболевания. Это не означает, что больной должен постоянно находиться в постели. Он может передвигаться по комнате, рекомендуется занятия лечебной физкультурой.
- Диетотерапия. Необходимо следить за калорийностью пищи. Она должна соответствовать назначенному режиму больного. Полным людям калорийность пищи уменьшается на 30%. А больным с истощением, наоборот, назначается усиленное питание. При необходимости проводятся разгрузочные дни.
- Кардиотоническая терапия.
- Лечение диуретиками, направленное на восстановление водно-солевого и кислотно-щелочного баланса.
Пациенты, имеющие первую стадию, вполне трудоспособны, при второй стадии отмечается ограниченность в трудоспособности или абсолютно она утрачена. А вот при третьей стадии больные с хронической сердечной недостаточностью нуждаются в уходе постоянного характера.
Медикаментозное лечение
Медикаментозное лечение хронической сердечной недостаточности направлено на повышение функций сокращения и избавления организма от избытка жидкости. В зависимости от стадии и тяжести симптомов при сердечной недостаточности назначаются следующие группы препаратов:
- Вазодилататоры и ингибиторы АПФ – ангиотензин-превращающего фермента (эналаприл, каптоприл, лизиноприл, периндоприл, рамиприл) – понижают тонус сосудов, расширяют вены и артерии, уменьшая тем самым сопротивление сосудов во время сердечных сокращений и способствуя увеличению сердечного выброса;
- Сердечные гликозиды (дигоксин, строфантин и др.) – повышают сократимость миокарда, увеличивают его насосную функцию и диурез, способствуют удовлетворительной переносимости физических нагрузок;
- Нитраты (нитроглицерин, нитронг, сустак и др.) – улучшают кровенаполнение желудочков, увеличивают сердечный выброс, расширяют коронарные артерии;
- Диуретики (фуросемид, спиронолактон) – уменьшают задержку избыточной жидкости в организме;
- Β-адреноблокаторы (карведилол) – уменьшают частоту сердечных сокращений, улучшают кровенаполнение сердца, повышают сердечный выброс;
- Препараты, улучшающие метаболизм миокарда (витамины группы В, аскорбиновая кислота, рибоксин, препараты калия);
- Антикоагулянты (аспирин, варфарин) – препятствуют тромбообразованию в сосудах.
Монотерапия при лечении ХСН применяется редко, и в этом качестве могут быть использованы только иАПФ при начальных стадиях ХСН.
Тройная терапия (иАПФ + диуретик + гликозид) – была стандартом в лечении ХСН в 80-х годах, и сейчас остается действенной схемой в лечении ХСН, однако для пациентов с синусовым ритмом рекомендуется замена гликозида на бета-адреноблокатор. Золотой стандарт с начала 90-х годов по настоящее время – комбинация четырех препаратов – иАПФ + диуретик + гликозид + бета-адреноблокатор.
Профилактика и прогноз
Для предотвращения сердечной недостаточности необходимо правильное питание, достаточная физическая активность, отказ от вредных привычек. Все заболевания сердечно-сосудистой системы должны быть своевременно выявлены и пролечены.
Прогноз при отсутствии лечения ХСН неблагоприятный, так как большинство болезней сердца приводят к его изнашиванию и развитию тяжелых осложнений. При проведении медикаментозного и/или кардиохирургического лечения прогноз благоприятный, потому что наступает замедление прогрессирования недостаточности или радикальное излечение от основного заболевания.
(Visited 11 759 times, 13 visits today)
Источник
